Слайд 2
Нефротический синдром
История вопроса нефротического синдрома связана с именем

выдающегося ученого Р.Брайта (R.Brigt), ставшего основоположником клинико-морфологического направления в
нефрологии. Именно Р.Брайт в своих работах, начиная с 1827 г., описал у больных водянку (отеки), «коагулирующую» мочу (протеинурию), мутность сыворотки крови (липидемию) и связал их с органическим поражением почек.
В 1905 г. Muller ввел термин «нефроз», который был утвержден на съезде патологоанатомов в 1913 г. F.Munk в 1916 г. обнаружил липиды в моче, эпителии канальцев и предложил термин «липоидный нефроз». В группу дегенеративных поражений почек включили липоидный нефроз, амилоидоз, нефронекроз. Последующие многочисленные исследования установили, что протеинурия при липоидном нефрозе клубочкового происхождения обусловлена повреждением капилляров клубочков. Принято считать, что термин «нефротический синдром», заменивший прежний «нефроз» и широко используемый в настоящее время, впервые употребил в 1948—1949 гг. W.Nonnebruck.
Слайд 4
Классификация нефротического синдрома у детей [Савенкова Н.Д., Папаян
А.В., 1995, с дополнениями]
Первичный нефротический синдром
Врожденный и инфантильный:
— врожденный НС
финского типа с микрокистозом;
— врожденный НС французского типа с диффузным мезангиальным склерозом;
— врожденный и инфантильный НС с минимальными изменениями;
— врожденный и инфантильный НС с мезангиопролиферативным ГН;
— врожденный и инфантильный НС с ФСГС;
— инфантильный НС с мембранозным ГН.
НС при первичном гломерулонефрите:
— НС с минимальными изменениями; —- мембранозный ГН;
— ФСГС;
— мембранозно-пролиферативный (мезангиокапиллярный) ГН;
— мезангиопролиферативный ГН;
— Экстракапиллярный с полулуниями ГН;
— фибропластический (склерозирующий) ГН
Слайд 6
Вторичный нефротический синдром
Врожденный и инфантильный НС:
— врожденный НС, ассоциированный
с гипотиреоидизмом, гипотиреоидизмом и гипоадренокортицизмом, кальцификацией надпочечников (диффузный мезангиальный
склероз, гломерулосклероз);
— врожденный НС, ассоциированный с кистозной гипоплазией легких, микрогирией, порэнцефалией (микрокистоз, фокальный гломерулосклероз);
— врожденный НС, ассоциированный с двусторонней катарактой (диффузный мезангиальный склероз) и т.д.
НС при почечном дисэмбриогенезе (дисплазия, гипоплазия,
гипопластическая дисплазия, ФСГС, глобальный гломерулосклероз).
НС при рефлюкс-нефропатии (гипоплазия, дисплазия, мембранозный, мезангиопролиферативный ГН, фокально-сегментарный гиалиноз и склероз).
НС при наследственных заболеваниях.
НС при хромосомных заболеваниях.
Слайд 7
Нефротический синдром — клинико-лабораторный симптомокомплекс, характеризующийся: протеинурией, гипопротеинемией, гипоальбуминемией,

диспротеинемией; гиперлипидемией, липидурией; отеками периферическими, полостными и степени анасарки.
НС
возникает при ряде приобретенных, наследственных, врожденных заболеваний почек у детей.
НС разделяют на первичный, связанный с первичным заболеванием собственно клубочков почек, и вторичный,обусловленный многочисленной группой заболеваний и патологических состояний. Вторичный НС — это одно из проявлений или осложнений распознанного системного или почечного заболевания.
Традиционно рассматриваются клинические формы НС:
а) чистый, проявляющийся клинико-лабораторным симпто-мокомплексом (протеинурия, гипо- и диспротеинемия, гиперлипидемия, липидурия, отеки), и смешанный (НС с гематурией, гипертензией);
б) полный, характеризующийся полным клинико-лабораторным симптомокомплексом НС, и неполный при отсутствии одного из клинических или лабораторных симптомов.
Различают также врожденные и приобретенные формы НС. В педиатрической нефрологии особое место занимает НС, возникший у детей первого года жизни (врожденный и инфантильный, или младенческий).
Слайд 8
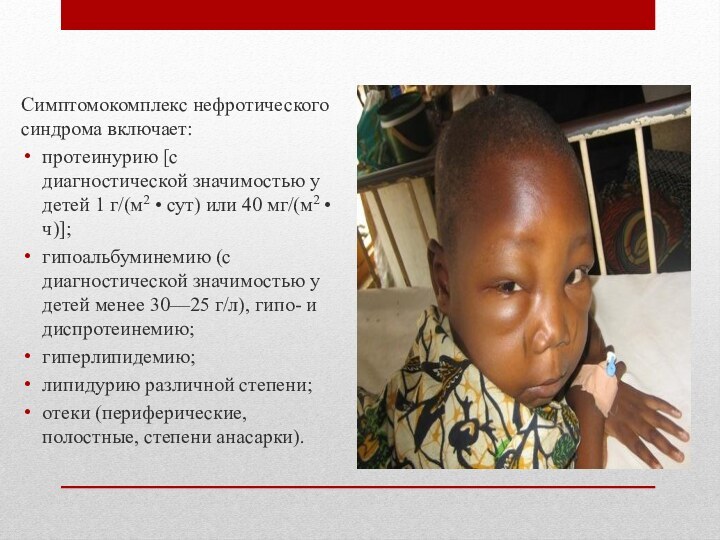
Симптомокомплекс нефротического синдрома включает:
протеинурию [с диагностической значимостью у детей 1 г/(м2 •
сут) или 40 мг/(м2 • ч)];
гипоальбуминемию (с диагностической значимостью у
детей менее 30—25 г/л), гипо- и диспротеинемию;
гиперлипидемию;
липидурию различной степени;
отеки (периферические, полостные, степени анасарки).
Слайд 9
Протеинурия рассматривается как первичное нарушение при НС у детей.
Диагностическая значимость протеинурии — 1 г за 24 ч,
или 1г/(м2*сут), или более 50 мг/(кг-сут), или более 40 мг/(м2-ч).
Слайд 10
Гипоальбуминемия и диспротеинемия. Вследствие потери белка с мочой возникает
гипопротеинемия и гипоальбуминемия. Для выраженности гипоальбуминемии имеют важное значение
как протеинурия, так и повышение концентрации протеинов в отечной жидкости и возможные потери белка через кишечник, а также скорость синтеза альбумина печенью.
Уровень сывороточного альбумина, используемый для определения НС, обычно менее 30-25 г/л. Гипоальбуминемия у детей с НС представляет опасность развитием отеков, гиповолемического шока (криза), тромбозов, других осложнений. Гиповолемия является одним из критериев тяжести НС, определяющий объем и неотложность терапевтических мероприятий. Анализ характера течения и осложнений НС у детей в зависимости от гипоальбуминемии позволил выделить степени тяжести НС.
Слайд 11
Выделены степени тяжести НС у детей в зависимости
от гипоальбуминемии сыворотки крови:
легкая — гипоальбуминемия от 30 до
25 г/л;
средней тяжести — гипоальбуминемия 25—20 г/л;
тяжелая — гипоальбуминемия 20 г/л;
крайне тяжелая — гипоальбуминемия менее 10 г/л.
При НС установлен дефицит антикоагулянтов — антитромбина III — плазменного кофактора гепарина (молекулярная масса 58 000-65 000 дальтон), протеина С (молекулярная масса 62 000 дальтон) и протеина S (молекулярная масса 69 000 дальтон.
Для скорости синтеза альбумина и других белков в печени у больных детей с НС имеет значение выраженность гипоальбуминемии. Увеличение синтеза белка отмечается при энтеральном и парентеральном введении белка, терапии глюкокортикоидами.
Слайд 13
Нарушения липидного обмена. Комплексы липидов и белков характеризуются как

липопротеины. Липопротеины образуются в слизистой оболочке кишечника, гепатоцитах, плазме
крови. Различают несколько классов сывороточных липопротеинов. Используется 5-классовая номенклатура липопротеинов по гидратированной плотности [хиломикроны, липопротеины низкой плотности, липопротеины очень низкой плотности (2 субкласса), липопротеины высокой плотности.
При НС у детей выявляются нарушения в образовании, транспорте, расщеплении липопротеинов. Дислипопротеинемия носит вторичный характер.
При НС обнаружено снижение активности липопротеинлипазы.
Обсуждают нефротоксичное действие гиперлипидемий и возможную роль липидов в прогрессировании нефрита. Гиперлипидемия и липидурия при НС способствуют
прогрессированию гломерулярных и тубулярных нарушений.
Выявлены количественные различия в характере липидурии при первичном НС у детей: при НСМИ в активный период липидурия минимальна в сравнении с другими клинико-морфологическими вариантами первичного НС, при мембранозно-пролиферативном ГН, ФСГС липидурия максимально выражена.
Слайд 14
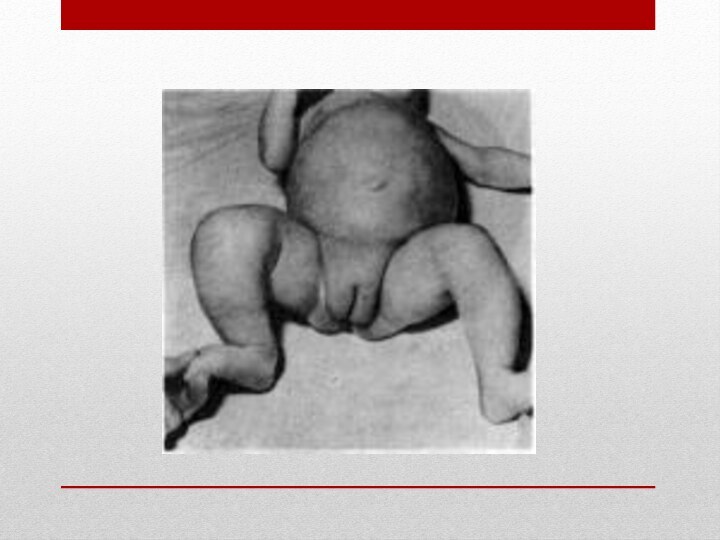
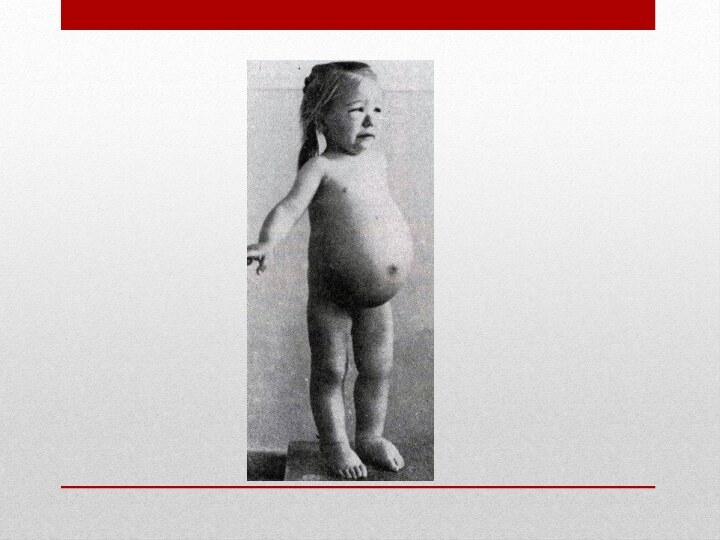
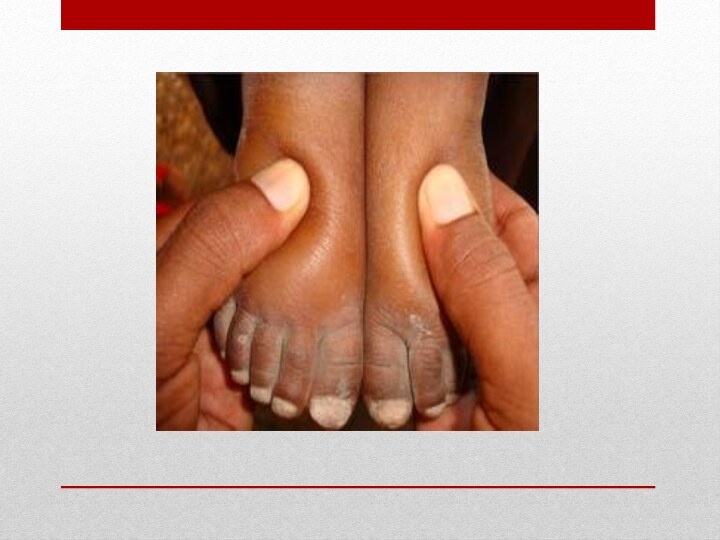
Отеки при НС у детей.
Отеки при НС рассматривают

как периферические, полостные и доходящие до анасарки. Отеки при
гиповолемическом НС — мягкие, рыхлые, асимметричные, подвижные. В тяжелых случаях выявляют асцит, гидроторакс, гидроперикард.
Асцит — скопление жидкости в брюшной полости, приводящее к увеличению живота, сопровождающееся ощущением тяжести, болью, одышкой, затруднением при ходьбе. Асцит у детей с НС диагностируют при осмотре, перкуссии стоя, лежа, пальпации (приемом флюктуации жидкости), УЗД.
Гидроторакс — накопление транссудата нефротического отека в плевральной полости. Гидроторакс может быть односторонний и двусторонний. Гидроторакс приводит к сдавлению легкого и смещению средостения. Характерны одышка, цианоз. При перкуссии обнаруживают притупление в области гидроторакса, изменяющее границы в зависимости от положения ребенка с НС. При УЗД и рентгенологическом исследовании диагностируют скопление жидкости в плевральной полости, смещение сердца.
Гидроперикард — скопление транссудата нефротического отека в полости перикарда — наблюдается при тяжелом НС. Гидроперикард при НС у детей с отеками степени анасарки диагностируют при перкуссии (увеличение границы сердца), аускультации (ослабление сердечных тонов), с помощью УЗД, рентгенограмм сердца.
Слайд 15
При длительно существующих отеках возникают дистрофические изменения кожи:
сухость, шелушение, трещины, через которые просачивается или истекает жидкость.
Традиционно
в классической концепции патогенез отеков при НС объясняется (в результате повреждения клубочкового фильтрационного барьера) развитием протеинурии, гипоальбу-минемии, снижением онкотического давления, перемещением воды в интерстициальное пространство, гиповолемией. На фоне гиповолемии возникают увеличение активности ренин-ан-гиотензин-альдостероновой системы и задержка натрия, увеличение активности АДГ и задержка воды. Ведущая роль в происхождении отеков принадлежит снижению онкотического давления (вследствие гипоальбуминемии, обусловленной протеинурией), переходу жидкости из внутрисосудистого пространства во внесосудистое и гиповолемии.
Слайд 17
СОЭ при нефротическом синдроме у детей.
Увеличенная СОЭ
при НС является общеизвестным фактором. В феномене увеличения СОЭ
у пациентов с НС рассматриваются изменения белковых фракций крови (в частности, диспротеинемия, гипоальбуминемия, гиперфибриногенемия). В механизме увеличения СОЭ существенное значение имеет изменение коллоидной стабильности плазмы крови с позиций изменения вязкости коови, влияния белков на электрический заряд электролитов, склеивания эритроцитов белковыми макромолекулами. Врач, оценивая показатель СОЭ, может с определенной достоверностью судить о выраженности гипоальбуминемии при НС у детей. Чем выше показатель СОЭ, тем более выраженными бывают гипоальбуминемия и гиперфибриногенемия. Величина СОЭ при НС доходит до 40-60-80 мм/ч.
Слайд 18
Состояние внутренних органов при НС у детей.
Наблюдаемые при

НС нарушения белкового, липидного, водно-электролитного обмена, метаболические, гемодинамические отклонения
не могут не отразиться на состоянии многих органов и систем.
Сердечно-сосудистая система при НС. Изменения сердечнососудистой системы зависят от характера и давности заболевания, проявившегося НС, клинико-морфологического варианта НС, а также проводимой терапии. В активной стадии НС может наблюдаться острая транзиторная дистрофия миокарда; Длительно персистирующий НС с явлениями гипо- и диспротеинемии, электролитными и метаболическими нарушениями может привести к дистрофии миокарда, что в ряде публикаций предложено называть нефротической (гипопротеинемической). При НС с артериальной гипертензией вследствие гемодинамических и гомеостатических нарушений развивается компенсаторная гипертрофия миокарда левого желудочка, выявляемая клиническими методами исследования, УЗД, ЭКГ. При отеках, доходящих до анасарки, у детей с НС возникают явления гидроперикарда. При некоторых заболеваниях, проявляющихся НС, клиника кардита обусловлена основным заболеванием, например, ревматизм, дифтерия, системные васкулиты. Редко у детей с НС встречается коронарная патология. Возможно развитие острого инфаркта миокарда при НС.
Слайд 19
Известно, что наиболее тяжелые изменения со стороны сердечно-сосудистой
системы наблюдаются у больных с НС и признаками ХПН. В генезе
поражения сердца при ХПН у детей с НС имеют значения гипопротеинемия, электролитные, метаболические (ацидоз), гемодинамические, гипоксические нарушения, уремическая интоксикация. Часто наблюдается ле-вожелудочковая или тотальная недостаточность сердца. Уремический перикардит, характеризующийся болями в сердце, шумом трения перикарда, знаменует терминальную стадию почечного заболевания.
Слайд 20
Поражения органов дыхания при НС у детей могут быть

обусловлены основным заболеванием и проводимой терапией. Клиника отека легких,
одностороннего и двустороннего гидроторакса может развиться у больных с НС и выраженными периферическими, полостными отеками. Диагностика плеврального транссудативного выпота у пациентов с НС не вызывает затруднений (укорочение легочного тона, ослабление голосового дрожания, ослабление дыхания на пораженной стороне). Рентгенологическое исследование подтверждает наличие, локализацию выпота, состояние органов средостения. Возникновение отека легких может быть спровоцировано инфузионной терапией препаратами волемического действия (реополиглюкин, полиглюкин и др.) вследствие перегрузки объемом и увеличения оцк.
Синдром шокового легкого как осложнение гиповолемиче-ского шока у детей развивается редко.
Клинические проявления уремического трахеита, бронхита, пневмонии, отека легких наблюдаются чаще у больных с НС в терминальной стадии ХПН. Как осложнения НС и проводимой иммуносупрессивной терапии у больных детей диагностируют бронхиты, пневмонии, плевриты вирусно-бактериальной этиологии, ухудшающие течение основного заболевания.
Слайд 21
Гастродуоденалъная патология и хеликобактериоз при НС у детей. Имеются
немногочисленные сообщения о поражении гастродуоденальной зоны при заболевании почек
у детей.
Чаще поражение желудка и двенадцатиперстной кишки у больных с НС зависит от основного заболевания, проводимой иммуносупрессивной терапии и инфицированности хеликобактер пилори.


![Нефротический синдрому детей Классификация нефротического синдрома у детей [Савенкова Н.Д., Папаян А.В., 1995, с дополнениями]Первичный](/img/tmb/14/1314227/bf7dc26a049c4c38e7305ac25c0375d1-720x.jpg)