Слайд 2
Гайморит одонтогенный
Гайморит одонтогенный - воспаление стенок верхнечелюстной пазухи,
возникновение которого связано с распространением инфекционно-воспалительного процесса из очагов
одонтогенной инфекции верхней челюсти либо с инфицированием пазухи через перфорационное отверстие, появляющееся после удаления зуба.
Одонтогенный гайморит составляет 25-40% всех гайморитов
По Бонсдорфу наибольшее отстояние дна гайморовой полости о-. корней 7/7 на 1,3 мм., 8/8 — 2,3 мм., 3/3 — 7,1 мм., 54/45 — 7,6 мм.
Слайд 3
В зависимости от степени пневматизации полости различают два
крайних типа:
1. Пневматический тип, при котором воздушная полость
большая. Костные стенки тонкие. При этом типе верхней челюсти дно полости может достигнуть 15 мм. В ширину и находится на 11 мм. ниже дна носовой полости.
2. Склеротический тип, при котором полость маленькая. Пространство между гайморовой пазухой и луночками зубов заполнена толстым слоем губчатого вещества.
Слайд 4
Между этими 2 крайними типами имеется переходные формь..
Объем пазухи значительно варьирует: по Брюлю — 10,5 кубических
сантиметров, по Якову — 11-12 кубических сантиметров, по Шюрха- от 5 до 29 кубических сантиметров. Бывают многокамерные пазухи (Свержевский, Губер, Альбрехт).
Слайд 5
Этиология
Возбудителем одонтогенного гайморита являются разнообразные микроорганизмы, вегетирующие в
очагах одонтогенной инфекции и полости рта: стафилококки, стрептококки, энтерококки,
диплококки, грамположительные и грамотрицательные палочки в виде монокультуры или различной ассоциации перечисленных микроорганизмов.
Слайд 6
Этиология
1. Распространение инфекции из воспаленного периодонта.
Ю.И. Вернадского
:
Первое место - 6/6 (35,5%)
Второе место -
7/7 (15,5%)
Третье место - 5/5 (9,7%)
Переход одонтогенного очага на слизистую гайморовой пазухи может происходить по лимфатическим путям, по нервной, сосудистым системам. (Уваров, Ливов).
Слайд 8
2. Следующий очаг воспаления — это остеомиелиты верхней
челюсти (острые и хронические), которые составляют по данным Ю.И.
Бернадского 16,4% всех этиологических факторов одонтогенного гайморита.
3. Следующую группу составляет гаймориты, возникающие вследствие вскрытия пазухи во время оперативного вмешательства на альвеолярном отростке.
Слайд 9
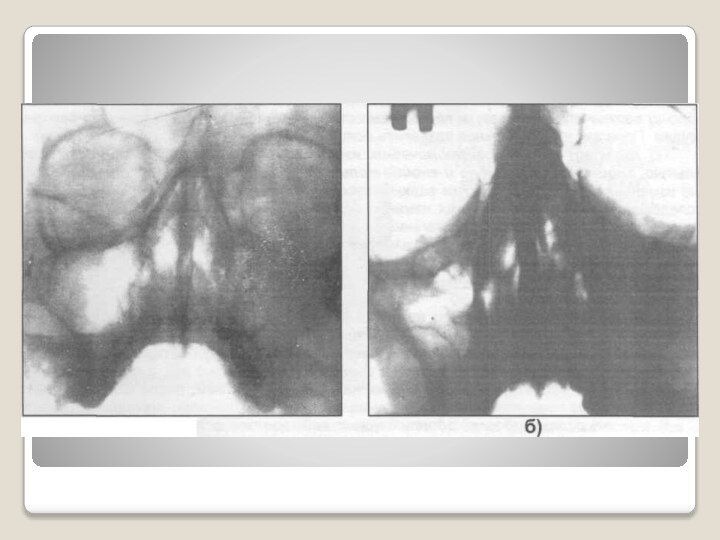
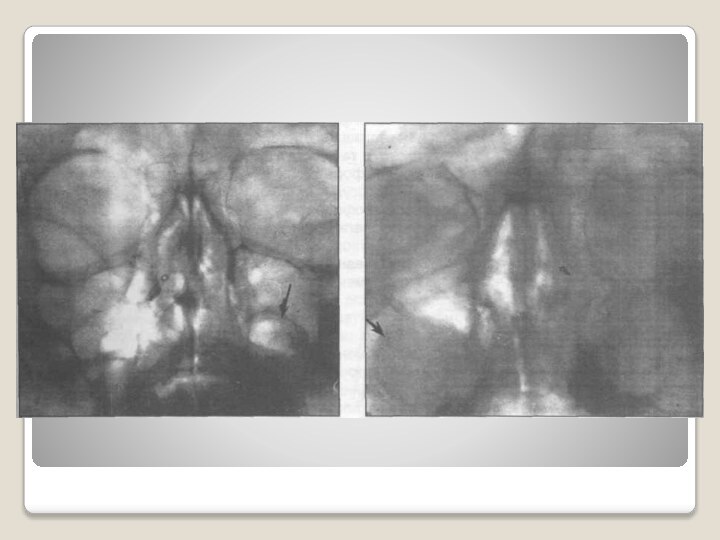
Компьютерная томография пазухи:
До лечения
После эндодонтического лечения
Слайд 10
Д.С. Танфильев классифицирует перфорацию верхнечелюстной пазухи следующим образом:
а) одонтогенные перфорации (после операции удаления зубов, резекции верхушки
корней, операций по поводу кист верхней челюсти и по поводу гайморитов);
б) перфорации при специфических поражениях верхней челюсти;
в) перфорации вследствие опухолей;
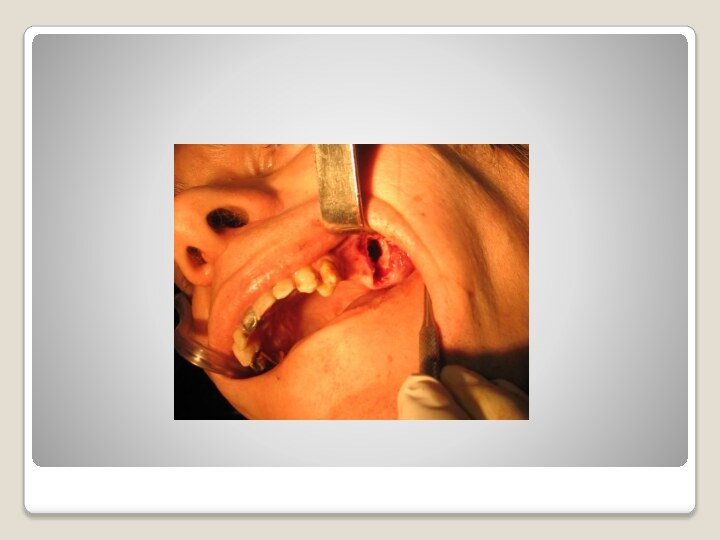
r) травматические и огнестрельные перфорации. Несомненно, что вскрытие верхнечелюстной полости чаще всего непосредственно связано с операцией удаления зуба. По данным Уварова, такие гаймориты составляют более 50%, а по данным Губ айдуллина — от 80 до 90% всех одонтогенных гайморитов.
Слайд 12
4. Нередко в патогенезе гайморитов играют роль кисты,
вросшие в пазуху, что составляет 15,7% по Вернадскому. Кисты,
расположенные в области коренных зубов верхней челюсти постепенно врастают в область пазухи и разрушают костную стенку, иногда занимая всю полость. Затем они нагнаиваются. Клиника развивается очень медленно
5. Немаловажную роль в патогенезе гайморита играют инородные тела, попавшие в верхнечелюстную пазуху. По данным Штейна (1928), В.М. Уваров (1962), Ю.И. Бернадского (1968) в пазуху могут быть протолкнуты инородные путридные массы (распад пульпы), Миллеровские иглы, пульпоэкстракторы, боры и др. Сюда же относится и проталкивание в нее корней зубов.
Слайд 14
М.К. Даль и п.М. Пугач картину поражения слизистой
оболочки подразделяют на три основные формы.
Первая форма: превалирование
явлений экссудации. При этом эпителий обычно сохранен, но он фокусно десквамируется с образованием местами поверхностных изъязвлений. В основной ткани слизистой оболочки имеется значительная лимфоидная инфильтрация с большим количеством плазмоцитов и Русселевых телец. Кровеносные сосуды расширены. Отмечается значительный отек и разрыхление ткани всех отделов слизистой оболочки.
Вторая форма характеризуется пролиферативными процессами со стороны эпителия. Экссудация и альтерация имеют подчиненное вторичное значение. Слизистая оболочка полипозная (сосочковые разрастания ее); умеренная пролиферация стромы. Подэпителиально небольшой отек и незначительная лимфоидная инфильтрация.
Слайд 15
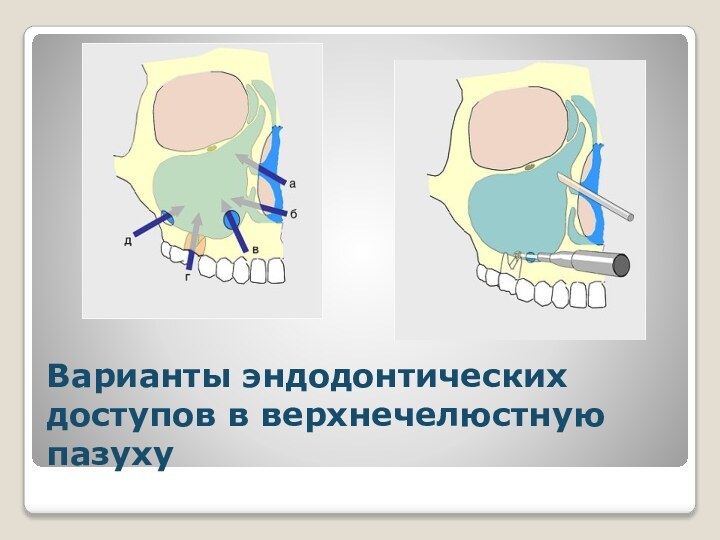
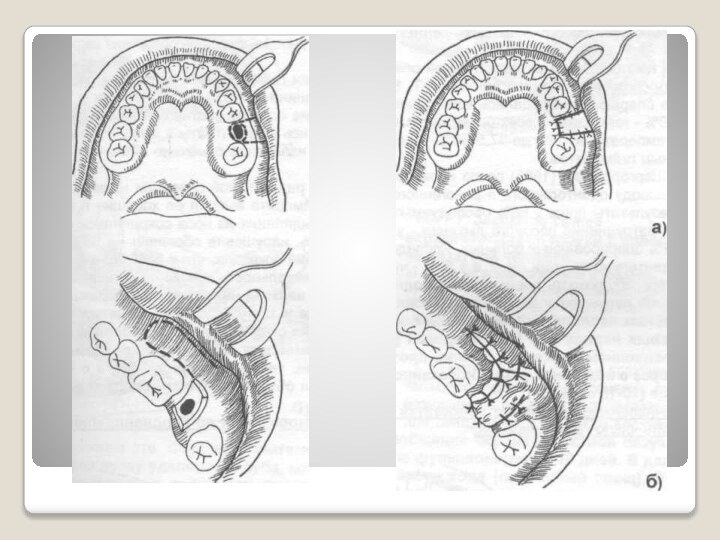
Варианты эндодонтических доступов в верхнечелюстную пазуху
Слайд 16
В зависимости от характера, пути проникновения инфекции, патогенеза
различают гаймориты: одонтогенные, риногенные, гематогенные и травматические (пути проникновения
инфекции)
Г.Н. Марченко (1966) предлагает следующую клиническую классификацию:
1. Закрытая форма: а) гаймориты на почве хронических периодонтитов; б) гаймориты на почве нагноения одонтогенных кист, вросших в пазуху.
2. Открытая форма: а) перфоративные гаймориты; б) гаймориты вследствие осложнения остеомиелитов.
По клиническому течению различают формы одонтогенных гайморитов: острые и хронические.