Слайд 2
ОСТРЫЕ КОРОНАРНЫЕ СИНДРОМЫ
Острые коронарные синдромы – группа
клинических состояний,
отражающая период
обострения в течение ИБС и включает в себя
начальный
период в развитии нестабильной
стенокардии, инфаркта миокарда без
подъема сегмента ST и инфаркта миокарда с
подъемом сегмента ST.
Острый коронарный синдром – диагноз первого
контакта врача с пациентом (скорая помощь,
приемное отделение, при поступлении в БИТ)
Слайд 3
ФАКТОРЫ РИСКА ИШЕМИЧЕСКОЙ БОЛЕЗНИ СЕРДЦА
Пол (мужской)
Возраст
Наследственность
Курение (10 и
более сигарет в день в течение последних 5 лет)
Гиперлипидемия (общий холестерин плазмы > 5 ммоль/л; холестерин липопротеинов низкой плотности > 3 ммоль/л)
Артериальная гипертония
Сахарный диабет
Ожирение
Гиподинамия
Гипергомоцистеинемия
Дефицит эстрогенов (отсутствие заместительной терапии в менопаузе)
Применение гормональных противозачаточных средств
Слайд 4
Этиопатогенез ИБС
АТЕРОСКЛЕРОЗ коронарных артерий
с сужением их просвета более, чем на 50%-основная причина
ИБС.
Основа патогенеза – возникновение ишемии миокарда вследствие дисбаланса между потребностями миокарда в кислороде и энергетических субстратах с одной стороны и возможностями коронарного кровотока по их адекватному обеспечению с другой стороны.
Слайд 5
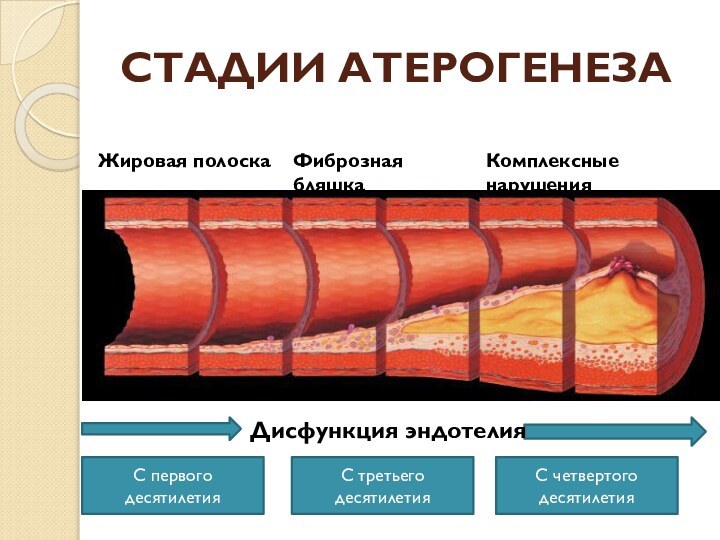
СТАДИИ АТЕРОГЕНЕЗА
Жировая полоска
Фиброзная бляшка
Комплексные нарушения
Дисфункция эндотелия
С первого десятилетия
С
третьего десятилетия
С четвертого десятилетия
Слайд 6
КЛАССИФИКАЦИЯ ИБС
Всемирная Организация Здравоохранения (1979 г.)
Внезапная сердечная смерть
Стенокардия
Инфаркт миокарда
Постинфарктный кардиосклероз (с указанием даты перенесенного инфаркта).
Нарушения ритма
сердца (имеются в виду лишь связанные с ишемией миокарда).
Сердечная недостаточность (связанная с поражением миокарда вследствие ИБС).
«Немая» форма ИБС
Слайд 7
КЛИНИЧЕСКИЕ ВАРИАНТЫ
СТЕНОКАРДИИ
Стабильная стенокардия напряжения различных (I-IV) функциональных классов
Впервые
возникшая стенокардия напряжения
Прогрессирующая стенокардия напряжения
Стенокардия покоя.
Спонтанная (особая) стенокардия (вазоспастическая,
вариантная, стенокардия Принцметала).
Слайд 8
КЛАССИФИКАЦИЯ СТЕНОКАРДИИ НАПРЯЖЕНИЯ СОГЛАСНО
КАНАДСКОМУ СЕРДЕЧНО-СОСУДИСТОМУ
ОБЩЕСТВУ, 1976 г
Класс I
– Обычная физическая нагрузка (ходьба, подъем на лестницу) не
вызывает стенокардию. Стенокардия возникает во время очень интенсивных, быстрых или длительных физических нагрузок, либо сразу после их окончания.
Класс II – Небольшое ограничение обычной физической активности. Стенокардия возникает при прохождении более 100-200 метров по горизонтальной поверхности, либо при подъеме более, чем на 1 этаж лестницы в обычном темпе.
Слайд 9
КЛАССИФИКАЦИЯ СТЕНОКАРДИИ НАПРЯЖЕНИЯ СОГЛАСНО
КАНАДСКОМУ СЕРДЕЧНО-СОСУДИСТОМУ
ОБЩЕСТВУ, 1976 г
Класс III
– Значительное ограничение обычных физических нагрузок. Стенокардия возникает при
прохождении 100—200 метров по горизонтальной поверхности, либо при подъеме на 1 этаж лестницы в обычном темпе.
Класс IV – Невозможность выполнения какой-либо физической нагрузки без возникновения стенокардии. Стенокардия может возникать в покое.
Слайд 10
ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ.
БИОХИМИЧЕСКИЕ МАРКЕРЫ ПОВРЕЖДЕНИЯ МИОКАРДА
Сердечные Тропонины
T и I
«Золотой стандарт» выявления некроза миокарда
Повышение уровня сердечных тропонинов I или T в периферической крови выявляется через 3 – 4 часа после болевого приступа и сохраняется в течение 2- недель
У больных с ОКС уровень сердечных тропонинов I или T должен определяться не менее 2-х раз: при госпитализации и через 6 – 12 часов.
МВ-КФК
Повышение уровня МВ-КФК в периферической крови выявляется через 4– 6 часов после болевого приступа и сохраняется в течение 48- 72 часа.
Повышение уровня сердечных тропонинов I и T наблюдается у 30% больных с ОКС, не имеющих повышения уровня МВ-КФК.
Меньшая чувствительность и специфичность, чем у сердечных тропонинов I или T.
Слайд 11
КЛИНИЧЕСКИЕ ВАРИАНТЫ
НАЧАЛА ИНФАРКТА МИОКАРДА
Классический (болевой, ангинозный)
Астматический
Абдоминальный (гастралгический)
Атипичный болевой
Аритмический
Церебральный
Бессимптомный
(безболевой)
Слайд 12
Болевой
Типичное клиническое течение, основным проявлением при котором служит
ангинозная боль, не зависящая от позы и положения тела,
от движений и дыхания, устойчивая к нитратам; боль имеет давящий, жгущий, душащий или раздирающий характер с локализацией за грудиной, во всей передней грудной стенке с возможной иррадиацией в плечи, шею, руки, спину, эпигастальную область; характерно сочетание с гипергидрозом, резкой общей слабостью, бледностью кожных покровов, возбуждением, двигательным беспокойством.
Слайд 13
Абдоминальный
Проявляется сочетанием эпигастральных болей с диспептическими явлениями- тошнотой,
не приносящей облегчения рвотой, икотой, отрыжкой, резким вздутием живота;
возможны иррадиация болей в спину, напряжение брюшной стенки и болезненность при пальпации в эпигастрии.
Слайд 14
Атипичный болевой
Болевой синдром имеет атипичный характер по локализации
(например, только в зонах иррадиации- горле и нижней челюсти,
плечах, руках и т.д.) и/или по характеру.
Слайд 15
Астаматический
Астаматический вариант с более или менее выраженным болевым
синдромом или без него практически всегда имеет место при
инфаркте сосочковых мышц. Это обусловлено острым возникновением относительной недостаточности митрального клапана, приводящей к быстрому развитию сердечной декомпенсации. При этом, наряду с картиной острой левожелудочковой недостаточности, появляются признаки недостаточности митрального клапана при отсутствии указаний на порок сердца в прошлом. Они выражаются в появлении более или менее грубого систолического шума над верхушкой , проводящегося в подмышечную область, ослаблении первого тона сердца, расширении левого предсердия и левого желудочка.
Слайд 16
Аритмический
Аритмический вариант инфаркта миокарда начинается с различных нарушений
ритма сердца- приступов мерцательной тахиаритмии, над желудочковой, желудочковой или
узловой тахикардии, частой экстрасистолии. Нарушение ритма служит единственным клиническим проявлением или преобладают в клинической картине.
Слайд 17
Цереброваскулярный
В клинической картине преобладают признаки нарушения мозгового кровообращения
(чаще- динамического): обморок, головокружение, тошнота, рвота; возможна очаговая неврологическая
симптоматика.
Слайд 18
Бессимптомный
Наиболее сложный для распознавания вариант, нередко диагностируемый ретроспективно
по данным ЭКГ.
Слайд 19
СТАДИИ РАЗВИТИЯ ИНФАРКТА МИОКАРДА
Развивающийся ИМ.
Первые 6 часов
развития ИМ, когда еще сохраняется какая-то часть
жизнеспособного миокарда и
лечебные мероприятия, направленные
на восстановления кровотока в окклюзированной коронарной
артерии оказываются наиболее эффективны, поскольку дают шанс на
спасение части этого сохранившегося миокарда.
Острый ИМ.
ИМ в интервале времени от 6 часов до 7 дней от начала
клинической картины заболевания.
Заживающий (рубцующийся) ИМ.
ИМ в период от 7 до 28 дней заболевания.
Заживший ИМ
(постинфарктный кардиосклероз, старый инфаркт миокарда).
ИМ, начиная с 29 суток заболевания.
Слайд 20
Алгоритм диагностики ОКС
Госпитализация
Боль в груди
Рабочий диагноз
Острый Коронарный Синдром
ЭКГ
Элевация
ST
Изменения ST/T
Нормальное ЭКГ
Биохимия
Диагноз
ОИМ с подъемом ST
ОИМ без подъема ST
Нестабильная
стенокардия
Повышение тропонина
Тропонин нормальный
Слайд 21
Основные
жалобы:
Интенсивные,
давящие боли за
грудиной
длительностью > 20
минут, не проходящие
после приема
нитроглицерина.
Дополнительные
жалобы:
Иррадиация
болей в
левую (правую)
руку, нижнюю
челюсть, шею,
спину, плечи
Потливость
Тошнота, рвота
Одышка
Головокружение
Слайд 22
Анамнез
Курение
Характер питания (употребление животных жиров)
Наличие ИБС у родителей
(близких родственников), а также АГ, СД
Проявления атеросклероза другой локализации
(перемежающаяся хромота, последствия инсульта)
Слайд 23
Объективные данные
Ксантелазмы, ксантомы
Избыточная масса тела (ИМТ>27), талия Ж>90см,
М>100см
Смещение границ сердца, верхушечного толчка влево
Слайд 24
Лабораторные данные
Дислипидемия ( гиперхолестеринемия, ↑ЛПНП, ↓ЛПВП)
Положительный тропониновый тест
Слайд 25
ЭКГ, ЭхоКГ
ЭКГ: смещение сегмента ST, изменение амплитуды зубца
Т, блокада левой ножки пучка Гиса
ЭхоКГ: гипертрофия ЛЖ,
наличие участков гипокинезии.
Слайд 26
ОБЩИЕ ПРИНИПЫ ЛЕЧЕНИЯ БОЛЬНЫХ С ОСТРЫМИ КОРОНАРНЫМИ СИНДРОМАМИ
Медикаментозная
терапия
Чрескожные коронарные вмешательства(баллонная ангиопластика и стентирование коронарных артерий)
Коронарное шунтирование
Слайд 27
ЛЕЧЕНИЕ БОЛЬНЫХ С ОСТРЫМ КОРОНАРНЫМ СИНДРОМАМИ НА ДОГОСПИТАЛЬНОМ
ЭТАПЕ
Купирование болевого синдрома
Наркотические аналгетики (морфин, промедол,фентанил)
Ненаркотические аналгетики
Аспирин (нагрузочная доза 300 мг,разжевать)
Клопидогрель (нагрузочная доза 300 мг внутрь)
Госпитализация в блок интенсивной терапии
Слайд 28
ЛЕЧЕНИЕ БОЛЬНЫХ ОСТРЫМ КОРОНАРНЫМ СИНДРОМОМ С ПОДЪЕМОМ СЕГМЕНТА
ST
ГЛАВНАЯ ЗАДАЧА:
Скорейшее восстановление кровотока по окклюзированной коронарной артерии
Первичная ангиопластика
и стентирование коронарных артерий
Тромболитическая терапия (стрептокиназа, альтоплаза) только в первые 12 часов.
Слайд 29
ЛЕЧЕНИЕ БОЛЬНЫХ ОСТРЫМ КОРОНАРНЫМ СИНДРОМОМ БЕЗ ПОДЪЕМА СЕГМЕНТА
ST
ТРОМБОЛИТИЧЕСКАЯ ТЕРАПИЯ НЕ ПОКАЗАНА!!!