- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Острый одонтогенный, гематогенный, хронический остеомиелит
Содержание
- 2. План Общие сведения об остеомиелите челюстейКлассификация остеомиелитаОстрый одонтогенный остеомиелитКлиника ЖалобыДиф диагностикаЛечениеГематогенный остеомиелитХронический одонтогенный остеомиелит
- 3. Остеомиелит (osteomielitis) — это гнойно-некротический инфекционно-аллер-гический воспалительный
- 4. Остеомиелиты челюстно-лицевой области у детей рационально классифицировать,
- 5. Течение заболевания:а) острый;б) первично-хронический;в) хронический как следствие острого:деструктивный (рарефицирующий —
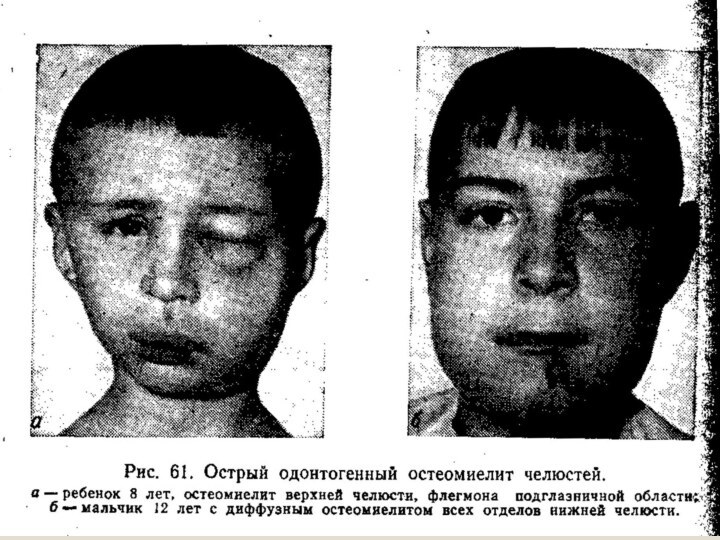
- 6. Острый одонтогенный остеомиелит Острый одонтогенный остеомиелит (osteomielitis
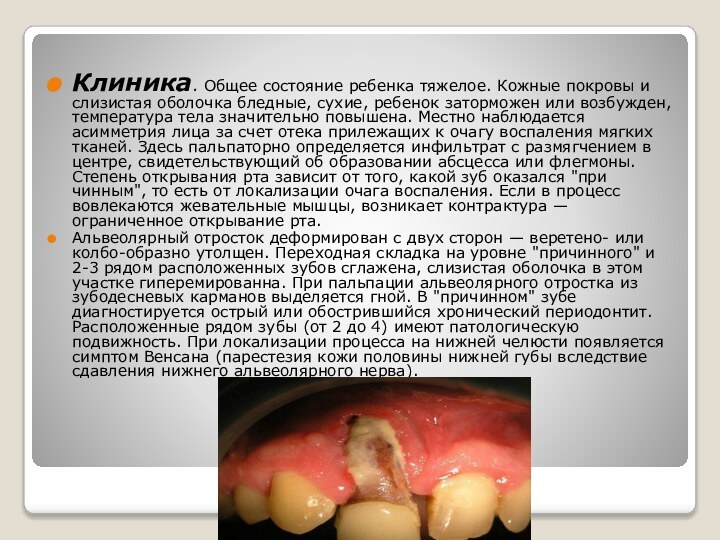
- 7. Клиника. Общее состояние ребенка тяжелое. Кожные покровы
- 9. На нижней челюсти остеомиелитический процесс имеет затяжной
- 10. Для установления диагноза в острый период остеомиелита
- 11. Дифференциальная диагностика проводится с одонтогенными и нео-донтогенными
- 12. Лечение Лечение острого одонтогенного остеомиелита проводится только
- 13. Рис. 28. Ребенок с острым одонтогенным
- 14. Гематогенный остеомиелитОстрый гематогенный остеомиелит (osteomyelitis haematogenica) составляет
- 15. Жалобы родителей — на возбуждение ребенка, п.чач,
- 16. Токсическая форма имеет бурное течение — сопровождается
- 17. Септикопиемическая форма характеризуется стремительным развитием, резким ухудшением
- 18. Если поражена нижняя челюсть (мыщелковый отросток), то
- 19. Рис. 30. Ребенок с гематогенным остеомиелитом правой
- 20. Рентгенологическое обследование челюсти в ранний период (до
- 21. Дифференциальную диагностику острого гематогенного остеомиелита следует проводить
- 22. Вся медикаментозная терапия в первые дни проводится
- 23. Хронический одонтогенный остеомиелитХронический одонтогенный остеомиелит (osteomyelitis odontogenica
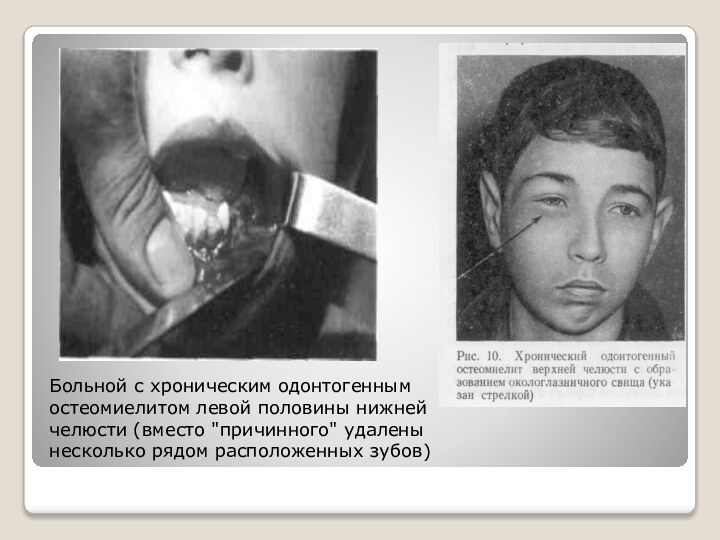
- 24. Больной с хроническим одонтогенным остеомиелитом левой половины нижней челюсти (вместо "причинного" удалены несколько рядом расположенных зубов)
- 25. Деструктивная форма хронического остеомиелита наблюдается на нижней
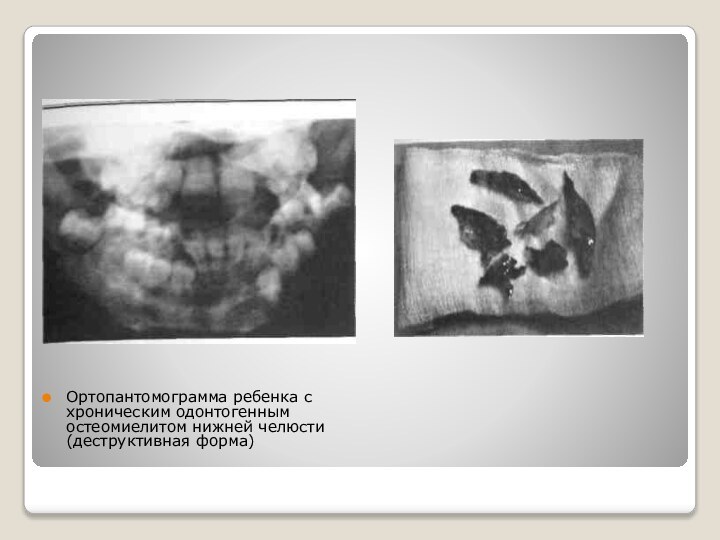
- 26. Ортопантомограмма ребенка с хроническим одонтогенным остеомиелитом нижней челюсти (деструктивная форма)
- 27. Клиника. Интоксикация организма незначительная, но ее признаки
- 28. Первые рентгенологические признаки деструкции костной ткани появляются
- 29. Продуктивная форма (гиперпластическая) остеомиелита возникает в период
- 30. Лабораторные показатели свидетельствуют о вялом хроническом процессе.
- 31. Деструктивно-продуктивная форма хронического одонтогенного остеомиелита — наиболее
- 32. Дифференциальную диагностику хронического остеомиелита следует проводить с
- 33. Основное внимание отводится назначению лекарственных средств, повышающих
- 34. Секвестрэктомию у ребенка выполняют при наличии:"Выбухающих" из
- 35. Скачать презентацию
- 36. Похожие презентации
План Общие сведения об остеомиелите челюстейКлассификация остеомиелитаОстрый одонтогенный остеомиелитКлиника ЖалобыДиф диагностикаЛечениеГематогенный остеомиелитХронический одонтогенный остеомиелит




























Слайд 2
План
Общие сведения об остеомиелите челюстей
Классификация остеомиелита
Острый одонтогенный
остеомиелит
Слайд 3 Остеомиелит (osteomielitis) — это гнойно-некротический инфекционно-аллер-гический воспалительный процесс
в кости, возникающий под влиянием экзо- и эндогенных факторов
на фоне предшествующей сенсибилизации и вторичной иммуносупрессии организма и сопровождающиеся некрозом костной ткани.
Слайд 4
Остеомиелиты челюстно-лицевой области у детей рационально классифицировать, учитывая:
1. Путь
проникновения инфекции:
а) одонтогенный;
б) неодонтогенный:
сосудистый;
стоматогенный;
посттравматический;
контактный.
2. Вид инфекции:
а) специфический (сифилитический, туберкулезный, актиномикотический) —
у детей эти
формы остеомиелита встречаются редко;б) неспецифический (банальный), вызванный:
совместным действием стрепто- и стафилококковой микрофлоры;
фузоспириллярным симбиозом;
совместным действием анаэробних и аэробных микроорганизмов;
анаэробной микрофлорой.
Слайд 5
Течение заболевания:
а) острый;
б) первично-хронический;
в) хронический как следствие острого:
деструктивный (рарефицирующий — рассасывание
кости);
продуктивный или гиперпластический;
деструктивно-продуктивный;
г) хронический в стадии обострения.
4. Анатомо-топографические признаки:
а) остеомиелит верхней или
нижней челюсти (с конкретной локализацией
процесса);б) остеомиелит других костей челюстно-лицевой области.
5. Распространенность процесса:
а) очаговый;
б) генерализованный.
Слайд 6
Острый одонтогенный остеомиелит
Острый одонтогенный остеомиелит (osteomielitis odontogenica acuta)
челюстей составляет 60-65 % всех остеомиелитов челюстно-лицевой области и
чаще наблюдается у детей 6-10 лет.Жалобы. В зависимости от возраста ребенка и локализации процесса (верхняя или нижняя челюсть, их отделы), жалобы можно разделить на 2 группы: общие и местные.
Общие — на первый план выходят признаки интоксикации организма, проявляющиеся повышением температуры тела, головной болью, снижением аппетита, нарушением сна.
Местные — болезненная припухлость окружающих челюсть мягких тканей; деформация альвеолярного отростка в участке "причинного" зуба, в котором наблюдается боль при накусывании; подвижность рядом расположенных 2-3 зубов.
Слайд 7 Клиника. Общее состояние ребенка тяжелое. Кожные покровы и
слизистая оболочка бледные, сухие, ребенок заторможен или возбужден, температура
тела значительно повышена. Местно наблюдается асимметрия лица за счет отека прилежащих к очагу воспаления мягких тканей. Здесь пальпаторно определяется инфильтрат с размягчением в центре, свидетельствующий об образовании абсцесса или флегмоны. Степень открывания рта зависит от того, какой зуб оказался "причинным", то есть от локализации очага воспаления. Если в процесс вовлекаются жевательные мышцы, возникает контрактура — ограниченное открывание рта.Альвеолярный отросток деформирован с двух сторон — веретено- или колбо-образно утолщен. Переходная складка на уровне "причинного" и 2-3 рядом расположенных зубов сглажена, слизистая оболочка в этом участке гиперемированна. При пальпации альвеолярного отростка из зубодесневых карманов выделяется гной. В "причинном" зубе диагностируется острый или обострившийся хронический периодонтит. Расположенные рядом зубы (от 2 до 4) имеют патологическую подвижность. При локализации процесса на нижней челюсти появляется симптом Венсана (парестезия кожи половины нижней губы вследствие сдавления нижнего альвеолярного нерва).
Слайд 9 На нижней челюсти остеомиелитический процесс имеет затяжной характер,
обусловленный магистральным типом кровоснабжения и плотной кортикальной пластинкой кости,
небольшим количеством спонгиозы. Остеомиелитический процесс сопровождается регионарным лимфаденитом.На верхней челюсти воспаление кости протекает остро, с выраженными клиническими признаками, что связано с рассыпным типом кровообращения челюсти, порозностью кости, тонкой кортикальной пластинкой, выраженным слоем спонгиозы, близостью глазницы, околоносовых пазух, большим количеством подкожной жировой клетчатки, покрывающей челюсть.
Слайд 10 Для установления диагноза в острый период остеомиелита рентгенологические
данные неинформативны. Лабораторные исследования крови свидетельствуют об увеличении количества
лейкоцитов до 15-30 тыс., повышении СОЭ до 30-50 мм в 1 ч, сдвиге лейкоцитарной формулы влево, наличии С-реактивного белка. В моче выявляются белок, эритроциты, лейкоциты (как следствие общей интоксикации).Слайд 11 Дифференциальная диагностика проводится с одонтогенными и нео-донтогенными абсцессами
или флегмонами подглазничной, скуловой, подчелюстной области, абсцессом твердого нёба,
сиалоаденитом, специфическими процессами, периоститом, саркомой Юинга, нагноившейся кистой челюсти.
Слайд 12
Лечение
Лечение острого одонтогенного остеомиелита проводится только в
условиях стационара.
Медикаментозное лечение предусматривает введение дезинтоксикационных средств внутривенно (неогемодез,
неокомпенсан, глюкоза, изотонический раствор), одновременно вводят антибиотики, тропные к костной ткани, — линкоми-цин, нетромицин, клиндамицин, цефалексин, цефазолин, тиенам. Назначают ан-тигистаминные средства, препараты кальция, витаминные комплексы, содержащие витамины группы A, D, Е, В, С, неспецифические иммуномодуляторы. Кроме того, пища ребенка должна быть преимущественно молочно-растительной, а питье витаминизированным и в большом количестве.Хирургическое лечение начинают с удаления "причинного" зуба, вскрытия поднадкостничных абсцессов с обеих сторон альвеолярного отростка. При тяжелых формах острого остеомиелита у детей старшего возраста в некоторых случаях можно с целью декомпрессии проводить перфорацию кортикальной пластинки в участке очага воспаления. Это вмешательство нужно делать вместе со вскрытием очагов воспаления в близлежащих мягких тканях (абсцессов, флегмон). Раны дренируют резиновыми полосками (рис. 28, 29), со 2-х суток промывают антисептиками, протеолитическими ферментами, с 3-4-х назначают физпроцедуры при эффективном дренировании раны — электрофорез антибиотика, который ребенок получает внутримышечно, протеолитические ферменты, УФО, УВЧ, лазеротерапию, магнитотерапию. Снаружи на близлежащие к очагу воспаления мягкие ткани накладывают повязки с 5-10% ДМСО. Назначают частые полоскания рта антисептиками. Обязательно соблюдение правил гигиены полости рта.
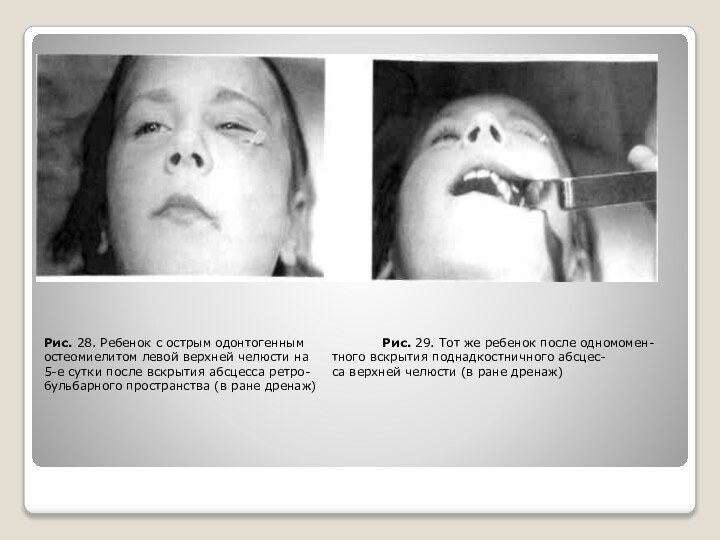
Слайд 13 Рис. 28. Ребенок с острым одонтогенным
Рис. 29. Тот же ребенок после
одномомен-остеомиелитом левой верхней челюсти на тного вскрытия поднадкостничного абсцес-
5-е сутки после вскрытия абсцесса ретро- са верхней челюсти (в ране дренаж) бульбарного пространства (в ране дренаж)
Слайд 14
Гематогенный остеомиелит
Острый гематогенный остеомиелит (osteomyelitis haematogenica) составляет 7
% всех случаев остеомиелита челюстей у детей; чаще всего
развивается на верхней челюсти в возрасте ребенка 1-2 года. Стафилококк — основной этиологический фактор, являющийся причиной гематогенного остеомиелита челюстей в раннем возрасте, биологической особенностью которого является высокая антибио-тикорезистентность. Входные ворота инфекции — пупочный сепсис, гнойничковые поражения кожи (стрепто- и стафилодермии), микротравмы слизистой обо-иочки ротовой полости, хрониосепсис, отпил п т.п.Процесс начинается остро, с выраженной интоксикации. В первые 2-3 суток местных симптомов настолько мало, что диагноз обычно своевременно не устанавливается. Симптомы нарушения общего состояния преобладают и дают основание педиатру в большинстве случаев диагностировать острое респираторное заболевание или сепсис.
Слайд 15 Жалобы родителей — на возбуждение ребенка, п.чач, отказ
от пищи, плохой сон, повышение температуры тела.
Клиника. По клиническому
течению различают 3 формы гематогенного остеомиелита — токсическую, септикопиемическую и местноочаговую. Последняя V детей практически не встречается.Слайд 16 Токсическая форма имеет бурное течение — сопровождается высокой
температурой тела, резкой интоксикацией организма. При обследовании выявляется тахикардия,
дыхание частое и поверхностное. В крови — картина гипохромной анемии, лейкоцитоз, сдвиг формулы влево, увеличение СОЭ, гипопротеинемия. Па фоне выраженной общей картины местные клинические признаки стертые. При внимательном обследовании можно обнаружить незначительный отек слизистой оболочки альвеолярного отростка и едва заметную гиперемию ее. Симптомы поражения челюсти выявляются лишь на 4-6-е сутки после начала заболевания.Слайд 17 Септикопиемическая форма характеризуется стремительным развитием, резким ухудшением общего
состояния ребенка. В отличие от токсической формы, местные признаки
нарастают быстрее.Если поражена верхняя челюсть, то выявляется припухлость в подглазничной области и инфильтрация мягких тканей (рис. 30). Вследствие воспаления клетчатки орбиты может наблюдаться экзофтальм; определяется хемоз конъюнктивы, глаз закрыт (рис. 31). Через 2-3 дня от начала заболевания гнойный экссудат расплавляет кортикальную пластинку кости и выходит под периост (рис. 32). Альвеолярный отросток челюсти деформирован с обеих сторон, переходная складка сглажена, слизистая оболочка гиперемирована, инфильтрирована. Может определяться флюктуация. Характерно наличие первичных инфильтратов и свищей (рис. 33). При поражении медиальных отделов верхней челюсти наблюдаются затрудненное носовое дыхание из-за отека слизистой оболочки носа, выделение гноя из соответствующего носового хода. Определяется припухлость и инфильтрация тканей в участке внутреннего угла глаза, отек век; кожа этих участков напряжена, гиперемирована. Слизистая оболочка альвеолярного отростка отечная, гиперемирована, переходная складка сглажена за счет инфильтрата, расположенного на передней поверхности верхней челюсти. Процесс распространяется на скат носа. Возникают свищи возле внутреннего угла глаза. Обе компактные пластинки кости могут быть деструктурированными, в таком случае наблюдается прорыв гноя в носовую полость пли в верхнечелюстную пазуху.
При переходе заболевания в хроническую стадию уже на 1-2-й неделе формируются маленькие секвестры. Большие секвестры обычно на верхней челюсти не формируются. Появление их может быть обусловлено нерациональным лечением. Фолликулы постоянных зубов могут погибать, секвестрироваться и поддерживать воспалительный процесс.
Слайд 18 Если поражена нижняя челюсть (мыщелковый отросток), то через
3-4 дня от начала заболевания в подскуловой и околоушно-жевательной
областях развиваются воспалительные инфильтраты. Гнойный экссудат распространяется в сторону наружного слухового прохода, что сопровождается расплавлением кости последнего с образованием свищей. Свищи могут возникать после вскрытия гнойных очагов по нижнему краю скуловой дуги.Поражение суставного отростка нижней челюсти у детей раннего возраста при остеомиелите маскируется заболеванием среднего уха, из-за чего часто лечится неадекватно и выявляется значительно позднее у детей старшего возраста как одно- или двусторонний анкилоз височно-нижнечелюстного сустава.
Очень редко острый гематогенный остеомиелит нижней челюсти у детей переходит в хроническую форму (рис. 34), при которой возникают средние и большие секвестры (через 2-3 нед от начала заболевания). Зачатки зубов в зоне воспаления гибнут и секвестрируются, поражаются зоны роста челюстей, развивается гнойный остеоартрит. Нередко заболевание приобретает хронический рецидивирующий характер, наблюдается секвестрация новых участков кости. При таком течении болезни у детей снижаются показатели клеточного иммунитета (лимфопения, уменьшение содержания активных Т-лимфоцитов).
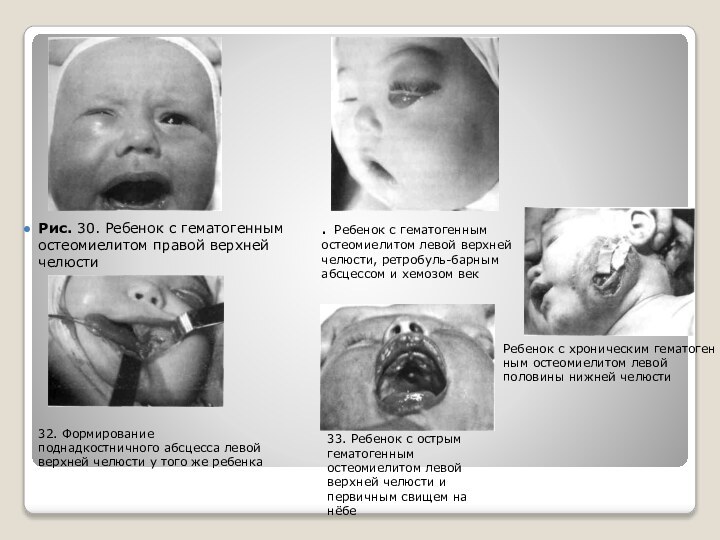
Слайд 19 Рис. 30. Ребенок с гематогенным остеомиелитом правой верхней
челюсти
. Ребенок с гематогенным остеомиелитом левой верхней челюсти, ретробуль-барным
абсцессом и хемозом век32. Формирование поднадкостничного абсцесса левой верхней челюсти у того же ребенка
33. Ребенок с острым гематогенным остеомиелитом левой верхней челюсти и первичным свищем на нёбе
Ребенок с хроническим гематогенным остеомиелитом левой половины нижней челюсти
Слайд 20
Рентгенологическое обследование челюсти в ранний период (до 10
сут) не выявляет признаков остеомиелита. Очень редко на 6-7-й
день от начала заболевания в костной ткани нижней челюсти могут выявляться очаги диффузного лизиса и слабые признаки костеобразования. Исследование крови и мочи выявляет признаки острого воспаления (эритропения, лейкоцитоз, повышение СОЭ, смещение формулы влево, появление С-реактивного белка; в моче — наличие белка, эритроцитов, лейкоцитов).Диагноз основывается на тщательном изучении жалоб (резкое нарушение общего состояния ребенка — возбуждение, отказ от пищи, плохой сон, температура тела до 39-40 "С), данных объективного обследования (отек мягких тканей вокруг верхней челюсти с гиперемированной кожей над ним, сглаженность переходной складки и флюктуация при пальпации, двустороннее утолщение альвеолярного отростка), данных исследования крови и мочи (эритропения, лейкоцитоз, повышение СОЭ, сдвиг формулы влево, С-реактивный белок — в крови; белок, эритроциты и лейкоциты — в моче).
Слайд 21 Дифференциальную диагностику острого гематогенного остеомиелита следует проводить с
одонтогенным остеомиелитом, саркомой Юинга, абсцессами мягких тканей, острым паротитом,
воспалительными заболеваниями среднего уха, острыми воспалительными заболеваниями глаз и орбиты.Лечение должно быть ранним, комплексным и осуществляться только в условиях стационара. Общее лечение прежде всего направленно на дезинтоксикацию организма ребенка. Оно должно быть согласовано с педиатром.
Слайд 22 Вся медикаментозная терапия в первые дни проводится исключительно
внутривенно. Для этого выполняют венесекцию пли венепункцию по Сельдингеру
периферической пли подключичной вены. В дальнейшем возможно внутримышечное введение препаратов. Из антибиотиков назначают препараты широкого спектра действия — клафоран, кефзол, цефазолин, цефалоспорины, тиенам и тройные к костной ткани; при необходимости вводят два совместимых антибиотика.С дезинтоксационной целью переливают изотопический раствор, глюкозу, неокомиенсан, неогемодез, реополиглюкин. Назначают витамины группы В и С. Оптимизация общесоматического состояния достигается проведением пассивной иммунотерапии — переливанием антистафилококковой гипериммунной плазмы, антистафилококкового гамма-глобулина.Хирургическое лечение включает адекватное вскрытие абсцессов и инфильтратов мягких тканей, поднадкостничпых абсцессов с дальнейшим дренированием ран и ведением их по принципам гнойной челюстно-лицевой хирургии.
Слайд 23
Хронический одонтогенный остеомиелит
Хронический одонтогенный остеомиелит (osteomyelitis odontogenica chronica)
у детей обычно является следствием острого, в течении которого
возникли осложнения или лечение его было проведено несвоевременно и не в полном объеме. Переход острой стадии остеомиелита в хроническую у детей происходит зна-чительно быстрее, чем у взрослых (на 7-9-е сутки от начала заболевания), что зависит от многих причин:наличия признаков вторичной иммуносупрессии (хронические сопутствующие, недавно перенесенные острые заболевания или обострение хронических);
снижения иммунной реактивности организма (количества Т-лимфоцитов, IgM, IgG; функциональной активности лимфоцитов);
позднего обращения к врачу;
несвоевременного и неправильного установления диагноза;
нерационального лечения (позднее удаление „причинного" зуба; неправильное вскрытие абсцесса или флегмоны; неадекватное назначение медикаментов);
несбалансированного и неполноценного питания, ослабляющего организм ребенка.
Хронический одонтогенный остеомиелит чаще развивается на нижней челюсти у детей 5-10 лет. Для него характерны периодические обострения и затяжное течение.В зависимости от процессов (деструктивных или продуктивных), которые преобладают в кости челюсти, различают три клинико-рентгенологические формы хронического остеомиелита: деструктивную, продуктивную и деструктивно-продуктивную.
Слайд 24 Больной с хроническим одонтогенным остеомиелитом левой половины нижней
челюсти (вместо "причинного" удалены несколько рядом расположенных зубов)
Слайд 25 Деструктивная форма хронического остеомиелита наблюдается на нижней челюсти
у изможденных, ослабленных детей, преимущественно 4-6-летнего возраста.
Жалобы детей (или
их родителей) — на периодическое повышение температуры тела до субфебрильной, припухлость прилежащих к челюсти тканей, наличие свищей с гнойным отделяемым, привкус гноя во рту, деформацию челюстей и лица и т.п. В анамнезе — острый одонтогенный остеомиелит.Слайд 26 Ортопантомограмма ребенка с хроническим одонтогенным остеомиелитом нижней челюсти
(деструктивная форма)
Слайд 27 Клиника. Интоксикация организма незначительная, но ее признаки наблюдаются
на протяжении всего периода болезни: температура тела субфебрильная, аппетит
снижен, ребенок быстро утомляется; возникают изменения показателей периферической крови (лейкоцитоз, лейкопения, повышение СОЭ) и мочи (наличие белка, лейкоцитов).Деформация лица обусловлена воспалительной инфильтрацией мягких тканей вокруг очага в челюсти. Регионарные лимфатические узлы увеличенные, подвижные и практически безболезненные. Альвеолярный отросток на стороне поражения увеличен обычно с обеих сторон (рис. 35). "Причинный" зуб или удален ранее, или находится в лунке. Коронка его разрушена, реакция на перкуссию может быть положительной. Расположенные рядом зубы подвижные (I—II ст.), нелеченые или недолеченные. Шейки и верхняя треть корней оголенные, некоторые зубы могут изменять свое положение (рис. 36). Слизистая оболочка в этом участке отечная, синюшная. На альвеолярном отростке появляются свищи с гнойным отделяемым и „выбухающими" грануляциями, которые могут локализоваться с обеих его сторон, на твердом нёбе (рис. 37), снаружи на рубцах после вскрытия флегмон и абсцессов.
Слайд 28 Первые рентгенологические признаки деструкции костной ткани появляются на
10-14-е сутки заболевания. Формирование секвестров на верхней челюсти происходит
на 2-3-и сутки, нижней — позже, на 3-4-й неделе. У маленьких детей (4-6 лет) чаще формируются секвестры средних и больших размеров (рис. 38, 39), у детей старшего возраста — мелкие, способные рассасываться и выделяться через свищи. Очаг деструкции не имеет четких границ. Окончательные границы деструкции устанавливаются к концу 6-7-й недели от первых проявлений заболевания.Слайд 29 Продуктивная форма (гиперпластическая) остеомиелита возникает в период интенсивного
роста лицевого скелета (9-12 лет), чаще локализуется на нижней
челюсти.Жалобы детей (или их родителей) — на наличие деформации лица в участке воспаления. В анамнезе — острый одонтогенный остеомиелит, периодическое увеличение деформации и ее болезненность.
Клиника. Общее состояние ребенка практически не изменено. Симптомы интоксикации незначительные, они становятся выраженее в период обострения процесса.
Местно — деформация лица за счет увеличенной в объеме кости в участке воспалительного очага (рис. 40). Мягкие ткани вокруг нее не изменены. Регионарные лимфоузлы увеличены, малоподвижные, при длительном заболевании могут сливаться между собой с образованием конгломератов. Рот открывается свободно. Альвеолярный отросток в остеомиелическом очаге деформирован, плотный, слабоболезненный при пальпации. Слизистая оболочка здесь несколько синюшного цвета, отечная. Может быть "причинный" разрушенный зуб, перкуссия которого незначительно болезненна. Рядом расположенные зубы неподвижные, могут быть ранее леченные. Свищей нет.
Слайд 30 Лабораторные показатели свидетельствуют о вялом хроническом процессе. Кроме
того, наблюдается снижение количества Т-лимфоцитов и их бласттрансформирующей способности,
что является тестом при дифференциальной диагностике с фиброзной дисплазией.Рентгенологически определяется увеличение объема кости за счет эндосталь-ного и периостального построения костной ткани. Наблюдаются отдельные участки уплотнения кости — зоны остеосклероза, а также периостальная реакция, проявляющаяся на рентгенограмме тенью оссифицированной ткани, образованной периостом.
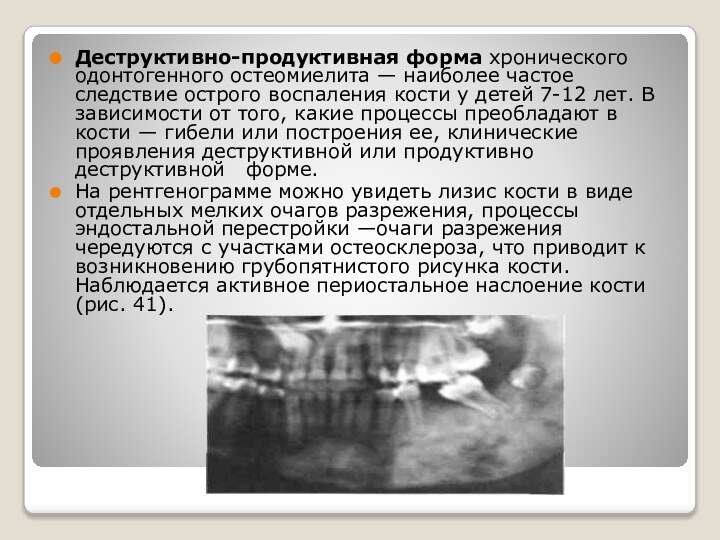
Слайд 31 Деструктивно-продуктивная форма хронического одонтогенного остеомиелита — наиболее частое
следствие острого воспаления кости у детей 7-12 лет. В
зависимости от того, какие процессы преобладают в кости — гибели или построения ее, клинические проявления деструктивной или продуктивно деструктивной форме.На рентгенограмме можно увидеть лизис кости в виде отдельных мелких очагов разрежения, процессы эндостальной перестройки —очаги разрежения чередуются с участками остеосклероза, что приводит к возникновению грубопятнистого рисунка кости. Наблюдается активное периостальное наслоение кости (рис. 41).
Слайд 32 Дифференциальную диагностику хронического остеомиелита следует проводить с хроническим
периоститом, подкожной мигрирующей гранулёмой лица, туберкулезом, актиномикозом, саркомой Юинга,
фиброзной дисплазией, остеобластокластомой, эозинофильной гранулёмой.Лечение. Объем помощи при хроническом остеомиелите зависит от характера и распространенности воспалительного процесса в кости, общего состояния ребенка. Антибактериальные препараты при хроническом одонтогенном остеомиелите в стадии ремиссии назначать нецелесообразно, при обострении процесса эффективными являются остеотропные антибиотики.
Слайд 33 Основное внимание отводится назначению лекарственных средств, повышающих иммунные
и регенераторные свойства организма (пентоксил, нуклеинат натрия, рибомунил, тонзилоген);
анаболическим препаратам (ретаболил, нерабол); микробным полисахаридам — (продигиозан; препаратам кальция (глюконат кальция, глицерофосфат кальция, биокальцевит)). Кроме того, проводится витамино-(витамины А, В, С, D, Е) и антигистаминная терапия. Пища должна быть обогащена витаминами, микроэлементами (преимущественно молочно-растительная).Местное лечение деструктивной формы хронического остеомиелита предусматривает удаление "причинного" зуба, если он остался, дренирование очага воспаления через свищ путем его промывания антисептиками и протеолитичес-кими ферментами для ускорения рассасывания секвестров. Если эти действия не эффективны, проводят вскрытие надкостницы с обеих сторон альвеолярного отростка в участке воспаления. Раны дренируют резиновыми полосками и промывают теми же лекарственными средствами, что и свищи. Для ускорения процессов регенерации в кости и повышения местного иммунитета назначают под-надкостничное введение левамизола (0,1 мг левамизола на 0,1 мл изотонического раствора).
Слайд 34
Секвестрэктомию у ребенка выполняют при наличии:
"Выбухающих" из свища
грануляций.
На рентгенограмме — больших секвестров, которые полностью отделились от
материнской кости.Погибших зачатков зубов.
Следует отметить, что при проведении секвестрэктомии у детей ткани секве-стральной капсулы не разрушают и не выскабливают. В послеоперационный период назначают противовоспалительную терапию.
При продуктивной форме одонтогенного остеомиелита лечение предусматривает выявление и удаление "причинного" зуба, вскрытие надкостницы и дренирование очага воспаления. После этого назначают физпроцедуры, направленные на рассасывание инфильтратов. При образовании массивных костных наслоений последние удаляют, а рану дренируют.





























