Слайд 2
Разрывы сердца — это нарушение целостности стенок сердца,
которое чаще всего встречается как осложнение острого инфаркта миокарда
и сопровождается высокой смертностью. У большинства больных происходит разрыв стенки левого желудочка, реже – правого желудочка, еще реже – межжелудочковой перегородки
и папиллярных мышц (внутренние мышцы сердца, обеспечивающие движение клапанов).
Сибирский медицинский журнал,
2010, том 25, №4, выпуск 1. Разрывы сердца
при остром инфаркте миокарда
Е.М. Зелтынь-Абрамов.
Слайд 3
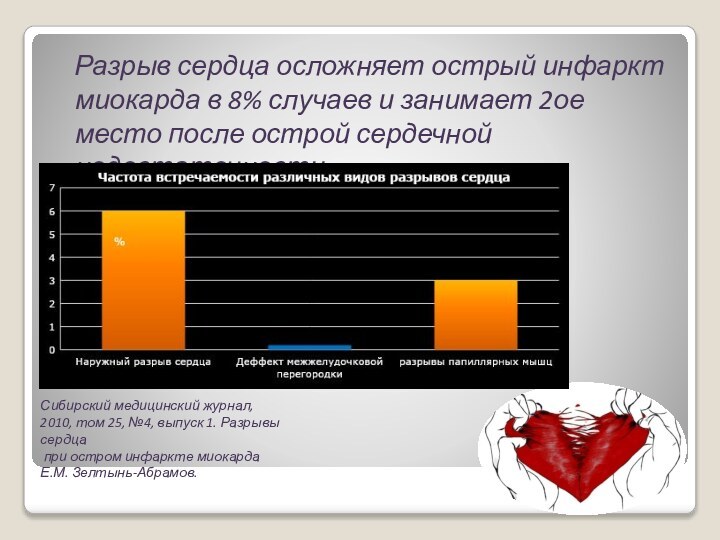
Разрыв сердца осложняет острый инфаркт миокарда в
8% случаев и занимает 2ое место после острой сердечной
недостаточности.
Сибирский медицинский журнал,
2010, том 25, №4, выпуск 1. Разрывы сердца
при остром инфаркте миокарда
Е.М. Зелтынь-Абрамов.
Слайд 4
Разрывы межжелудочковой перегородки – результат некроза на
протяжении всей её толщины
Простые
Комплексные
канал коммуникации открывается при каждом
систолическом сокращении.
отсутствуют грубые геморрагии
выходные отверстия в правый и левый желудочки располагаются на одном уровне.
возникают после инфарктов миокарда, вовлекающих переднюю стенку
межжелудочковая коммуникация имеет изгибающееся течение с каналом, который может простираться в области, отдаленной от первичного участка ОИМ.
чаще осложняют диафрагмальные инфаркты
Кужель Д.А., Матюшин Г.В., Красиков С.В., Прибыткова Г.Ю., Калейчик Л.В., Федорова Т.Д. Арутюнян А.Г. ГОУВПО «Красноярская государственная медицинская академия Росздрава» Статья опубликована в журнале «Первая краевая» в 2006 году.
Слайд 5
Клиническая картина
В начале разрыв межжелудочковой перегородки может протекать
почти бессимптомно.
Позже:
набухание шейных вен,
боли в груди,
боли в
правом подреберье,
отек легких,
артериальная гипотензия,
шок.
Б.Гриффин, Э.Тополь «Кардиология» М. 2008
Слайд 6
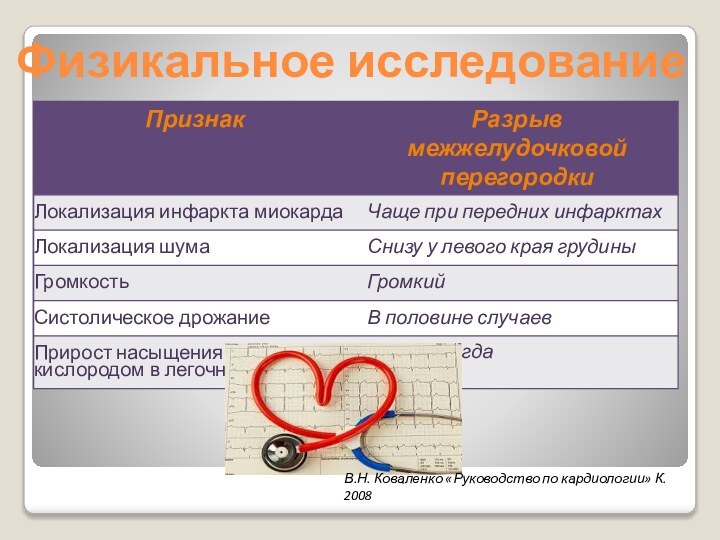
Физикальное исследование
Появляется пансистолический шум, особенно при одновременном ухудшении
гемодинамики и развитии сердечной недостаточности по обоим кругам кровообращения.
Шум обычно лучше всего слышен снизу у левого края грудины, в 50% случаев он сопровождается систолическим дрожанием.
При большом разрыве, тяжелой сердечной недостаточности или шоке шума может не быть, или он тихий, поэтому отсутствие шума не позволяет исключить разрыв межжелудочковой перегородки.
Дополнительно определяются 3-й тон, акцент 2-го тона в зоне ЛА и проявления недостаточности трехстворчатого клапана.
В.Н. Коваленко «Руководство по кардиологии» К. 2008
Слайд 7
Физикальное исследование
В.Н. Коваленко
«Руководство по кардиологии» К. 2008
Слайд 8
Диагностика
ЭКГ: в 40% случаев обнаруживается АВ-блокада
или нарушения внутрижелудочковой проводимости.
ЭхоКГ: с цветным доплеровским исследованием –
это лучший метод диагностики разрыва межжелудочковой перегородки.
Для уточнения размеров дефекта проводят чреспищеводную ЭхоКГ.
ЭхоКГ позволяет определить размеры дефекта и величину сброса крови слева направо.
С помощью ЭхоКГ оценивают систолическую функцию желудочков.
Катетеризация правых отделов сердца : под контролем рентгеноскопии измеряют насыщение крови кислородом в верхней и нижней полых венах, правом предсердии, правом желудочке и легочном стволе.
Крюков Н.Н., Николаевский Е.Н., Поляков В.П.. Ишемическая болезнь сердца (современные аспекты клиники, диагностики, лечения, профилактики, медицинской реабилитации, экспертизы): Монография., 2010
Слайд 9
При инфаркте миокарда любой разрыв межжелудочковой перегородки требует
хирургического лечения независимо от величины сброса.
Слайд 10
Лечение
Показана экстренная внутриаортальная баллонная контрпульсация
(ВАБК):
снижает системное сопротивление и шунтирование,
улучшает перфузию коронарного
ложа,
поддерживает АД.
Введение вазопрессоров и вазодилататоров (уменьшают шунтирование крови слева направо и повышают системный кровоток).
Хирургическая коррекция мышечных разрывов («заплата») — это единственный шанс выжить для больного.
Фармакологическая терапия малоэффективна. Летальность при ней составляет 90%, тогда как при хирургическом лечении — около 30%.
ЛС выбора — внутривенное введение нитропрусида натрия до достижения среднего АД 80 мм рт ст.
Textbook of Cardiovascular Medicine (March 2002): By Eric J Topol MD, Robert M Califf MD, Jeffrey Isner MD, Eric N Prystowsky MD, Judith Swain MD, James Thomas MD, Paul Thompson MD, James B Young MD, Steven Nissen MD By Lippincott Williams & Wilkins
Слайд 11
Клинический случай
разрыва межжелудочковой перегородки
Слайд 12
Пациент: К., 50 лет.
Поступил 30.08.16 в 00:15.
Из анамнеза:
В течение 5-6 лет повышение АД, с
максимальными цифрами 180 и 100 мм.рт.ст.
Впервые в жизни 1,5 недели назад почувствовал давящие непродолжительные, загрудинные боли, возникающие после нагрузки.
Ухудшение состояния 29.08.16 в 21:30- появились вышеописанные жалобы.
Вызвали скорую медицинскую помощь (СМП). АД составило 180 и 120 мм.рт.ст.
Слайд 13
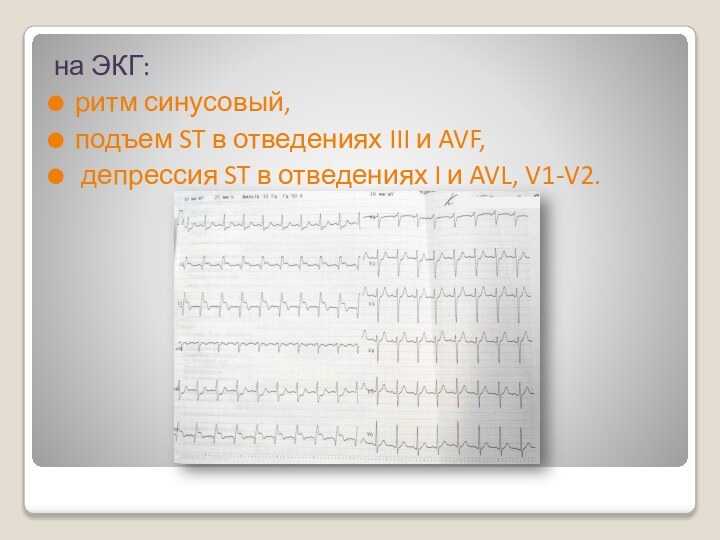
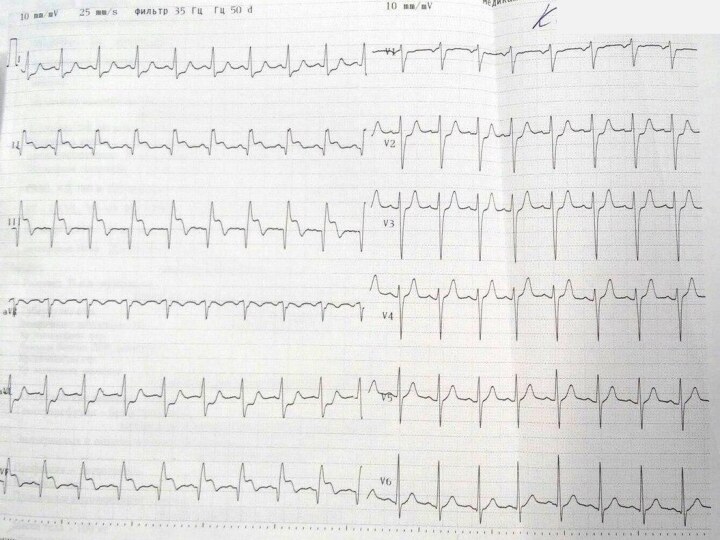
на ЭКГ:
ритм синусовый,
подъем ST в отведениях
III и AVF,
депрессия ST в отведениях I и
AVL, V1-V2.
Слайд 15
На Скорой Медицинской Помощи :
Нитроспрей, морфин -10мг/мл-1мл
в.в.,
гепарин 5000 ед в.в.,
динисорб 0,01% 10мл на
200 мл NaCl 0.9%,
клопидогрель 300 мг,
аспирин 1 табл.,
беталок 5,0 в.в.,
метопролол 50 мг.
Доставлен в СОККД.
Течение реанимационного типа: в срочном порядке проведена коронарография, РЭР, ЧТКА, АТЭЭ, стентирование ПКА, после стабилизации переведен в кардиологическое отделение.
Слайд 16
Заключение коронарографии:
1)тип кровоснабжения сердца: правый, кальциноз стенок
артерий
2)ствол левой коронарной артерии: с неровными контурами
3)ПМЖВ: с неровными
контурами ,асимметричный стеноз 50% в проекции мелкой 1 ДА, а симметричный стеноз 75% в средней трети 4 сегмента.
4)ОА: с неровными контурами ,без стенозов. Окклюзия 1 Втк от устья, дистальные отделы контрастируются через интракоронарные коллатерали. Интермедиальная артерия развита хорошо, с неровными контурами , без значимых стенозов.
5)ПКА: с неровными контурами ,окклюзия в дистальной трети 2 сегмента, дистальные отделы не контрастируются.
На контрольной КГ: хороший ангиографический результат, антеградный кровоток TIMI 2-3 по ПКА, без признаков диссекции и дистальной эмболизации.
Слайд 19
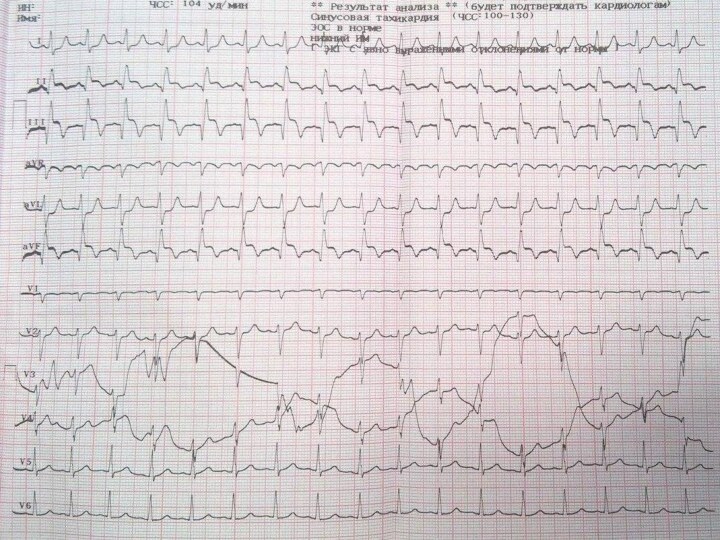
ритм синусовый,
Частота сердечных сокращений:
104 в минуту,
подъем ST в отведениях II, III и AVF;
депрессия ST в отведении AVL.
Слайд 20
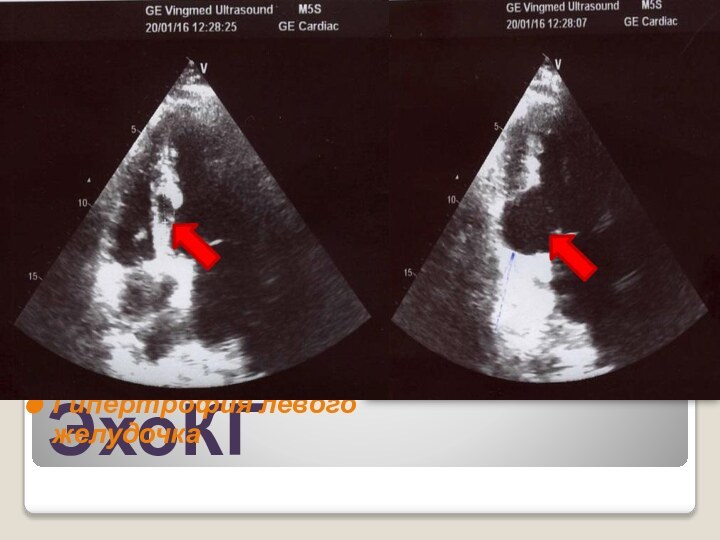
ЭхоКГ
Фракция выброса = 41%,
акинезия задней и задне-боковой
стенки.
В апикальной части МЖП прерывистость
3 мм, по ЦДК (D+), градиент 65 мм.рт.ст.
Гипертрофия левого желудочка
Слайд 21
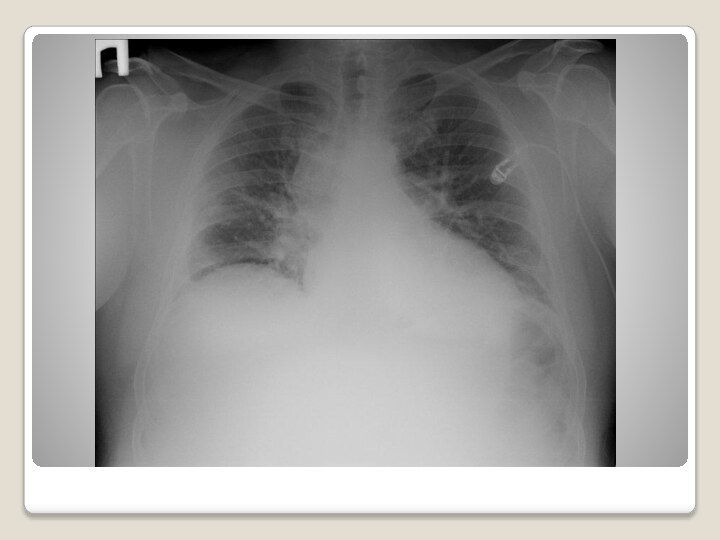
Рентгеновское исследование
Легочные поля прозрачные, эмфизематозные, междо левая плевра
справа подчеркнута, утолщена, сосудистый рисунок усилен в верхне —
медиальных, прикорневых отделах за счет застоя, гиперволемии, легочный рисунок деформирован с обеих сторон, в нижних отделах за свет пневмосклероза.
Корни расширены.
Диафрагма занимает обычное положение, синусы свободны.
Сердце расположено горизонтально, расширено влево, за счет увеличения левых отделов, левый желудочек гипертрофирован.
Аорта без особенностей
Заключение: застойные явления в легких.
Слайд 23
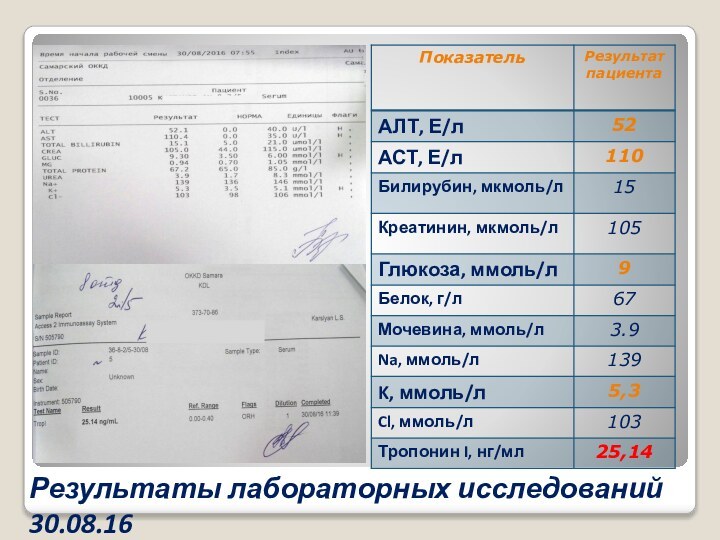
Результаты лабораторных исследований 30.08.16
Слайд 24
Состояние на 31.08 (23:00)
Общее состояние тяжелое. Сознание ясное.
Речь внятная.
Зрачки узкие, сохранена реакция на свет. Температура 36,4 С. Кожные покровы и слизистые оболочки обычной окраски. При аускультации дыхание везикулярное, хрипов нет. ЧДД 16-18 в минуту, сатурация кислородом 98%. Тоны сердца тихие, ритм правильный, шумов нет. АД 110 и 63 мм.рт.ст. ЧСС 93 в минуту. Систолический шум в зоне верхушки, у левого края грудины. На периферических артериях пульсация сохранена. Живот мягкий, безболезненный. Печень не выступает из-под края реберной дуги. Отеков нет. Мочеиспускание самостоятельное. Диурез 400 мл.
Слайд 25
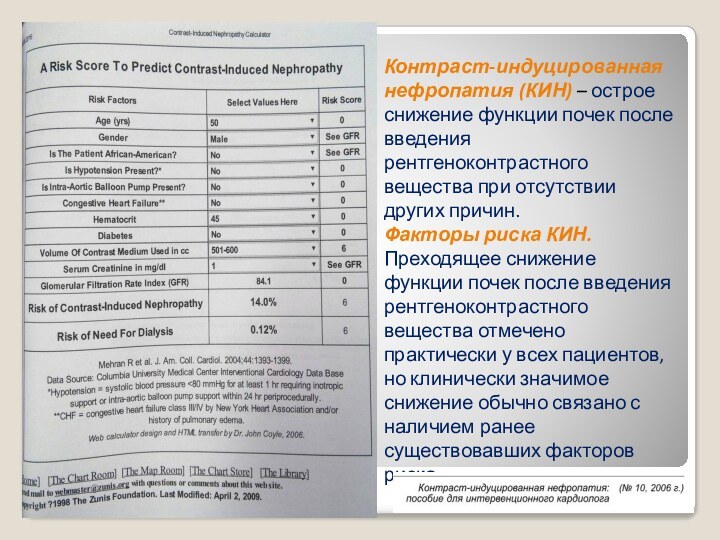
Контраст-индуцированная нефропатия (КИН) – острое снижение функции почек
после введения рентгеноконтрастного вещества при отсутствии других причин.
Факторы
риска КИН. Преходящее снижение функции почек после введения рентгеноконтрастного вещества отмечено практически у всех пациентов, но клинически значимое снижение обычно связано с наличием ранее существовавших факторов риска.
Слайд 26
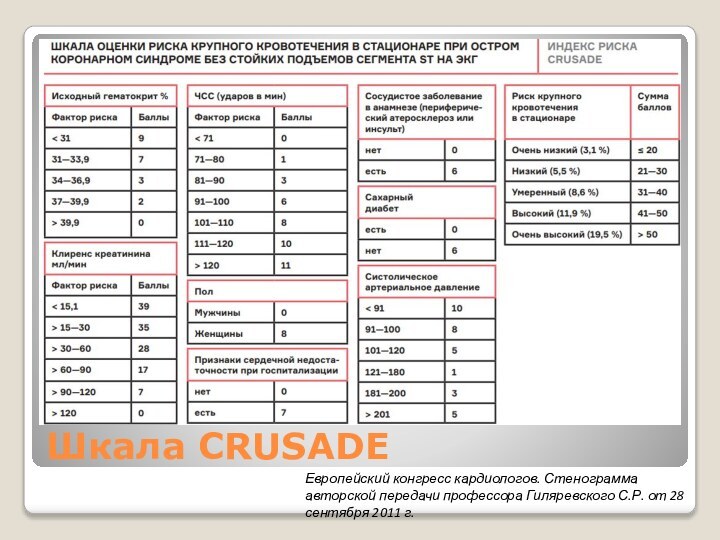
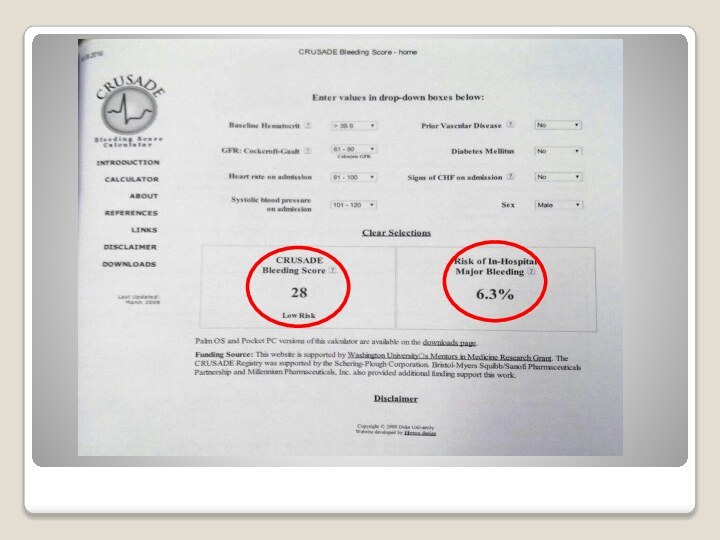
Шкала CRUSADE
Шкала определяет риск развития кровотечений у больных
с острым коронарным синдромом.
Все эти показатели могут быть
доступны в течение первого часа после госпитализации больного. И это может влиять на решение в отношении активной тактики и мероприятий, которые мы должны выполнять по профилактике развития кровотечений во время пребывания в стационаре.
Европейский конгресс кардиологов. Стенограмма авторской передачи профессора Гиляревского С.Р. от 28 сентября 2011 г.
Слайд 28
Состояние на 1.09.16
Общее состояние тяжелое. Сознание ясное. Речь
внятная. Зрачки узкие, сохранена реакция на свет. Температура 36,4С.
Кожные покровы и слизистые оболочки обычной окраски. При аускультации дыхание везикулярное, Хрипов нет. ЧДД 16-18 в мин, сатурация кислородом 98%. Тоны сердца тихие, ритм правильный. ЧСС 93 в мин, АД 108 и 66 мм.рт.ст. Систолический шум в зоне верхушки с иррадиацией в подмышечную область, у левого края грудины. На периферических артериях пульсация сохранена. Живот мягкий, безболезненный. Печень безболезненна. Отеков нет. Мочеиспускание самостоятельное. Диурез 1000мл.
Слайд 30
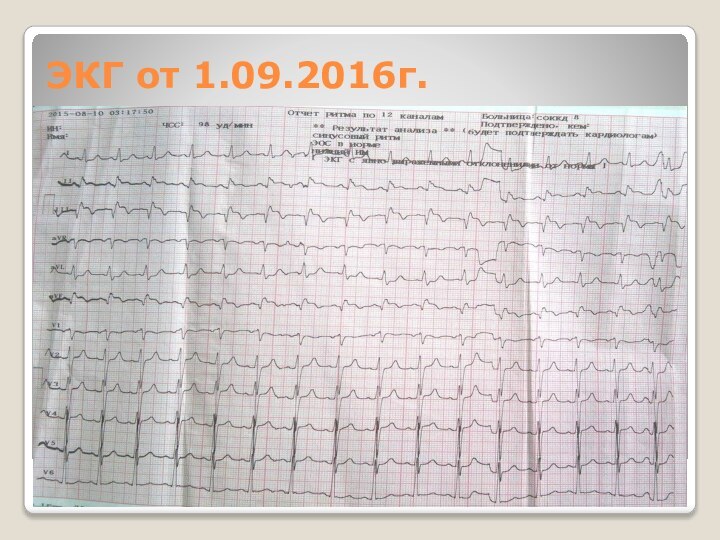
ЭКГ от 1.09.2016г.
Синусовый ритм
ЧСС 98 ударов в минуту
Подъем
сегмента ST в III, AVF
Слайд 31
Лечение
Стол 9
Раствор Лазикса 4 мл в/м. Однократно.
Преднизолон 60
мг, в/в. Однократно.
Гептор 5 г в/в струйно, 5 дней.
Коронал
5 мг, по 1 таблетке в 8 утра
Престариум 5 мг, по 1/2 таблетки в 18:00.
Тромбо АСС, 100 мг, по 1 таблетке в 18:00
Торвакард 40 мг, 1 таблетка в 18:00
Брилинта 90 мг, 1 таблетка в 8:00 и в 20:00.
Слайд 32
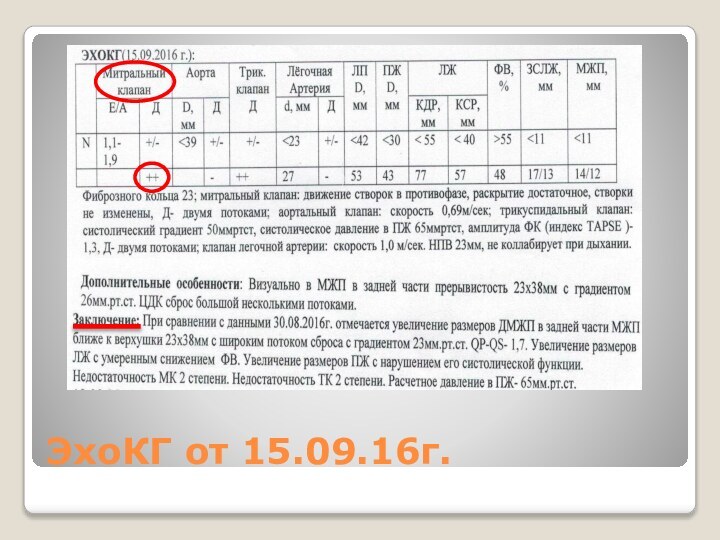
ЭхоКГ с цветным допплеровским картированием от 06.09.16
ближе к
верхушке в задней части МЖП аневризматическое выбухание с визуальной
прерывистостью в нескольких местах со сбросом по ЦДК 4 мм и 6 мм с градиентом 56мм.рт.ст., большим объемом сброса, QP/QS =1,3.
Слайд 34
Пациент находился на лечении в отделение реанимации и
интенсивной терапии в течение 2 дней и переведен в
5 отделение 1.09.2016г.
С 19.09.16г. по 19.10.16г. находился на стационарном лечении в 4 кардиохирургическом отделении.
20.09.16 г. была выполнена операция
Направлен на реабилитацию в Санаторий Самарский
Слайд 35
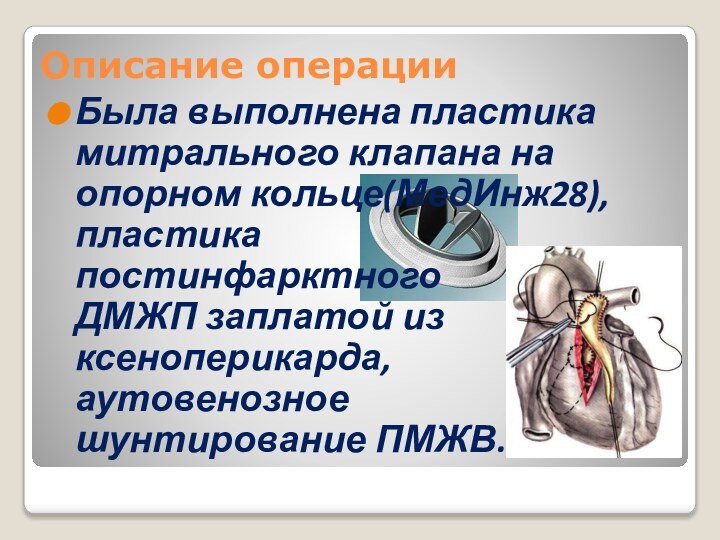
Описание операции
Была выполнена пластика митрального клапана на опорном
кольце(МедИнж28),
пластика постинфарктного ДМЖП заплатой из ксеноперикарда,
аутовенозное шунтирование ПМЖВ.
Слайд 36
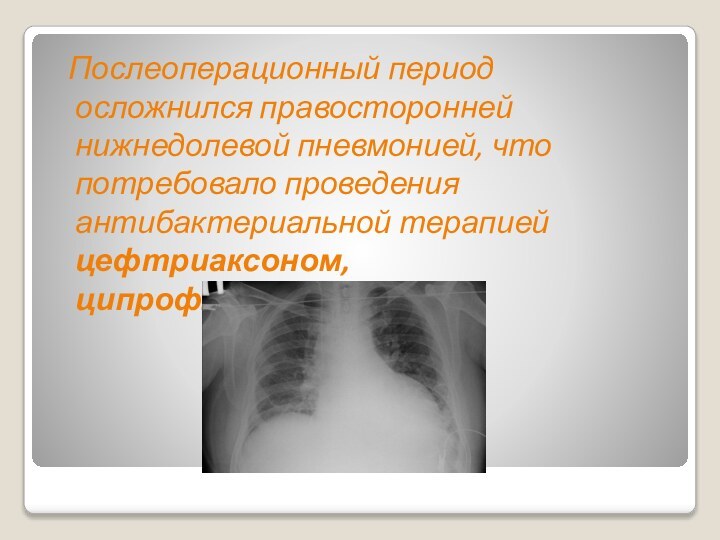
Послеоперационный период осложнился правосторонней нижнедолевой пневмонией, что
потребовало проведения антибактериальной терапией цефтриаксоном, ципрофлоксацином.
Слайд 37
Клинический диагноз
Основное: ИБС. Перенесенный инфаркт миокарда нижней
стенки левого желудочка с з.Q от 29.08.16. Постинфарктный ДМЖП.
Пластика митрального клапана на опорном кольце, пластика ДМЖП, АКШ ПМЖВ 20.09.16г. Стентирование ПКА 30.08.16.Коронарография, РЭР, ЧТКА, АТЭЭ. Гипертоническая болезнь 3 стадия 4 группа риска.
Осложнения: разрыв МЖП с большим объемом выброса. HIIa NYHA IIф.кл. Внутрибольничная правосторонняя нижнедолевая пневмония, средней тяжести.
Сопутствующие: Атеросклероз БЦС. Ожирение 1 степени. Табакокурение. Язвенная болезнь двенадцатиперстной кишки., вне обострения. Хронический панкреатит, вне обострения.
Слайд 38
Лечение после выписки
Бисопролол 5 мг, в 8.00
Периндоприл 1,25
мг в 20.00,
Ацетилсалициловая кислота 75мг, в 14.00
Клопидогрель 75 мг
в 14.00 в течение 1 года
Омепразол 20 мг в 20.00 на время приема клопидогреля
Аторвастатин 20 мг, в 20.00
Спиринолактон 25 мг, в 8.00
Торасемид 10 мг в 8.00 в течение 2х недель, затем коррекция дозы по результатам УЗИ
Варфарин 2,5 мг по 2 таблетки в 20.00 в течение двух месяцев, под контролем МНО, целевое значение 2,0-3,0.
Слайд 39
Рекомендации
Наблюдение кардиолога поликлиники по месту жительства,
Наблюдение в
отделении реабилитации СОККД в течение 1 года по направлению;
Ношение
корсета и компрессионного трикотажа в течение 6 месяцев
Контроль липидного профиля, АЛАТ, АСАТ, КФК через 1 месяц
Контроль МНО (целевые значения 2.0-3.0), контроль МНО 1 раз в неделю в течение месяца, затем 1 раз в месяц, коррекция дозы варфарина при выходе из целевых значений МНО
УЗИ плевры, перикарда, через 2 недели;
ЭхоКГ через 3 месяца;
Дозированные физические нагрузки (ходьба)
Гипохолестериновая диета