Слайд 2
1.Исследование функций ЧМН
I пара – обонятельный нерв,
берет свое начало в слизистой полости носа, а заканчивается
в коре височной доли головного мозга (ГМ)
Нерв может поражаться на экстрацеребральном (слизистая полости носа) или интрацеребральном (образования ГМ) уровне. Симптомы поражения будут идентичны.
Симптомы поражения:
Нарушение обоняния:
Гипоосмия – снижение обоняния;
Аносмия - отсутствие обоняния.
Методика исследования: Расспрос пациента.
Слайд 4
Ножки мозга: III пара – глазодвигательный нерв.
Варолиев мост:
VI пара – отводящий нерв;
V пара – тройничный нерв;
VII пара – лицевой нерв;
VIII пара – слуховой нерв.
Продолговатый мозг: IX пара – языкоглоточный нерв; нервы
X пара – блуждающий нерв; бульбарной
XII пара – подъязычный нерв; группы
XI пара – добавочный нерв
Все остальные X пар ЧМН берут свое начало в стволе ГМ и представлены ядрами (скопление нервных клеток) двигательными и чувствительными. Некоторые нервы имеют и вегетативные ядра.
Слайд 5
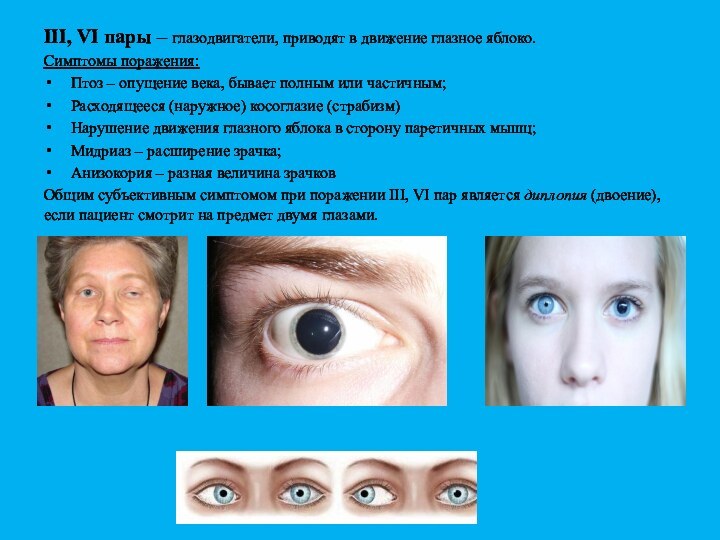
III, VI пары – глазодвигатели, приводят в движение
глазное яблоко.
Симптомы поражения:
Птоз – опущение века, бывает полным или
частичным;
Расходящееся (наружное) косоглазие (страбизм)
Нарушение движения глазного яблока в сторону паретичных мышц;
Мидриаз – расширение зрачка;
Анизокория – разная величина зрачков
Общим субъективным симптомом при поражении III, VI пар является диплопия (двоение), если пациент смотрит на предмет двумя глазами.
Слайд 6
Методика исследования:
1) Визуально определяем:
Положение глазного яблока в
орбите, в норме- по центру орбиты;
Величину зрачков, норма D=S;
Ширину
глазных щелей, норма D=S;
2) Исследуем объем движений глазных яблок:
Просим пациента следить только глазами за предметом, перемещаемым вправо/влево, вверх/вниз.
Слайд 7
V пара – тройничный нерв, образует три крупных
ветви: глазной, верхнечелюстной, нижнечелюстной нервы.
Симптомы поражения:
Боль, в том сегменте
лица, которая иннервирует пострадавшая ветвь тройничного нерва. Боли очень интенсивные, приступообразные, не купируются традиционными анальгетиками-антипиретиками
Болезненность в точке выхода ветвей нерва при пальпации;
Нарушение чувствительности на коже лица в зоне иннервации пострадавшей ветви.
Методика исследования: Расспрос пациента о характере болевого приступа (место локализации, зона иррадиации, длительность, частота)
Слайд 8
VII пара – лицевой нерв, иннервирует мимическую мускулатуру
лица.
Симптомы поражения:
Асимметрия лица, постоянно выявляющаяся в нижнем сегменте:
-смещение
ротовой щели в здоровую сторону;
-опущение угла рта на больной стороне;
-сглаженность соответствующей носогубной складки.
Непостоянные симптомы асимметрии: широкая глазная щель на больной стороне из за неплотного прилегания нижнего века к глазному яблоку; опущение надбровной дуги, отсутствие морщин на больной стороне лба, если они есть.
Жалобы на неопрятность во время приема пищи- жидкая пища подтекает из угла рта на больной стороне, а твердая пища застревает между щекой и десной на больной стороне.
Не смыкание глазной щели:
-лагофтальм – полное не смыкание, или симптом «заячьего глаза»;
-симптом «ресниц» - частичное не смыкание глаза.
Пациент не может наморщить лоб, нахмурить бровь на больной стороне.
Слайд 9
Методика исследования:
Визуально определяем:
Положение ротовой щели, норма - по
центру лица;
Положение углов рта, норма – симметрично;
Выраженность носогубных складок,
норма D=S;
Расспрашиваем пациента о наличии или отсутствие неопрятности во время приема пищи;
Определяем симметричность глазной щели, норма D=S
2) Предлагаем пациенту выполнить следующие тесты:
Просим «оскалить зубы» (улыбнуться);
Просим крепко зажмурить глаза;
Просим наморщить лоб;
Просим нахмурить брови
Слайд 10
VIII пара – слуховой нерв, обеспечивает функцию слуха.
Симптомы
поражения:
Гипоакузия – снижение остроты слуха;
Анакузия – отсутствие слуха.
Методика исследования:
Расспрос пациента.
Слайд 11
Нервы бульбарной группы
IX,X пара - языкоглоточный и блуждающий
нервы, имеют общие двигательные и чувствительные ядра.
Симптомы поражения:
Нарушение глотания:
Дисфагия
–затруднение глотания;
Афагия – отсутствие глотания.
2) Поперхивание (кашель или покашливание после каждого глотка твердой или жидкой пищи), что может привести к механической асфиксии или аспирационной пневмонии.
Методика исследования:
1)Расспрос пациента о глотании пищи, наличии поперхивания;
2) Аудиально оцениваем качество речи
3) Предлагаем пациенту выполнить тест:
Для этого исследующий свой указательный палец кладет на середину подбородка пациента и просит высунуть язык;норма – кончик языка смотрит на палец исследующего.
Одновременное поражение ядер или корешков IX, X, XII пар ЧМН проявляет себя клиникой бульбарного синдрома.
Слайд 12
XII пара – подъязычный нерв, иннервирует мышцы языка.
Симптомы
поражения:
Нарушение качества речи:
Дизартрия – невнятная речь;
Анартрия – пациент не
говорит, но написать может
Девиация – отклонение языка в больную сторону при его высовывание.
Слайд 13
XI пара – добавочный нерв, иннервирует грудино-ключично-сосцевидные и
трапециевидную мышцы.
Симптомы поражения:
1) Симптомы одностороннего поражения добавочного нерва:
Отклонение головы
к здоровому плечу (кривошея);
На стороне пострадавшего нерва опущение плеча,
Пациент не может повернуть голову в сторону опущенного плеча, и поднять опущенное плечо выше горизонтального уровня (пожать плечом).
2) Симптомы двустороннего поражения добавочного нерва:
Симптом «висячей головы», пациент не может поднять голову и удерживать необходимое время в вертикальном положении
Симптом «опущенных плеч», пациент не может пожать плечами или эти движения затруднены.
Методика исследования:
1)Визуально определяем:
Положение головы, норма – по центру туловища;
Положение одного и другого плеча, норма - на одном уровне.
2) Предлагаем пациенту выполнить тесты:
Повернуть голову вправо/влево
Пожать одним, потом другим плечом.
Слайд 15
2.Исследование двигательной функции
К двигательным синдромам в неврологической практике
относят:
Синдром нарушений произвольных движений;
Мозжечковую атаксию;
Экстрапирамидные двигательные расстройства.
1.Синдром нарушений произвольных
движений:
Парез – ограничение объема произвольных движений;
Паралич (плегия) – отсутствие произвольных движений.
Парез в зависимости от степени нарушений произвольных движений делится:
Легкий
Умеренный
Грубый
Слайд 16
Параличи или парезы по протяженности могут быть:
моно- -
нарушение произвольных движений в одной конечности;
Пара- - нарушение произвольных
движений в двух одноименных конечностях;
Геми- - нарушение произвольных движений в разноименных конечностях в одной половине туловища (левосторонняя, правосторонняя)
Тетра- - нарушение произвольных движений во всех конечностях.
Парезы могут быть дистальными и проксимальными, т.е. нарушение произвольных движений преимущественно проявляются в определенных отделах конечности.
Слайд 17
Парезы делятся на:
центральные;
периферические.
Симптомы центрального пареза:
Гипертонус по пирамидному
типу – в руке преимущественно сгибателей, в ноге –
разгибателей.
Гиперрефлексия – повышение рефлексов на стороне поражения
Патологические стопные рефлексы. Они делятся:
-рефлексы разгибательные;
-рефлексы сгибательные.
Из группы рефлексов разгибательных наибольшим постоянством отличается рефлекс Бабинского
Симптомы периферического пареза:
Гипотонус – снижение тонуса в мышцах;
Гипорефлексия – снижение или угасание рефлексов;
Атрофия мыщц – уменьшение объема мышц.
В компетенции среднего мед.работника при обследовании больного при выявлении пареза относятся:
Умение выявить парез;
Умение исследовать состояния мышечного тонуса;
Умение выявить атрофию мышц;
Исследовать рефлекс Бабинского.
Слайд 18
Методика определения пареза:
Необходимо исследовать объем произвольных движений
во всех суставах руки (ноги) начиная со здоровой, т.е
сравнительным методом.
Методика исследования мышечного тонуса:
Если необходимо исследовать тонус мышц во всей конечности, то применяется сгибательно-разгибательный метод: движения осуществляются в руке – в локтевом суставе, в ноге – в коленном суставе, т.е сравнительным методом.
Если нужно исследовать состояние тонуса в ограниченной группе мышц, то тонус исследуется пальпаторным методом; норма – мышцы эластичные, при периферическом парезе – дряблые.
Методика исследования патологического рефлекса Бабинского:
Любым тупым предметом проводим по коже стопы от пальца к пятке. Рефлекс положительный, если при этом большой палец разгибается, а все остальные пальцы расходятся веером.
Слайд 19
2. Синдром мозжечковой атаксии. При поражении мозжечка страдают

функции равновесия и координации.
Симптомы мозжечковой атаксии:
Нистагм –
ритмичные подергивания глазных яблок, при крайних отведениях;
Скандированная речь – толчкообразная речь с ударениями через определенные интервалы;
Интенционное дрожание – тремор при выполнении точных движений;
Мозжечковая походка- характеризуется широким основанием и шаткостью;
Методика исследования координации движений:
Для исследования координации в руках проводится пальце-носовая проба: просим пациента обе руки положить перед собой, пальцы сжать в кулаки, кроме указатеьного и просим указательным пальцем каждой руки поочередно попадать в кончик носа, сначала с открытыми глазами, затем с закрытыми глазами. Проба положительная, если при начале движения пальца к носу появляются размашистые движения (интенционное дрожание), которые усиливаются по мере продвижения пальца к цели.
Причем эти симптомы значительно усиливаются при выполнении пробы с закрытыми глазами.
Для исследования координации движений в ногах проводится коленно-пяточная проба
Для исследования равновесия должны исследовать походку пациента. Просим пациента пройти какое-то расстояния, страхуя его, оцениваем передвижение. Если равновесие нарушено, то увидим мозжечковую походку: широкое основание и шаткость.
Слайд 21
3. Экстрапирамидный синдром проявляется паркинсоническим и гиперкинетическим синдромами.
Клинические

проявления паркинсонического синдрома:
Повышенный тонус сгибателей и разгибателей;
Характерная «согбенная» поза:
Брадикинезия
– замедленность темпа произвольных движений;
Олигокинезия – отсутствие эмоциональной окраски произвольных движений;
Акинезия – отсутствие движений
Тремор – дрожание рук, головы, нижней челюсти;
Инертность; отсутствие содружественных движений; семенящая походка, монотонная, тихая речь.
Вегетативные симптомы:
Сальность кожных покровов лица и волосистой части головы;
Повышенное слюноотделение;
Умеренные когнитивные расстройства.
Клиническим проявлением гиперкинетического синдрома являются гиперкинезы (насильственные движения).
Виды:
Дрожательный
Хореический
Атеоидный
Тик и др.
Хорея – быстрые, беспорядочные движения, похожие на преднамеренное кривляние;
Тик – кратковременные однообразные клонические подергивания отдельных групп мышц, чаще лица;
Атетоз – медленные, червеобразные движения в дистальных отделах конечности.
Методика исследования экстрапирамидных расстройств: Расспрос пациента, обращаем внимание на способность менять положение тела в пространстве, позу, темп передвижения, качество речи, наличие вегетативных симптомов и когнитивных расстройств (запоминание новой информации); наличие гиперкинезов.
Слайд 22
4. Расстройства чувствительности.
Чувствительность:
Поверхностная: болевая, температурная, тактильная.
Глубокая: мышечно-суставное чувство,
вибрационное чувство, ощущение от внутренних органов.
Типы расстройств чувствительности:
Проводниковая
Периферическая
Сегментарно-диссоциированная.
Виды:
Боль –
частый и крайне разнообразный чувствительный симптом. Боль может возникнуть при раздражении любого участка чувствительной системы, но особенно отчетлива боль при поражении периферических нервов, задних корешков СМ. Боль бывает острая и хроническая. Боль может быть локальной (соответствует месту поражения); проекционной (возникает на периферии нерва, ниже уровня его поражения); фантомной (боль, ощущаемая в ампутированной конечности); иррадиирующей (распространяется за пределы иннервации пораженного нерва); каузалгической (мучительная, жгучая боль при травме периферического нерва); отраженной (ощущается вдали от источника).
Слайд 23
Анестезия – полное отсутствие чувствительности;
Гипестезия – снижение чувствительности;
Гиперстезия

– повышение чувствительности;
Парестезия – ложные ощущения в виде онемения,
жжения, холода, ползания мурашек, покалывания.
Симптомы нарушений высших мозговых функций:
Нарушение речи:
Афазия – это нарушение речи. Речевые центры находятся в лобной, височной и теменной долях ведущего полушария мозга.
Моторная афазия развивается при поражении лобной доли; выражается в том, что больной понимает обращенную к нему речь, но сам говорить не может. При частичной моторной афазии больной не выговаривает отдельные слова или звуки.
Сенсорная афазия характеризуется тем, что больной не понимает обращенной к нему речи, но сам говорить может, иногда много и невнятно («словесная окрошка»)
Менингеальные симптомы:
Ригидность мышц затылка – невозможность наклонить голову пациента к грудине;
Симптом Кернига – невозможность разогнуть ногу пациента в коленном суставе, если она согнута в тазобедренном;
Симптомы Брудзинского (верхний, нижний) верхний: при наклоне головы к грудине ноги сгибаются в коленных суставах; нижний: при пассивном разгибании одной ноги в коленном суставе разгибается другая;
Скуловой симптом Бехтерева – болевая гримаса при постукивании молоточком или паьцами по скуловой дуге.
Слайд 25
5. Дополнительные методы исследования.
Используемые в неврологии дополнительные методы
исследований: рентгенографию черепа и позвоночника, спинномозговую пункцию, офтальмологическое исследование,
электроэнцефалографию, реоэнцефалографию, допплерографию, эхоэнцефалографию, миелографию, миографию, пневмоэнцефалографию, МРТ, КТ и др. Клинические и биохимические методы исследованя крови, мочи, ликвора.
1. Спинномозговая (люмбальная) пункция – применяется для диагностики восполительных заболеваний ЦНС, объемных процессов ГМ и СМ и кровоизлияний под оболочки мозга.
Слайд 26
Офтальмологическое исследование – проводится врачом-окулистом. Исследуются сосуды глазного

дна, диск зрительного нерва, поля зрения, острота зрения и
цветоощущение.
Рентгенография черепа широко применяется при травмах и ряде нетравматических заболеваний головного мозга. Исследование проводится в двух проекциях – прямой и боковой. На краниограммах обращают внимание на размеры черепа, целостность костей свода и основания черепа, выраженность швов, родничков, что особенно важно в детском возрасте. Имеют значение признаки, указывающие на повышение ВЧД: наличие пальцевидных вдавлений и разрушение спинки турецкого седла, а также чрезмерная выраженность сосудистого рисунка.
Рентгенография позвоночного столба – одна из основных диагностических методов. На спондилограмме обращают внимание на форму и размеры тел позвонков, наличие костных разрастаний, на структуру костной ткани и выраженность межпозвоночных щелей, состояние отростков позвонков.
Электроэнцефалография (ЭЭГ) заключается в регистрации биопотенциалов головного мозга с последующей их визуальной обработкой. ЭЭГ имеет значение в констатации смерти мозга.
Реоэнцефалография (РЭГ) – метод исследования мозгового кровообращения, основанный на регистрации изменений сопротивления тканей головы электрическому току, обусловленного колебаниями кровенаполнения, тонусом мозговых сосудов и состоянием венозного оттока. Посредством расположения электродов исследуют каротидный и вертебробазилярный бассейн. РЭГ особенно информативна при церебросклерозе, ГБ, нарушение мозгового кровообращения.