Слайд 2
КРАТКОЕ ОПИСАНИЕ
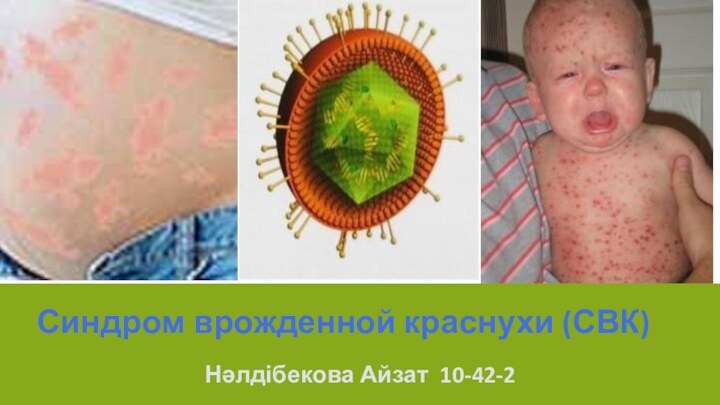
Врожденная краснуха у детей – это опасное заболевание.
В этом случае происходит внутриутробное заражение плода от матери.
Причиной этого может быть как носительство вируса краснухи будущей матерью, так и её заражение уже после оплодотворения. Опасность врожденной краснухи у детей заключается не только в угрозе их жизни и здоровью.
Синдром врожденной краснухи (СВК) составляет около 10% от общего числа врожденных аномалий.
Врожденная краснуха возникает в результате первичной краснушной инфекции у беременных женщин. Тератогенное действие инфекции может быть связано непосредственно с ее цитодеструктивным влиянием на развивающиеся клеточные структуры эмбриона человека или с поражением сосудов плаценты, которое приводит к ишемии плода, что наиболее опасно в период интенсивного формирования органов.
Слайд 3
Синдром врожденной краснухи характеризуется широким спектром клинических форм
и отличается длительным периодом активности с выделением возбудителя. Хронической
формой инфекции, сопровождающееся длительной персистенцией вируса.
Слайд 4
Классификация
Общепринятой классификации клинических форм краснухи нет. Врожденная краснушная
инфекция включает синдром врожденной краснухи, клинические особенности которого зависят
от срока беременности и от того, когда произошло инфицирование матери.
Слайд 5
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Врожденная краснуха вызывается РНК-вирусом, относящимся к

семейству Togaviridae, роду Rubivirus. Относится к антропонозным инфекциям, встречается
повсеместно.
Первостепенное значение в патогенезе врожденной краснухи имеет вирусемия у матери и инфицирование плаценты, которое приводит к ее некротическим изменениям и способствует проникновению вируса в плод. Широкая диссеминация вируса выражена на ранних сроках беременности.
Прямое действие вируса краснухи обусловлено его цитолитической активностью в некоторых тканях, свойством повреждать хромосомы и угнетать митотическую активность инфицированных клеток.
При инфицировании эмбриона или плода вирус краснухи оказывает иммунодепрессивное действие, приводящее к угнетению продукции интерферона и ингибиции клеточного иммунитета.
При врожденной краснухе иммунный ответ характеризуется рядом закономерностей.
Если мать переболела краснухой в период беременности, но плод не был инфицирован, то материнские IgG антитела передаются плоду уже с 12-16 недели, тогда как материнские IgM антитела обычно не проходят через плаценту. В течение 6-10 месяцев после рождения пассивные IgG антитела у ребенка исчезают.
Если произошло внутриутробное инфицирование, у зараженного плода, наряду с появлением материнских IgG антител, на 16-24 неделях развития начинают вырабатываться собственные вирусоспецифические IgM антитела. Эти антитела могут персистировать у ребенка с врожденной краснухой в течение до 6 месяцев после рождения (иногда - до года и дольше). Со второй половины первого года жизни у детей с врожденной краснухой начинают продуцироваться специфические IgG антитела, имеющие низкую авидность.
Слайд 6
ФАКТОРЫ И ГРУППЫ РИСКА
Врожденная краснуха может развиться если
женщина, восприимчивая к вирусу краснухи, заболела ею в какой-либо
период беременности. Наибольший риск возникновения пороков развития плода отмечается на ранних этапах беременности. Риск врожденной краснухи повышается также в конце беременности, когда ослабляется плацентарный барьер.
Существенно снижает риск возникновения синдрома врожденной краснухи своевременная иммунизация женщин фертильного возраста.
Врожденная краснуха у новорожденного (3-й день жизни)
Слайд 7
CИМПТОМЫ, ТЕЧЕНИЕ
Прогноз инфекции для плода определяется гестационным возрастом ко времени
заражения.
Если беременная больна краснухой, в период до 8-й
недели беременности инфекция развивается у 50-80% плодов.
Если инфицирование беременной произошло во II триместре, заражается не более 10-20% плодов.
В III триместре заражение плода относительно редко.
Слайд 8
Данные о поражениях плода в зависимости от сроков
инфицирования матери (Николов З. и Гетев Г., 1983):
Слайд 9
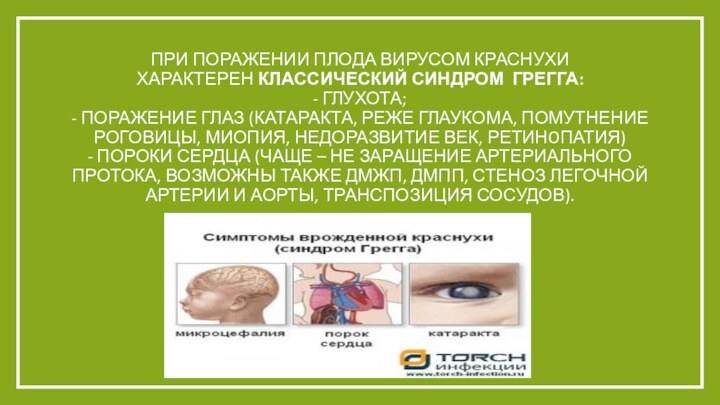
При поражении плода вирусом краснухи характерен классический синдром Грегга:
-
глухота;
- поражение глаз (катаракта, реже глаукома, помутнение роговицы, миопия, недоразвитие век,
ретинoпатия)
- пороки сердца (чаще – не заращение артериального протока, возможны также ДМЖП, ДМПП, стеноз легочной артерии и аорты, транспозиция сосудов).
Слайд 10
Помимо перечисленных классических проявлений, существует расширенный синдром краснухи,
в который входит множество других аномалий развития, характерных для
этой инфекции:
- микроцефалия;
- увеличенный родничок; - поражение вестибулярного аппарата;
- пороки развития скелета;
- поражение трубчатых костей;
- гепатоспленомегалия;
- пороки развития мочеполовой системы.
- поражение вестибулярного аппарата;
- пороки развития скелета;
- поражение трубчатых костей;
- гепатоспленомегалия;
- пороки развития мочеполовой системы.
Для больных детей типичны низкая масса тела и маленький рост при рождении, дальнейшее отставание в физическом развитии.
Слайд 11
Одни из наиболее характерных признаков врожденной краснухи - тромбоцитопеническая
пурпура (может сохраняться в течение от 2 недель до 3
месяцев) и гемолитическая анемия. Частота тромбоцитопенической пурпуры составляет 15 – 20%. Тромбоцитопения обычно купируется спонтанно в течение 1-го месяца жизни. Летальный исход редко бывает обусловлен геморрагическим синдромом, несмотря на то, что тромбоцитопения может быть достаточно выражена.
При врожденной краснухе могут наблюдаться разнообразные поражения центральной нервной системы, тяжелые гормональные изменения (сахарный диабет, болезнь Аддисона, недостаток гормона роста).
У большинства инфицированных детей в период новорожденности отмечается бессимптомное течение болезни. У 70% из них впоследствии появляются признаки врожденной краснухи.
Слайд 12
ДИАГНОСТИКА
Диагноз врожденной краснухи ставят на основании анализа данных
клинико-эпидемиологических и лабораторных исследований.
Клинический диагноз синдрома врожденной краснухи (при
отсутствии лабораторного подтверждения) основывается на выявлении двух любых основных симптомов или сочетания одного из основных симптомов и еще одного из дополнительного симптома.
Слайд 13
Основные симптомы:
- катаракта или врожденная глаукома;
- врожденный порок
сердца;
- глухота;
- пигментная ретинопатия.
Дополнительные симптомы:
- пурпура;
- спленомегалия;
- желтуха;
- микроцефалия;
-
менингоэнцефалит;
- изменения костей;
- отставание в умственном развитии.
Слайд 14
ЛАБОРАТОРНАЯ ДИАГНОСТИКА
Лабораторная диагностика заключается в определении IgM-антител к
вирусу краснухи в сыворотке крови ребенка, обнаружении вируса краснухи
в эпителии слизистых, для чего исследуются носоглоточные мазки и моча.
В основе лабораторной диагностики заболевания лежат выделение и идентификация вируса:
- определение титра специфических антител в сыворотке крови;
- РН;
- РСК;
- РТГА;
- РПГА;
- латекс-тест;
- ИФА;
- ПЦР;
- радиоиммунный анализ.
Лабораторным подтверждением диагноза является:
- в первом полугодии жизни ребенка - обнаружение вируса краснухи, высокий уровень антител к вирусу, специфические IgM;
- во втором полугодии - обнаружение высоких уровней вирусспецифических антител и низкоавидных IgG антител к вирусу краснухи.
Слайд 15
У детей с синдромом врожденной краснухи (СВК) при

рождении или вскоре после него и, как минимум, в
течение первых трех месяцев жизни обнаруживаются специфические для краснухи IgM.
Если тест на IgM антитела при рождении отрицательный, но присутствует подозрение на краснуху, следует в ближайшее время повторить тест.
При наличии СВК результат теста на IgM антитела будет положительным не менее чем у 85% младенцев в период между 3 и 6 месяцами жизни, а иногда в течение периода до 18 месяцев.
Для определения низких уровней IgM антител метод иммобилизированных IgM антител (capture) является более надежными, по сравнению с непрямым методом иммуноферментного анализа (в особенности у детей с врожденной краснухой в возрасте старше трех месяцев).
Лабораторное подтверждение возможной врожденной краснухи у ребенка в возрасте старше 6 месяцев не ограничивается только тестом на IgM антитела и должно также включать несколько последовательных тестов на IgG антитела, которые позволят оценить устойчивость их уровня на протяжении нескольких месяцев. Наличие IgG антител было обнаружено в 95% случаев у детей с СВК в возрасте от 6 до 11 месяцев, ранее не вакцинированных против краснухи.
Следует иметь в виду, что все дети с СВК, могут выделять вирус в постепенно снижающихся количествах, по крайней мере, на протяжении всего первого года жизни.
Слайд 16
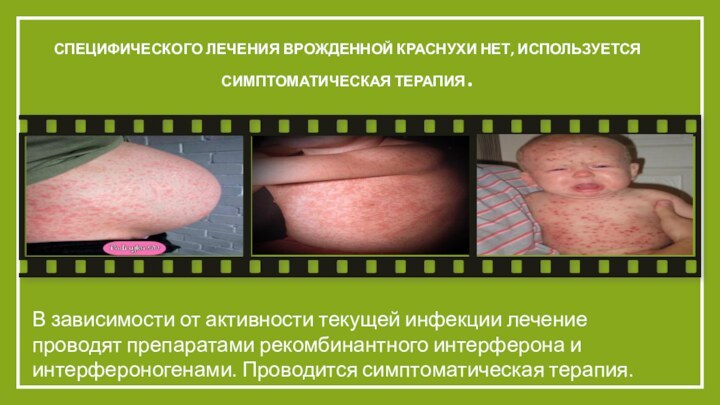
Специфического лечения врожденной краснухи нет, используется симптоматическая терапия.
В
зависимости от активности текущей инфекции лечение проводят препаратами рекомбинантного
интерферона и интерфероногенами. Проводится симптоматическая терапия.
Слайд 17
ПРОГНОЗ
Прогноз обусловлен тяжестью состояния. Пороки сердца часто могут
быть исправлены. Повреждение нервной системы является постоянным.
Версия раздела: MedElement
ГОСПИТАЛИЗАЦИЯ
Лечение
детей с врожденной краснухой должно осуществляться в стационаре. Лечение пороков развития проводят в профильных стационарах, где осуществляются их коррекция и реабилитационные меры.
Слайд 18
ПРОФИЛАКТИКА
Неспецифическая профилактика:
- исключение контактов беременных с больными краснухой;
-
своевременная и точная диагностика краснухи у беременных с подозрением
на краснуху;
- расшифровка этиологии очагов экзантемных заболеваний, где оказались беременные;
- определение иммунного статуса;
- серологический надзор за неиммунными (восприимчивыми) лицами.
Иммунизация населения живыми аттенуированными вакцинами против краснухи является наиболее эффективным путем защиты от приобретенной и врожденной краснухи.
Слайд 19
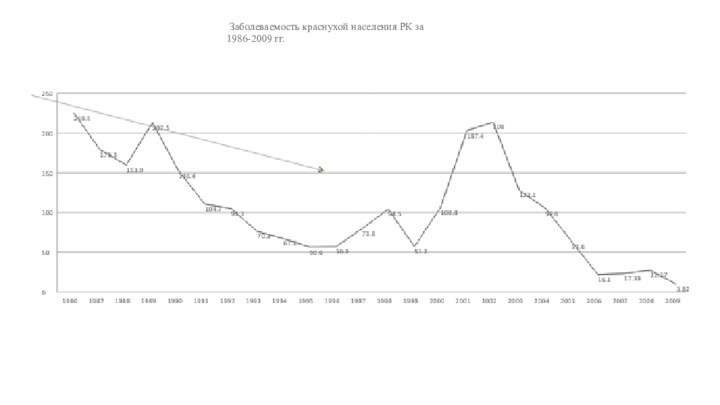
Заболеваемость краснухой населения РК за
1986-2009 гг.
Слайд 20
многолетний интегрированный эпидемиологический надзор в РК за корью
и краснухой оказал существенное влияние на проявления эпидемического процесса
при этих инфекциях. Эпидемиологическая ситуация к 2010 году после НКИ 2005 и 2009 годов оценивается, как элиминация кори и по краснухе как тенденция к элиминации этой инфекции на территории Республики Казахстан.
Ежегодная вакцинация детей против краснухи в Казахстане проводится с 2005 года в возрасте 1 года, 6 лет, 15 лет. В целях предупреждения развития краснухи у детей Министерством здравоохранения РК в 2005 году проведена массовая вакцинация женщин в возрасте от 25 до 45 лет.