Слайд 3
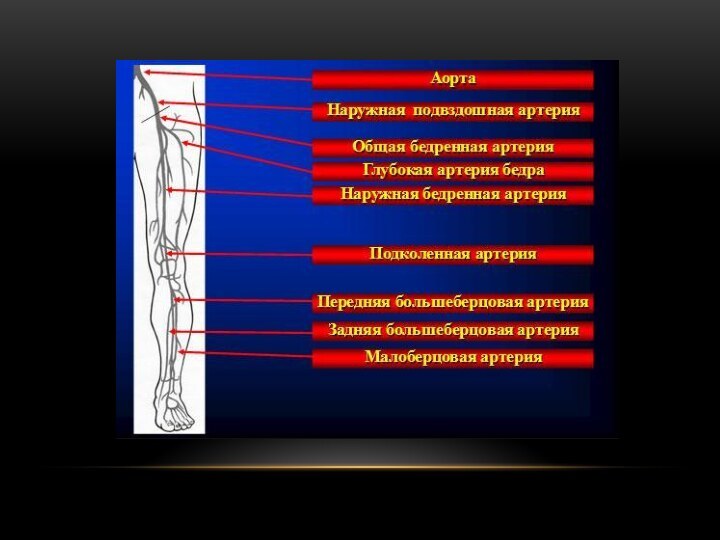
Распределение сосудов по функциям
Амортизирующие (или магистральные) – аорта
и крупные артерии
Резистивные (или сосуды сопротивления) – мелкие артерии
и артериолы
Обменные сосуды – капилляры
Шунтирующие сосуды – артериоло-венулярные шунты
Ёмкостные сосуды - вены
Слайд 4
На состояние гладких мышц сосудов оказывают влияние :
Объём
циркулирующей крови и его изменения
Метаболизм гладкомышечных клеток и окружающих
тканей
Нервно-мышечные импульсы
Гуморальные факторы
Слайд 5
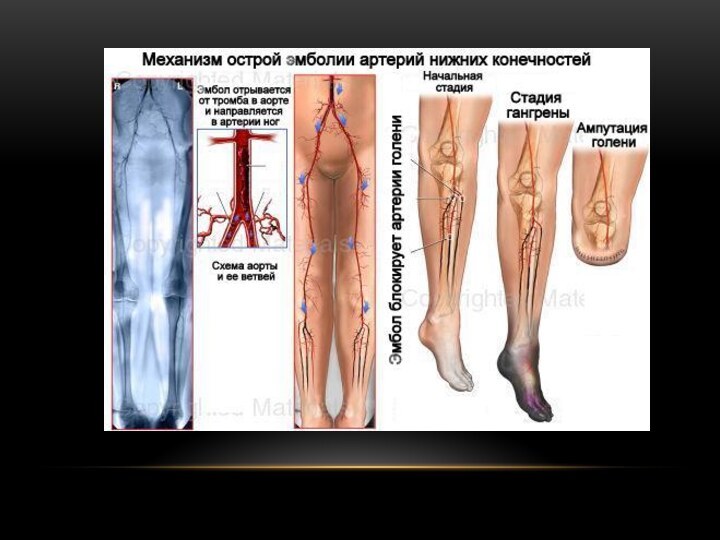
Острая артериальная недостаточность
сосудов нижних конечностей
Причиной острой артериальной
непроходимости артерий могут явиться тромбоз или эмболия. Закупорка артерии
приводит к внезапному прекращению кровотока в определенном сосудистом бассейне, развитию острого ишемического синдрома с различной клинической картиной.
Основное отличие эмболии и острого тромбоза артериального русла заключается в том, что последний формируется, как правило, в зоне с патологически измененной вследствие каких-либо причин сосудистой стенкой.
В связи с этим клиническая картина тромбоза артерии, пораженной, например, атеросклерозом, не всегда характеризуется острой артериальной недостаточностью и декомпенсацией кровообращения, так как у больного успевает развиться коллатеральное кровообращение. Эмболия же, напротив, возникает внезапно, поражая нормальный, неизмененный сосуд. Вследствие этого клиническая картина при эмболии ярко выражена и обусловлена более тяжелыми расстройствами кровообращения
Слайд 6
Тромбоз — это сложный и многогранный процесс формирования

сгустка крови в каком-либо участке сосудистого русла или полости
сердца. С современной точки зрения тромбообразование представляет собой взаимодействие комплекса факторов. Среди них основное место принадлежит изменению физико-химических свойств, скорости движения и функционального состояния форменных элементов крови (прежде всего тромбоцитов), а также нарушению целостности и электростатической разности потенциалов сосудистой стенки и составных элементов крови.
Артериальная эмболия — патологическое состояние, при котором просвет сосуда закупорен каким-либо телом (эмболом), что приводит к нарушению (прекращению) кровотока. Причиной эмболии наиболее часто является сгусток крови, оторвавшийся от первоначального тромба н мигрирующий по сосудистому руслу. Термин „эмболия" был введен Биржевом (1854), провозгласившим так называемую триаду спонтанного тромбообразования: нарушение свертываемости крови, замедление кровотока, повреждение стенки сосуда
Слайд 8
Классификация степеней тяжести острой критической ишемии (по
резенфорду)
Слайд 10
Тромбэндартерэктомия из аортоподвздошной области выполняется при ограниченной окклюзии
дистального сегмента аорты или общей подвздошной артерии. Абсолютными противопоказаниями
к данной операции являются кальциноз и аневризматическое расширение артерий
Слайд 11
Хроническая артериальная недостаточность
сосудов нижних конечностей
Хронической артериальной недостаточностью
нижних конечностей страдает 2–3% населения, среди которых на долю
облитерирующего атеросклероза артерий приходится 80–90%
Слайд 12
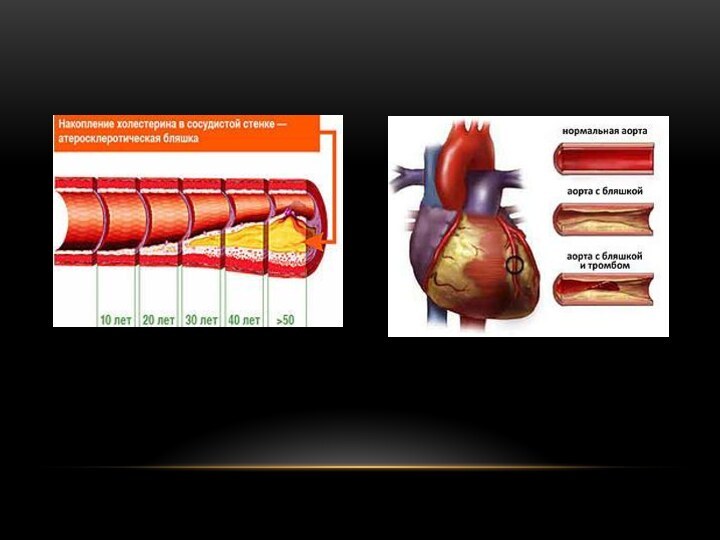
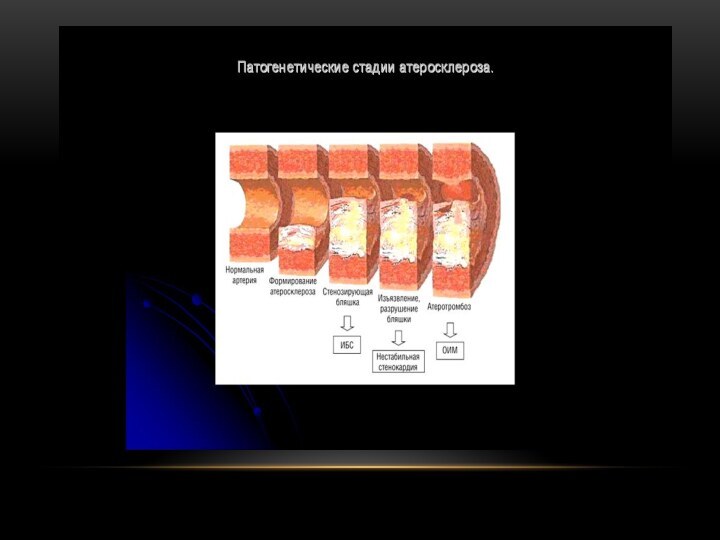
Атеросклероз – заболевание, при котором на внутренней стенке
сосудов происходит отложение атеросклеротических бляшек, содержащих липидные комплексы холестерина,
фибрин и соли кальция.
С системным атеросклерозом связаны такие заболевания как:
артериальная гипертензия вторичного характера;
стенокардия;
прединфарктное состояние;
хроническое нарушение мозгового кровообращения.
Слайд 13
Среди концепций развития атеросклероза ведущей является теория холестерино-липидной
инфильтрации
Слайд 14
В молодости у человека содержание холестерина относительно высоко,
так как он используется в качестве «топлива». С возрастом
необходимость в этом топливе снижается, поскольку снижаются естественные потребности и физическая активность. Кроме того существуют, так называемые модифицируемые факторы, которые влияют на содержание холестерина в организме :
курение (наиболее опасный фактор) и употребление алкоголя;
высокий уровень холестерина в крови;
повышенное артериальное давление;
избыточный вес, ожирение.
У женщин процесс образование атеросклеротических бляшек идет медленнее, но только до наступления менопаузы, а после скорость выравнивается в течение 2-3 лет.
Страдают от атеросклероза на самом деле не все. Как сказал американский врач Поль Дадли Уайт: «Атеросклероз – это не божья воля или действие природы, а вина самого человека».
Слайд 18
Классификация ХОЗАНК (по Фонтейну-покровскому)
1-я степень – начальные проявления
(компенсация) – зябкость, парастезии, утомляемость
2-я степень – недостаточность кровообращения
при физической нагрузке (перемежающаяся хромота)
3-я степень – артериальная недостаточность конечности в состоянии покоя (постоянные или ночные боли)
4-я степень – деструктивные изменения тканей (язвы, некрозы, гангрена)
Слайд 19
Классификация ХОЗАНК (По Шалимову-Дрюку)
Сегмент А – брюшной отдел
аорты и подвздошные артерии (А1 – А6)
Сегмент В –
бедренные артерии
Сегмент С – подколенные и берцовые артерии
Слайд 20
Основным признаком заболевания артерий нижних конечностей является боль
в ногах при ходьбе. Боль может возникнуть в бедрах,
ягодицах, коленях, голенях и стопах, что зависит от уровня поражения артерий ног.
Слайд 21
Степени хронической артериальной недостаточности:
I степень – перемежающаяся хромота
(боли при ходьбе возникают как правило в икроножных мышцах)
> 1 км;
IIа степень – перемежающаяся хромота 1000-200м;
IIб степень – перемежающаяся хромота 25-200м;
III степень – боли в покое или перемежающаяся хромота < 25м;
IV степень – язвы и некрозы ног.
Слайд 22
Постоянная боль (боль покоя) – ишемическая боль, не
купируется, как правило, даже наркотическими анальгетиками. Усиливается в ночное
время. После 10-14 дней постоянного сидячего положения развивается отёк голеней и стоп
Деструктивные изменения – окончательные проявления ишемии тканей. С начала наблюдается пятнистая синюшность кожи, которая не изменяется при возвышенном положении конечности, затем возникают некротические изменения возникают а пальцах стоп.
Слайд 23
Диагностические симптомы
Проба Ратшова
а) вращательные движения стопами
при поднятых до 45° ногах (лёжа) – поражённая конечность
бледнеет раньше
б) при опускании ног здоровая стопа нормализует окраску через 5с (наполнение вен через 12с)
в) затем поражённая конечность окрашивается сильнее здоровой
Проба Гольдфлама - быстрая утомляемость (или боли) при выполнении сгибательных движений в голеностопных суставах (лёжа, приподнятые конечности)
Проба Самюэлса – быстрое побледнение подошвенной поверхности стоп при выполнении пробы Гольдфлама
Симптом плантарной ишемии Оппеля - побледнение подошвы стопы пораженной конечности, поднятой вверх
Слайд 24
Проба Шамовой. Больному предлагают поднять вверх на 2–

3 мин выпрямленную в коленном суставе ногу и в
средней трети бедра накладывают манжетку от аппарата Рива-Роччи, в которой создают давление, превышающее систолическое. После этого ногу опускают в горизонтальное положение и через 4–5 мин манжетку снимают. У здоровых людей в среднем через 30 с появляется реактивная гиперемия тыльной поверхности пальцев. Если она наступает через 90с - то имеется сравнительно небольшая недостаточность кровоснабжения конечности, при задержке ее до 2–3 мин–более значительная и более 3 мин–значительная.
Коленный феномен Панченко. Больной сидя, запрокинув больную ногу на здоровую, вскоре начинает испытывать боли в икроножных мышцах, чувство онемения в стопе, ощущение ползания мурашек в кончиках пальцев пораженной конечности.
Симптом прижатия пальца. При сдавлении концевой фаланги I пальца стопы в переднезаднем направлении в течение 5–10 с у здоровых людей образовавшееся побледнение кожи немедленно сменяется нормальной окраской. При нарушении кровообращения в конечности побледнение держится более длительное время и появление нормальной окраски кожи наступает с задержкой
Слайд 25
Основные методы диагностики:
дуплексное сканирование артерий нижних конечностей
МСКТ-ангиография аорты
и артерий нижних конечностей
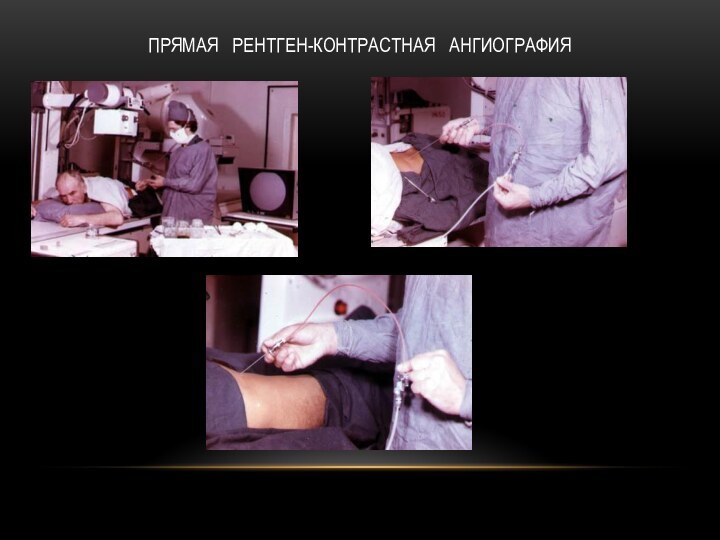
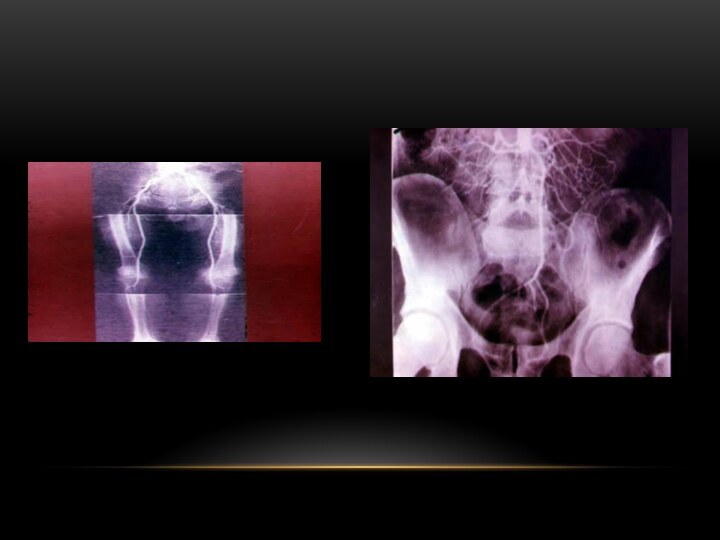
прямая рентгенконтрастная ангиография
измерение лодыжечно-плечевого индекса (сфигмоманометрия)
Слайд 26
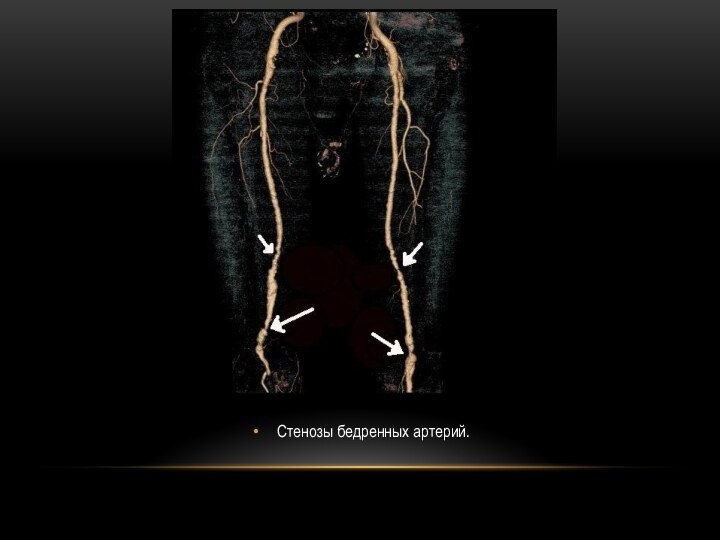
дуплексное сканирование артерий нижних конечностей
Слайд 27
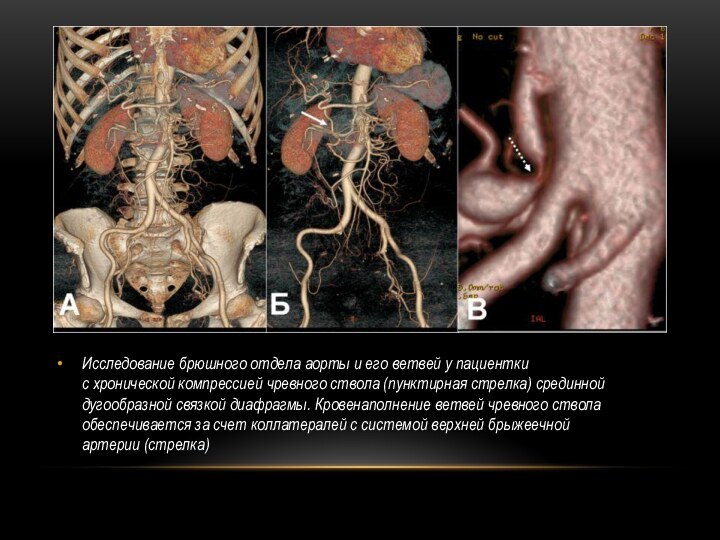
Исследование брюшного отдела аорты и его ветвей у
пациентки
с хронической компрессией чревного ствола (пунктирная стрелка) срединной
дугообразной связкой
диафрагмы. Кровенаполнение ветвей чревного ствола
обеспечивается за счет коллатералей с системой верхней брыжеечной
артерии (стрелка)
Слайд 29
прямая рентген-контрастная ангиография
Слайд 31
- неинвазивное измерение артериального давления одновременно на верхних
(плечи) и нижних (голень) конечностях. При этом автоматически определяется
разница уровней артериального давления левой и правой, а также верхней и нижней сторон тела обследуемого.
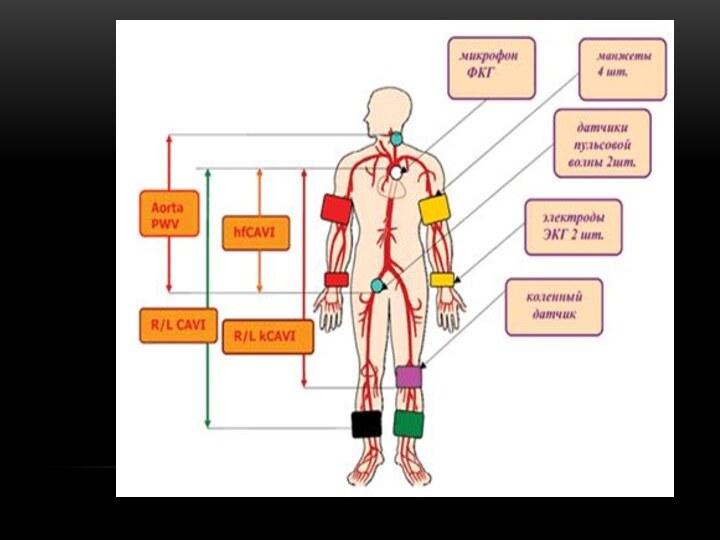
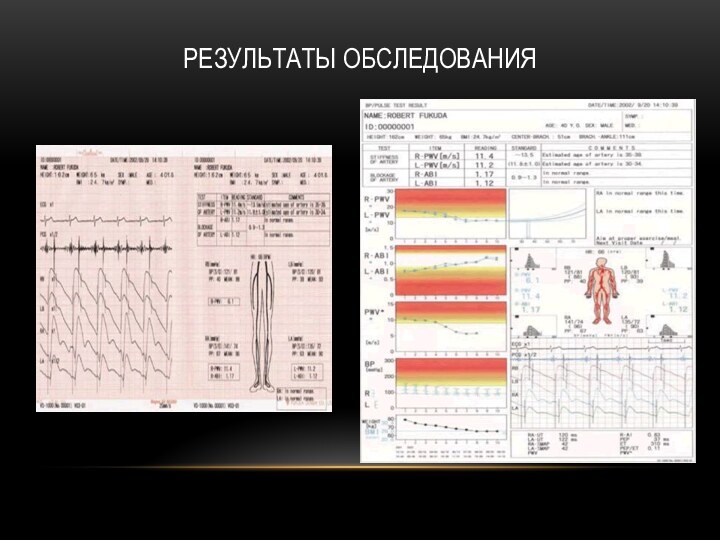
Компьютерная сфигмоманометрия
Слайд 33
• Лодыжечно-плечевой индекс (ABI) , отражающий степень стеноза
(сужение) или окклюзии (закупорка) артерий нижних конечностей при их
атеросклеротической облитерации (закрытие просветов сосудов атеросклеротическими бляшками);
• Сердечно-лодыжечный сосудистый индекс (CAVI) – показатель ранней диагностики атеросклероза, используемый для определения независимой от давления жёсткости и функции сосудов. Позволяет заподозрить прогрессирующий атеросклероз у пациентов с артериальной гипертензией, дислипидемией, сахарным диабетом…
• Скорость пульсовой волны (PWV) аорты, измеряемая путём регистрации пульсовых волн на сонной и бедренной артериях.
• Баланс артериального давления (BPB) – двумерное графическое изображение баланса артериального давления на лодыжках и плечах, указывающее на стеноз или окклюзию артерий нижних конечностей.
Слайд 35
Лечение
Консервативное
Необходимым условием успешного лечения является отказ от
курения
Первостепенное значение придается физической активности. Больные с перемежающейся
хромотой должны ежедневно ходить в продолжение 30—45 мин — это способствует развитию мелких артерий, приводит к нарастанию мышечной силы и увеличению пройденного без боли расстояния.
Выполняется коррекция артериальной гипертензии, дислипидемии, гипергликемии у больных сахарным диабетом. Применяются препараты, уменьшающие тонус мелких сосудов, повышающие гибкость эритроцитов и препятствующих образованию тромбов в сосудах.
Физиотерапевтические и бальнеологические процедуры, гипербарическая оксигенация.
Слайд 36
Виды оперативных вмешательств
Реконструктивные операции.
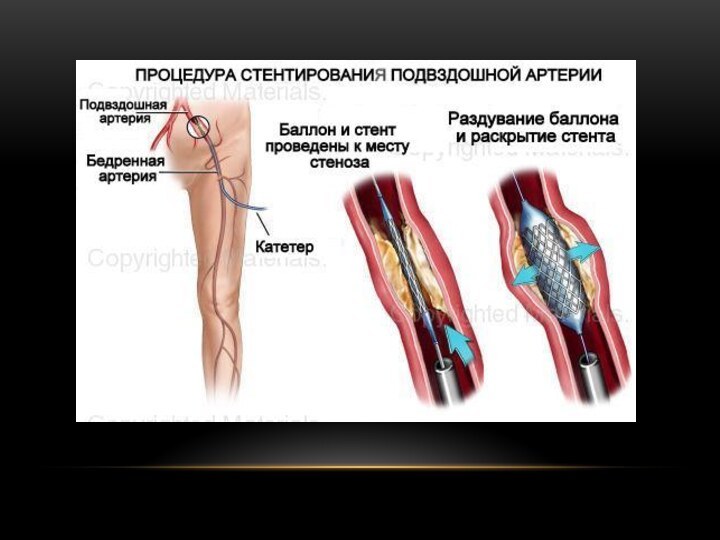
Рентгенэндоваскулярные методы лечения. Под контролем рентгеновских

лучей при помощи специальных длинных тонких инструментов через небольшой
прокол в бедренной артерии и реже других артериях мы можем добраться до пораженного сосуда. участка сосудов нижних конечностей. Современные технические возможности позволяют расширить участок сосуда изнутри специальным баллоном и при необходимости установить тонкий металлический каркас (стент), препятствующий повторному сужению.
Открытые оперативные вмешательства. Больным с закупоркой сосуда по продолжительности не более 7-9 см выполняется удаление внутреннего измененного слоя артерии с атеросклеротической бляшкой и сгустками крови (эндартерэктомия). При более значительном распространении окклюзионного процесса, выраженном отложении кальция в стенке артерии показано наложение обходного пути кровотока (шунтирование) или резекция участка артерии с замещением его синтетическим протезом, либо биоматериалом (протезирование).
Слайд 37
Если, несмотря на проводимое лечение, ишемия пораженной конечности
нарастает и прогрессирует гангрена — показана ампутация: объем оперативного
вмешательства должен быть строго индивидуальным и выполняться с учетом кровоснабжения конечности.
Симптоматические вмешательства. Симпатэктомия (пересечение нервных сплетений, отвечающих за спазм (сужение) артерий) выполняется при повторяющихся закупорках артерий и в дополнение к реконструктивным операциям. Данная операция позволяет улучшить кровообращение в конечностях за счет расширения мелких артерий.
Реваскуляризующая остеотомия также является вспомогательной методикой, улучшающей кровообращение за счет стимуляции образования множества мелких артерий в нижних конечностях. Суть операции заключается в формировании множества отверстий в костях нижних конечностей (бедренной и большеберцовой костях). За счет этого запускаются процессы, направленные на зарастание костных отверстий, которое вызывает усиление роста окружающих мелких артерий.
Слайд 38
Выбор метода реваскуляризации в зависимости от Распространенности
атеросклероза и размеров атеросклеротических бляшек
(согласно международному трансатлантическому
соглашению)
Тип А – показан эндоваскулярный метод лечения,
Тип В – поражения, при которых результаты эндоваскулярного лечения принято считать хорошими. Для остальных поражений в данной области показана открытая операция.
Тип С – показан открытый метод реваскуляризации, так как отдаленные результаты при данных поражениях лучше. Эндоваскулярный метод рекомендуется только у пациента с высоким риском осложнений.
Тип D – показан только открытый метод операции.
Слайд 39
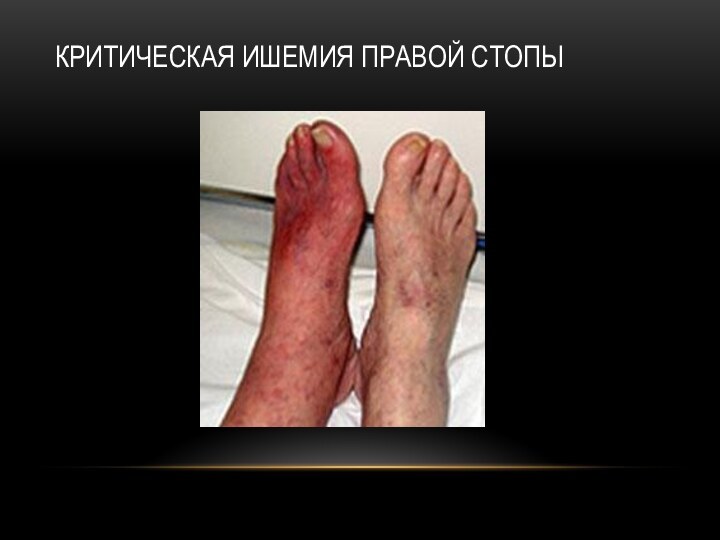
Критическая ишемия правой стопы
Слайд 41
Показанием к тромбэндартерэктомии являются сегментарные
поражения (критический стеноз, окклюзии длиной до 15 см) подвздошного
и бедренно-подколенного сегментов, глубокой артерии бедра (профундопластика).
Слайд 42
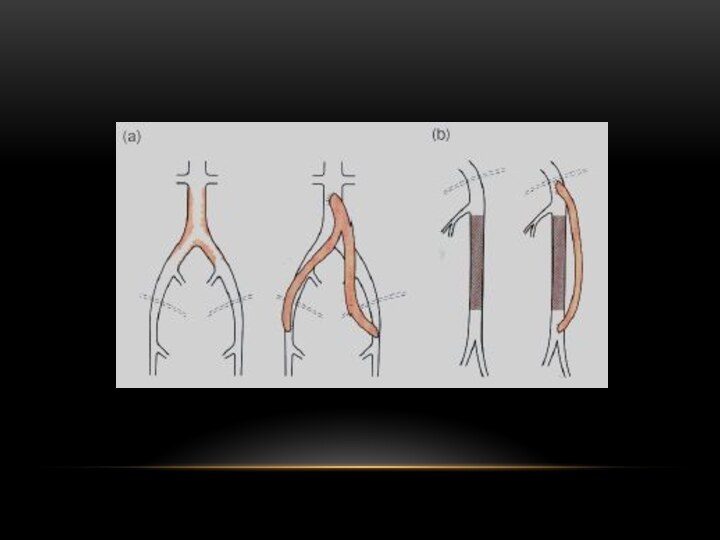
Пластический материал для шунтирующих операций
Аутовена.
Аутоартерия.
Лавсановые
(дакроновые) протезы.
Политетрафторэтиленовые протезы
Пупочная вена
Слайд 46
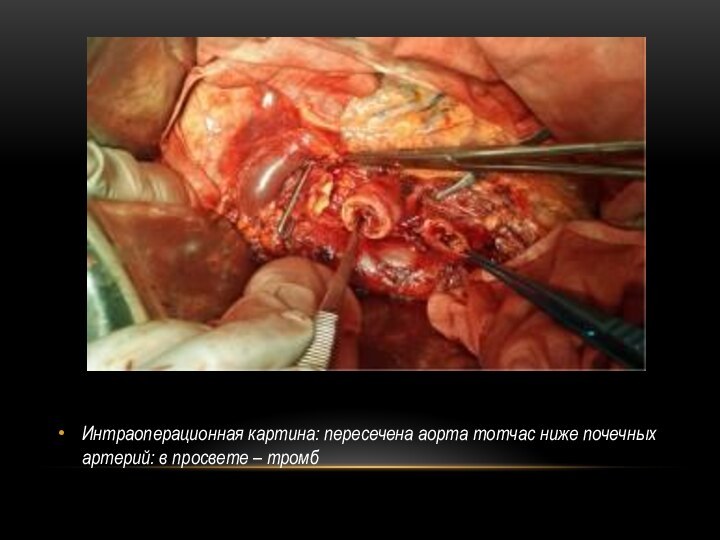
Интраоперационная картина: пересечена аорта тотчас ниже почечных артерий:
в просвете – тромб
Слайд 47
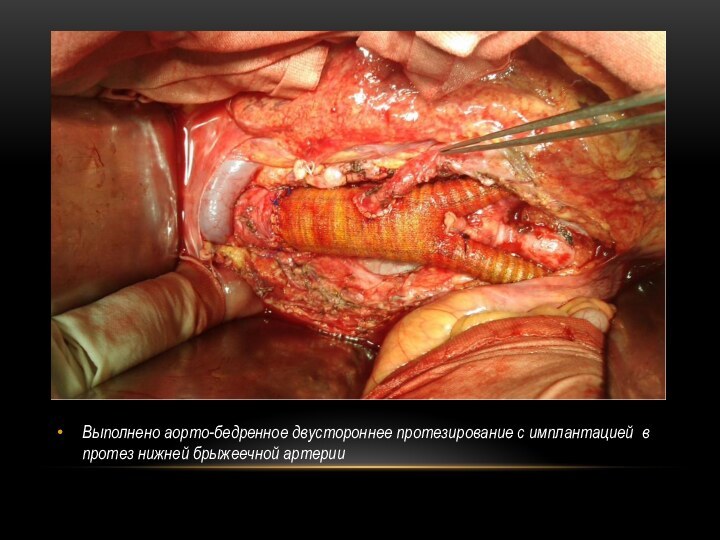
Выполнено аорто-бедренное двустороннее протезирование с имплантацией в протез
нижней брыжеечной артерии
Слайд 49
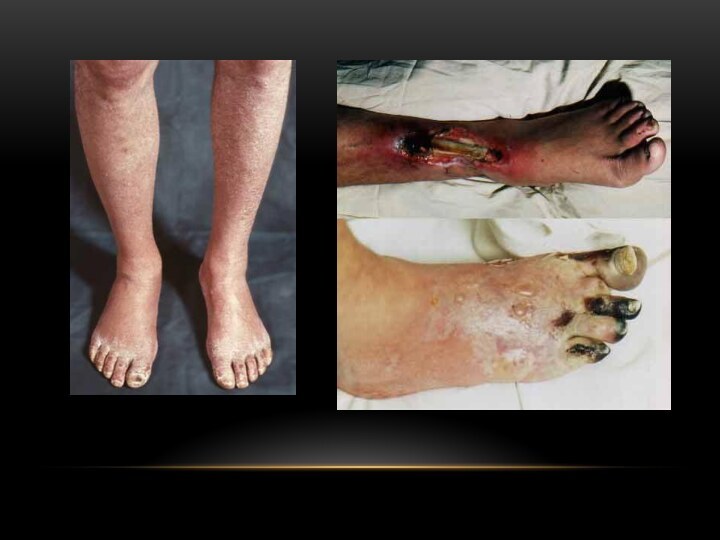
Облитерирующий эндартериит
это прогрессирующее заболевание внутренней оболочки артерии, которое
ведет к сужению их просвета.
Слайд 50
В основе заболевания лежит несовершенство адаптационной реакции сосудистой
системы на воздействие патогенетических факторов, обусловленное сложным нарушением центральных
и местных (тканевых) механизмов регуляции сосудистого тонуса.
Наиболее ранними клиническими симптомами облитерирующего эндартериита являются утомляемость нижних конечностей, повышенная зябкость, парестезии, потливость (ощущение покалывания, «ползания мурашек» в области стоп), изменение окраски кожи пальцев. В отличие от облитерирующего атеросклероза, где перемежающая хромота является нередко первым проявлением болезни, при эндартериите этот симптом появляется при распространении процесса на сосуды голени и функциональной недостаточности коллатералей
Слайд 51
Спастическая стадия характеризуется повышенной утомляемостью конечностей, зябкостью стоп

и кистей, наличием парестезий, онемением, чувством песка под кожей,
«ползанием мурашек», симптомом «носка», «перчаток». Симптом перемежающейся хромоты не характерен. Кожа дистальных отделов конечностей часто влажная, холодная, «мраморной окраски». Пульсация сосудов стопы ослаблена. Возможно расстройство чувствительности.
Ишемическая стадия выраженность болевого синдрома зависит от степени недостаточности кровообращения. Наблюдается перемежающаяся хромота различной интенсивности, слабость в ногах и судороги икроножных мышц, боли в покое в дистальных отделах конечностей. Отчетливые нарушения трофики: истончение кожи, гипотрофия мышц стоп, кистей, голеней, предплечий, остеопороз дистальных отделов – пятнистый или диффузный. Отмечается отсутствие пульса на артериях стопы и подколенной артерии.
Гангренозно-некротическая стадия - постоянный болевой синдром, ишемические контрактуры, ишемический неврит. Образуются длительно незаживающие язвы на пальцах, гангрена пальцев, дистальных отделов конечности. Пульс на бедренной артерии в верхней трети, как правило, сохранен, дистальнее отсутствует.
Слайд 53
диагностика
Реовазография — регистрация пульсовых колебаний стенок сосудов, позволяет
оценить состояние кровотока на поражённом участке.
Капиллярография — микрофотографирование капилляров, которое
даёт возможность определить состояние микроциркуляторного русла.
Ультразвуковая допплерография — исследование скорости кровотока с помощью ультразвуковых импульсов.
Артериальная ангиография – исследование кровеносных сосудов с использованием рентгенконтрастных веществ.
Слайд 55
Лечение облитерирующего эндартериита
Основная цель – восстановление или улучшение
капиллярного кровообращения
Консервативное лечение
1. Сосудорасширяющие препараты
2. Реологические препараты
3.
Новокаиновые блокады
4. ГБО, оксигенотерапия, физиотерапевтические процедуры
5. Ганглиоблокаторы
Хирургическое лечение
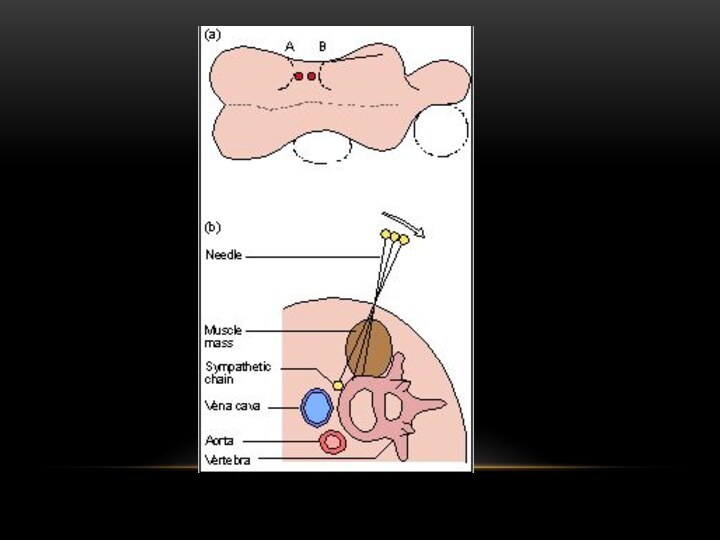
- поясничная симпатэктомия
Проведение реконструктивных операций на сосудах не возможно в связи с диффузным поражением артериального русла
Слайд 57
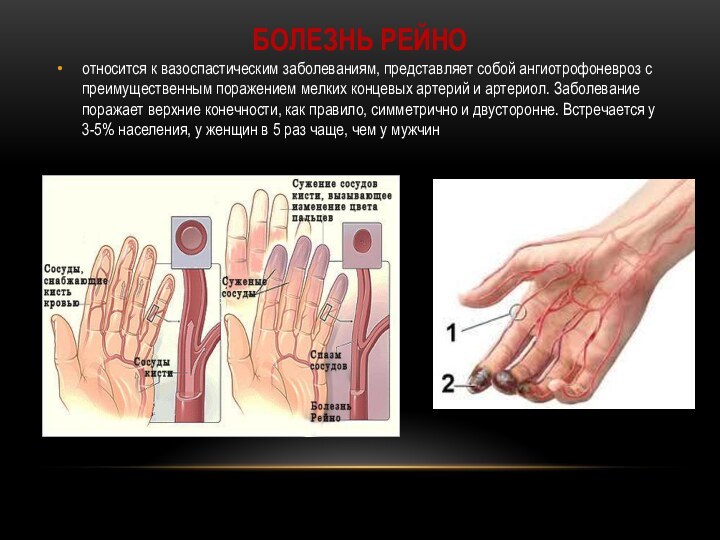
Болезнь Рейно
относится к вазоспастическим заболеваниям, представляет собой ангиотрофоневроз
с преимущественным поражением мелких концевых артерий и артериол. Заболевание
поражает верхние конечности, как правило, симметрично и двусторонне. Встречается у 3-5% населения, у женщин в 5 раз чаще, чем у мужчин
Слайд 58
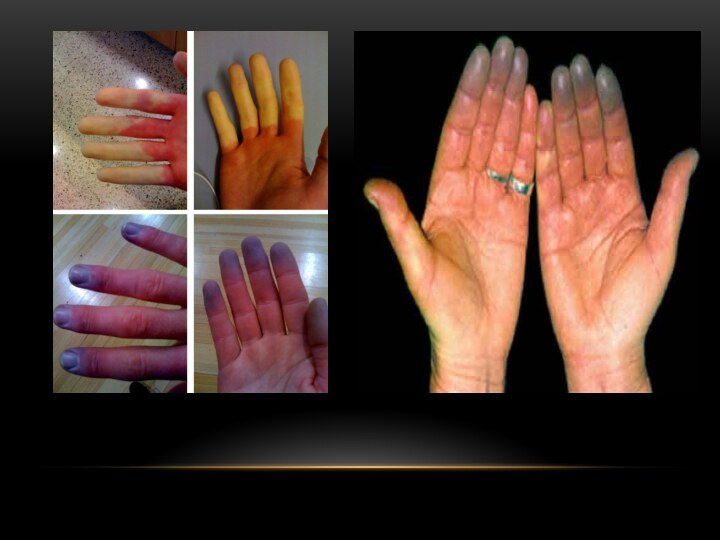
Выделяют 3 основные стадии заболевания:
ангиоспастическую (кратковременные спазмы сосудов
концевых фаланг 2-3 пальцев кисти или 1-3 пальцев стопы;
спазм быстро сменяется расширением сосудов с покраснением кожи, потеплением пальцев);
ангиопаралитическую (кисть и пальцы приобретают цианотичную окраску, отечность и пастозность пальцев);
трофопаралитическую (склонность к развитию панарициев и язв, очаги поверхностного некроза мягких тканей концевых фаланг, после отторжения — длительно незаживающие язвы)
Слайд 62
диагностика
Капилляроскопия: выявление и уточнение характера поражения сосудов.
Общий
анализ крови, белок, белковые фракции, фибриноген.
Коагулограмма, исследование свойств
крови (вязкость, гематокрит, склеивание тромбоцитов и эритроцитов).
Иммунологическое исследование: антинуклеарный фактор, ревматоидный фактор, циркулирующие иммунные комплексы, иммуноглобулины, антитела к ДНК и рибонуклеопротеину.
Рентгенологическое исследование грудной клетки: выявление шейного ребра.
Реовазография или осциллография, при необходимости - исследование пальцевого кровотока методом ультразвуковой допплерографии, лазер-допплер-флоуметрии, ангиография, дигитальная плетизмография.
Слайд 63
В настоящее время нет известного способа вылечить болезнь
Рейно. Лучший способ уменьшить количество приступов болезни Рейно -
избегать холода и эмоциональных стрессов.
Лечение направлено на нормализацию высшей нервной деятельности, регуляцию сосудистого тонуса, тренировку сосудистых реакций, что достигается подбором физиотерапевтических процедур, санаторно-курортным лечением, психотерапией. Используют средства, угнетающие влияние симпатических нервов на сосуды, сосудорасширяющие препараты (празозин, нифедипин), дезагреганты (например, трентал), а при отсутствии эффекта, тяжелом и прогрессирующем течении болезни применяют хирургическое лечение — симпатэктомию или ганглиэктомию.
При синдроме Рейно лечение направлено на основное заболевание.
Слайд 64
Облитерирующий тромбангиит
(Болезнь Винивартера-Бюргера)
Воспалительное
поражение артерий и вен среднего и мелкого калибра в
области нижних и верхних конечностей. Заболевание может клинически проявляться поражением сосудов только рук или только ног. Иногда вовлекаются церебральные, коронарные и висцеральные артерии.
Для клинической оценки тяжести хронического ишемического синдрома пользуются классификацией Фонтейна.
В зависимости от преимущественной локализации окклюзирующего поражения, выделяют 3 типа:
Дистальный тип (60-65% от общего числа), характеризуется облитерацией артерий малого диаметра (стопа, голень, кисти, предплечье).
Проксимальный тип (15-20%), поражение артерий среднего и крупного диаметра (бедренная, подвздошная, аорта).
Смешанный тип (15-20%), сочетание двух первых типов поражения.
Слайд 65
Болезнь Бюргера может быть заподозрена в тех случаях,
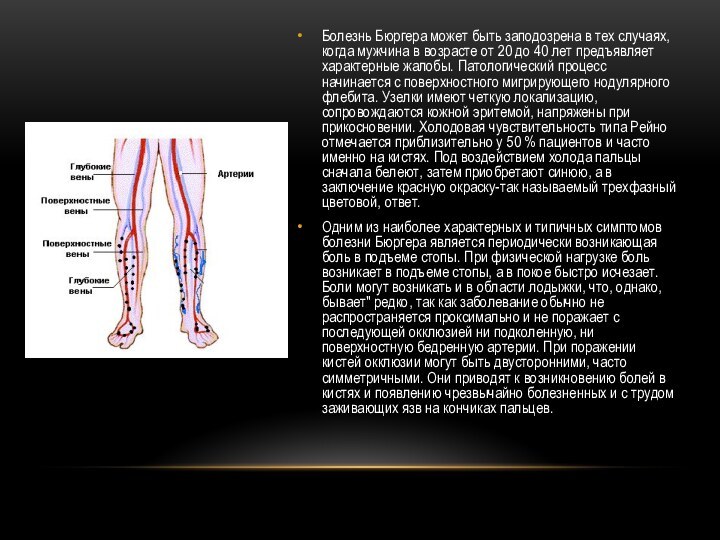
когда мужчина в возрасте от 20 до 40 лет
предъявляет характерные жалобы. Патологический процесс начинается с поверхностного мигрирующего нодулярного флебита. Узелки имеют четкую локализацию, сопровождаются кожной эритемой, напряжены при прикосновении. Холодовая чувствительность типа Рейно отмечается приблизительно у 50 % пациентов и часто именно на кистях. Под воздействием холода пальцы сначала белеют, затем приобретают синюю, а в заключение красную окраску-так называемый трехфазный цветовой, ответ.
Одним из наиболее характерных и типичных симптомов болезни Бюргера является периодически возникающая боль в подъеме стопы. При физической нагрузке боль возникает в подъеме стопы, а в покое быстро исчезает. Боли могут возникать и в области лодыжки, что, однако, бывает" редко, так как заболевание обычно не распространяется проксимально и не поражает с последующей окклюзией ни подколенную, ни поверхностную бедренную артерии. При поражении кистей окклюзии могут быть двусторонними, часто симметричными. Они приводят к возникновению болей в кистях и появлению чрезвычайно болезненных и с трудом заживающих язв на кончиках пальцев.
Слайд 66
Специальные методы обследования:
1. Имунная система: а)
определение циркулирующих иммунных комплексов (ЦИК) в периферической крови, б)
определение фагоцитарной активности нейтрофилов
2. Свертывающая система крови: а) определение свертывания крови, протромбинового индекса, фибринолитической активности (коагулограмма и тромбоэластограмма)
3. Кожная термография и теплометрия
4. Ультразвуковая допплерометрия и графия.
5. Определение объемного кровотока радиоизотопным методом
6. Транскутанное определение напряжения РО2.
7. Рентгенконтрастная ангиография
Слайд 67
Аневризмы аорты и периферических артерий
При развитии аневризмы брюшного отдела аорты могут отмечаться следующие
симптомы:
Ощущение пульсирование в животе, похожее на сердцебиение
Сильная внезапная боль в животе или нижней части спины. Это может быть признаком расслоения аорты
В редких случаях может отмечаться боль в стопах, побледнение вследствие закупорки сосудов нижних конечностей тромбами
Слайд 68
По форме различают
Мешотчатые аневризмы
Веретенообразные аневризмы
Расслаивающие аневризмы
Аневризмы могут образоваться
в любом отделе аорты и по локализации разделяются на
аневризмы грудной аорты и аневризмы брюшного ее отдела.
Соответственно анатомическому делению грудной аорты различают аневризмы восходящего отдела, дуги аорты и нисходящего отдела аорты.
При локализации в брюшном отделе аорты аневризмы подразделяются на супраренальные и инфраренальные (верхнего и нижнего отделов) брюшной аорты.
Супраренальные аневризмы обычно берут начало в дистальном отделе грудной аорты, поэтому их еще называют торакоабдоминальными
Слайд 69
Частота и прогноз аневризм брюшной части аорты
Частота разрывов
АБЧА при малых формах составляет от 8 до 10%,
при больших – превышает 25-50% (Skott R.A., 1993; Zarins C.K. et al., 2004)
Предиктором разрыва АБЧА является динамика роста. Прогностическим фактором разрыва считается рост более 5 мм за 6 месяцев (Denn A. et al, 1985)
Летальность при плановых операциях не превышает 5-7% (Bradbury A.W. et al. Brit. J. Surg. 1997 Vol. 80 p.1705-1707)
Слайд 70
Особенности клинического течения
Асимптомное течение - 24%
1.
Отсутствуют какие-либо жалобы
2. Аневризма является случайной находкой(обследование
по поводу других заболеваний при неинвазивной диагностике)
Безболевое течение - 23%
1. Субъективное ощущение пульсации в животе(второе сердце)
2. Объективное пальпаторное определение пульсирующего безболезненного образования в животе
Слайд 71
Болевая стадия - 53%
1.болезненность пульсирующего образования в
животе при пальпации
2. типичные боли в животе и
в поясничной области
3. атипичные клинические симптомы (абдоминальный, урологический, ишиорадикулярный)
Стадия осложнений
1. расслоение
2. угрожающий разрыв
3. разрыв
4. некоронарная эмболизация артерий
Слайд 72
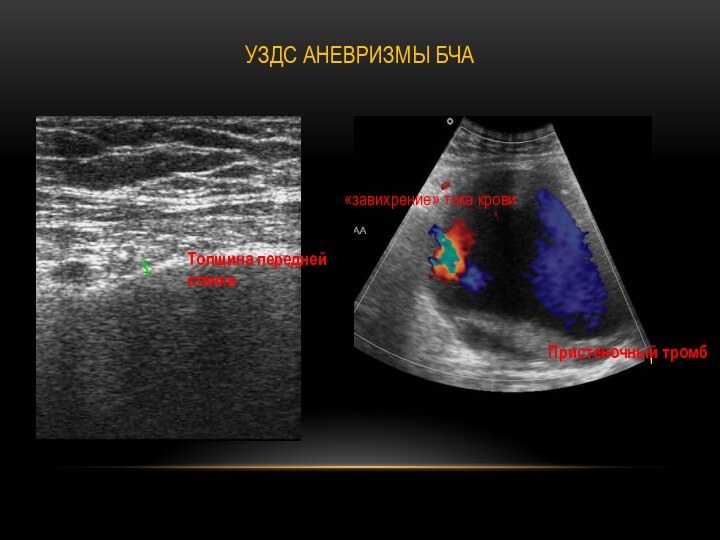
УЗДС аневризмы БЧА
«завихрение» тока крови
Пристеночный тромб
Толщина передней
стенки
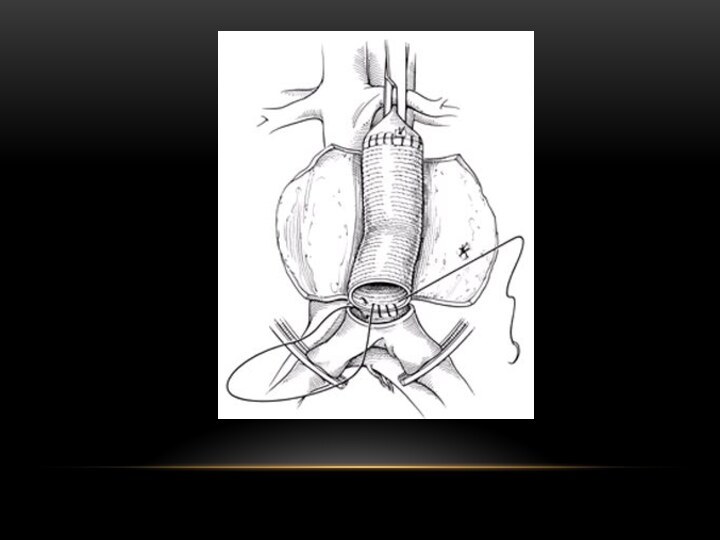
Слайд 77
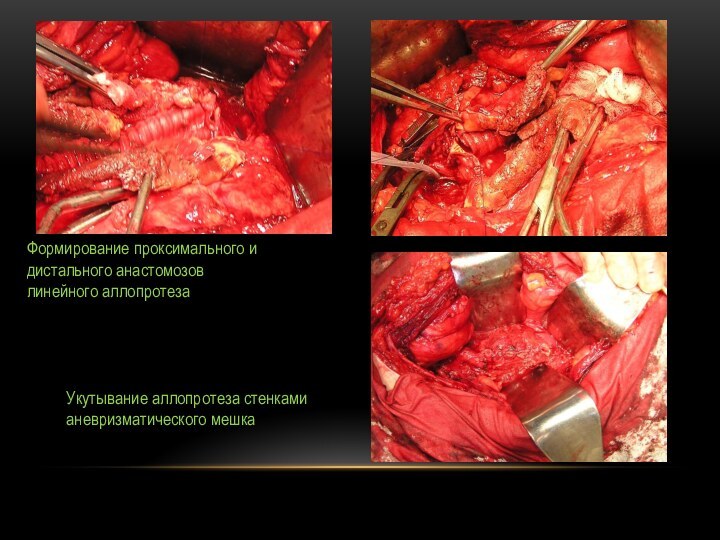
Формирование проксимального и
дистального анастомозов
линейного аллопротеза
Укутывание аллопротеза
стенками аневризматического мешка
Слайд 78
Имплантация левой подвздошной артерии в протез аорты
Слайд 79
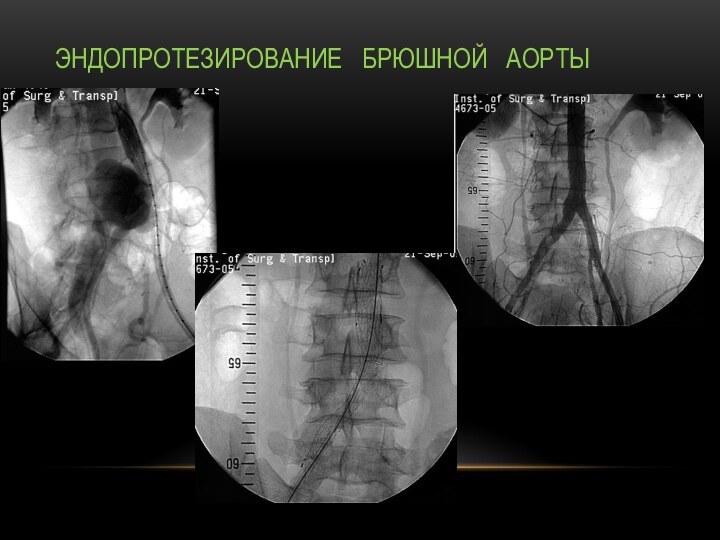
Эндопротезирование брюшной аорты
Слайд 80
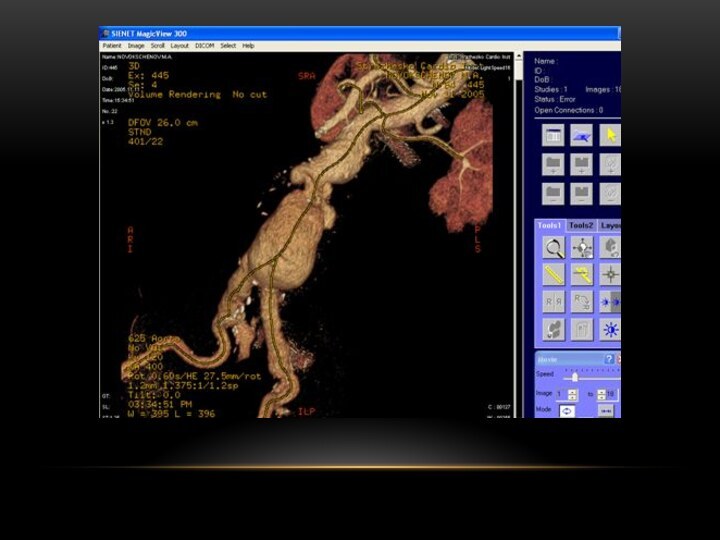
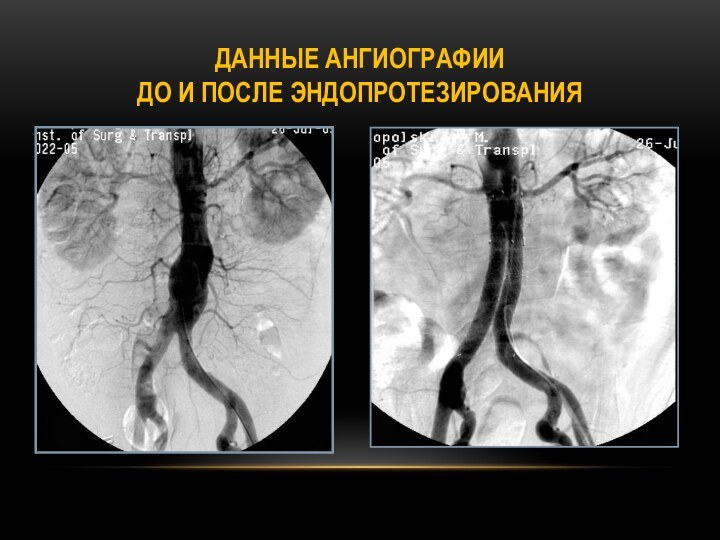
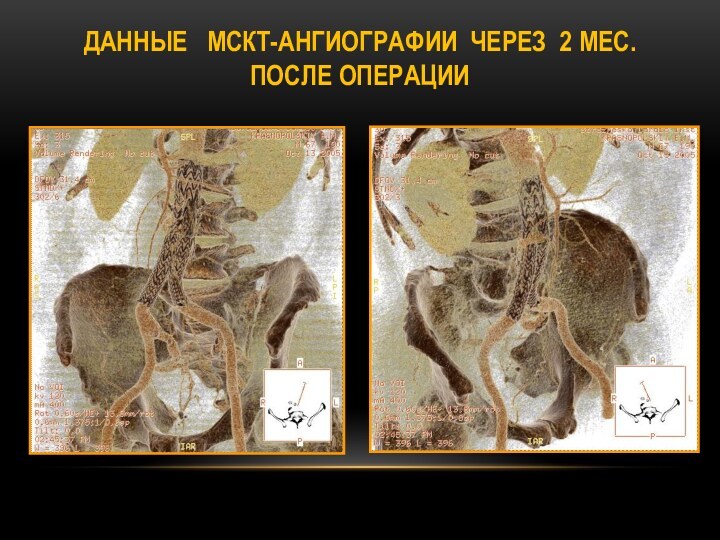
ДАННЫЕ АНГИОГРАФИИ
ДО И ПОСЛЕ ЭНДОПРОТЕЗИРОВАНИЯ