- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Черепно–мозговая травма
Содержание
- 2. Черепно–мозговая травма - это повреждение механической энергией
- 3. Черепно-мозговые повреждения являются наиболее частыми среди всех
- 4. ПАТОГЕНЕЗ ЧЕРЕПНО-МОЗГОВЫХ ПОВРЕЖДЕНИЙ История вопросаТермин «сотрясение мозга»
- 5. И.Пти выдвинул теорию «молекулярных колебаний». Он считал,
- 6. E.Бергманн (1880) предполагал, что при травме мозга
- 7. Современные представления1.Теория градиента давления При травме мозг
- 8. В мозговой ткани, расположенной в зоне отрицательного
- 9. 2. Ротационная теория В эксперименте на обезьянах,
- 10. Патогенетические механизмы всех видов черепно-мозговых травм делятся
- 11. 2. Импрессионная (локальная) травма - при ударе
- 12. 3. Компрессионная травма возникает при прохождении огнестрельного
- 13. СОВРЕМЕННАЯ КЛАССИФИКАЦИЯ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ Черепно-мозговую травму подразделяют
- 14. Открытую черепно-мозговую травму составляют повреждения, при которых
- 15. В Российской Федерации используется классификация закрытой черепно-мозговой
- 16. Сотрясение головного мозга (commotio cerebri) - наиболее
- 17. По данным электронной микроскопии этот вид травмы
- 18. Клиника сотрясения головного мозгаВедущими являются три синдрома:
- 19. Невротический синдром проявляется общей слабостью, апатией, сонливостью,
- 20. Вегетативный синдром проявляется гипергидрозом ладоней, бледностью или
- 21. Во время пребывания в стационаре больным обязательно
- 22. Регресс общемозговых симптомов и нормализация вегетативных проб
- 23. Ушибы мозга (Contusio cerebri) отличаются преобладанием необратимых морфологических изменений в области контузионных очагов.
- 24. Субарахноидальное кровоизлияние всегда сопровождает ушиб мозга, так
- 25. Ушибы головного мозга легкой степени Очаговая симптоматика
- 26. Вследствие субарахноидального кровоизлияния общемозговые, вегетативные и невротические
- 27. Ушибы головного мозга средней тяжести Характеризуются возникновением
- 28. Клиника:Длительная утрата сознания (от нескольких секунд до
- 29. В случаях переломов основания черепа встречаются поражения
- 30. Ушибы головного мозга тяжелой степени Характеризуются возникновением
- 31. Клиника:С момента тяжелой травмы пострадавшие находятся в
- 32. Грубые вегетативные, глазодвигательные и бульбарные нарушения.Тетрапарез, изменения мышечного тонуса, двухсторонние патологические рефлексы.
- 33. Диффузное аксональное повреждение головного мозга Чаще встречается
- 34. Клиника:длительное коматозное состояние, грубое повышение мышечного тонуса (горметония), вегетативные расстройства.
- 35. Переломы костей черепа Ушибы головного мозга в
- 36. Переломы костей свода черепа бывают: открытые (повреждены
- 37. Линейные переломы - наиболее частый вид повреждения костей черепа.
- 38. Вдавленные переломы бываютимпрессионными (А) - воронкообразное вдавление отломков,депрессионными (Б) - равномерное вдавление всего отломка.
- 39. Клинические проявления переломов основания черепаПерелом передней черепной
- 40. Назальная ликворея - истечение ликвора из носа.Для
- 41. Перелом средней черепной ямки:кровотечение и ликворея из
- 42. Перелом задней черепной ямки: Гематома под апоневрозом позади сосцевидного отростка.
- 43. Сдавление головного мозга Может быть обусловлено :Внутричерепной
- 44. Эпидуральная гематома - это ограниченное скопление крови
- 45. Источником возникновения эпидуральной гематомы является поврежденная ветвь оболочечных артерий.Чаще всего происходит разрыв средней оболочечной артерии.
- 46. Субдуральная гематома - это скопление крови под
- 47. Внутримозговая гематома образуется при повреждениях сосудов в очагах ушиба и размозжения мозга.
- 48. Клиника:Вначале происходит компенсация сдавления мозга за счет
- 49. Дальнейшее повышение внутричерепного давления вызывает смещение (дислокацию)
- 50. Дислокация мозга проявляется:парезом конечностей (моно-, или гемипарезом)
- 51. При наличии у пострадавшего сочетания любых трех
- 52. Вдавленные переломы костей свода черепаКлиника:Общемозговые симптомы, характерные
- 53. Контузионный очаг головного мозга Большой участок деструкции
- 54. Острая субдуральная гидромаЭто ограниченное скопление ликвора в
- 55. Методы диагностикиКлиническое обследование:Анамнез (механизм травмы, длительность потери
- 56. Количественная оценка нарушений сознания (шкала комы Глазго)
- 57. Оценка тяжести травмы мозга по шкале комы
- 58. Рентгенография черепа (краниография) выполняется вслед за осмотром
- 59. Люмбальная пункция и исследование ликвора. Позволяет установить наличие субарахноидального кровоизлияния.
- 60. По величине давления ликвора можно судить о
- 61. ЭхоэнцефалоскопияСрединное эхо (М - эхо) – отраженный
- 62. Компьютерная томография. Магнитно-резонансная томография При острой субдуральной гематоме выявляется серповидная зона гомогенного повышения плотности.
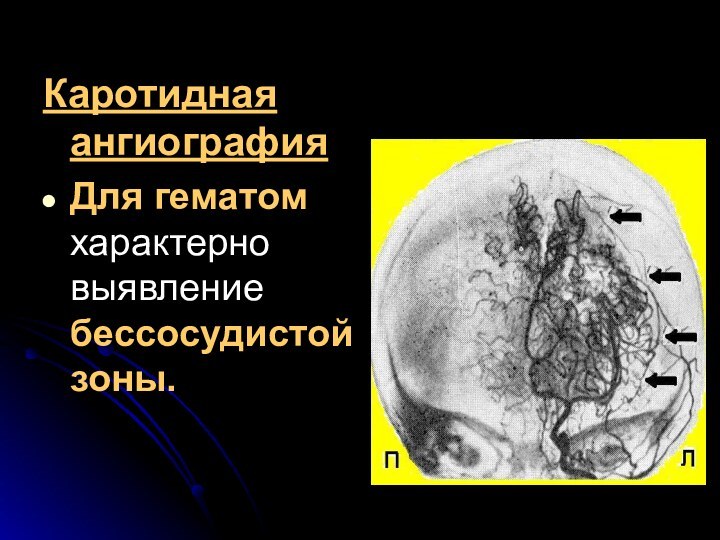
- 63. Каротидная ангиографияДля гематом характерно выявление бессосудистой зоны.
- 64. Наложение диагностических фрезевых отверстий Производится при подозрении
- 65. Через фрезевое отверстие проводится ревизия эпидурального и
- 66. ЛЕЧЕНИЕ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ Все больные с черепно-мозговой
- 67. Консервативная терапия легкой черепно-мозговой травмы Постельный режимПрием
- 68. Консервативная терапия среднетяжелой черепно-мозговой травмыДобавляются лечебные средства:Нейровегетативная
- 69. При ликворной гипертензии – дегидратация салуретиками. При
- 70. Консервативная терапия тяжелой черепно-мозговой травмыНа догоспитальном этапе
- 71. В случаях грубых расстройств дыхания нужно обеспечить
- 72. В стационаре - искусственная вентиляция легких. Добавляются
- 73. Хирургическое лечение внутричерепных гематом Применяются костно-пластическая или
- 74. Скачать презентацию
- 75. Похожие презентации
Черепно–мозговая травма - это повреждение механической энергией черепа и внутричерепного содержимого (головного мозга, мозговых оболочек, сосудов, черепных нервов).






































































Слайд 3 Черепно-мозговые повреждения являются наиболее частыми среди всех видов
травм (45%).
Среди причин черепно-мозговых травм первые места занимают
бытовой и дорожно-транспортный травматизм. Черепно-мозговая травма, как причина смерти, стоит на первом месте у людей в возрасте от 20 до 40 лет, поэтому проблема является не только медицинской, но и социальной.
Слайд 4
ПАТОГЕНЕЗ ЧЕРЕПНО-МОЗГОВЫХ ПОВРЕЖДЕНИЙ
История вопроса
Термин «сотрясение мозга» впервые
приведен Гиппократом.
И.Пти в 1774 г. выделил при черепно-мозговой
травме три основные формы: сотрясение, ушиб и сдавление (commotio, contusio, compressio). Слайд 5 И.Пти выдвинул теорию «молекулярных колебаний». Он считал, что
травма вызывает вибрацию нервных элементов, молекулярные изменения в клетках
мозга, что и обусловливает нарушение его функции в целом.Слайд 6 E.Бергманн (1880) предполагал, что при травме мозга повреждающая
сила концентрируется на стыке ствола и полушарий.
Головной мозг
он сравнивал с грибом, у которого при травме смещается массивная шляпка (большие полушария мозга), а тонкая ножка (продолговатый мозг) подвергается сгибанию и перекручиванию.
Слайд 7
Современные представления
1.Теория градиента давления
При травме мозг приобретает
ускорение, что приводит к возникновению высокого давления на стороне
удара.На противоположном полюсе возникает низкое (отрицательное) давление.
Слайд 8 В мозговой ткани, расположенной в зоне отрицательного давления,
образуются полости и газовые пузыри различной величины (кавитация).
Отрицательное
давление длится очень короткое время (в пределах миллисекунды), газовые пузыри разрываются, что приводит к повреждению капилляров и ткани мозга.
Слайд 9
2. Ротационная теория
В эксперименте на обезьянах, у
которых свод черепа был заменен прозрачным материалом, при использовании
высокоскоростной киносъемки установлено, что тяжелая травма головы приводит к сложным вращательным движениям мозга одновременно в 2 - 3 плоскостях (горизонтальной, сагиттальной, вертикальной).Ротационные движения в основном проявляются в полушариях мозга, а фиксированные стволовые отделы травмируются вследствие их перекручивания.
Слайд 10 Патогенетические механизмы всех видов черепно-мозговых травм делятся на
три основные группы.
1. Травма ускорения (диффузная) - возникает
при ударе головы о большую массу, широкую плоскость или эта масса ударяет по черепу с различной скоростью. Череп и его содержимое получают ускорение. Повреждение возникает преимущественно на противоположной стороне (по типу противоудара). Слайд 11 2. Импрессионная (локальная) травма - при ударе предмета
небольшой площади (камень, палка, молоток и пр.) по голове.
Череп в силу своей эластичности прогибается при ударе, затем вдавленный участок выпрямляется. Кость при этом может треснуть и образуется линейный перелом свода черепа.Под местом удара возникает отрицательное давление, вызывая возникновение очага повреждения мозга.
Более сильная локальная травма приводит к вдавленному перелому костей черепа.
Слайд 12 3. Компрессионная травма возникает при прохождении огнестрельного снаряда
через череп. При этом внутричерепное давление может достигать 20
– 40 атмосфер, что приводит к разрушению мозговой ткани и черепной коробки.
Слайд 13
СОВРЕМЕННАЯ КЛАССИФИКАЦИЯ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ
Черепно-мозговую травму подразделяют на
два основных вида - закрытую и открытую.
К закрытой
черепно-мозговой травме следует относить повреждения, при которых отсутствуют нарушения целости кожных покровов и апоневроза свода черепа. Слайд 14 Открытую черепно-мозговую травму составляют повреждения, при которых имеются
ранения мягких тканей головы, включая апоневроз.
Переломы основания черепа,
сопровождающиеся истечением ликвора из носа или уха, свидетельствуют о нарушении герметичности черепной коробки и также относятся к открытым повреждениям.Слайд 15 В Российской Федерации используется классификация закрытой черепно-мозговой травмы,
согласно которой выделяются следующие формы:
сотрясение головного мозга;
ушиб головного мозга
легкой, средней и тяжелой степеней;диффузное аксональное повреждение мозга;
сдавление головного мозга на фоне ушиба и без сопутствующего ушиба.
Слайд 16 Сотрясение головного мозга (commotio cerebri) - наиболее легкий
и самый частый вид закрытой черепно-мозговой травмы. Больные с
сотрясением головного мозга составляют 75-80% всех госпитализированных.Слайд 17 По данным электронной микроскопии этот вид травмы характеризуется
только незначительными изменениями клеточных мембран и межклеточных контактов нервных
клеток.Сотрясение головного мозга не делится на степени и является функциональным, обратимым повреждением нервной системы.
Слайд 18
Клиника сотрясения головного мозга
Ведущими являются три синдрома: общемозговой,
вегетативный и невротический.
Общемозговой синдром проявляется нарушением сознания (оглушением
или кратковременной утратой на несколько секунд), головными болями, головокружением, рвотой. Слайд 19 Невротический синдром проявляется общей слабостью, апатией, сонливостью, нарушением
сна, аппетита, раздражительностью, иногда эйфорией, снижением критики к своему
состоянию.Слайд 20 Вегетативный синдром проявляется гипергидрозом ладоней, бледностью или гиперемией
кожных покровов, нарушением дермографизма.
Отмечается неустойчивость артериального давления, лабильность
пульса, приступы озноба, жара. Слайд 21 Во время пребывания в стационаре больным обязательно проводятся
вегетативные пробы (1 раз в 2-3 дня). Это делается
для объективизации диагноза и выявления динамики патологического процесса.Применяется ортостатическая проба - измерение частоты пульса у больного в горизонтальном положении, а затем стоя. В норме учащение пульса не должно превышать 20 ударов в минуту.
Слайд 22 Регресс общемозговых симптомов и нормализация вегетативных проб свидетельствуют
о клиническом излечении сотрясения головного мозга.
Длительность клинических проявлений обычно
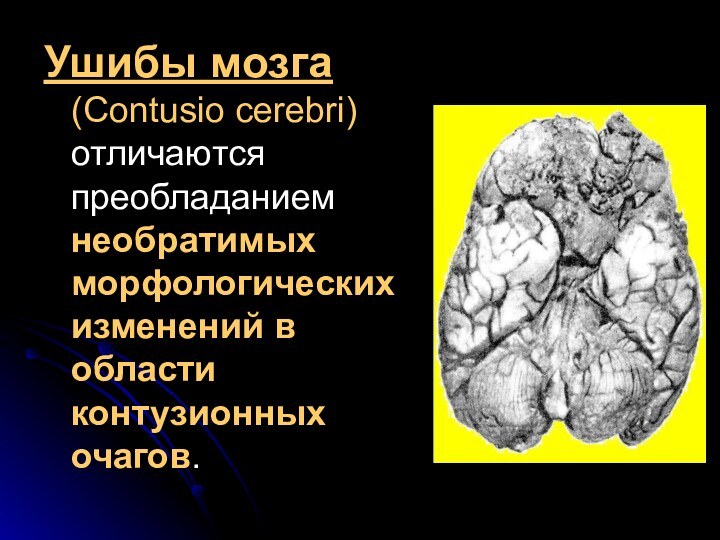
не превышает 5-7 дней. Слайд 23 Ушибы мозга (Contusio cerebri) отличаются преобладанием необратимых морфологических
изменений в области контузионных очагов.
Слайд 24 Субарахноидальное кровоизлияние всегда сопровождает ушиб мозга, так как
неизбежное повреждение сосудов мягкой мозговой оболочки в очаге контузии
приводит к попаданию крови в ликвор.
Слайд 25
Ушибы головного мозга легкой степени
Очаговая симптоматика обусловлена
поражением корковых отделов одного полушария головного мозга.
Отмечаются легкие двигательные
нарушения в виде асимметрии рефлексов, патологических стопных знаков с одной стороны.Слайд 26 Вследствие субарахноидального кровоизлияния общемозговые, вегетативные и невротические расстройства
более выражены, чем при сотрясении головного мозга.
Присоединяется менингеальный
синдром: ригидность мышц шеи, симптомы Кернига, Брудзинского, светобоязнь, боли при движениях глазных яблок.Длительность клинических проявлений обычно 2-3 недели.
Слайд 27
Ушибы головного мозга средней тяжести
Характеризуются возникновением очагов
повреждения базальных отделов полушарий мозга и конвекситальной поверхности головного
мозга.Этот вид травмы мозга диагностируется у 100% пациентов с переломами основания черепа.
Слайд 28
Клиника:
Длительная утрата сознания (от нескольких секунд до 1-2
часов).
Выражены общемозговые симптомы. Может возникнуть психомоторное возбуждение, эйфория, нарушения
психики. Грубые очаговые симптомы. При поражении центральных извилин - двигательные и чувствительные расстройства по гемитипу.
Слайд 29 В случаях переломов основания черепа встречаются поражения черепно-мозговых
нервов, наиболее часто VIII, VII, II, III, VI нервов.
Длительность клинических проявлений – 3-6 недель.
Могут оставаться стойкие очаговые симптомы поражения нервной системы, что приводит к инвалидизации больных.
Слайд 30
Ушибы головного мозга тяжелой степени
Характеризуются возникновением очагов
ушиба не только коры и базальных отделов головного мозга,
но в большей степени повреждением стволовых отделов головного мозга и диэнцефальной области.
Слайд 31
Клиника:
С момента тяжелой травмы пострадавшие находятся в коматозном
состоянии. Длительность утраты сознания может быть от нескольких дней
до нескольких недель, месяцев.Сразу возникают нарушения дыхания центрального характера, к которым быстро присоединяются периферические дыхательные расстройства.
Слайд 32
Грубые вегетативные, глазодвигательные и бульбарные нарушения.
Тетрапарез, изменения мышечного
тонуса, двухсторонние патологические рефлексы.
Слайд 33
Диффузное аксональное повреждение головного мозга
Чаще встречается у
детей и подростков.
Патоморфологические изменения - натяжение и разрыв аксонов
в белом веществе полушарий и стволе мозга.
Слайд 34
Клиника:
длительное коматозное состояние,
грубое повышение мышечного тонуса (горметония),
вегетативные расстройства.
Слайд 35
Переломы костей черепа
Ушибы головного мозга в 20
- 35% случаев сопровождаются переломами костей свода и основания
черепа.
Слайд 36
Переломы костей свода черепа бывают:
открытые (повреждены мягкие
ткани в области перелома кости);
закрытые (мягкие ткани не повреждены);
проникающие (с повреждением твердой мозговой оболочки);
непроникающие (твердая мозговая оболочка остается целой).
Слайд 38
Вдавленные переломы бывают
импрессионными (А) - воронкообразное вдавление отломков,
депрессионными
(Б) - равномерное вдавление всего отломка.
Слайд 39
Клинические проявления переломов основания черепа
Перелом передней черепной ямки
Симптом
«очков» - кровоизлияние в параорбитальную клетчатку, проявляющееся спустя несколько
часов или суток после травмы.
Слайд 40
Назальная ликворея - истечение ликвора из носа.
Для обнаружения
примеси ликвора в кровянистой жидкости используется симптом «расплывающегося пятна»
на марлевой салфетке
Слайд 41
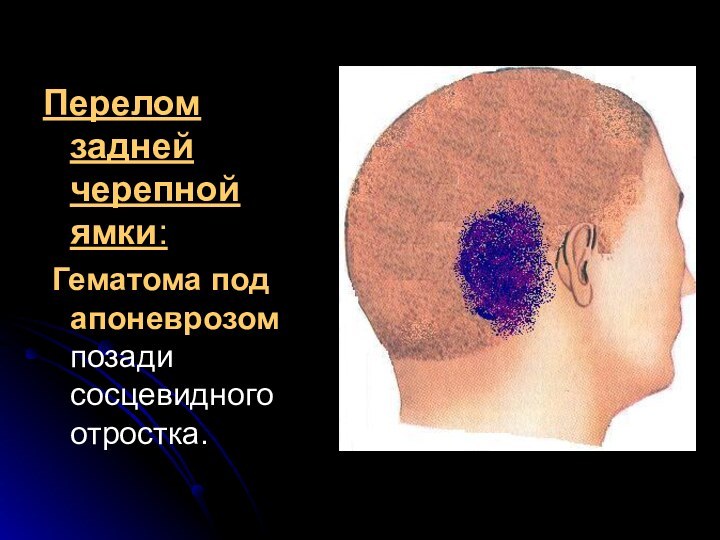
Перелом средней черепной ямки:
кровотечение и ликворея из уха;
на
стороне перелома выпадают функции вестибулокохлеарного и лицевого нервов (глухота,
парез мимической мускулатуры);кровоизлияние под височную мышцу.
Слайд 43
Сдавление головного мозга
Может быть обусловлено :
Внутричерепной гематомой
(эпидуральной, субдуральной, внутримозговой, внутрижелудочковой).
Вдавленным переломом костей свода черепа.
Контузионным очагом,
вызывающим отек и смещение головного мозга.Субдуральной гидромой.
Слайд 44 Эпидуральная гематома - это ограниченное скопление крови между
наружной поверхностью твердой мозговой оболочки и костями черепа.
Внутричерепные
гематомыСлайд 45 Источником возникновения эпидуральной гематомы является поврежденная ветвь оболочечных
артерий.
Чаще всего происходит разрыв средней оболочечной артерии.
Слайд 46 Субдуральная гематома - это скопление крови под твердой
мозговой оболочкой.
Она возникает, чаще всего, при повреждении вен,
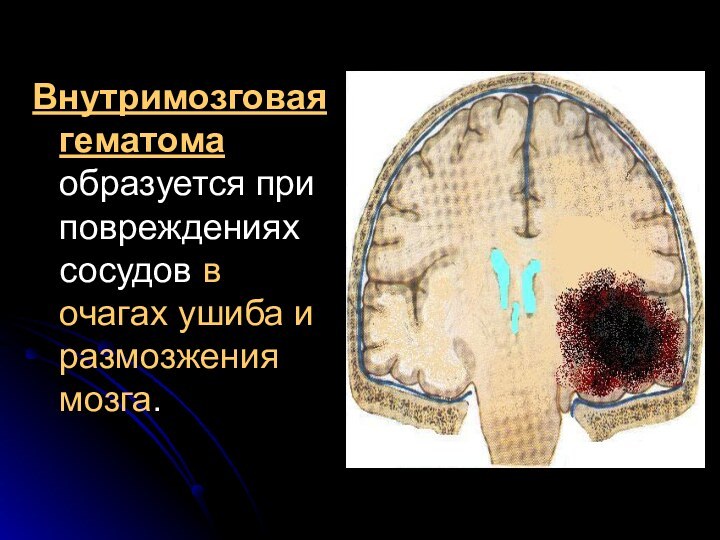
идущих от поверхности мозга к венозным синусам. Слайд 47 Внутримозговая гематома образуется при повреждениях сосудов в очагах
ушиба и размозжения мозга.
Слайд 48
Клиника:
Вначале происходит компенсация сдавления мозга за счет вытеснения
ликвора из желудочков и субарахноидальных щелей головного мозга.
Это
проявляется бессимптомным периодом после травмы - так называемым «светлым промежутком»Слайд 49 Дальнейшее повышение внутричерепного давления вызывает смещение (дислокацию) мозга
под серповидный отросток, в вырезку мозжечкового намета, в затылочное
отверстие.
Слайд 50
Дислокация мозга проявляется:
парезом конечностей (моно-, или гемипарезом) на
противоположной от гематомы стороне;
расширением зрачка на стороне гематомы;
брадикардией;
эпилептическими
припадками.Слайд 51 При наличии у пострадавшего сочетания любых трех из
перечисленных признаков (например, «светлого промежутка», брадикардии, очагового эпилептического припадка)
вероятность диагноза внутричерепной гематомы достигает 90%.
Слайд 52
Вдавленные переломы костей свода черепа
Клиника:
Общемозговые симптомы, характерные для
ушиба мозга.
Симптомы, соответствующие очаговому повреждению мозга при глубоком внедрении
отломков
Слайд 53
Контузионный очаг головного мозга
Большой участок деструкции мозгового
вещества, имбибированный кровью, вызывает отек и дислокацию мозга.
Клиника при
этом похожа на симптоматику внутричерепной гематомы.
Слайд 54
Острая субдуральная гидрома
Это ограниченное скопление ликвора в субдуральном
пространстве.
Клиническая картина такая же, как и при внутричерепной
гематоме.
Слайд 55
Методы диагностики
Клиническое обследование:
Анамнез (механизм травмы, длительность потери сознания,
наличие «светлого промежутка»)
Объективный осмотр (повреждение мягких тканей головы,
костей черепа и пр.)Неврологическое обследование
Слайд 57
Оценка тяжести травмы мозга по шкале комы Глазго
3-7
баллов - тяжелая черепно-мозговая травма.
8-12 баллов – среднетяжелая
черепно-мозговая травма.13 -15 баллов - легкая черепно-мозговая травма.
Слайд 58
Рентгенография черепа (краниография) выполняется вслед за осмотром больного
Выявление
перелома костей черепа (линейного, вдавленного) является достоверным признаком ушиба
мозга.
Слайд 59
Люмбальная пункция и исследование ликвора.
Позволяет установить наличие
субарахноидального кровоизлияния.
Слайд 60 По величине давления ликвора можно судить о ликворной
гипотензии (давление ниже 100 мм вод. ст.) или ликворной
гипертензии (давление свыше 200 мм вод.ст.).При подозрении на внутричерепную гематому от люмбальной пункции следует воздержаться.
Слайд 61
Эхоэнцефалоскопия
Срединное эхо (М - эхо) – отраженный сигнал
формируется от эпифиза, III желудочка
Направление и степень смещения М-эха
указывает на сторону и величину объемного процесса
Слайд 62
Компьютерная томография. Магнитно-резонансная томография
При острой субдуральной гематоме
выявляется серповидная зона гомогенного повышения плотности.
Слайд 64
Наложение диагностических фрезевых отверстий
Производится при подозрении на
внутричерепную гематому и невозможности проведения инструментальных исследований.
Фрезевое отверстие накладывается
прежде всего в передних отделах височной кости. Слайд 65 Через фрезевое отверстие проводится ревизия эпидурального и субдурального
пространства
При обнаружении гематомы осуществляется трепанация черепа и удаление
гематомы.
Слайд 66
ЛЕЧЕНИЕ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ
Все больные с черепно-мозговой травмой
подлежат госпитализации в лечебные учреждения.
Больные с сотрясением и
ушибами головного мозга всех степеней лечатся консервативно.Случаи сдавления головного мозга требуют неотложного хирургического вмешательства.
Слайд 67
Консервативная терапия легкой черепно-мозговой травмы
Постельный режим
Прием медикаментозных
средств, направленных на ликвидацию общемозговых, очаговых и вегетативных нарушений,
нормализацию сна (анальгетики, антигистаминные препараты, снотворные средства).
Слайд 68
Консервативная терапия среднетяжелой черепно-мозговой травмы
Добавляются лечебные средства:
Нейровегетативная блокада
литическими смесями (дроперидол, аминазин, димедрол).
Восстанавливающие церебральную микроциркуляцию (кавинтон, эуфиллин).
Слайд 69 При ликворной гипертензии – дегидратация салуретиками. При ликворной
гипотензии - обильное питье.
Противовоспалительная терапия - при ликворее.
Восстановительная метаболическая
терапия (ноотропы, церебролизин) Повторные санирующие люмбальные пункции.
Слайд 70
Консервативная терапия тяжелой черепно-мозговой травмы
На догоспитальном этапе –
в первую очередь необходимо восстановить проходимость верхних дыхательных путей:
очистить полость рта, носоглотки от слизи, слюны, рвотных масс, используя при этом роторасширитель, языкодержатель, аспиратор.Слайд 71 В случаях грубых расстройств дыхания нужно обеспечить вентиляцию
легких любым способом (дыхание «рот в рот», «рот в
нос»).Больным показана срочная интубация трахеи, а при невозможности ее проведения - наложение трахеостомы.
Слайд 72
В стационаре - искусственная вентиляция легких.
Добавляются лечебные
средства:
В качестве антигипоксантов - барбитураты и оксибутират натрия.
Постоянная
нейровегетативная блокада литическими смесями.Регулярная санация трахео-бронхиального дерева. Парентеральное, а через 5-8 дней - энтеральное питание больных через зонд.