- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Радиационные поражения. Острая лучевая болезнь
Содержание
- 2. Актуальность темыЗа последние 5,5 тысячи лет на
- 3. Актуальность темыПоявление ядерного оружия привело к пониманию
- 4. Актуальность темы Главным в конце ХХ - начале
- 5. Актуальность радиационных пораженийвозможность использования ядерного оружия в
- 6. Атомные электростанции Украины:Чернобыльская (по числу пострадавших в
- 7. Ликвидаторы аварии на ЧАЭС
- 8. Общая характеристика радиационных факторов Ионизирующее излучение -
- 9. Виды излученийкорпускулярные α-излучения,β- излучения (электроны (β-) и
- 10. Свойства излучения1) энергия; 2) проникающая способность в
- 11. Альфа (α) излучение - ионизирующее излучение, состоящее
- 12. Единицы измерения ионизирующего излучения Радиоактивность радиоактивного вещества
- 13. Характеристики ионизирующего излучения Качественныеэнергия излучения (Дж, эВ);
- 15. Характеристика условий возникновения радиационных поражений- кратковременное внешнее
- 16. Эффекты от воздействия различных видов ионизирующего излучениясоматические,
- 17. Для прогнозирования тяжести лучевого поражения следует учитывать:суммарную
- 18. Непосредственные (детерминированные) клинические эффекты облучения (1)- Острая
- 19. - Местные (острые или хронические) радиационные поражения
- 20. В конечном итоге тяжесть радиационного поражения зависит
- 21. Биологическое действие ионизирующего излученияБиологическое действие ионизирующего излучения
- 22. Процесс взаимодействия ИИ с биосубстратом Поглощение энергии
- 23. Клетки одной и той же ткани, в
- 24. По степени радиопоражения ткани распределяются в следующем
- 25. Клинические формы радиационных поражений -ОЛБ;- ХЛБ: - местные радиационные поражения;- сочетанные радиационные поражения;- комбинированные радиационные поражения.
- 26. В зависимости от величины дозы острого облучения
- 27. Острая лучевая болезнь (в современной англоязычной литературе
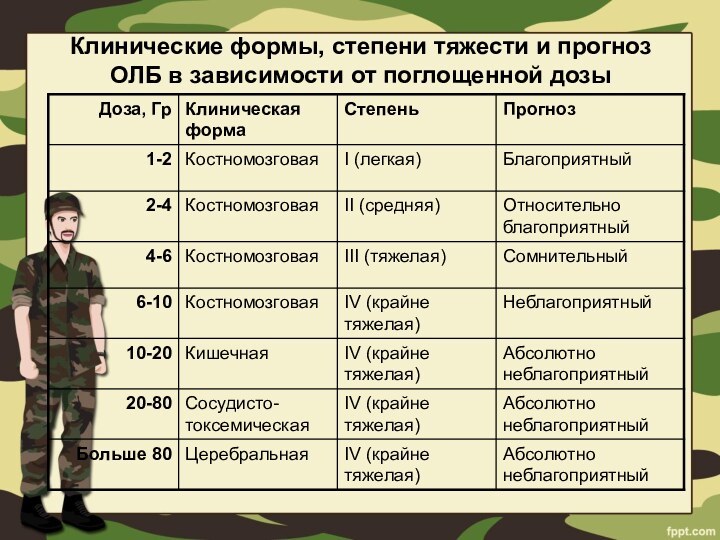
- 28. Клинические формы, степени тяжести и прогноз ОЛБ в зависимости от поглощенной дозы
- 29. Важнейшие синдромы лучевой болезни- костномозговой (гемопоэтический, панцитопенический);
- 30. Периоды острой лучевой болезни1 - начальный или
- 31. Костномозговая форма острой лучевой болезни (1 -
- 32. КМФ ОЛБ легкой степени тяжести заболевание протекает
- 33. КМФ ОЛБ средней степени тяжести периодизация выражена
- 34. КМФ ОЛБ тяжелой степени период ОПР на
- 35. КМФ ОЛБ крайне тяжелой степени симптомы ОПР
- 36. Кишечная форма острой лучевой болезни (10-20 Гр)проявляется
- 37. Сосудисто-токсемическая форма ОЛБ (20-80 Гр)ОПР на облучение
- 38. Церебральная форма ОЛБ (80 Гр и
- 39. +Первая врачебная помощьПервая врачебная помощьДоврачебная помощьКвалифицированная
- 40. Последовательность мероприятий первой медицинской помощи 1. Противорвотный
- 41. Современные принципы лечения острой лучевой
- 42. Антиэметики
- 43. Дезинтоксикацтонная терапия1. Форсированный диурез.2. Методы экстракорпоральной детоксикации
- 44. Лечение нейтропении и инфекционных осложнений Профилактическое назначение
- 45. Профилактика инфицирования1. Прием инконтаминированной пищи.2. Адекватный водный
- 46. Антибактериальная терапия при нейтропении1. Комбинация двух β-лактамных
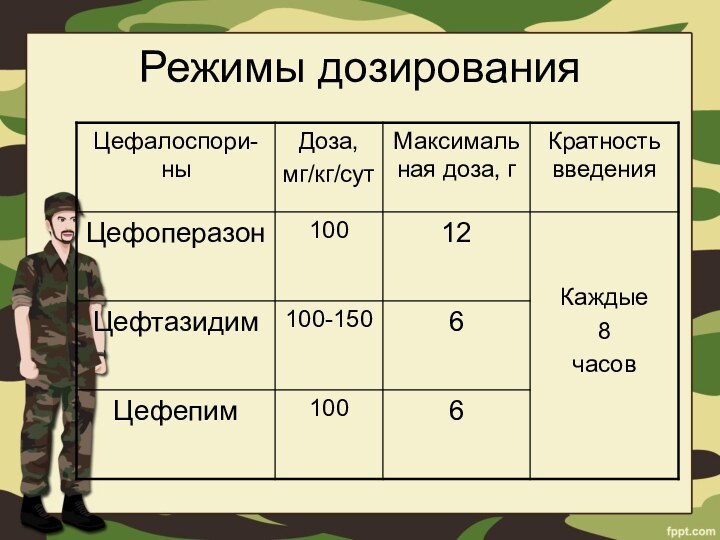
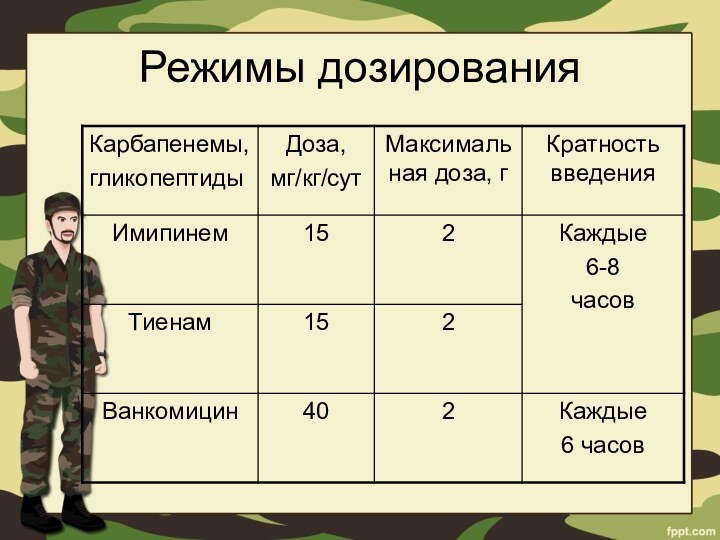
- 47. Режимы дозирования
- 48. Режимы дозирования
- 49. Режимы дозирования
- 50. Режимы дозирования
- 51. Микробные патогены при нейтропенической лихорадкеPseudomonas aeruginosa.Escherichia coli.Klebsiella pneumonia,Staphylococcus aureus.Staph. epidermidis.Streptococcus spp.
- 52. Грибковые патогеныCandida albicans, C. tropicalis, Aspergillus (особенно A. tumigatus и A. flavus), Cryptococcus, Histoplasma, Mucor.
- 53. Антимикотическая терапияАмфотерицин В начинают с тест-дозы 0,1
- 54. Критерии достаточности терапииПри отсутствии подтвержденной посевом грибковой
- 55. Противовирусная терапияВПГ - ациклогуанозин (ацикловир) в дозе
- 56. Стимуляторы лейкопоэза Лейкомакс (GM-CSF) - 5-10 мкг/кг,
- 57. Стимуляторы эритропоэза- Эритропоэтин бета (рекормон) - 20
- 58. Трансплантация стволовых кроветворных клеток костного мозгатрансплантация костного
- 59. Скачать презентацию
- 60. Похожие презентации
Актуальность темыЗа последние 5,5 тысячи лет на Земле произошло 15,5 тысячи войн и военных конфликтов (в среднем 3 войны в год). За 15 лет, с конца XIX века до Первой мировой войны, было зарегистрировано 36 войн























































Слайд 3
Актуальность темы
Появление ядерного оружия привело к пониманию политической
элитой ситуации, которая делает невозможным достижение политических целей в
широкомасштабной ядерной войне. Однако это оружие до сих пор остается инструментом политики государств и определенных политических сил и, вероятно, может стать средством вооруженного насилия на локальном, тактическом уровне
Слайд 4
Актуальность темы
Главным в конце ХХ - начале XXI
века будет конфликт между цивилизациями. "Столкновение цивилизаций станет доминирующим
фактором мировой политики. Линии разлома между цивилизациями - это и есть линии будущих фронтов"Хантингтон С.
«Столкновение цивилизаций»
Слайд 5
Актуальность радиационных поражений
возможность использования ядерного оружия в условиях
военных конфликтов;
наличие не безопасных объектов с ионизирующим излучением (АЭС,
хранилища радиоактивных отходов, радиохимические предприятия и др.);пребывание на территории Украины значительного количества людей , которые принимали участие в ликвидации последствий аварий на Чернобыльской АЭС и/или длительно время проживали на радиоактивно загрязненных территориях;
радиационные поражения составляют около 50% санитарных потерь как в момент ядерного взрыва, так и на следе радиоактивного облака
Слайд 6
Атомные электростанции Украины:
Чернобыльская (по числу пострадавших в результате
аварии Украина занимает первое место, 106 человек перенесли ОЛБ,
28 умерло в остром периоде);Хмельницкая;
Ровенская;
Южно-Украинская АЭС;
Запорожская (6 энергоблоков, общая мощность 6000 МВт, расстояние по прямой от г.Запорожье до г. Энергодар составляет 53 км!!!).
Слайд 8
Общая характеристика радиационных факторов
Ионизирующее излучение - это
излучение невидимых радиоактивных лучей, которые при взаимодействии с веществом
передают ему энергию, которая прямо или опосредованно вызывает ионизацию его атомов или молекул.Ионизация - это отрыв электрона от атома или молекулы, что приводит к повреждению их структуры и образование свободных радикалов, которые имеют повышенную реакционную способность и выполняют роль оксидантов.
Слайд 9
Виды излучений
корпускулярные
α-излучения,
β- излучения (электроны (β-) и позитроны
(β +)),
протоны (Pr),
нейтроны (no)
другие (более 200 разновидностей).
электромагнитные (фотонные)
квантовое-γ
рентгеновское излучение.
Слайд 10
Свойства излучения
1) энергия;
2) проникающая способность в воздухе
и веществе;
3) ионизирующая - способность образовывать определенное количество пар
ионов при взаимодействии с атомами среды; 4) фотохимическая - способность активировать молекулы бромида серебра или других химических соединений;
5) люминесцентная способность - светиться;
6) тепловая способность - превращаться в тепло;
7) биологическая способность - вызывать структурно-метаболические и функциональные изменения на разных уровнях организации биологических объектов (от молекулярного до органного).
Слайд 11
Альфа (α) излучение - ионизирующее излучение, состоящее из
α-частиц (ядер атома гелия-4), которые образуются при ядерных превращениях
(радиоактивном распаде), оставляют ядра радиоактивных изотопов и движутся со скоростью около 20000 км/с.Бета-излучение (β-излучение) - корпускулярное электронное или позитронное ионизирующее излучение, возникающее при преобразованиях ядер или нестабильных частиц (например, нейтронов) или при бета-распаде радиоактивных изотопов.
Нейтронное излучение - это потоки нейтронов и протонов, образующихся при ядерных реакциях, их действие зависит от энергии этих частиц.
Гамма-излучение (γ) - это электромагнитное (фотонное) излучение, возникающее при возбуждении ядер атомов или элементарных частиц. Длина волны 10-10 м.
Рентгеновское излучение - это электромагнитное излучение с широким диапазоном длин волн (от 8х10-6 до 10-12 см). Рентгеновское излучение возникает при торможении заряженных частиц, чаще всего электронов, в электрическом поле атомов вещества. Образующиеся при этом кванты рентгеновского излучения имеют различную энергию и образуют непрерывный спектр.
Слайд 12
Единицы измерения ионизирующего излучения
Радиоактивность радиоактивного вещества -
спонтанное превращение атомных ядер одних элементов в ядра других
элементов за единицу времени, которое сопровождается ионизирующим излучением.Доза ионизирующего излучения – энергия, переданная излучением элементарному объему или массе облученного вещества.
Слайд 13
Характеристики ионизирующего излучения
Качественные
энергия излучения (Дж, эВ);
проникающая
способность (м, см, мм);
ионизирующая способность (количество пар ионов, которые
образуются на всей длине пробега частицы или кванта в единице)Количественные
экспозиционная доза (характеризует ионизирующий эффект рентген - и гамма излучения с энергией 1 кэВ – 3 МэВ);
поглощенная доза;
эквивалентная доза;
эффективная (интегральная) доза
Слайд 15
Характеристика условий возникновения радиационных поражений
- кратковременное внешнее γ-
и β-излучение от облака, которое образовалась после взрыва;
- внешнее
γ- и β-излучение, мощность которого постепенно уменьшается, от разбросанных фрагментов поврежденного боеприпаса, внешних предметов и земли;- ингаляционное поступление газов и аэрозольных пылевых частиц, которые содержат в себе радионуклиды;
- аппликация радионуклидов на кожу и слизистые оболочки во время интенсивного парообразования, запыления или смачивания одежды.
Слайд 16
Эффекты от воздействия различных видов ионизирующего излучения
соматические, связанные
с облучением человека:
- ранние в виде лучевой болезни, местных
радиационных поражений;- поздние, которые являются следствием облучения: опухоли, поражения различных органов и тканей, которые проявляются через несколько месяцев и лет.
генетические - у потомков (они обусловлены облучением зародышевых клеток).
Слайд 17
Для прогнозирования тяжести лучевого поражения следует учитывать:
суммарную поглощенную
дозу облучения;
мощность излучения;
спектр излучения;
продолжительность облучения организма (кратковременное, одноразовое -
острое, хроническое);равномерность облучения (равномерное, неравномерное, местное);
тип воздействия (внешний, внутренний, контактный, сочетанный или изолированный);
индивидуальные особенности организма.
Слайд 18
Непосредственные (детерминированные) клинические эффекты облучения (1)
- Острая лучевая
реакция;
- Острая лучевая болезнь (ОЛБ) от внешнего γ-нейтронного, β-
(относительно равномерного или неравномерного, мгновенного, многократного кратковременного, пролонгированного, повторного) облучения;- ОЛБ от внутреннего облучения (от попадания внутрь организма радиоактивных веществ через дыхательные пути и желудочно-кишечный тракт);
- ОЛБ от сочетанного лучевого воздействия (внешнее γ-нейтронное облучение, аппликация радионуклидов на кожу и слизистые оболочки, а также поступление внутрь радиоактивных веществ);
- Хроническая лучевая болезнь (ХЛБ) от внешнего повторного или длительного воздействия небольших доз γ-излучения;
- ХЛБ от попадания внутрь радиоактивных веществ;
- ХЛБ от сочетанного лучевого воздействия;
Слайд 19 - Местные (острые или хронические) радиационные поражения при
облучении ограниченных участков тела внешним излучением;
- Местные (острые или
хронические) радиационные поражения при контактном воздействии на кожу и глубже расположенные анатомические структуры радиоактивных веществ;- Комбинированные поражения с учетом их отдельного или совместного воздействия, то есть радиации, механического и термического фактора (ОЛБ+ травма + ожог и т.п.).
Непосредственные (детерминированные) клинические эффекты облучения (2)
Слайд 20 В конечном итоге тяжесть радиационного поражения зависит от
общей поглощенной дозы и мощности излучения. Под мощностью понимают
количество ИИ, поглощенного биологическим объектом в единицу времени. В зависимости от тяжести клинических проявлений выделяют легкие, средние, тяжелые и крайне тяжелые радиационные поражения.
Слайд 21
Биологическое действие ионизирующего излучения
Биологическое действие ионизирующего излучения проявляется
в виде первичных физико-химических процессов, которые возникают в молекулах
живых клеток и субстрата, окружающего их и в виде нарушения функций целого организма, как следствие первичных процессов.Первичные процессы, возникающие после облучения биологической ткани, имеют несколько стадий разной продолжительности:
физическую - 10-13 с,
физико-химическую - 10-15 с,
химическую - 10 -6 с.
Слайд 22
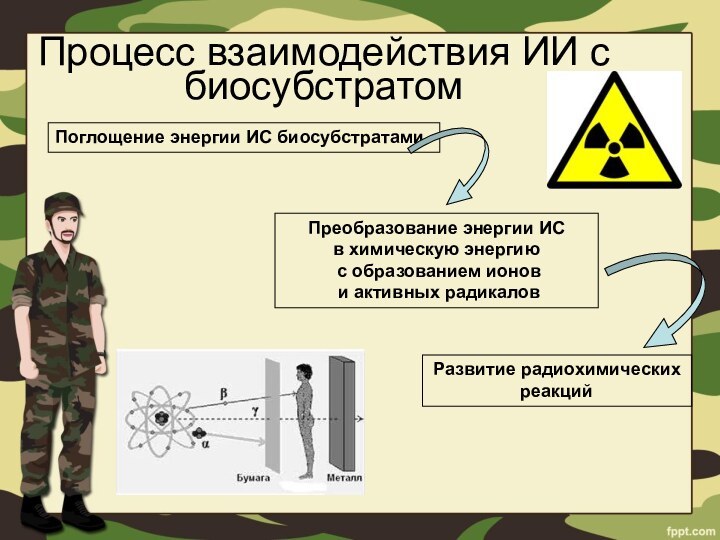
Процесс взаимодействия ИИ с биосубстратом
Поглощение энергии ИС
биосубстратами
Преобразование энергии ИС
в химическую энергию
с образованием
ионови активных радикалов
Развитие радиохимических
реакций
Слайд 23
Клетки одной и той же ткани, в зависимости
от ее состояния в момент облучения и клетки различных
тканей по разному реагируют на облучение. Согласно закону Бергонье-Трибондо поражение тканей ИИ прямо пропорционально митотической активности и обратно пропорционально степени дифференциации клеток.
Слайд 24
По степени радиопоражения ткани распределяются в следующем порядке:
лимфоидная
ткань
костный мозг
эпителий половых желез
эпителий кишечника
кожа
хрусталик
эндотелий
серозные оболочки
паренхиматозные органы
мышцы
соединительная ткань
хрящи
кости
нервная ткань
Слайд 25
Клинические формы радиационных поражений
-ОЛБ;
- ХЛБ:
- местные
радиационные поражения;
- сочетанные радиационные поражения;
- комбинированные радиационные поражения.
Слайд 26 В зависимости от величины дозы острого облучения возможно
возникновение
острой лучевой реакции или ОЛБ.
Острая лучевая реакция
- это наиболее легкое проявление острого лучевого поражения, доза облучения 0,5-1 Гр. Могут быть выявлены минимальные лабораторные признаки лучевого повреждения: ↓ лимфоцитов, нейтрофилов и тромбоцитов до нижней границы нормы через 6-7 недель после острого облучения. Изменения через 3-4 недели исчезают. Самочувствие пострадавших остается удовлетворительным, какие-либо отчетливые клинические проявления отсутствуют. Смертельных последствий нет. В дальнейшем у части пострадавших возможные отклонения в состоянии здоровья при воздействии на организм малых доз ионизирующего излучения.
Слайд 27
Острая лучевая болезнь (в современной англоязычной литературе наиболее
употребляемым термином является острый радиационный синдром) - это заболевание,
которое возникает после относительно равномерного одноразового, повторного или пролонгированного (в течение нескольких часов, или 3-10 суток) облучения всего тела или большей его части ионизирующим излучением (γ-, рентгеновские лучи, нейтроны) в дозе, превышающей 1 Гр.
Слайд 29
Важнейшие синдромы лучевой болезни
- костномозговой (гемопоэтический, панцитопенический);
-
геморрагический;
- инфекционных осложнений;
- гастроинтестинальный (кишечный);
- синдром
поражения нервной системы (церебральный); - общей интоксикации;
- орофарингеальный;
- сенсибилизации;
- трофических расстройств;
- астенический;
- лучевой пневмонит.
Слайд 30
Периоды острой лучевой болезни
1 - начальный или период
общей первичной реакции на облучение;
2 - латентный (скрытый)
или период мнимого клинического благополучия; 3 - период разгара болезни или выраженных клинических проявлений заболевания;
4 - период исходов (прогрессирование, стабилизация, раннее выздоровление - полное или частичное);
5 - период отдаленных последствий.
Слайд 31 Костномозговая форма острой лучевой болезни (1 - 10
Гр)
I- легкая - после облучения дозой 1-2 Гр.
II- средней тяжести - после облучения дозой 2-4 Гр.
III- тяжелая - после облучения дозой 4-6 Гр.
IV- крайне тяжелая - после облучения дозой 6-10 Гр.
Слайд 32
КМФ ОЛБ легкой степени тяжести
заболевание протекает без
четко определенных периодов;
общая первичная реакция на облучение или отсутствует,
или выражена слабо, возникает через 2-3 часа после облучения;скрытый период продолжается 4-5 недель;
первичный лейкоцитоз, как правило, отсутствует;
минимальное количество нейтрофилов в период первого снижения - на 12 -14 сутки - достигает 3,0х109/л;
абортивный подъем наблюдается на 18-22 сутки;
период основного снижения - с 30 по 40 сутки;
изменения количества тромбоцитов отсутствуют или появляются на 26-34 день;
СОЭ в этот период может быть несколько повышенной (15-25 мм/ч);
восстановление нарушенных функций происходит в течение
5-7 недель
Слайд 33
КМФ ОЛБ средней степени тяжести
периодизация выражена достаточно
четко;
период ОПР на облучение начинается в первые 1-2 часа
после облучения;скрытый период длится 2-3 недели;
лимфоциты с 3-х суток снижаются до 1-0,5х109/л, лейкоциты
на 7-9 сутки - до 3-2х109/л, тромбоциты - 80-50x109/л (на 20 сутки);
первичный лейкоцитоз при может отсутствовать или быть не выраженным;
минимальное количество нейтрофилов в период первого снижения
на 7-9 сутки достигает значений 3-2х 109/л;
агранулоцитоз развивается на 20 сутки после облучения;
тромбоцитопения наблюдается на 18-24 сутки. СОЭ в пределах
25-40 мм/ч;
летальность колеблется в пределах от 20-40 %;
у 50 % лиц через 2-3 мес. после поражения могут восстановиться боеспособность и работоспособность.
Слайд 34
КМФ ОЛБ тяжелой степени
период ОПР на облучение
резко выраженный, бурный;
в первые сутки наблюдается выраженный лейкоцитоз и
глубокая лимфопения;скрытый период чаще всего составляет 7-10 суток;
лейкопения на 7-9 сутки составляет 1,9-0,5х109/л;
лимфоциты с 3-х суток снижаются до 0,4-0,1х109/л;
агранулоцитоз развивается на 8 сутки;
критическая тромбоцитопения (˂30x109/л) - на 8-17 сутки;
период разгара продолжается 1,5-2 недели;
частота возникновения цитопенических осложнений очень высока - до 100 % случаев;
40-70% больных погибает, начиная с 3-й недели заболевания;
выздоровление продолжается 3-5 мес. и обычно бывает неполным.
Слайд 35
КМФ ОЛБ крайне тяжелой степени
симптомы ОПР на
облучение развиваются через 5-20 мин.;
глубокая лимфоцитопения (относительная и абсолютная),
ретикулоцитопения;выражен первичный нейтрофильный лейкоцитоз (более 16,0x109/л);
симптомы ОПР продолжаются до 4-х суток;
нет четко выраженных периодов (латентный период практически отсутствует);
агранулоцитоз (менее 0,5x109/л) с 6-8 суток;
критическая тромбоцитопения до 10 суток (от 30,0x109/л до 0);
СОЭ 60-80 мм/ч;
летальный исход наступает в конце первой, начале второй недели.
Слайд 36
Кишечная форма острой лучевой болезни (10-20 Гр)
проявляется ранним
нарушением функции ЖКТ. ОПР на облучение возникает в первые
минуты, протекает крайне тяжело, длится 4-5 дней. С самого начала преобладают неукротимая рвота, понос, боли в животе. Беспокоят прогрессирующая общая слабость, головная боль, боль в мышцах и суставах, лихорадка.Объективно: гиподинамия, гиперемия кожи лица и слизистых, иктеричность склер, сухой обложенный язык, тахикардия, артериальная гипотензия, болезненность при глубокой пальпации живота.
Латентный период практически отсутствует и сразу переходит в период разгара. Появляется язвенный стоматит, орофарингеальный синдром. Нарастает общая интоксикация вследствие прорыва "кишечного барьера". Фебрильная лихорадка и энтерит приводят к обезвоживанию организма. Выражена кровоточивость. Психомоторные расстройства сменяются заторможенностью, сопором и комой.
Летальный исход обычно приходится на 8-16 сутки при явлениях энтерита, пареза или динамической кишечной непроходимости, водно-электролитных нарушений и сердечно-сосудистой недостаточности.
Слайд 37
Сосудисто-токсемическая форма ОЛБ (20-80 Гр)
ОПР на облучение наступает
в первые 10-20 минут: головокружение, адинамия, потеря сознания. Уже
в 1 сутки появляется неукротимая рвота, понос, артралгии, гипертермия. В дальнейшем развиваются тяжелые гемодинамические нарушения с резко выраженной тахикардией, артериальной гипотонией и коллаптоидным состоянием. Рано обнаруживается аутоинтоксикация вследствие глубоких нарушений обменных процессов и распада тканей кишечника. Нарушается функция почек, появляется олигоанурия, повышается остаточный азот и мочевина крови. Характерна выраженная первичная эритема, иктеричность склер.В первые 3 суток исчезают лимфоциты, развивается агранулоцитоз, глубокая тромбоцитопения, аплазия костного мозга.
При явлениях тяжелой токсемии, токсико-гипоксической энцефалопатии, острой сердечно-сосудистой недостаточности летальный исход наступает на 4-7 сутки.
Слайд 38
Церебральная форма ОЛБ
(80 Гр и более)
В момент
облучения - коллапс с потерей сознания. По возвращении в
сознание - изнурительная рвота и диарея. Далее - апатия, изменение сознания, отек головного мозга, прогрессирующая гипотония, анурия. Смерть наступает на 1-3 сутки от расстройства дыхания, сердечно-сосудистой деятельности.Поражение ИИ в дозе 100 Гр вызывает смерть в момент облучения - так называемую "смерть под лучом".
Слайд 39
+
Первая врачебная помощь
Первая врачебная помощь
Доврачебная помощь
Квалифицированная терапевтическая
помощь
Специализированная терапевтическая помощь,
Специализированное лечение
+
Реабилитация
ГВМКЦ
ГВМКЦ
ЦР
МГ
ЦРБ
ВГ
+
ВМКЦ
Виды
медицинской помощи в условиях АТО
Слайд 40
Последовательность мероприятий первой медицинской помощи
1. Противорвотный препарат
из аптечки индивидуальной (АИ) - диметкарб или этаперазин.
2. Немедленная
эвакуация.3. Радиозащитный препарат из АИ (цистамин).
4. Индивидуальные и коллективные средства защиты.
5. При пероральном поражении – промывание желудка.
6. Профилактика поражения щитовидной железы.
7.Санитарная обработка.
8. Лечение ассоциированных патологических состояний.
Слайд 41
Современные принципы лечения
острой лучевой болезни
1. Антиэметики.
2. Дезинтоксикационная
терапия.
3. Лечение нейтропении и инфекционных осложнений.
4. Стимуляторы гемопоэза.
5. Трансплантация
костного мозга и периферических клеток крови.
Слайд 43
Дезинтоксикацтонная терапия
1. Форсированный диурез.
2. Методы экстракорпоральной детоксикации (гемосорбция).
3.
Антиоксиданты (α-токоферол, селен, витамин С).
4. Коррекция водно-электролитного баланса.
5.Коррекция кислотно-основного
состояния.6. Раннее энтеральное питание.
Слайд 44
Лечение нейтропении и инфекционных осложнений
Профилактическое назначение антибиотиков
проводится исключительно пациентам с высоким риском инфицирования - больным
с глубокой нейтропенией (<0,1Г/л ), продолжительность которой ожидается более 7 суток.
Слайд 45
Профилактика инфицирования
1. Прием инконтаминированной пищи.
2. Адекватный водный режим.
3.
Частое мытье рук, применение перчаток.
4. Фильтрация воздуха.
5. «Частичная стерилизация»
кишечника.6. Применение сукральфата (Вентер) и аналогов простагландинов (мизопростол).
7. Раннее пероральное питание.
Слайд 46
Антибактериальная терапия при нейтропении
1. Комбинация двух β-лактамных препаратов.
2.
Пенициллиназорезистентные пенициллины или ванкомицин и β-лактамный препарат.
3. Монотерапия цефалоспоринами
3-й генерации или имипинем/тиенам.4. Цефалоспорины 3-й генерации и пенициллиназорезистентные пенициллины или ванкомицин.
5. Аминогликозиды и антипсевдомонадные β-лактамные препараты.
Слайд 51
Микробные патогены при нейтропенической лихорадке
Pseudomonas aeruginosa.
Escherichia coli.
Klebsiella pneumonia,
Staphylococcus
aureus.
Staph. epidermidis.
Streptococcus spp.
Слайд 52
Грибковые патогены
Candida albicans,
C. tropicalis,
Aspergillus (особенно A.
tumigatus и A. flavus),
Cryptococcus,
Histoplasma,
Mucor.
Слайд 53
Антимикотическая терапия
Амфотерицин В начинают с тест-дозы 0,1 мг/кг;
при отсутствии аллергической реакции - в течение 2-х часов
в дозе 0,6-1,0 мг/кг/сут внутривенно (1-4-часовая инфузия).Флуконазол назначают в дозе 50-200 мг/сут.
Слайд 54
Критерии достаточности терапии
При отсутствии подтвержденной посевом грибковой инфекции
терапия проводится до повышения уровня нейтрофилов не менее 0,5
• 109/л.При документированной грибковой инфекции лечение длится не менее одного месяца
Слайд 55
Противовирусная терапия
ВПГ - ациклогуанозин (ацикловир) в дозе 750
мг/м2/сутки каждые 8 часов
Varicella-Zoster - ацикловир в дозе 1500
мг/м2/сутки каждые 8 часов. Цитомегаловирусная инфекция - дигидроксипропоксиметилгуанин (ганцикловир) в дозе 10 мг/кг/сутки каждые 8 часов и иммуноглобулин в дозе 400 мг/кг/сут три раза в неделю.
Слайд 56
Стимуляторы лейкопоэза
Лейкомакс (GM-CSF) - 5-10 мкг/кг, внутривенно
Нейпоген
(G-CSF) - 5-12 мкг/кг, подкожно
Гpаноцит (G-CSF) - 150 мкг/м2,
внутривенноПри достижении уровня лейкоцитов > 3 x 109/л инъекции препаратов прекращают!!!
Слайд 57
Стимуляторы эритропоэза
- Эритропоэтин бета (рекормон) - 20 МЕ/кг
подкожно 3 раза в неделю, или 10 МЕ/кг подкожно
7 раз в неделю, или 40-80 МЕ/кг 3 раза в неделю;- Эритропоэтин альфа (эпоэтин) - подкожно или внутривенно 50-75 ЕД/кг 3 раза в неделю (поддерживающая терапия 30 мг/кг 3 раза в неделю).