- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Дыхательная недостаточнось
Содержание
- 2. Дыхательная недостаточность (ДН) – ситуация, при которой
- 3. Функциональные компоненты дыхательной системы. - легочная паренхима;
- 4. Обмен газов между альвеолярным воздухом и кровью
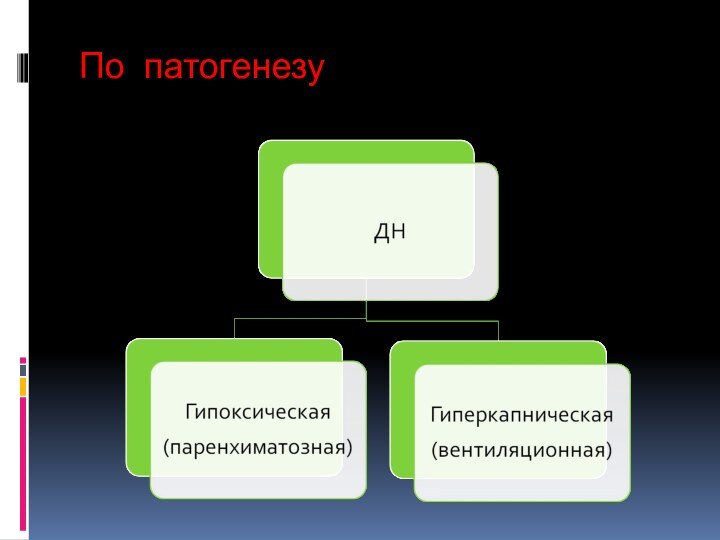
- 6. По патогенезу
- 8. Гиперкапническая ДН характеризуется тотальным снижением объёма
- 10. Гиперкапническая дыхательная недостаточность характеризуется : - тотальной
- 11. Паренхиматозная дыхательная недостаточность характеризуется значительным нарушением значительным
- 12. Нарушение вентиляционно-перфузионных отношенийВозникновение гипоксемической дыхательной недостаточности при
- 13. Локальная гиповентиляция альвеол. При этом варианте
- 14. Признаки: - ранних стадиях развития паренхиматозной дыхательной
- 15. Причины: -хронические обструктивные заболевания легких (хронический обструктивный
- 16. Увеличение альвеолярного мертвого пространства. Другой вариант
- 17. Нарушения диффузии газов Коэффициент диффузии кислорода
- 18. Различение двух форм дыхательной недостаточности (вентиляционной и
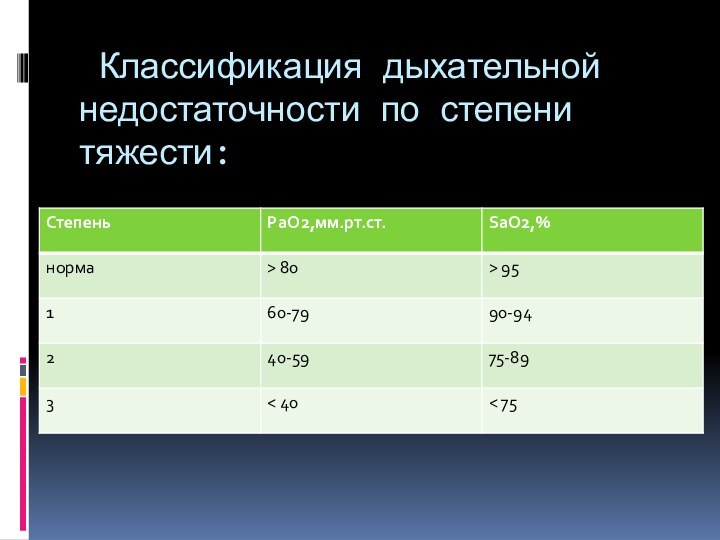
- 19. Классификация дыхательной недостаточности по степени тяжести:
- 20. Клинические признаки и симптомы болезни
- 21. Одышка.При поражении крупных дыхательных путей отмечается инспираторная, а при нарушении проходимости мелких (бронхиол) – экспираторная одышка.
- 22. Клинические проявления гипоксемиицианоз, который отражает ее тяжесть
- 23. Клинические эффекты гиперкапнии тахикардия; повышение сердечного выброса,
- 24. Ключевые диагностические признаки основных заболеваний, сопровождающихся острой
- 25. Симптомы утомления и слабости дыхательных мышцИзменение частоты
- 27. При быстром повышении РаСО2 возможно развитие гиперкапнической
- 28. Метод диагностики и оценки ДН- исследование газов
- 29. Скачать презентацию
- 30. Похожие презентации
Дыхательная недостаточность (ДН) – ситуация, при которой организм не в состоянии поддерживать в крови парциальное давление кислорода и/или углекислого газа, адекватное тканевому метаболизму.




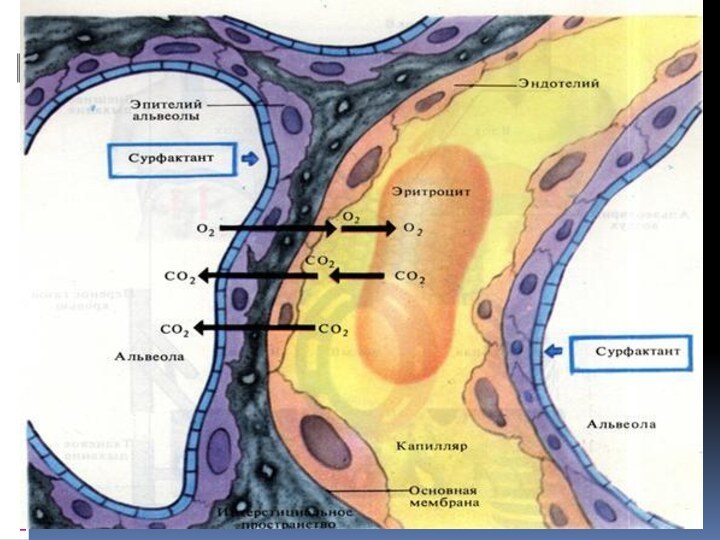





















Слайд 3 Функциональные компоненты дыхательной системы. - легочная паренхима; - грудная стенка; -
малый круг кровообращения; - состояние алевеолярно-капиллярной мембраны; - нервная и гуморальная
регуляция дыхания.Слайд 4 Обмен газов между альвеолярным воздухом и кровью Альвеолярный воздух
и кровь легочных капилляров разделяет так называемая альвеолярно-капиллярная мембрана.
Основу ее составляет альвеолярный эпителий и капиллярный эндотелий.Слайд 8 Гиперкапническая ДН характеризуется тотальным снижением объёма альвеолярной вентиляции и
минутного объёма дыхания(МОД), уменьшением выведения СО(2) и развитием гиперкапнии,
а затем и гипоксемии.Слайд 10 Гиперкапническая дыхательная недостаточность характеризуется : - тотальной гиповетиляцией и
снижением минутного объёма дыхания; - гиперкапнией; - гипоксемией(на поздних стадиях ДН); -
дыхательный ацидоз.Слайд 11 Паренхиматозная дыхательная недостаточность характеризуется значительным нарушением значительным нарушением процесса
окигенации крови в легких , что приводит к снижению
РаО(2) в артериальной крови- гипоксемии. Механизмы : - нарушение вентеляционно-перфузионных отношений (формирование шунтов). - снижение функционирующей поверхности альвеолярно-капиллярных мембран; - нарушение диффузии газов
Слайд 12
Нарушение вентиляционно-перфузионных отношений
Возникновение гипоксемической дыхательной недостаточности при многих
завоеваниях органов дыхания чаще всего обусловлено нарушением вентиляционно-перфузионных отношений.
В норме вентиляционно-перфузионное отношение составляет 0,8-1,0.Слайд 13 Локальная гиповентиляция альвеол. При этом варианте паренхиматозной дыхательной
недостаточности гипоксемия возникает, если через плохо вентилируемые или невентилируемые
альвеолы продолжается достаточно интенсивный кровоток. Отношение величин вентиляции и перфузии здесь снижено V/Q <0,8), что приводит к сбросу недостаточно оксигенированной в этих участках легкого венозной крови в левые отделы сердца н большой круг кровообращения (венозное шунтирование). Это и вызывает снижение парциального давления О2 в артериальной крови - гипоксемию.Слайд 14 Признаки: - ранних стадиях развития паренхиматозной дыхательной недостаточности гиперкапния
не развивается, поскольку выраженная гипервентиляция интактных альвеол, сопровождающаяся интенсивным
выведением СО2 из организма; - гипокапния изменяет соотношение бикарбоната и углекислого газа в крови, что приводит к увеличению НСО3/Н2СО3 и рН и развитию дыхательного алкалоза (при котором сосуды спазмируются и кровоснабжение жизненно важных органов ухудшается).Слайд 15 Причины: -хронические обструктивные заболевания легких (хронический обструктивный бронхит, броихиолит,
бронхиальная астма, муковисцидоз и др.); -центральный рак легкого; -пневмонии; -туберкулез легких и
др..Слайд 16 Увеличение альвеолярного мертвого пространства. Другой вариант изменения вентиляционно-перфузионных
отношений связан с локальным нарушением легочного кровотока, например, при
тромбозе или эмболии ветвей легочной артерии. В этом случае, несмотря па сохранение нормальной вентиляции альвеол, перфузия ограниченного участка легочной ткани резко снижается (V/Q >1,0) или вовсе отсутствует.Слайд 17 Нарушения диффузии газов Коэффициент диффузии кислорода сравнительно низкий, его
диффузия нарушается при многих заболеваниях легких, сопровождающихся воспалительным или
гемодинамическим отеком интерстициальной ткани и увеличением расстояния между внутренней поверхностью альвеолы и капилляром (пневмонии, интерстициальные болезни легких, пневмосклероз, гемодинамический отек легких при левожелудочковой сердечной недостаточности и др.).Слайд 18 Различение двух форм дыхательной недостаточности (вентиляционной и паренхиматозной)
имеет большое практическое значение. При лечении вентиляционной формы дыхательной
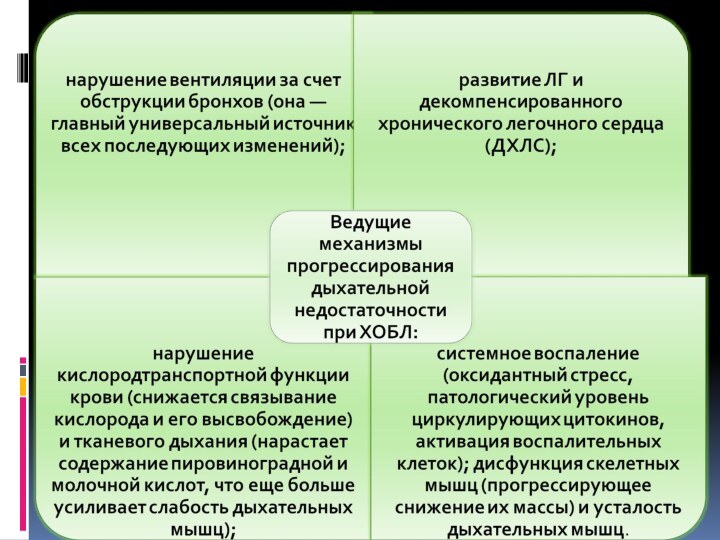
недостаточности наиболее эффективна респираторная поддержка, позволяющая восстановить сниженный минутный объем дыхания. Наоборот, при паренхиматозной форме дыхательной недостаточности гипоксемия обусловлена нарушением вентиляционно-перфузионных отношений (например, формированием венозного «шунтирования» крови), поэтому терапия ингаляциями кислорода, даже в высоких концептрациях (высокое FiО2), малоэффективна. Слабо помогает при этом и искусственное увеличение МОД (например, с помощью ИВЛ). Стабильного улучшения при паренхиматозной дыхательной недостаточности можно добиться лишь адекватной коррекцией вентиляциоино-перфузионных отношений и устранением некоторых других механизмов развития этой формы дыхательной недостаточности.
Слайд 21
Одышка.
При поражении крупных дыхательных путей отмечается инспираторная, а
при нарушении проходимости мелких (бронхиол) – экспираторная одышка.
Слайд 22
Клинические проявления гипоксемии
цианоз, который отражает ее тяжесть и
появляется обычно при РаО2 < 60 мм рт. ст.
и SаO2 < 90 % (при нормальном уровне Hb)тахикардия и умеренная артериальная гипотония.
При снижении РаО2 до 55 мм рт. ст. отмечается нарушения памяти на текущие события, а при уменьшении РаО2 до 30 мм рт. ст. происходит потеря сознания.
Слайд 23
Клинические эффекты гиперкапнии
тахикардия;
повышение сердечного выброса,
системная вазодилатация;
хлопающий тремор;
бессонница;
частые пробуждения ночью и
сонливость в дневное время;утренние головные боли;
тошнота.
Слайд 24 Ключевые диагностические признаки основных заболеваний, сопровождающихся острой дыхательной
недостаточностью Приступ бронхиальной астмы Свистящие хрипы со сниженной пиковой скоростью
выдоха (ПСВ) Бронхообструкция частично или полностью обратима Похожие приступы в анамнезе, купировавшие бронходидилататорами Сезонные изменения симптоматики и ее изменения в течении суток Обострение ХОБЛ ХОБЛ в анамнезе: выделение мокроты ежедневно в течение 3 месяцев в году более 2 лет, увеличение вязкости и количества отделяемой мокроты, появление гноя в мокроте Свистящее дыхание с уменьшением ПСВ
Слайд 25
Симптомы утомления и слабости дыхательных мышц
Изменение частоты дыхания.
ЧД > 25/мин может являться признаком начала утомления дыхательных
мышц. ЧД < 12 /мин — более серьезный прогностический признак, может быть предвестником остановки дыхания.• Вовлечение в дыхание вспомогательных групп мышц (мышцы верхних дыхательных путей в виде активных раздуваний крыльев носа, синхронное с дыханием напряжение мышц шеи и активное сокращение брюшных мышц во время выдоха
Слайд 27
При быстром повышении РаСО2 возможно развитие гиперкапнической комы,
что связано с повышением мозгового кровотока, повышением внутричерепного давления
и развитием отека мозга.
Слайд 28
Метод диагностики и оценки ДН
- исследование газов крови
и кислотно-щелочного состояния.
• РаО2;
• РаСО2;
• рН;
•
уровень бикарбонатов артериальной крови.клинический анализ красной и белой крови;
- полное биохимическое исследование крови с маркерами повреждения миокарда (тропонин, КФК-МВ и пр.);
- коагулограмма (подозрение на ТЭЛА);
- мониторное наблюдение (ЭКГ, ЧСС, пульсоксиметрия);
- клинический анализ мочи.





























