Слайд 2
Гиперплазия эндометрия - это утолщенный, избыточно разросшийся внутренний
слой матки.
Распространенная гинекологическая патология, частота которой значительно увеличивается
к менопаузе.
При этом увеличивается количество клеток эндометрия.
Гиперплазия эндометрия - это не рак матки!
Есть несколько видов гиперплазии эндометрия, и только некоторые из них могут со временем перейти в рак эндометрия.
Слайд 3
Классификация гиперпластических процессов эндометрия (ВОЗ, 1975)
По гистологической классификации
ВОЗ выделяют три основных вида гиперпластических процессов в эндометрии:
Полипы
Эндометриальная гиперплазия
Атипическая гиперплазия эндометрия
Слайд 4
В литературе обычно используется следующая классификация:
железисто-кистозная гиперплазия эндометрия
полипы
эндометрия (железистые и железисто-фиброзные)
атипическая гиперплазия эндометрия (синоним — аденоматоз,
аденоматозная гиперплазия очаговая или диффузная включающая и аденоматозные полипы)
Слайд 5
Железистая, железисто-кистозная гиперплазия
Для данной патологии характерно исчезновение деления
эндометрия на базальный и функциональный слои. Между эндометрием и
миометрием сохраняется четкая граница, количество желез увеличено, их форма и расположение очень неравномерны. Часть желез представлена в виде кист, выстланных однорядным эпителием с четко очерченным апикальным слоем клеток, они овальные или несколько вытянутые, богаты хроматином.
Слайд 6
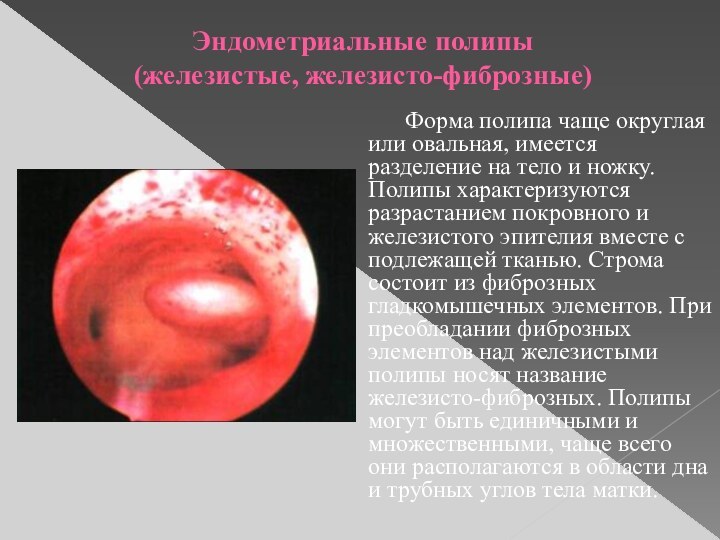
Эндометриальные полипы
(железистые, железисто-фиброзные)
Форма полипа чаще округлая или овальная,
имеется разделение на тело и ножку. Полипы характеризуются разрастанием
покровного и железистого эпителия вместе с подлежащей тканью. Строма состоит из фиброзных гладкомышечных элементов. При преобладании фиброзных элементов над железистыми полипы носят название железисто-фиброзных. Полипы могут быть единичными и множественными, чаще всего они располагаются в области дна и трубных углов тела матки.
Слайд 7
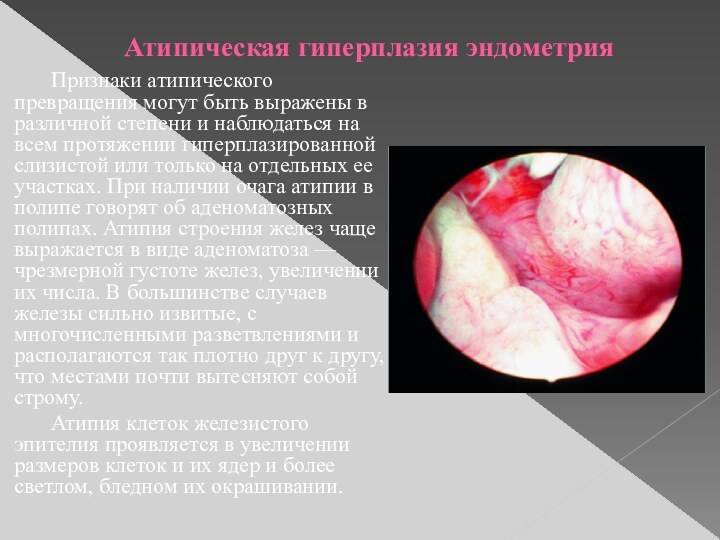
Атипическая гиперплазия эндометрия
Признаки атипического превращения могут быть выражены
в различной степени и наблюдаться на всем протяжении гиперплазированной
слизистой или только на отдельных ее участках. При наличии очага атипии в полипе говорят об аденоматозных полипах. Атипия строения желез чаще выражается в виде аденоматоза — чрезмерной густоте желез, увеличении их числа. В большинстве случаев железы сильно извитые, с многочисленными разветвлениями и располагаются так плотно друг к другу, что местами почти вытесняют собой строму.
Атипия клеток железистого эпителия проявляется в увеличении размеров клеток и их ядер и более светлом, бледном их окрашивании.
Слайд 8
Причины гиперплазии эндометрия
Эндометрий является органом-мишенью для половых гормонов
из-за присутствия в нем специфических рецепторов. Гиперплазия эндометрия возникает
из-за нарушения гормонального статуса женщины. У женских гормонов - эстрогенов есть способность работать как мощные стимуляторы роста клеток эндометрия. В норме, при отсутствии гормональных нарушений, гормон - прогестерон во второй фазе цикла защищает эндометрий от гиперплазии.
В патогенезе ГПЭ основную роль играют избыток эстрогенов и дефицит прогестерона. Гиперплазия эндометрия развивается в условиях длительного воздействия на матку гормонов эстрогенов при отсутствии защитного влияния прогестерона, то есть при всех состояниях, когда много эстрогенов и мало прогестерона.
Слайд 9
К возникновению ГПЭ у женщин различного возраста приводят
следующие факторы:
Нарушения центральной регуляции репродуктивной системы, вызывающие недостаточность лютеиновой
фазы и ановуляцию;
Гиперпластические процессы в яичниках (стромальная гиперплазия, фолликулярная киста с гиперплазией тека и/или гранулезных клеток);
Гормональные опухоли яичников (гранулезоклеточные, текаклеточные и др.)
Нарушение тканевой рецепции, жирового обмена, метаболизма половых гормонов при патологии гепатобилиарной системы и желудочно-кишечного тракта, иммунитета и функции щитовидной железы.
Слайд 10
Для развития гиперплазии эндометрия также имеет значение время
воздействия и дозы эстрогенов.
Эстрогены могут быть внутренние (как
при СПКЯ, опухолях яичников, или ожирении) и внешние (неадекватная гормонотерапия).
Повышенные количества «внутренних» эстрогенов в организме — это длительное отсутствие овуляции и прогестерона (ановуляция).
Определенную роль в патогенезе ГПЭ играют ожирение и гипергликемия. Следствием этого является внегонадное образование эстрогенов из андрогенов в жировой ткани.
Часто наблюдаемое в клинической практике сочетание патологии эндометрия с дисгормональными изменениями в молочной железе и миомой матки указывает на общность патологических процессов, вызванных нарушением гормонального баланса.
Слайд 11
«Внешние» эстрогены могут вызвать гиперплазию эндометрия, например, если
долго принимать эстрогены в таблетках, гелях или пластырях без
прогестерона. При добавлении к лечению прогестерона рак эндометрия не развивается. Все современные препараты для гормональной терапии (ЗГТ и ОК) содержат адекватные дозы гормонов и надежно защищают от рака матки.
В амбулаторных условиях необходимо выделить группу больных, угрожаемых по развитию рака эндометрия. К этой группе должны быть отнесены женщины с:
поздним наступлением менопаузы (после 50 лет);
ожирением;
сахарным диабетом и гипертонической болезнью;
рецидивирующими маточными кровотечениями и высокими показателями эстрогенной насыщенности организма в постменопаузе;
ановуляторными циклами.
Слайд 12
К предраковым заболеваниям эндометрия относятся:
атипическая гипертплазия эндометрия (аденоматоз)
и аденоматозные полипы в любом возрасте;
рецидивирующая железистая гиперплазия эндометрия,
особенно в перименопаузальном и постменопаузальном периодах;
железистая гиперплазия эндометрия в сочетании с нейрообменно-эндокринной патологией (ожирение, сахарный диабет), гипертонической болезнью.
Слайд 13
Симптомы гиперплазия эндометрия
В репродуктивной возрасте больные обычно жалуются
на кровянистые выделения из половых путей в межменструальном периоде,
а также до или после менструации.
Для всех ГПЭ характерны нарушения менструального цикла.
В пременопаузальном периоде женщин беспокоят нерегулярные обильные менструации с последующими длительными мажущими кровянистыми выделениями.
В менопаузе больные отмечают скудные кратковременные или длительные кровянистые выделения.
Клинике ГПЭ часто присущи проявления гипертонической болезни, сахарного диабета, ожирения- головные боли, избыточная прибавка массы тела, гипертрихоз, нарушения сна, периодически возникающая жажда, пониженная работоспособность, раздражительность.
Слайд 14
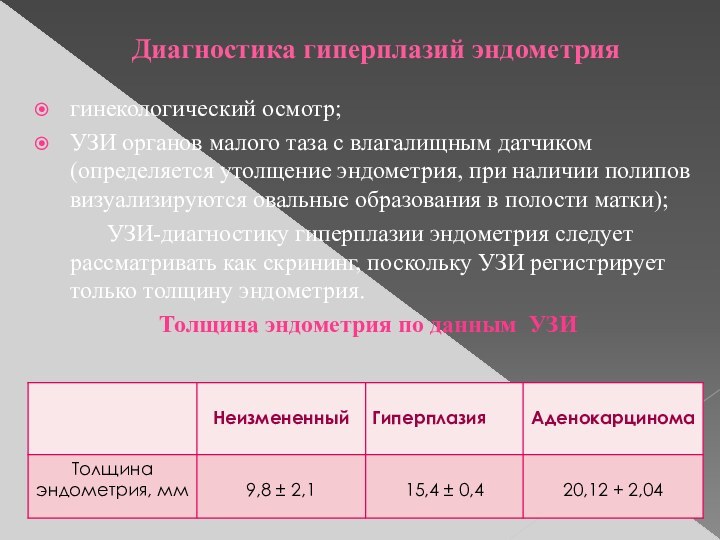
Диагностика гиперплазий эндометрия
гинекологический осмотр;
УЗИ органов малого таза с
влагалищным датчиком (определяется утолщение эндометрия, при наличии полипов визуализируются
овальные образования в полости матки);
УЗИ-диагностику гиперплазии эндометрия следует рассматривать как скрининг, поскольку УЗИ регистрирует только толщину эндометрия.
Толщина эндометрия по данным УЗИ
Слайд 15
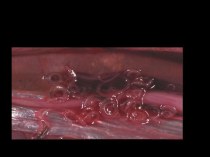
гистероскопия (обследование полости матки при помощи специального оптического
прибора) с раздельным диагностическим выскабливанием полости матки. Полученный соскоб
отправляют на гистологическое исследование для определения типа гиперплазии. Выскабливание проводят в плановом порядке накануне предполагаемой менструации. Таким образом, данный метод является наиболее достоверным и предпочтительным, поскольку позволяет одновременно поставить точный диагноз и провести хирургическое лечение. Информативность гистероскопии при гиперплазии эндометрия оценивается в 94,5%, трансвагинальной эхографии (УЗИ с влагалищным датчиком)— в 68,6%;
Слайд 16
аспирационная биопсия эндометрия - берется кусочек ткани эндометрия
и отправляют на гистологическое исследование.
Процедура биопсии эндометрия безопасна, безболезненна,
для нее не нужна госпитализация, она занимает несколько минут и очень информативна.
На основании гистологического исследования ткани эндометрия, полученной при биопсии или выскабливании, ставится диагноз «гиперплазия эндометрия» с указанием ее вида, что важно для лечения и прогноза.
гормональные исследования - проверяют уровень эстрогенов и прогестерона, при необходимости исследуют гормоны щитовидной железы и надпочечников.
Слайд 17
Лечение
У больных с ГПЭ первый этап лечения осуществляется
путем лечебно-диагностического выскабливания слизистой оболочки матки с гистероскопическим контролем.
Терапия
в различные возрастные периоды складывается из остановки кровотечения и профилактики рецидива гиперпластического процесса, сохранением ритмичной менструальноподобной реакции (до 50 лет) или стойкого прекращения менструации.
Слайд 18
Поскольку гиперплазия эндометрия – это гормональное заболевание, то
лечение проводится гормонами.
Цель лечения при всех вариантах гиперплазии эндометрия
без атипии - не допустить маточных кровотечений и перехода гиперплазии в рак. При выявлении гиперплазии эндометрия с наличием атипии из-за высокого риска перехода в рак, лечение проводят гинекологи-онкологи.
Беременность после особого гормонального лечения атипической гиперплазии эндометрия возможна. Однако, чаще всего при атипической гиперплазии эндометрия лечение хирургическое - удаление матки.
Слайд 19
Варианты гормональной терапии при гиперплазии эндометрия зависят от
множества факторов.
На сегодняшний день нет данных о преимуществе одного
гормонального лечения гиперплазии эндометрия перед другим. Тем не менее, прогестины (или гестагены - гормональные препараты, похожие на прогестерон) считаются наилучшим видом лечения гиперплазии эндометрия без атипии.
Схема 1. Эстроген-гестагены по 1 таблетке на ночь с 5-го по 25-й день цикла, затем 7-дневный перерыв. Курс лечения 3 – 6 месяцев. Предпочтительнее назначение трехфазных оральных контрацептивов (три-регол).
Схема 2. 17-ОПК по 1 мл (125 мг) 12,5% раствора в/м на 12-14-17-й день менструального цикла в течение 4 – 6 месяцев или по 250 мг на 14-й и 16-й день цикла.
Схема 3. Дюфастон по 20 мг в сутки ежедневно, либо с 16-го по 25-й день цикла в течение 4-6 месяцев.
Слайд 20
Лечение больных с аденоматозными изменениями эндометрия проводят, как
правило, прогестагенами в непрерывном режиме или реже – по
контрацептивной схеме в течение 6 месяцев и более.
В перименопаузальном периоде аденомтаозная гтперплазия эндометрия требует назначения более высоких доз и желательно парентерального введения (17-ОПК, депо-провера, депостат).
В последнее время стали широко использоваться препараты с антигонадотропным эффектом – даназол и гестринон (назначают в неприрывном режиме в течение 6 месяцев).
Слайд 21
Для оценки эффективности гормональной терапии ГПЭ через 3
месяца от начала лечения показано контрольное обследование, включающее УЗИ
органов малого таза, изучение цитологии аспирата из полости матки.
После окончания лечения (через 6 мес) необходимо гистологическое исследование слизистой оболочки матки.
Слайд 22
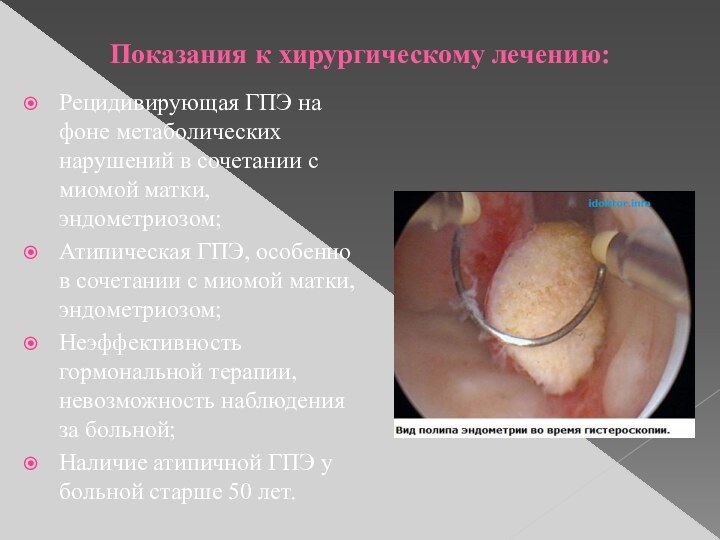
Показания к хирургическому лечению:
Рецидивирующая ГПЭ на фоне метаболических
нарушений в сочетании с миомой матки, эндометриозом;
Атипическая ГПЭ, особенно
в сочетании с миомой матки, эндометриозом;
Неэффективность гормональной терапии, невозможность наблюдения за больной;
Наличие атипичной ГПЭ у больной старше 50 лет.
Слайд 24
Выделяют два патогенетических варианта рака эндометрия.
При первом варианте
на фоне предраковых заболеваний у женщин с гиперэстрогенным ановуляторным
циклом, бесплодием, ожирением, диабетом, повышенным артериальным давлением развивается высокодифференцированный железистый рак, который часто сочетается с гиперплазией миометрия, феминизирующими опухолями яичников и синдромом склерокистозных яичников.
При втором - отсутствуют эндокринно-обменные нарушения, наблюдается атрофия эндометрия в сочетании с фиброзом яичников, происходит развитие низкодифференцированного железисто-солидного и солидного рака.
Слайд 25
Рак эндометрия чаще имеет вид экзофитной опухоли. Эндофитная
и язвенно-инфильтративная формы встречаются реже. Локализуется рак преимущественно в
области дна матки. При распространении опухоли поражаются миометрий, шейка матки.
Метастазирование рака эндометрия происходит в основном лимфатическим путем с поражением лимфатических узлов наружной подвздошной, общей подвздошной и аортальной групп. Поражение паховых и надключичных узлов наблюдается лишь в запущенных случаях. При расположении опухоли ближе к каналу шейки матки поражаются лимфатические узлы, расположенные около стенок малого таза в области подчревной артерии.
Слайд 26
Стадия I — опухоль ограничена телом матки, 1)
высокодифференцированная аденокарцинома; 2) дифференцированная аденокарци-нома с зонами солидного строения;
3) преобладание структуры солидного строения или полностью недифференцированная карцинома.
Стадия II — опухоль распространяется на тело и шейку матки.
Стадия III — распространение опухоли на параметральную клетчатку таза или метастазы во влагалище.
Стадия IV — распространение процесса за пределы таза, прорастание мочевого пузыря и прямой кишки или наличие отдаленных метастазов.
Слайд 27
Клинические проявления
Жидкие, водянистые бели. В случае присоединения инфекции
они приобретают зловонный запах. Иногда выделению белей предшествуют схваткообразные
боли. Гнойные бели могут выделяться одновременно в большом количестве (пиометра) с примесью крови. Другим важным симптомом рака эндометрия являются кровянистые выделения в постменструальном периоде или ациклические кровотечения в молодом возрасте.
Боли являются поздним симптомом заболевания. По мере развития опухолевого процесса они принимают постоянный характер. Боли обычно бывают обусловлены вовлечением в патологический процесс серозного покрова матки, соседних органов или сдавлением нервных сплетений параметральным раковым инфильтратом.
Слайд 28
Диагностика
1. УЗИ органов малого таза
2. Решающее значение в
диагностике рака эндометрия принадлежит полному диагностическому выскабливанию слизистой оболочки
тела и канала шейки матки
3. Гистероскопия
4. КТ и МРТ органов малого таза с целью определения локализации опухоли, степени прорастания в соседние органы и наличия метастазов в региональные лимфоузлы
Слайд 29
Лечение
Методы лечения рака тела матки зависят от возраста
больной, ее состояния, характера опухоли и степени распространения патологического
процесса. Применяют хирургические, комбинированные, сочетанные лучевые и гормональные методы терапии.
Хирургический метод лечения показан преимущественно при очаговом экзофитном росте высокодифференцированной опухоли с локализацией в области дна матки, без глубокой инвазии в ее стенки (до 1 см). В таких случаях производят удаление матки с придатками. При поражении раковой опухолью слизистой оболочки матки на значительном протяжении, а также при врастании ее в мышечный слой (обычно на глубину более 1 см) производят пангистерэктомию с последующей дистанционной гамма-терапией (комбинированное лечение).
Слайд 30
При распространении опухолевого процесса на шейку матки, верхнюю
треть влагалища и параметральную клетчатку показана сочетанная лучевая терапия.
При этом виде лечения дистанциднную гамма-терапию комбинируют с внутриполостным облучением.
Гормонотерапия может быть методом выбора при наличии противопоказаний к хирургическому или лучевому лечению. Вводят внутримышечно по 4 мл (500 мг) 12,5% раствора 17-ОПК ежедневно в течение 1′/2— 2 мес, а в дальнейшем постепенно снижают дозу до 500 мг в неделю. Продолжительность введения препарата определяется индивидуально. Часто гормональный метод лечения комбинируют с хирургическим. Противоопухолевый эффект 17-ОПК связан с его непосредственным действием на первичную опухоль и метастазы. При раке эндометрия в стадии Т4 лечение симптоматическое.