План
1. Харчові отруєння, їх
класифікація
2. Харчові токсикоінфекції: етіологія, патогенез, профілактика
3. Бактеріальні токсикози. Ботулізм: етіологія, патогенез, профілактика. Стафілококовий токсикоз: етіологія, патогенез, профілактика
4. Харчові отруєння немікробної природи
5. Харчування в умовах екологічно несприятливого навколишнього середовища та шкідливих виробництв
6. Лікувально-профілактичне харчування. Склад раціонів лікувально-профілактичного харчування
7. Лікувальне та дієтичне харчування. Лікувальні та дієтичні властивості окремих продуктів. Характеристика лікувальних дієт
8. Гігієна підприємств громадського харчування
9. Організація лікувального та дієтичного харчування в лікувально-профілактичних закладах та контроль за ним. Методи і засоби медичного контролю за харчуванням окремих груп населення
Слайд 3
ХАРЧОВІ ОТРУЄННЯ, ЇХ КЛАСИФІКАЦІЯ
Харчові отруєння
– це гострі захворювання, які виникли в результаті прийому
їжі, масивно інфікованої певними видами мікроорганізмів (харчові токсикоінфекції), або їжа, яка містять токсичні речовини бактеріальної, органічної або неорганічної природи.
Слайд 4
Для систематизації харчових отруєнь був розроблений ряд класифікаційних
схем, з яких найбільш обґрунтованою і повною є класифікація,
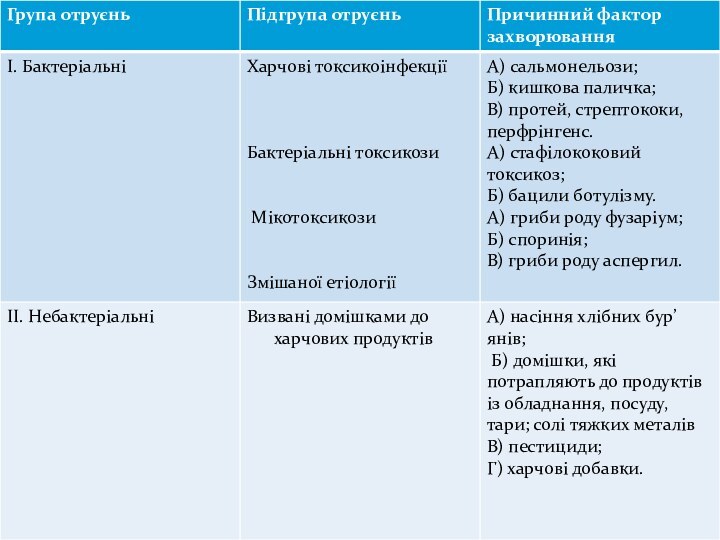
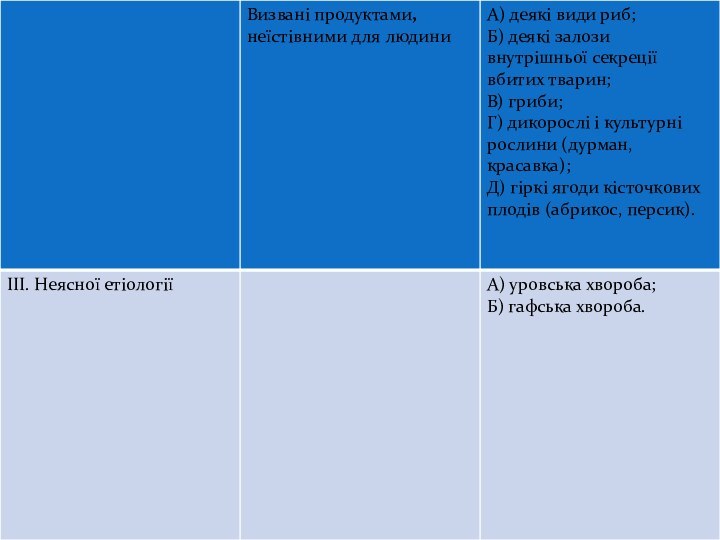
запропонована К. С. Петровським, відповідно до якої всі розглянуті патологічні стани розподіляються на три основні групи, а саме на харчові отруєння мікробної і немікробної природи і невстановленої етіології. У свою чергу перші містять у собі токсикоінфекції, інтоксикації і мікотоксикози, а друга – гострі і хронічні немікробні отруєння.
Слайд 7
ХАРЧОВІ ТОКСИКОІНФЕКЦІЇ: ЕТІОЛОГІЯ, ПАТОГЕНЕЗ, ПРОФІЛАКТИКА
Серед бактеріальних харчових отруєнь
найбільше поширення у всіх країнах світу мають токсикоінфекції. Сама
назва вказує на подвійний характер даних патологічних станів, що обумовлюються, з одного боку, масованим проникненням в організм збудників інфекції, а з іншого боку – комплексом клінічних явищ, типових для інтоксикації. Етиологія цих отруєнь найчастіше пов'язана з деякими представниками сальмонел.
Слайд 8
При проведенні спеціальних досліджень було встановлено, що основну
роль у патогенезі токсикоінфекції має надходження в шлунково-кишковий тракт
живих мікробів, причому продукти, навіть рясно засіяні сальмонелами, після ретельної термічної обробки не викликають захворювань.
Передача в основному здійснюється через інфіковані харчові продукти. У багатьох випадках зараження відбувається при вживанні в їжу м'яса хворих тварин чи бацилоносіїв, у яких бактеріємія була спровокована важкою травмою, голодуванням, сильним стомленням і т.д. Іншим шляхом є посмертне зараження тварин, обумовлене недотриманням правил забою худоби, коли вміст кишечнику потрапляє на її поверхню.
Слайд 9
Профілактика токсикоінфекцій вимагає встановлення суворого ветеринарно-санітарного контролю на
тваринницьких фермах і бойнях і дотримання загальних гігієнічних правил
на підприємствах громадського харчування. До заходів, щодо попередження масового розмноження мікроорганізмів у харчових продуктах, відносять достатнє охолодження і швидку реалізацію готових виробів, що виключає затримку їх у теплих приміщеннях кухні.
Слайд 10
БАКТЕРІАЛЬНІ ТОКСИКОЗИ. БОТУЛІЗМ: ЕТІОЛОГІЯ, ПАТОГЕНЕЗ, ПРОФІЛАКТИКА. СТАФІЛОКОКОВИЙ ТОКСИКОЗ:
ЕТІОЛОГІЯ, ПАТОГЕНЕЗ, ПРОФІЛАКТИКА
Особливим видом бактеріальних харчових отруєнь є токсикози
– захворювання, обумовлені на противагу токсикоінфекціям проникненням в організм не живих мікробів, а тільки їхніх токсинів. До цих отруєнь відносяться стафілококові інтоксикації, викликані деякими штамами білого і золотистого стафілококів, основними джерелами яких можуть служити молочна худоба та людина. У першому випадку причиною, як правило, є вживання в їжу молока корів хворих маститами, у другому інфікування обумовлюється різними гнійними виразками шкіри й ангінами.
Часто ці інтоксикації пов'язують зі споживанням молочних продуктів чи виробів з них, зокрема морозива й особливо заварного крему, причому останній є своєрідним нагромаджувачем токсинів.
Слайд 11
Клінічна картина отруєнь стафілококовим токсином характеризується коротким інкубаційним
періодом – у середньому 2–4 год., по закінченні якого
в потерпілих з'являються нудота, блювота, різкі болі в підложечній області і пронос. Температура зазвичай не підвищується, а іноді навіть відзначається її зниження. Одуження ж, незважаючи на зовнішні прояви захворювання, зазвичай настає протягом першої доби.
У зв’язку з тим, що стафілококовий ентеротоксин витримує 30-хвилинне кип'ятіння, основою профілактичних заходів є високий рівень санітарного благоустрою харчових підприємств, що усуває небезпеку бактеріального осемінення устаткування, продуктів і готових виробів.
Слайд 12
Одним з найбільш важких харчових отруєнь є ботулізм,
випадки якого реєструються у всіх країнах світу. Доведено, що
це дуже небезпечне захворювання викликається токсином анаеробної бацили довгострокового мешканця ґрунту. По своїй біологічній активності він перевершує усі відомі токсини інших мікробів.
За клінічною картиною ботулізм є своєрідним захворюванням з нервово-паралітичним синдромом бульбарного характеру. Після інкубаційного періоду, у середньому 12 – 24 год. (але іноді подовжується до декількох діб), розвиваються типові нервово-рухові і секреторні розлади.
Слайд 13
До ранніх симптомів інтоксикації зазвичай відносяться явища офтальмоплегії
у вигляді розширення зіниць, диплопії, відсутності реакції на світло
та ін. Надалі може відзначатися параліч м'язів м'якого неба, мови, ковтання і гортані, що спричиняє розлад мови, актів ковтання і жування. Продовжуючись 4 – 8 днів, захворювання вирізняється високою летальністю (до 67%), причому смертність пов’язана із зупинкою дихальної чи серцевої діяльності. Специфічна сивороткова терапія при ранньому застосуванні знижує летальність приблизно до 13%.
Слайд 14
Мікотоксикози
До мікробних харчових отруєнь відносяться і так звані
мікотоксикози, що є захворюваннями, обумовленими продуктами життєдіяльності мікроскопічних грибів.
Класичним прикладом даної групи отруєнь є ерготизм, викликаний споживанням деяких продуктів рослинного походження, уражених мікотоксином ріжка. Найчастіше цей мікроскопічний гриб вражає жито, рідше – пшеницю і ячмінь, причому отруйним є група алкалоїдів (ерготамин, ергометрин, ергобазин та ін.), стійких до нагрівання і зберігає свою токсичність при випічці хліба.
Слайд 15
Клінічно ерготизм може виявлятися в гострій, конвульсивній формі,
супроводжуватися тонічними судорогами різних м'язових груп. При більш тривалому
споживанні хліба, що містить невелику кількість ріжка, може розвиватися підгостре отруєння, що характеризується ураженням судинно-нервового апарату, порушенням кровообігу і можливим розвитком гангрени.
Основним профілактичним заходом щодо попередження ерготизму є очищення посівного зерна від ріжка, причому його вміст у борошні не повинен перевищувати 0,05%.
Слайд 16
До числа харчових отруєнь, викликаних мікроскопічними грибами, слід
віднести і групу фузаріотоксикозів, зокрема аліментарно-токсичну алейкію. Це важке
захворювання виникає при вживанні зерна злаків, що перезимували на корені, інтенсивно заражених грибами з роду фузаріум.
В основі даного патологічного стану є ураження центральної нервової системи, що обумовлює порушення трофіки тканин і різкий розлад діяльності органів кровотворення. У результаті в потерпілих розвивається пригнічення гемопоезу з наступною алейкією і вираженою анемією. Зовнішніми ознаками захворювання є некротична (септична) ангіна та інші тяжкі ускладнення, обумовлені аероактивністю організму.
Слайд 17
Найбільша увага органів охорони здоров'я приділяється в даний
час афлатоксикозам, які викликаються специфічними токсинами, що мають найсильніший
гепатотропний і канцерогенний вплив.
Слайд 18
Харчові отруєння немікробної природи
За своєю етіологією немікробні отруєння
найрізноманітніші. Причому, схематично їх можна розподілити на інтоксикації продуктами,
отруйними по своїй природі і які тимчасово здобувають токсичні властивості, а також отруйними домішками.
Слайд 19
Звертаючись до першої підгрупи, необхідно насамперед зупинитися на
отруйних грибах, тому що захворювання, які викликаються ними, займають
важливе місце серед немікробних харчових отруєнь.
З всіх отруйних грибів найбільш небезпечним, безсумнівно, є бліда поганка, до складу якої входять сильнодіючі токсичні речовини - аманітогемолізин і аманітотоксин. Про тяжкі наслідки, пов’язані з випадковим її вживанням у їжу, свідчить хоча б той факт, що смертність при даних отруєннях сягає 50% і більше.
Слайд 20
Клінічна картина цього отруєння зазвичай має холероподібну форму,
коли після інкубаційного періоду, що дорівнює в середньому 10
– 12 год., у потерпілих з’являються жорстокі болі в животі, частий стілець, неприборкана блювота, зневоднювання організму, жовтяниця, анурія і коматозний стан. Найчастіше отруєння блідою поганкою спостерігаються серед дітей, цьому сприяє та обставина, що вона є смертельно небезпечним двійником таких їстівних грибів, як печериці і сироїжки.
Слайд 21
На другому місці по токсичності - ранні весняні
гриби, отруйним елементом яких служить гельвелова кислота, що має
гемолітичний і гепатотропний ефект. Через 8-10 год. після вживання у потерпілих з'являються тривала блювота, сильні болі в животі, судоми і надалі розвивається жовтяниця, причому летальність може досягати 30%.
Варто підкреслити, що гельвелова кислота легко розчинна у воді. Якщо проварити гриби протягом 15 хв. і потім злити відвар, то вони стають придатними в їжу. Для безпеки необхідно піддавати такій же обробці і схожі на них неотруйні гриби - сморчки.
Слайд 22
Третє місце за отруністю займають мухомори, у яких
містяться мускарин, мікоатропін і інші токсини, що викликають отруєння
з перевагою нервових симптомів (слинотеча, блювота, пронос, звуження зіниць, галюцинації, марення, судоми і коматозний стан). Смертність при цих отруєннях зазвичай не перевищує 2-3%.
Слайд 23
Із заходів, щодо профілактики грибних інтоксикацій, необхідно насамперед
вказати на широке ознайомлення населення з основними видами їстівних
і отруйних грибів. При цьому гриби, що заготовляються, повинні сортуватися за видами і піддаватися експертизі досвідченого фахівця. Разом з тим забороняється їхній продаж у суміші, а тільки чітко по окремих видах, без зміни зовнішніх ознак для розпізнавання.
Слайд 24
До гострих немікробних інтоксикацій відносяться також отруєння гіркими
ядрами деяких кісточкових плодів (мигдаль, абрикоси), у складі яких
міститься глюкозид амігдалин, що відщеплює при гідролізі синильну кислоту.
Слайд 25
До хронічних інтоксикацій можна віднести і нітратну метгемоглобінемію,
пов'язану з тривалим споживанням ковбас і питної криничної води,
що містить багато нітратів. Встановлено, що дана інтоксикація має істотне значення не тільки для здоров'я грудних дітей, але і для дорослих, особливо тих, що страждають захворюванням легень, коронарною недостатністю й анемією. Це пов'язано з тією обставиною, що навіть при порівняно низьких рівнях метгемоглобіну відзначається інактивація оксигемоглобіну і зниження надходження кисню до тканин.
Слайд 26
Небезпека збільшується ще тим, що підвищений зміст нітратів
виявляється й у цілому ряді рослинних продуктів, у тому
числі в картоплі, моркві, ріпі, редисі, кольоровій капусті, салаті й ін. Останнє передбачає інтенсивне застосування азотних і азотистих добрив. Відповідно до існуючих нормативів, не можна допускати для питних цілей воду, що містить нітратів більш 10 мг/л. Для ковбасних же виробів цей норматив може коливатися в межах від 0,03 до 0,1 г/кг.
Слайд 27
В даний час загальну увагу привертає можливість розвитку
хронічних харчових отруєнь унаслідок використання в сільському господарстві різних
пестицидів. Як уже неодноразово вказувалося, вони можуть накопичуватися в ґрунті, проникати в рослини, молоко і м'ясо тварин. Особливу небезпеку в даному відношенні представляють стійкі пестициди, наприклад хлорорганічні ядохімікати (ДДТ), з'єднання дієнового синтезу (хлоридан, алдрін) і деякі інші. Вони акумулюються в організмі людини, особливо в тканинах, багатих жиром і ліпоїдами, уражаючи паренхіматозні органи і центральну нервову систему.
Слайд 28
Необхідно зауважити, що надходження разом з їжею невеликих
кількостей пестицидів являє реальну загрозу розвитку хронічних інтоксикацій, що
супроводжуються нерізко вираженими функціональними і морфологічними змінами. При цьому нерідко мають місце приховані форми отруєння, взагалі характерні для токсичних факторів малої інтенсивності. Таким чином, хімізація сільського господарства становить певну небезпеку у відношенні можливості виникнення масових хронічних харчових інтоксикацій і вимагає проведення цілого комплексу профілактичних заходів.
Слайд 29
З цією метою забороняється чи різко обмежується застосування
стійких і особливо токсичних пестицидів, встановлюються чіткі агрономічні правила,
що регламентують кількість використовуваних препаратів і терміни їхнього нанесення на вегетуючі рослини. Іншими словами, у сільському господарстві варто застосовувати для обробки продовольчих культур пестициди з найбільш коротким періодом розпаду, що забезпечує повне звільнення їстівної частини рослин від залишків ядохімікату до зняття врожаю.
Слайд 30
Значно більш тяжкими можуть бути інтоксикації, викликані дикоростучими
отруйними рослинами, які зростають на території нашої країни (віх
отруйний, болиголов плямистий, собача петрушка, белена, беладона, рицина й ін.). Ці небезпечні, нерідко смертельні, отруєння спостерігаються частіше серед дітей і рідше серед дорослих, які використовують їх помилково замість петрушки, щавлю, їстівних ягід, горіхів і т.д.
Слайд 31
Харчові інтоксикації можуть обумовлюватися і продуктами, що тимчасово
набувають отруйної властивості. До таких продуктів необхідно насамперед віднести
пророслу картоплю і картоплю, що позеленіла, у якій різко збільшується вміст соланіну. Перші симптоми отруєння зазвичай з'являються через 10-15 хв. і супроводжуються нудотою, блювотою і дизфункцією кишечника.
Тимчасово отруйними можуть бути також ікра, молоко і печінка деяких видів риб, переважно в період нересту (окунь, налим, щука й ін.). При цьому їхня м'язова тканина є цілком нешкідливою.
Слайд 32
Найбільш великою є третя група гострих немікробних отруєнь,
викликаних отруйними домішками до харчових продуктів, до числа яких
відносяться деякі з'єднання важких металів. Найчастіше це буває пов'язано з використанням свинцю, міді і цинку для виготовлення і покриття посуду, казанів, апаратури і тари.
Слайд 33
Джерелами отруєння свинцем можуть бути глазурі, емалі, фарби
і металеві покриття. Відповідно до існуючих в Україні правил,
забороняється застосовувати для лудіння посуду олово, що містить більше 1% свинцю. Що стосується отруєнь міддю, то вони можуть бути пов'язані з тривалим збереженням їжі в нелудженому мідному посуді, на стінках якого (при зволоженні) можуть утворюватися токсичні з'єднання. Прояви інтоксикації зазвичай обмежуються короткочасною блювотою, причому в даний час ці отруєння спостерігаються рідко.
Слайд 34
Більш частіше реєструються отруєння цинком, зазвичай пов'язані з
тривалим збереженням в оцинкованому посуді продуктів, що мають кислотну
реакцію. Завдяки дуже малому всмоктуванню цинку в кишківник, симптоми інтоксикації обмежуються подразненням слизової оболонки шлунка. Відповідно до діючих законоположень, оцинковані матеріали допускаються лише для виробництва посуду для води (баки, кип'ятильники).
Слайд 35
Значно більшу небезпеку, ніж солі важких металів, має
миш'як, отруєння яким можуть обумовлюватися використанням у їжу недостатньо
очищених після обприскування фруктів. Крім того, джерелом його надходження могли бути мінеральні кислоти, харчові барвники, желатин, глюкоза й ін., при виробництві яких застосовувалися матеріали низької якості. В даний час домішка миш'яку до харчових продуктів не допускається.
Слайд 36
Дуже високою токсичністю вирізняються ртутовмісні пестициди, що застосовуються
для протравляння насіння (гранозан, меркуран). Помилкове використання в їжу
протравленого зерна призводить до найтяжчої інтоксикації, що нерідко закінчується летальністю.
З інших речовин можна згадати з'єднання барію, що застосовуються для дератизації, препарати фтору, використовувані для дезинсекції, недозволені консерванти і фарби.
Слайд 37
Хронічні інтоксикації немікробної природи представляють собою малосимптомні захворювання,
що є результатом тривалого надходження в організм незначної кількості
токсичних речовин. До їхнього числа можна віднести харчові отруєння, викликані насіннями деяких бур’янів, наприклад геліотропа і триходесми. З них перші містять комплекс алкалоїдів (геліотрин, лазикарпін і ін.), що мають виражену дію на печінку і розвиток токсичного гепатиту. Що стосується триходесмотоксикозу, то характерною його особливістю є ураження центральної нервової системи, яке проявляється у формі енцефаліту, що розглядався раніше як первинне вірусне захворювання (джалангарський енцефаліт).
Слайд 38
Для розшифровки причин, а отже, і успішної профілактики
харчових отруєнь кожний такий випадок підлягає обов'язковому розслідуванню й
обліку органами й установами санітарно-епідеміологічної служби. Методика викладена в «Інструкції про порядок розслідування, обліку й проведення лабораторних досліджень в установах санітарно-епідеміологічної служби при харчових отруєннях», затвердженої заступником міністра охорони здоров'я головним державним санітарним лікарем.
Слайд 39
Розслідування харчового отруєння повинен проводити санітарний лікар по
гігієні харчування або головний лікар СЕС. Однак медичну допомогу
потерпілим нерідко надає медичний працівник із середньою освітою, тому він має добре знати клініку харчових токсикоінфекцій, інтоксикацій і харчових отруєнь немікробного походження.
У випадку виникнення харчового отруєння необхідно:
1) негайно сповістити про харчове отруєння по телефону місцеву СЕС;
2) вилучити з вжитку залишки підозрілої їжі й негайно заборонити подальшу реалізацію цих продуктів;
3) вилучити зразки підозрілої їжі, зібрати блювотні маси (промивні води), кал, мочу хворих, а при наявності показань взяти кров для посіву на гемокультуру (разом з лікарем) і направити на дослідження в лабораторію СЕС.
Слайд 40
Для цих цілей на станціях швидкої допомоги, у
лікарнях, поліклініках, здравпунктах постійно повинен бути необхідний запас стерильного
скляного посуду. При відсутності такого посуду для відбору матеріалів використовується чисто вимитий скляний посуд, що перед заповненням варто прокип'ятити. Відбір проб, що підлягають лабораторному дослідженню, можна робити із залученням працівників лабораторії (мікробіології, хімії) залежно від конкретних обставин. Зібрані матеріали повинні бути направлені у санітарно-бактеріологічну лабораторію.
Слайд 41
У супровідному листі необхідно докладно охарактеризувати клінічні прояви
хвороби, підозрювану страву або продукт, час захворювання й інші
питання, з'ясовані з анамнезу й огляду хворих. СЕС, одержавши повідомлення про харчове отруєння, пов'язане із продуктами, виготовленими або випущеними державними й кооперативними підприємствами харчової промисловості, громадського харчування, торгівлі, дитячою установою, а також у випадку групового отруєння в побутових умовах із числом потерпілих 5 чоловік і більше про кожну підозру на ботулізм (навіть при одному потерпілому) зобов'язана повідомити у вищу інстанцію санітарно-епідеміологічної служби. Схема розслідування харчового отруєння наведена.
Слайд 42
Якщо при розслідуванні харчового отруєння діагноз не підтвердився,
про це також повідомляється у вищу інстанцію санітарно-епідеміологічної служби.
Кожний випадок харчового отруєння, підтверджений розслідуванням, підлягає суворому обліку й реєстрації в спеціальному журналі на підставі екстрених повідомлень, актів розслідування й додаткових матеріалів до них (протоколи лабораторних досліджень, висновку й ін.).
Слайд 43
При опитуванні потерпілого у випадку харчового отруєння необхідно
з'ясувати наступні питання:
1. Прізвище, ім'я, по батькові.
2. Вік.
3.
Місце роботи.
4. Де харчувався потерпілий протягом останніх 2 діб?
5. Чи є захворювання серед членів родини, де вони харчувалися?
6. Дата, час початку захворювання.
7. Який продукт, страва підозрюється?
8. Клінічні симптоми захворювання.
9. Місце, час прийому до їжі підозрілого продукту.
10. Тривалість періоду від прийому до їжі підозрілого продукту до початку захворювання (інкубація).
Слайд 44
Відбір матеріалів для лабораторного дослідження проводиться відповідно до
додатка 7 зазначеної вище інструкції. М'ясо відбирають із різних
частин тушки з обов'язковим узяттям мезентеріальних лімфатичних вузлів, ділянок трубчастої кістки. Птаха беруть цілою тушкою або її залишки, включаючи анальний отвір. Рибу беруть 2—3 екземпляри, від великої риби відбирають 2—3 шматки ближче до голови й з ділянки з анальним отвором. Солонину відбирають зверху, із середини й із дна бочки; в окремий посуд беруть 100—200 мл розсолу. Рідкі продукти перемішують і відбирають близько 200 мл. Другі страви беруть у кількості 1—2 порцій. Залишки їжі відбирають у посуді, де вони втримувалися, або переносять у стерильний посуд.
Слайд 45
Блювотні маси відбирають у кількості 50—100 мл, промивні
води — 100-200 мл від кожного потерпілого окремо до
прийому яких-небудь ліків. Кров у кількості 8—10 мл беруть із ліктьової вени в стерильну пробірку. Випорожнення відбирають дерев'яним стерильним шпателем з останньої, більш рідкої порції безпосередньо після дефекації в кількості 5-10 гр. При наявності слизу, крові, гною їх обов'язково включають у материал, що відбирається.
При складанні річного звіту СЕС включаються дані про спалахи харчових отруєнь, що мали місце, вжитих заходах профілактики, результатах розслідування відповідно до форми № 36. Випадки отруєнь, що виникли в домашніх умовах, аналізуються окремо. Цифрові дані включаються у відповідний розділ звіту за формою № 36.
Слайд 46
Порядок розслідування харчових отруєнь включає:
1. Організацію і проведення
невідкладної медичної допомоги хворим, організацію (при необхідності) госпіталізації.
2. Оформлення
необхідних документів (екстреного повідомлення в санепідстанцію, направлення в стаціонар, направлення в лабораторію (разом з матеріалами потерпілих) тощо).
3. Створення груп розслідування: санітарний лікар з СЕС, лікар установи, де сталося отруєння, чи лікар лікувального закладу, куди звернулись постраждалі, представник адміністрації, повар харчоблоку.
4. Складання плану розслідування.
5. Опитування постраждалих (хворих), осіб, які споживали ту ж їжу, але не захворіли, персоналу харчоблоку.
6. Санітарне обстеження харчоблоку і його персоналу, вивчення результатів лабораторних аналізів, оформлення документів.
7. Складання висновку про результати розслідування.
8. Проведення оздоровчих і профілактичних заходів.
Слайд 47
ХАРЧУВАННЯ В УМОВАХ ЕКОЛОГІЧНО НЕСПРИЯТЛИВОГО НАВКОЛИШНЬОГО СЕРЕДОВИЩА ТА

ШКІДЛИВИХ ВИРОБНИЦТВ.
Харчові продукти віддзеркалюють стан навколишнього середовища, що
зумовлений масштабами викидів шкідливих речовин у біосферу, концентрацією їх у грунті і здатністю мігрувати трофічними ланцюгами.
Шляхи забруднення харчових продуктів різні:
аерогенний (безпосередньо або опосередковано через грунт) - осадження або вимивання опадами атмосферних викидів;
гідрогенний (безпосередньо або опосередковано через грунт) - використання стічних вод або забруднених поверхневих вод з метою сільськогосподарського зрошення;
ґрунтовий - вирощування сільськогосподарських культур на забруднених грунтах;
технологічний (безпосередньо або через забруднений грунт) - використання хімічних засобів захисту рослин, антибіотиків, сульфаніламідних препаратів, харчових добавок і консервантів у виробництві продовольчої сировини та продуктів харчування;
контактний - міграція хімічних речовин із тари і пакувальних матеріалів у продукти харчування.
Слайд 48
Центральне місце у кругообігу речовин займає грунт. Він
постійно взаємодіє з іншими середовищами біосфери - атмосферою, гідросферою,
рослинним і тваринним світом.
Грунт - важлива ланка надходження нехарчових речовин, у тому числі контамінантів (забруднювачів), в організм людини. До останніх можна віднести сторонні хімічні речовини - ксенобіотики (сполуки важких металів та інших токсичних елементів, пестициди, радіонукліди, нітрати, нітрити, нітрозаміни, поліциклічні ароматичні вуглеводневі сполуки, лікарські засоби) і біологічні - контамінанти (патогенні і умовно-патогенні мікроорганізми, гельмінти та їх личинки).
Слайд 49
У сучасних умовах їжа є основним середовищем, що
визначає рівень надходження ксенобіотиків в організм людини. Наприклад, 95%
пестицидів надходить з продуктами харчування, 4,7% - з водою і лише 0,3% - з атмосферним повітрям. Основна маса радіонуклідів (до 94%) також надходить з добовим харчовим раціоном, до 5% - з питною водою і тільки 1% - з повітрям, яке вдихається. Нітрати та нітрити надходять переважно з овочами (біля 70% добового надходження), а решта 30% - з водою та м'ясними продуктами.
Слайд 50
Екологічно-захисне харчування базується на таких принципах:
1. Раціональне
харчування (кількісна і якісна повноцінність раціону, оптимальна збалансованість нутрієнтів,
режим харчування) забезпечує високий рівень стійкості організму до дії ксенобіотиків харчового раціону.
2. Дефіцит будь-яких харчових речовин, особливо тих, які мають захисну дію, збільшує всмоктування ксенобіотиків у травному каналі і посилює їх токсичні ефекти. Доведено, що дефіцит білка в харчовому раціоні призводить до збільшення всмоктування у травному каналі важких металів і радіонуклідів, послаблює імунобіологічну реактивність. Дефіцит кальцію у раціоні у 2 рази збільшує всмоктування стронцію-90.
3. Враховуючи роль сірковмісних амінокислот (метіоніну, цистину), а також таурину в обміні важких металів і радіонуклідів, у попередженні жирового переродження печінки, половина білків тваринного походження у добовому раціоні мають бути білками молока та молочних продуктів, яєць і риби.
Слайд 51
4. Особливу увагу слід приділяти вмісту та збалансованості
у харчовому раціоні біологічно активних речовин. За даними літератури,
вища радіорезистентність організму за умов опромінення до 2 г досягається у разі вмісту в раціоні фізіологічних кількостей вітамінів, ніж у випадках їх подвійного чи потрійного збільшення.
5. Необхідно підтримувати на фізіологічному рівні (25 г за добу) і навіть збільшувати вміст у харчовому раціоні неспецифічних сорбентів - харчових волокон, які зменшують всмоктування ксенобіотиків у травному каналі.
Використання всього комплексу заходів з охорони внутрішнього середовища організму і підвищення його стійкості до дії ксенобіотиків є дійовим і реальним шляхом збереження та зміцнення здоров'я населення, що мешкає в несприятливих екологічних умовах.
Слайд 52
Лікувально-профілактичне харчування - досить дієвий засіб захисту організму
від несприятливого впливу шкідливих чинників виробничого середовища. Функціональне призначення
лікувально-профілактичного харчування:
1) підвищення захисних функцій фізіологічних бар'єрів організму (шкіри, слизових оболонок тощо), що перешкоджає проникненню шкідливих чинників в організм;
2) диференційований вплив на процеси біотрансформації ксенобіотиків, стимуляція механізмів утворення малотоксичних продуктів метаболічних перетворень і, навпаки, гальмування, блокування процесів біотрансформації в разі утворення більш токсичних метаболітів;
3) активація системи антиоксидантного захисту організму, підвищення її ефективності;
4) активація процесів зв'язування, знешкодження та виведення з організму токсичних речовин та продуктів їх перетворення;
Слайд 53
5) підтримання та поліпшення функціонального стану органів та
систем, які переважно уражаються шкідливими виробничими чинниками; підвищення антитоксичної
функції печінки як специфічного детоксикуючого органу, особливо якщо шкідливі чинники гепатотропні;
6) компенсація дефіциту нутрієнтів, який виникає в організмі внаслідок безпосереднього впливу шкідливих виробничих чинників та під час їх метаболічних перетворень;
7) підтримання ауторегуляторних процесів організму, в тому числі адаптаційних, компенсаторних, імунорегуляторних;
8) підвищення загальної опірності організму, його адаптаційних резервів, працездатності, поліпшення самопочуття, зниження загальної та професійної захворюваності, продовження активної життєдіяльності, попередження передчасного старіння.
Слайд 54
Відповідно до трудового законодавства України, на роботах із
шкідливими умовами праці, працівникам видаються безкоштовно за встановленими нормами
молоко або інші рівноцінні харчові продукти.
Якщо робота пов'язана з особливо шкідливими умовами праці, то таким працівникам надається безкоштовно за встановлений нормам лікувально-профілактичне харчування.
Слайд 55
ЛІКУВАЛЬНО - ПРОФІЛАКТИЧНЕ ХАРЧУВАННЯ. СКЛАД РАЦІОНІВ ЛІКУВАЛЬНО-ПРОФІЛАКТИЧНОГО ХАРЧУВАННЯ
Зазвичай
виділяють три види лікувально-профілактичного харчування: раціони, вітамінні препарати і
молоко. Всі вони мають сприяти підвищенню загальної резистентності організму, зменшенню усмоктуваності токсичних речовин та їх якнайшвидшому виведенню з організму, покривати дефіцит біологічно активних речовин.
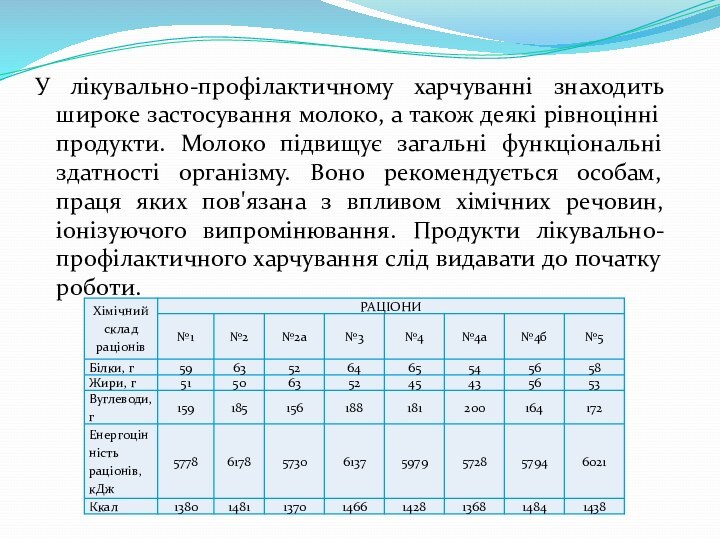
У лікувально-профілактичному харчуванні передбачено п'ять раціонів, в яких обмежується кількість хлориду натрію (повареної солі), солоних і жирних продуктів і жирів.
Слайд 56
Раціон 1 призначений для осіб, які працюють з
радіоактивним і іонізуючим випромінюваннями. У раціоні широко використовуються молочні
продукти, печінка, свіжа риба, рослинне масло - продукти, багаті метионіном і лецитином, ненасиченими жирними кислотами, які нормалізують жировий обмін і підвищують антитоксичну функцію печінки. В раціон входять також у великій кількості овочі, фрукти, ягоди, які містять пектинові речовини, що допомагають виведенню з організму радіоактивних речовин і сполук важких металів. Додатково видається вітамін С (150 мг). Рекомендується велика кількість рідини. Виключаються солоні і жирні продукти. Режим харчування триразовий.
Слайд 57
Раціон 2 призначений для працюючих з міцною азотною
та сірчаною кислотами, сполуками хлору, цианістими сполуками, фтором та
ін. Працюючим із сполуками фтору видаються вітамін А (2 мг) і вітамін С (150 мг), з лужними металами, хлором і його сполуками, хромом, цианістими сполуками - вітамін А (2 мг) і вітамін С (100 мг). У раціон вводяться продукти, багаті тваринним білком (м'ясо, риба, молочні вироби, яйця), лужної орієнтації мінеральними речовинами - кальцієм, калієм, магнієм (молочні продукти, овочі, картопля, гречана і вівсяна крупи). Виключаються солоні продукти і копченості. Режим харчування триразовий.
Слайд 58
Раціон 2а розроблений для працюючих з хромом і
хромовмісними сполуками, іншими хімічними алергенами в умовах хімічного виробництва
та чорної металургії. У раціон включають продукти з підвищеною кількістю сірковмістних амінокислот (яловичина, кисломолочний сир), продукти, багаті на фосфатиди (печінка, серце, сметана, олії), продукти, багаті на вітаміни, пектини, органічні кислоти (овочі, фрукти, ягоди, соки), а також продукти з високим вмістом кальцію, магнію, сірки (молоко, кисломолочні продукти). Обмежується вживання вуглеводів, особливо цукру, а також щавелю, шпинату, ревеню, часнику, солоних продуктів, твердого сиру, тортів, гострих страв, перцю, оцту). Рекомендуються страви без попереднього обсмаження. Додатково видають вітаміни: С – 100 мг, А – 2 мг, РР – 15 мг, мінеральну воду столову типу Нарзан (для збагачення раціону солями кальцію, магнію, сірки) – 100-150 мл.
Слайд 59
Раціон 3 призначений для працюючих з азотнокислим свинцем,
лаками, фарбами, свинцем і оловом. Чергується потижнево з раціоном
№2. У раціон включаються продукти, багаті кислими мінеральними речовинами (м'ясо, риба, крупи, хліб, макаронні вироби), що сприяє виведенню з організму свинцю. Виключаються з раціону молоко і молочнокислі продукти, картопля, овочі, фрукти, ягоди. Додатково видається 150 мг вітаміну С.
Раціон 4 призначають особам, які працюють з фосфорними сполуками, аніліном, бензолом, телуром і ін. Раціон включає молоко і молочні продукти, рослинні олії, а також продукти, що мають ліпотропні властивості. Рекомендовано багато рідини. Виключаються жири тваринного походження, смажені страви, м'ясні, рибні та грибні бульйони, які містять пуринові речовини, що надають несприятливий вплив на функцію печінки. Додатково видається вітамін С (150 мг), а для працюючих зі з'єднаннями миш'яку, фосфору і телуру - і вітамін B1 (4 мг). Режим харчування триразовий.
Слайд 60
Раціон 4а призначений працюючим, які контактують із фосфором

і фосфоровмісними сполуками, а саме на виробництві фосфорної кислоти
термічним та екстракційним методами, виробництві фосфористого кальцію, фосфорного ангідриду, жовтого та червоного фосфору тощо. Раціон містить м'ясо, яйця, кисломолочні продукти, вершкове масло, олії, які сприятливо діють на печінку, а також різноманітні овочі: капусту, буряк моркву, зелений горошок, цибулю ріпчасту, зелень, фрукти, ягоди. У раціоні обмежується кількість жирів, оскільки вони посилюють всмоктування фосфору з кишок. Додатково видають 100 мг вітаміну С, 2 мг вітаміна В.
Раціон 4б видають працюючим, які контактують з амінонітросполуками бензолу. У раціоні - продукти, багаті на повноцінні білки, ліпотропні речовини, мінеральні солі, вітаміни, пектинові речовини (м'ясо, куряче м'ясо, печінка, риба, молоко, молочні продукти, вершове масло, олії, соки, картопля, різноманітні овочі (капуста, морква, буряк, зелень, редиска, редька, огірки, цибуля ріпчаста), соки фруктові. Додатково видають вітаміни: В1 - 2 мг, В2 - 2 мг, В6 - 3 мг, РР - 20 мг, С - 100 мг, Е - 10 мг, глютамінова кислота – 500 мг.
Слайд 61
Раціон 5. Дія даного раціону спрямована насамперед на
захист нервової системи і печінки. Призначений для працюючих з
сірковуглецем, хлоридом барію, двоокисом марганцю, тіофосом, сполуками ртуті та ін. Рекомендується використовувати молочні та молочнокислі продукти, яйця, печінку, рибу, м'ясо, овочі і рослинне масло. Виключаються солоні продукти, копченості. Додатково видається 150 мг вітаміну С і 4 мг вітаміну B1. Режим харчування триразовий.
Працівникам, праця яких пов'язана з впливом високої температури навколишнього середовища та інтенсивним теплооопроміненням, а також особам, що піддаються впливу пилу, який містить нікотин, передбачається безкоштовна видача вітамінів.
Слайд 62
У лікувально-профілактичному харчуванні знаходить широке застосування молоко, а
також деякі рівноцінні продукти. Молоко підвищує загальні функціональні здатності
організму. Воно рекомендується особам, праця яких пов'язана з впливом хімічних речовин, іонізуючого випромінювання. Продукти лікувально-профілактичного харчування слід видавати до початку роботи.
Слайд 63
ЛІКУВАЛЬНЕ ТА ДІЄТИЧНЕ ХАРЧУВАННЯ. ЛІКУВАЛЬНІ ТА ДІЄТИЧНІ ВЛАСТИВОСТІ
ОКРЕМИХ ПРОДУКТІВ. ХАРАКТЕРИСТИКА ЛІКУВАЛЬНИХ ДІЄТ.
Лікувальне (дієтичне) харчування -
це застосування з лікувальною або профілактичною метою спеціальних харчових раціонів і режимів харчування (дієт) для хворих людей.
«Лікувальне харчування» і «дієтичне харчування» - поняття дуже близькі, але трохи відмінні за своїм значенням.
Слайд 64
Лікувальне харчування розглядається як метод комплексної терапії у
разі гострих захворювань або загострення хронічних, особливо в умовах
лікарні. Під дієтичним розуміють головним чином харчування людей із хронічними захворюваннями поза загостренням, наприклад харчування у санаторіях-профілакторіях і дієтичних їдальнях.
Головне значення дієтичного харчування - вторинна профілактика рецидивів і прогресування хронічних захворювань.
Основні принципи лікувального харчування у разі тих або інших захворювань зберігаються у дієтичному харчуванні.
Слайд 65
Обгрунтування лікувального харчування і побудова лікувальних дієт, а
також організація харчування хворих потребують додержання таких принципів:
1.
Забезпечення потреб хворого у харчових речовинах і енергії.
2. Забезпечення відповідності їжі, що споживається, можливостям хворого організму її засвоювати на всіх етапах асиміляції.
3. Врахування місцевого і загального впливу їжі на організм (хімічна дія їжі, хімічні подразники, механічна дія їжі, температурна дія їжі).
4. Використання у харчуванні методів щадіння, тренування і розвантаження.
5. Індивідуалізація харчування.
Слайд 66
Правильно організоване харчування хворого не лише задовольняє потреби
організму, але й активно впливає на перебіг захворювання. З
огляду на це розроблено систему лікувального харчування, принципи якої широко застосовують у лікувальній практиці. Велике значення має кількість вживаної їжі, а також її температура. Остання не повинна перевищувати 60°С і бути нижчою ніж 15°С за винятком спеціальних холодних страв, наприклад холодне молоко або сметана при шлункових кровотечах. Частота прийому їжі не менше ніж 4 рази, а при деяких захворюваннях, зокрема - при виразковій хворобі шлунка та дванадцятипалої кишки, до 5—6 разів на день.
Таким чином, при організації харчування має значення не лише якісний склад їжі, але й її кількість та режим харчування. Лікувальне харчування побудоване на трьох основних принципах: щадний, коригуючий та заміщуючий.
Слайд 67
Щадний режим передбачає оберігання хворого органа чи системи
від механічних, хімічних та термічних чинників. Хімічно щадну дієту
призначають головним чином хворим із захворюваннями шлунково-кишкового тракту, якщо треба зменшити секреторну і моторну функції шлунка. При цьому з харчування виключають речовини, які посилюють секрецію (алкоголь, какао, кава, бульйон, смажене та копчене м'ясо, прянощі, екстрактивні речовини та ін.), і призначають страви, які викликають слабку секрецію (масло, сметана, молочні супи, овочеве пюре та ін.).
Слайд 68
Оберігання травного каналу від механічних чинників досягають шляхом
відповідної кулінарної обробки продуктів. Страви подають у подрібненому вигляді
(рублені, січені, протерті, перемелені тощо). Наприклад, при виразковій хворобі шлунка та дванадцятипалої кишки підсмажені продукти (м'ясо, картопля та ін.) погано переносяться хворими, а м'ясні страви, пропущені через м'ясорубку і приготовлені на парі, а також протерті овочеві страви диспептичних явищ у таких хворих не спричиняють.
Термічне щадіння досягається певною температурою страв, гарячих – 57-60°С, а холодних - не нижче ніж 15 °С.
Слайд 69
Коригуючий принцип базується на зменшенні або збільшенні в
харчовому раціоні того чи іншого продукту. Зокрема, обмежують вуглеводи
при цукровому діабеті, при якому порушується вуглеводний обмін. Навпаки, збільшення вуглеводів необхідне при захворюваннях серцево-судинної системи і печінки. Обмеження білків показане при розладах серцевої діяльності, посиленій шлунковій секреції та інших захворюваннях. Однак при цьому вміст білків у їжі не повинен бути меншим, ніж 1 г білка на 1 кг маси тіла, в іншому випадку можуть розвинутися явища білкового голодування.
Слайд 70
При захворюваннях, які супроводжуються втратою організмом білків (гострі
інфекції, недокрів'я, деякі захворювання нирок), кількість білків у раціоні
збільшують. При захворюваннях печінки і підшлункової залози, ожирінні обмежують вживання жирів. При деяких захворюваннях виникає необхідність частково або повністю поголодувати протягом 1-2 днів. Це так звані розвантажувальні дні. В цей період хворий зовсім голодує або вживає тільки фрукти, молоко, сир тощо. Таке харчове розвантаження дає позитивний ефект при порушеннях серцевої діяльності, ожирінні, подагрі та інших захворюваннях.
Слайд 71
Кухонну сіль обмежують при захворюваннях серця та нирок,
які супроводжуються набряками. Обмеження рідини необхідне при набряках, гіпертонічній
хворобі тощо. Навпаки, велика кількість рідини необхідна при отруєннях, зневодненні організму тощо. Обов'язковою вимогою правильно організованого харчування є вітамінізація їжі.
Заміщуючий принцип полягає в тому, що у харчовий раціон вводять речовини, в яких організм відчуває нестачу, наприклад, при авітамінозах, білковому голодуванні тощо.
Слайд 72
Дієтичні продукти — це спеціалізовані продукти, які замінюють
у харчуванні хворих традиційні продукти і відрізняються від них
хімічним складом та (або) фізичними властивостями.
Дієтичні продукти поділяють на 7 груп:
1. Харчові продукти, які забезпечують механічне та хімічне оберігання органів травлення. До цієї групи належать подрібнені крупи, гомогенізовані овочеві та фруктові консерви, консерви без спецій і прянощів, хлібні вироби із зменшеною кислотністю тощо.
2. Харчові продукти з малим вмістом натрію (безсольові). До цієї групи належать хліб та сухарі без солі (ахлоридні), продукти із замінниками кухонної солі (для хворих на гіпертонічну хворобу і з порушенням кровообігу).
Слайд 73
3. Харчові продукти із зменшеною кількістю білка (безбілкові)

та з вилученням окремих білків та амінокислот. До цієї
групи належать замінники хліба, макаронних виробів та круп, вироблені з різних видів крохмалю і які не містять білків. Крім того, до цієї групи відносять також продукти для хворих на окремі ензимопатії, які не містять білка пшениці глютену або амінокислоти фенілаланіну.Хліб з набряклим крохмалем використовують для лікування ниркової недостатності.
4. Харчові продукти із зміненим вуглеводним компонентом. Це — найбільша група дієтичних продуктів, до якої належать харчові продукти із зменшеною кількістю вуглеводів, безлактозні молочні продукти; продукти, в яких цукор замінений цукрозамінниками, а також самі цукрозамінники (сахарин, ксиліт, сорбіт, фруктоза, аспартам, ацесульфам К та ін.). Харчові продукти із зменшеною кількістю вуглеводів та із замінниками цукру використовують при лікуванні хворих на ожиріння, цукровий діабет, серцево-судинні хвороби. Безлактозні молочні продукти призначають хворим на недостатність ферменту лактази (алактазія).
Слайд 74
5. Харчові продукти із зменшеною кількістю жирів або
поліпшеним їх складом. До цієї групи відносять молочні продукти
із зменшеною кількістю жирів або повністю знежирені (10 % сметана, кефір нежирний, кефір таллінський, напої з пахти, масло «Дієтичне», «Здоров'я», маргарин «Здоров'я», майонез з білковими добавками та ін.). Жирно-кислотний склад продуктів поліпшують зменшенням кількості насичених жирів та збагаченням поліненасичених жирних кислот за рахунок рослинних олій (соняшникової, оливкової).
6. Харчові продукти зниженої енергетичної цінності. Енергетичну цінність харчових продуктів знижують зменшенням загальної кількості вуглеводів або жирів, а також додаванням різних наповнювачів (карбоксиметилцелюлози та ін.).
Слайд 75
7. Харчові продукти, збагачені біологічно активними речовинами. Це
— одна із найбільш поширених груп дієтичних продуктів. Збагачують
продукти введенням повноцінного білка, пектину, клітковини, вітамінів, лецитину, йоду та інших речовин. Найбільш відомі продукти, які належать до цієї групи, — паста «Океан», крилеве масло, СБС (суха білкова суміш), кукурудзяно-солодові екстракти, кондитерські вироби лікувальної дії з різними наповнювачами та підварками (цукерки, мармелад, драже з морквяною, буряковою та іншими підварками та пюре).
Слайд 76
У всіх лікувальних закладах хворим призначають відповідні дієти
(дієтичні столи) залежно від характеру їхнього захворювання. У багатопрофільних
лікарнях постійно користуються 15 дієтичними столами (за Певзнером).
Дієта №1а рекомендується при загостренні виразкової хвороби шлунка та дванадцятипалої кишки протягом перших 7-8 днів, а також при кровотечах, загостренні хронічного гастриту з підвищеною секрецією, опіку стравохода.
Стіл механічно, хімічно і термічно щадний. Дієта виключає речовини, які збуджують секрецію, шлункового соку. їжу дають переважно в рідкому або напіврідкому вигляді. Калорійність обмежують головним чином за рахунок вуглеводів.
Призначають молочні та слизуваті супи з рису, перлової крупи з протертими овочами, суфле з вивареного нежирного м'яса і риби; рідкі молочні каші протерті; некруто зварені яйця, паровий омлет, молоко, киселі (некислі), відвар шипшини. Обмежують кухонну сіль.
Слайд 77
Калорійність та склад: білків 80 г, з них
не менше як 50 г тваринного походження; жирів 80-90
г, вуглеводів 200 г, загальна калорійність 2000 ккал. Рекомендується приймати їжу часто (кожні 2-3 год) невеликими порціями, а на ніч - молоко.
При виразковій хворобі шлунка і дванадцятипалої кишки під час гострого приступу і протягом одного тижня після нього призначають стіл № 1а. Наступного тижня хворому показаний стіл № 16, а потім його переводять на стіл № 1.
Дієта № 1б. Показання і загальна характеристика такі самі, як для попередньої дієти. Додають сухарі з білого хліба, картопляне пюре, сухий бісквіт, сир з молочної кухні в протертому вигляді, збільшують кількість м'ясних і рибних парових страв (кнелі. фрикадельки). Калорійність і склад: білків 100 г, жирів 100 г, вуглеводів 300 г, загальна калорійність 2600 ккал. Рекомендуються часті прийоми їжі (через кожні 2-3 год); на ніч - молоко або свіжа сметана.
Слайд 78
Дієта № 1 призначається хворим на виразкову хворобу

в стадії затухання запального процесу, при рубцюванні виразки, а
також її ремісії протягом 2-3 міс.; хронічний гастрит з підвищеною секрецією в період загострення.
Дієта механічно, хімічно і термічно щадна, тобто з виключенням хімічних і обмеженням механічних подразників, що сприяє рубцюванню виразки, їжу дають часто, невеликими порціями, переважно протерту або дрібносічену, рідку або напіврідку, зварену або приготовлену на парі.
Дозволяються слизуваті супи з протертих круп, картоплі, овочів (крім капусти); рідкі молочні каші з молотого рису, гречки, манної крупи, овочеве пюре (картопляне, морквяне); кури та риба у вареному або паровому вигляді, парові котлети (м'ясні, рибні); сирі і некруто зварені яйця, паровий омлет, вершкове масло, сметана, молоко, вершки, киселі, компоти з протертих фруктів, фруктові та овочеві соки, наполовину розведені водою, солодкі сорти ягід і фруктів у вареному або протертому вигляді, хліб білий і сірий вчорашній.
Слайд 79
Забороняються продукти, що містять грубу рослинну клітковину, які
збуджують шлункову секрецію. До таких харчових продуктів відносять бульйони
з риби і м'яса, гриби, смажені і жирні продукти, кава, гострі закуски, чорний хліб, солені, мариновані, копчені та консервовані продукти, прянощі, спиртні напої та ін. Кухонну сіль обмежують.
Калорійність і склад: білків 100г, жирів 100г, вуглеводів 400г; загальна калорійність 3000 ккал. Режим харчування - часте приймання їжі (6 разів на день), перед сном - молоко, сметана чи свіжий кефір.
Слайд 80
Дієта №2. Показання: хронічний гастрит із секреторною недостатністю,

хронічний ентероколіт без загострення, порушення функцій жувального апарату, період
видужання після операції чи гострої інфекції.
Дієта сприяє нормалізації секреторної і моторної функцій шлунка і кишок. Це є фізіологічне повноцінна дієта зі збереженням екстрактивних та інших речовин, що стимулюють виділення шлункового соку. Обмежуються механічні, та термічні подразники. Страви дають у протертому, січеному або рубленому вигляді.
Дозволяється м'ясний бульйон, юшка з риби, супи овочеві, круп'яні, грибні, на м'ясному та рибному бульйонах у протертому вигляді; овочі (картопля, кабачки, буряки, морква) в протертому вигляді, відварені, тушковані, запечені; страви і гарніри з круп, макарони (рідко); нежирні сорти м'яса (яловичина, курка, кріль, язик) у вареному, паровому, тушкованому, запеченому і навіть смаженому вигляді; підливи (томатні, м'ясні), прянощі, вимочений оселедець; некруто зварене яйце, омлет; вершкове масло, сир, сметана; молоко, кефір, какао, кава, компоти; фрукти варені, протерті й печені; хліб білий вчорашній.
Забороняються жирні сорти м'яса, риби, продукти, що містять грубу рослинну клітковину, бобові рослини - квасоля, зелений горошок, біб.
Калорійність і склад: білків 80-100 г, жирів 80-100 г, вуглеводів 400 г, загальна калорійність 3000 ккал. Вітаміну С - 100 мг, інші вітаміни в підвищеній кількості.
Слайд 81
Дієта №3. Показання - хронічні захворювання кишок з
переважанням закрепів у період нерізкого загострення та ремісії. Мета:
посилення перистальтики і регуляція випорожнення кишок. У дієті збільшують кількість продуктів, багатих на рослинну клітковину (капуста, буряк, морква, житній хліб), і продуктів, що посилюють функцію кишок.
Дозволяються овочеві й фруктові супи кімнатної температури (холодні страви посилюють перистальтику кишок); у великій кількості сирі овочі (буряк, морква, томати, капуста) у вигляді салатів з рослинною олією та фрукти (сливи, груші, абрикоси), а також соки з них; каша гречана, перлова; варені м'ясо і риба; сир, масло вершкове, холодні компоти, мінеральні води, житній хліб.
Забороняються часник, цибуля, ріпа, редька, гриби.
Калорійність і склад: білків 100 г, жирів 100 г, вуглеводів 450 г, загальна калорійність 3500 ккал. Підвищена кількість кухонної солі (25 г ). Приймають їжу 4-5 разів на день, на ніч - склянка кефіру з 1 столовою ложкою рослинної олії.
Слайд 82
Дієта №4. Показання: гострі та хронічні захворювання захворювання

кишок з профузними проносами (ентероколіти в стадії загострення, дизентерія
в гострий період), стан після операції на кишках. Дієту призначають на 5—7 днів.
Мета: значне механічне і хімічне щадіння кишок, виключення продуктів, які посилюють перистальтику кишок і бродіння в них. Дієта характеризується обмеженням енергетичної цінності за рахунок вуглеводів і жирів; білки дають у межах нижньої границі фізіологічної норми.
Дозволяються слизуваті знежирені супи; протерті каші з круп (рисова, вівсяна, гречана), зварені на воді; риба і нежирне м'ясо січені, варені або парові; кисіль, чай, какао на воді, відвар шипшини, чорниця, смородина, білі сухарі. Виключають молоко, соки, солодощі, плавлений сир, продукти, що містять рослинну клітковину (капуста, буряк, ріпа, шпинат, щавель), бобові, копчені та квашені продукти, прянощі.
Калорійність і склад: білків 80 г, жирів 70 г, вуглеводів 50 г, загальна калорійність 2000 ккал. Вітаміну С — 100 мг, інші вітаміни, яких не вистачає в харчових продуктах, компенсують вітамінними препаратами, їжу приймають 5—6 разів на день в обмеженій кількості, необхідну кількість рідини хворий одержує за рахунок гарячого чаю, кави, бульйону, відвару шипшини (до 1.5 л).
Слайд 83
Дієта №5а. Показання: гострий холецистит або загострення хронічного
холециститу, загострення хронічного панкреатиту, хронічний холецистит при наявності виразкової
хвороби, 5—6-й день після операції на жовчних шляхах.
Мета: відновлення порушеної функції печінки, накопичення глікогену в печінці, стимуляція виділення жовчі, полегшення проходження їжі, обмеження механічного, хімічного і термічного подразнення слизової оболонки шлунка та кишок. Страви готують з протертих продуктів у вареному чи паровому вигляді. Дієта характерна обмеженням жирів, білки та вуглеводи у межах норми, вміст ліпотропних факторів підвищений. Виключаються екстрактивні речовини і продукти розщеплення жирів, їжа головним чином молочно-рослинна.
Призначають супи молочні та вегетаріанські, каші молочні, киселі і компоти в протертому вигляді; м'ясо і риба (нежирні сорти) дозволяються не частіше одного разу на день і лише у вареному і молотому вигляді.
Виключаються ті самі продукти, що й у дієті № 5.
Слайд 84
Дієта №5. Показання: хронічні захворювання печінки і жовчно-вивідних
шляхів (холецистит, гепатит, цироз печінки, хвороба Боткіна в стадії
одужання).
Мета: відновлення порушеної функції печінки. Дієта з фізіологічною нормою білків, деяким збільшенням вуглеводів і обмеженням продуктів, багатих на холестерин (тваринні жири, печінка, мозок, яєчні жовтки). У харчовий раціон вводять продукти, що мають ліпотропну дію: рослинну олію з високим вмістом поліненасичених жирних кислот, овочі, фрукти і ягоди як природні джерела вітаміну С, продукти моря, багаті на йод. Виключається смаження продуктів. Страви в основному молочно-рослинні, але продукти, що входять до них, можна не протирати.
Дозволяються супи овочеві, молочні, з круп (гречаної, вівсяної); нежирні сорти м'яса та птиці у вареному вигляді; страви і гарніри з круп, макаронних виробів, картоплі, моркви, буряка. Рекомендуються різні овочі та зелень у сирому вигляді, салати.
Слайд 85
З тваринних жирів дозволяється тільки вершкове масло, а
з рослинних — оливкова олія як жовчогінний засіб, а
також соняшникова і кукурудзяна олії. Молоко, сметана, сир, кефір, простокваша; солодкі ягоди, фрукти, варення, мед, компоти, фруктові та овочеві соки, відвар шипшини; хліб сірий і білий вчорашній.
Забороняються прянощі, мариновані, консервовані та копчені продукти, м'ясні, рибні, грибні супи. Виключаються також шпінат, щавель, солодощі, какао, шоколад, клюква. Кухонної солі вживають 10 - 12 г на добу.
Калорійність та склад: білків 80—100 г, жирів 60—70 г, вуглеводів 450—500 г, загальна калорійність 2800— 2900 ккал. Хворим з порушенням жирового обміну вуглеводи обмежують, їжу приймають через 2—2,5 год і вживають до 2 л рідини в теплому вигляді.
Слайд 86
Дієта №6. Показання: подагра та сечокислий діатез, еритремія

та інші випадки, коли показане виключення м'ясних і рибних
продуктів.
Мета: сприяти нормалізації пуринового обміну і зменшенню ендогенного утворення сечової кислоти. Стіл молочно-рослинний.
Дозволяються молочні та вегетаріанські супи, м'ясо і рибу дають не щодня і тільки у вареному вигляді. Хворим дозволяються продукти, що містять лужні радикали (овочі, фрукти, ягоди і молоко).
Виключаються жири та продукти, багаті на пуринові сполуки (солонина, баранячий і телячий жир, печінка, нирки, мозок, ковбаса, підсмажені м'ясо і риба, міцні бульйони, підливи, приправи, копченості, маринади, консерви; щавель, шпинат, зелений горошок, шоколад, какао, кава, алкогольні напої). Кухонну сіль обмежують.
Калорійність та склад: білків 80—100 г, жирів 80 г, вуглеводів 400 г, загальна калорійність 2700 ккал. Хворим з надмірною масою тіла вуглеводи обмежують. Приймають їжу 5 разів на день, вживають багато рідини (2—2,5 л) у вигляді чаю, лужної води, фруктових і ягідних морсів.
Слайд 87
Дієта №7а. Показання: гострий гломерулонефрит (після рисово-яблучних, картопляних

або цукрових днів), хронічний нефрит у стадії ниркової недостатності.
Мета:
максимальне щадіння тканини нирок, профілактика гіпертензії і набряків шляхом обмеження кухонної солі. В дієті обмежена кількість білків, жири та вуглеводи призначають у межах фізіологічної норми. Безсольова, гідронатрієва дієта (їжу готують без солі, спеціально випікають безсольовий хліб). Хворим з недостатністю функції нирок при наявності азотемії за призначенням лікаря додають кухонну сіль. Цим хворим дозволяють пити стільки рідини, скільки виділено сечі за попередню добу.
Дозволяються вегетаріанські фруктові супи, борошняні й солодкі страви; овочі, фрукти, ягоди вживають у достатній кількості, частину в сирому вигляді.
Калорійність і склад: білків 5—30 г, жирів 80—100 г, вуглеводів 400—450 г, загальна калорійність 2500— 2600 ккал. Вітамін С та вітаміни групи В — у підвищеній кількості, їжу приймають 5 разів на день.
Слайд 88
Дієта №7. Показання: гострий нефрит у період одужання,

хронічний нефрит з мало вираженими змінами в осаді сечі,
нефропатія вагітних, гіпертонічна хвороба та інші випадки, коли необхідна безсольова дієта.
Мета: помірне щадіння функції нирок, зниження артеріального тиску і зменшення набряків. Дієта безсольова, за набором продуктів і характером кулінарної обробки вона є такою самою, як дієта №7а, але кількість білків збільшена до 80 г за рахунок відвареного м'яса або риби, а також молока, кефіру, сиру. Рідини - до 800-1000 мл на добу. Овочі та фрукти в натуральному, відвареному і запеченому вигляді, соки; супи вегетаріанські без солі з овочами і крупами; молочні продукти, масло вершкове і рослинне.
Виключають бобові, міцні м'ясні бульйони, смажене м'ясо, прянощі, креми, газовані та алкогольні напої, пиво.
Калорійність і склад: білків 80 г, жирів 100 г, вуглеводів 400—500 г, загальна калорійність 2800 - 3200 ккал. Вміст кухонної солі в продуктах близько 6—7 г. У підвищеній кількості призначають вітаміни С, Р та групи В. Для хворих на амілоїдоз і нефроз призначають дієту №7 з підвищеним вмістом білків (до 140 г), ліпотропних факторів, поліненасичених жирних кислот та вітамінів.
Слайд 89
Дієта №8. Показання: ожиріння при відсутності захворювань органів

травлення, печінки і серцево-судинної системи, при яких необхідні спеціальні
режими харчування.
Мета: запобігання надлишковому відкладанню жиру. Калорійність їжі обмежують головним чином за рахунок вуглеводів і частково жирів; вміст білків вищий від фізіологічної норми. Молочні продукти, овочі та фрукти призначають у достатній кількості. Обмежують кухонну сіль, виключають смакові приправи і азотисті екстрактивні речовини, які збуджують апетит, жирні сорти м'яса, мучні та макаронні вироби, квашені продукти, копченості, шоколад, какао, замість цукру - ксиліт, сорбіт. Помірно обмежують введення рідини (до 1000 мл), картоплю, білий хліб.
Калорійність і склад:, білків 100-120 г, жирів 60-70 г, вуглеводів 180—200 г, загальна калорійність 1800-1850 ккал. Вітамін С - у підвищеній кількості, інші вітаміни — в межах фізіологічної норми. Рекомендуються так звані розвантажувальні, молочні або ягідні дні. їжу приймають часто і в кількості, яка дозволить не відчувати голоду.
Слайд 90
Дієта №9. Показання: цукровий діабет при відсутності ацидозу
і супутніх захворювань внутрішніх органів.
Мета: створення умов для підтримання
позитивного вуглеводного балансу, запобігання порушенню жирового обміну. Дієта зі вмістом білків, вищим від фізіологічної норми, помірним обмеженням жирів і вуглеводів. Легкозасвоювані вуглеводи (солодощі, торти, тістечка, деякі фрукти та овочі, що містять цукор) виключають. Вводять речовини, які мають ліпотропну дію, — рослинну олію (соняшникову, кукурудзяну, оливкову). Кулінарна обробка їжі звичайна.
Дозволяються супи на овочевому відварі з овочами і крупами; каша гречана, вівсяна, перлова; нежирні сорти м'яса, риби і птиці; молочнокислі продукти, сир, яйця — не більше одного на день, їжа містить досить багато овочів (капуста, салат, редис, огірки, кабачки), фруктів та ягід (яблука, цитрусові, смородина); хліб краще чорний житній — не більше 300 г на день.
Слайд 91
Обмежують мучні та макаронні вироби, манну крупу, картоплю,
моркву, буряк, рис, сіль, продукти, що містять холестерин (яєчні
жовтки), деякі фрукти (виноград, кавуни, груші, сливи, банани).
Калорійність і склад: білків 100—120 г, жирів 70 г, вуглеводів 300 г, загальна калорійність 2400 ккал. їжу приймають 6 разів на день, вуглеводи розподіляють на весь день. Після ін'єкції інсуліну хворий має отримати їжу, що містить вуглеводи. Хворим на цукровий діабет із супутніми захворюваннями внутрішніх органів призначають комбіновану дієту. Наприклад, при захворюваннях печінки призначають дієту № 9/5, в якій обмежені жири до 60 г, виключені екстрактивні речовини і солодощі.
Слайд 92
Дієта №10. Показання: захворювання серцево-судинної системи в стадії

компенсації, недостатність кровообігу І ступеня, гіпертонічна хвороба І та
II стадії.
Мета: створення сприятливих умов для кровообігу, виключення речовин, що збуджують нервову систему. Обмеження кухонної солі (5—6 г), незначне обмеження рідини (до 1—1,2 л), виключення азотистих екстрактивних речовин, прянощів і солодощів. Кулінарна обробка з помірним механічним щадінням. Страви подають у вареному та запеченому вигляді.
Дозволяються супи (пів тарілки) - вегетаріанські, круп'яні, молочні, фруктові; нежирний м'ясний бульйон — 1 раз на тиждень; м'ясо, птиця, риба у вареному або запеченому вигляді; вівсяна і гречана каші; білковий омлет; овочеві салати, вінегрети; молоко, молочнокислі продукти, сир.
Вводять продукти, які регулюють роботу кишок, — овочі, фрукти та ягоди, що містять не грубу рослинну клітковину, а також пшеничний і житній хліб грубого помолу.
Виключають жирні м'ясні та рибні страви, мозок, нирки, печінку, ікру, свинину, телячий та баранячий смалець, гострі закуски, квашені продукти, консерви, алкогольні напої, какао, шоколад, каву.
Калорійність і склад: білків 80 г ( з них тваринного походження 50 г), жирів 65—70 г, вуглеводів 350—400 г, загальна калорійність 2500—2800 ккал. їжу приймають 5—6 разів на день у помірній кількості, вечеря за 3 год до сну.
Слайд 93
Дієта №10а. Показання: захворювання серця з недостатністю кровообігу

II та ІІI ступеня, гіпертонічна хвороба з недостатністю кровообігу
або з порушенням мозкового кровообігу, інфаркт міокарда в гострому або підгострому періоді.
Мета: різке обмеження кухонної солі (1,5-1,8 г у продуктах харчування), збагачення дієти калієм, що сприятиме поліпшенню функції серця і зменшенню набряків, щадіння органів травлення. Дієта містить білки на нижній межі фізіологічної норми, помірно обмежує жири і вуглеводи, їжу готують без солі, спеціально випікають безсольовий хліб. Вживання рідини обмежують. Всі продукти протирають і готують у вареному вигляді.
Дозволяються ті самі продукти і страви, що при дієті № 10, але м'ясо і рибу обмежують до 50 г на день і дають тільки у вареному вигляді, овочі і фрукти — у вареному і протертому. Супів не дають або дають у невеликій кількості (молочні, вегетаріанські). Вітаміни вводять в організм у вигляді сирих ягідних і овочевих соків або настою шипшини. Калорійність і склад: білків 70—80 г (з них 50 г тваринного походження), жирів 60 г, вуглеводів 80 г, загальна калорійність 2000—2100 ккал. Кухонної солі в продуктах харчування має бути не більш як 1,5—1,8 г. їжу приймають 6 разів на день невеликими порціями.
Слайд 94
Дієта №11. Показання: туберкульоз легень при відсутності захворювань

внутрішніх органів, анемія, загальне виснаження організму після тривалих захворювань.
Мета:
підвищення опірності організму до туберкульозної інфекції, посилення загального харчування та відновлення вітамінного балансу. Калорійна дієта з підвищеним вмістом білків і вітамінів, помірним збільшенням кількості жирів і вуглеводів. Продукти харчування мають бути різноманітними. В харчовий раціон включають у достатній кількості зелень, фрукти, ягоди, оскільки в них, крім вітамінів, міститься багато кальцію. Рекомендовано молочні продукти, також багаті на солі кальцію. Не менше ніж половина білків має поступати з м'ясними, рибними і молочними продуктами. Кулінарна обробка звичайна, зі збереженням азотистих екстрактивних речовин, дозволяють солодощі, виключають алкогольні напої.
Калорійність та склад: білків 120-140 г, жирів 100-120 г, вуглеводів 500-550 г, загальна калорійність 3800-4000 ккал. Вітаміни у підвищеній кількості, прийом їжі 4—5 разів на день.
Слайд 95
Дієта №12. Показання: захворювання нервової системи. Мета: щадіння

нервової системи. Стіл змішаний, різноманітний, з обмеженням м'яса, гострих
страв та приправ, а також збуджуючих речовин (чай, кава, шоколад, алкогольні напої).
Дієта №13. Показання: інфекційні захворювання в гострий період, при високій температурі тіла, ангіна, стан після операції у віддалені строки.
Мета: підтримка організму хворого в гострий період при високій температурі тіла, щадіння травного каналу. Вміст білків на нижній межі фізіологічної норми, помірне зменшення жирів і вуглеводів. Гарячковим хворим дають більше рідини у вигляді вітамінізованих напоїв (фруктові, ягідні, овочеві соки, компоти, киселі), їжу дають у рідкому, напіврідкому, протертому вигляді з помірними хімічними подразниками та обмеженням грубої рослинної клітковини.
Рекомендується м'ясний бульйон, супи з протертих крупів чи овочів, молочні каші, картопляне пюре, м'ясні та рибні страви в січеному, перемеленому вигляді, протерті овочі з вершковим маслом, молоко, вершки, хліб білий чи сухарі.
Калорійність і склад: білків 70—80 г (в тому числі тваринних 50 г), жирів 70 г, вуглеводів 400 г, загальна калорійність 2200 ккал. Вітамін С та інші вітаміни призначають у підвищеній кількості. Приймають їжу 6—7 разів на день невеликими порціями.
Слайд 96
Дієта №14. Показання: фосфатурія з лужною реакцією сечі
й випаданням осаду фосфорно-кальцієвих солей.
Мета: сприяти відновленню кислої реакції
сечі і таким чином перешкоджати випаданню осаду. В дієту входять продукти, які сприяють зміні реакції сечі на кислу. Виключають продукти, що мають лужну дію і багаті на кальцій (молоко, сир), бобові рослини, міцні м'ясні бульйони, шоколад, каву. Загальна кількість рідини 1,5—2 л. Кулінарна обробка звичайна.
Калорійність і склад: білків 80—100 г, жирів 100 г, вуглеводів 400 г, загальна калорійність 2800 ккал. їжу приймають 4—5 разів на день.
Слайд 97
Дієта № 15. Показання: різні захворювання при відсутності
показань до призначення спеціальної лікувальної дієти і за умови
нормального стану органів травлення.
Мета: в умовах лікувального закладу забезпечити харчування хворого за фізіологічними нормами. Вміст жирів, білків, вуглеводів і калорійність відповідають нормам харчування здорової людини, не зайнятої фізичною працею, їжа складається з різноманітних продуктів. Виключають продукти, які важко перетравлюються: жирну баранину, свинину, теляче, бараняче та свиняче сало, солодке тісто. Солодощі дозволяють у помірній кількості. Кулінарна обробка звичайна зі збереженням вітамінів.
Калорійність та склад: білків 80—100 г (в тому числі тваринного походження 50 г), жирів 80—100 г (в тому числі рослинних 20—25 г), вуглеводів 400—500 г ( в тому числі крохмалю 400—450 г, цукру 50—100 г); загальна калорійність 3500 ккал. Приймають їжу 4—5 разів на день.
Слайд 98
Дієта №0. Призначають у перші дні після операцій
на шлунку та кишках, а також при напівсвідомому стані
(порушення мозкового кровообігу, черепно-мозкова травма, висока температура тіла). їжа складається з рідких та желеподібних страв. Цільне молоко виключають. Дозволяють чай з цукром, фруктові та ягідні киселі, желе, відвар шипшини з цукром, соки з свіжих ягід та фруктів, розведені солодкою водою, неміцний бульйон, рисовий відвар, їжу дають часто, малими порціями вдень та вночі протягом 2 — 3 днів.
Дієта №1 хірургічна. Призначають на 4-5-й день після операції на органах травного каналу. Дозволяють парові блюда з протертого відвареного м'яса або курки, варені яйця, паровий омлет, нежирний м'ясний або курячий бульйон, слизуватий суп з геркулесу, рідку манну кашу або кашу з рисової та гречаної муки для дитячого харчування, кисіль, желе фруктове, соки зі свіжих фруктів та ягід, розведені солодкою водою, відвар шипшини, чай з цитриною, сухарі з білого хліба, масло, кефір.
Слайд 99
Контрастні (розвантажувальні) дні призначають для поліпшення обміну речовин
і виведення шлаків, їх назначають на 1-2 дні 2-5
разів на місяць, залежно від захворювання. Для таких захворювань, як ожиріння, подагра розвантажувальні дні є необхідними. Вони значно підвищують ефект лікування і поліпшують загальний стан хворого. Призначають молочний день (6 склянок молока по 1 склянці через 2 год, починаючи з 9 год до 19 год); яблучний день (1,5 кг яблук очищають і вживають 5 разів на день по 300 г); морквяний день (1,5 кг моркви, подрібненої на тертушці, розділяють на 5 прийомів по 300 г); сирний день (600 г сиру розділяють по 200 г та вживають 3 рази на день). Можна додати до кожної порції сиру 100 г кефіру або 60 г сметани.
Слайд 100
Одним із важливих, але маловивчених шляхів до збереження
і відновлення здоров'я є тривале добровільне голодування. Розрізняють такі
форми голодування:
повне, коли не вживають їжі, але вживають воду;
неповне (недоїдання), коли вживання їжі недостатнє по відношенню до загальної втрати енергії;
абсолютне голодування, коли не вживають ні їжі, ні води;
часткове, або якісне, голодування, коли вживають їжу нормальної калорійності, з обмеженим вживанням однієї або кількох харчових речовин.
У людському тілі вода займає 2/3 його маси, що зумовлює її важливе значення в організмі. При голодуванні без їжі, але з уживанням води людина може прожити, залежно від маси тіла, віку, статі, індивідуальних особливостей, 40 — 60 днів, а без води — тільки 8 днів.
Слайд 101
ПРОДУКТИ ГЕРОПРОТЕКТОРНОГО СПРЯМУВАННЯ.
Старіння являє собою комплекс змін в
організмі в результаті дії фактору часу. Населення старше 60
років розділяють на три групи: особи літнього віку від 61 до 74 років, люди старечого віку від 75 і старші, довгожителі від 90 років.
Збалансоване харчування – найбільш ефективний засіб, що подовжує життя на 25-40%.
Слайд 102
Харчування людей похилого та старечого віку розглядають як
активний лікувально-профілактичний вплив на організм, який сприяє збереженню фізичного
і психічного здоров'я, знижує ризик розвитку будь-якої хвороби і попереджує передчасне старіння. З урахуванням даного визначення у геродієтетиці (від грецького “gerontos” – старець) розроблені принципи організації харчування (принципи геродієтетики) і засновані на них норми споживання харчових речовин і енергії для людей старшого віку.
1. Енергетична збалансованість харчування з фактичними енерговитратами старіючого організму.
2. Лікувально-профілактична спрямованість харчування.
3. Відповідність хімічного складу їжі віковим змінам обміну речовин і функцій під час старіння.
4. Збалансованість раціону за незамінними чинниками харчування
Слайд 103
5. Основна (лужна) спрямованість харчування сприяє корекції ацидотичних
рис гомеостазу.
6. Збагачення раціонів продуктами і стравами, що нормалізують
кишкову мікрофлору.
7. Збагачення їжі аліментарними геропротекторами. Аліментарними геропротекторами називають нутрієнти, які гальмують процеси старіння і збільшують тривалість життя. В експерименті доведено, що до аліментарних впливів, які збільшують тривалість життя тварин, відносяться редукована за калорійністю дієта, знижений рівень споживання білка, жиру, дефіцит триптофану, дієта з переважанням продуктів з лужною реакцією, нутрієнти, котрі гальмують вільнорадикальні і перекисні процеси в організмі, - антиоксиданти.
Слайд 104
Аліментарними геропротекторами з антиоксидантними властивостями є амінокислоти (метіонін,
цистеїн, глутамінова кислота); мікроелементи (магній, марганець, мідь, цинк, селен);
вітаміни (групи В, Р, К, А, Е, аскорбінова кислота); речовини рослинного походження (флавоноїди, поліфеноли пряноароматичних трав, таніни, молочна кислота, забарвлююча речовина буряка - бетаїдин тощо). Антиоксидантні властивості мають продукти в основному рослинного походження: боби, солодкий перець, ріпа, картопля, помідори, огірки, селера, цибуля-батун, коров'ячий горох, цикорій, соки фруктів.
8. Використання харчових продукти та страв, які легко піддаються впливу харчових ферментів.
9. Режим харчування.
Слайд 105
ГІГІЄНА ПІДПРИЄМСТВ ГРОМАДСЬКОГО ХАРЧУВАННЯ
Підприємствами громадського харчування є їдальні,
ресторани, кафе, будинкові кухні, кулінарні магазини і т.д. Згідно
з гігієнічними нормами, передбаченими Снип П-78-81 «Норми проектування. Підприємства громадського харчування», при плануванні підприємств громадського харчування слід враховувати послідовність і потоковість технологічних процесів обробки харчових продуктів. Це необхідно для того, щоб попередити зустріч потоків сировини з готовою продукцією, напівфабрикатів з відходами, чистого посуду з брудним.
Слайд 106
Планування повинно забезпечувати найкоротший шлях проходження сировини до
одержання готової кулінарної продукції. Із цією метою виробничі цехи
повинні розташовуватися на першому поверсі, складські приміщення в підвалі й напівпідвалі, а транспортування сировини повинно проводитися за допомогою підйомників. Раціональне планування повинно сприяти правильній організації праці, дотриманню санітарного режиму при зберіганні продуктів і культурі обслуговування споживачів
До складу підприємства громадського харчування входять приміщення для обслуговування відвідувачів і виробничі приміщення. Щоб освітлення виробничих приміщень підприємств громадського харчування відповідало рекомендованому, вони повинні розташовуватися в надземних поверхах.
Слайд 107
Якщо підприємство громадського харчування розташовується у двоповерховому будинку,
то на другому поверсі перебувають гарячий, холодний і кондитерський
цехи. Тут же розміщуються мийні відділення й торгівельний зал. Таке розміщення пов'язане з тим, що гарячий цех сприяє утворенню великої кількості тепла й вологи й розташування його внизу може вплинути на мікроклімат торгівельного залу, холодного й кондитерського цехів
Для забезпечення потоковості технологічного процесу овочевий цех, у який надходить велика кількість забрудненої сировини, розміщують ближче до комори для зберігання овочів, а м'ясо-рибний цех між складськими приміщеннями й гарячим цехом (кухнею). Це дозволяє також уникнути забруднення виробничих приміщень
Слайд 108
Кожний із заготівельних цехів (овочевий, м'ясний, рибний) повинен
мати площу не менше 20 м2. На ній необхідно
виділити місце для чищення й миття овочів, для чищення й патрання риби, а також окреме місце для первинної обробки птиці. Бажано, щоб це місце було відгороджено скляною перегородкою висотою 1,8 м від основного приміщення
У холодному цеху готують вироби із продуктів, що пройшли теплову обробку, а також вироби з овочів (салати і т.д.), уживаних без термічної обробки. При цьому в санітарному відношенні небезпечним є можливість ураження продуктів мікроорганізмами. Тому холодний цех необхідно розміщувати окремо від заготівельних і ближче до кухні й роздавальної.
Слайд 109
Але від кухні цей цех повинен бути ретельно
ізольований, тому що при недостатньо ефективній вентиляції таке сусідство
може призвести до підвищення температури в холодному цеху, а це, у свою чергу, може сприяти інтенсивному розмноженню мікрофлори в готових виробах, яка може потрапляти з реманенту, устаткування й рук робітників
Мийні кімнати також відокремлюють від кухні й торгівельного залу перегородкою. Дозволяється розміщувати мийні їдальні й кухонного посуду в одному приміщенні з перегородкою між ними висотою 1,6 м. Розташування мийних і особливо столового посуду, забрудненого залишками їжі й мікроорганізмами, повинно забезпечувати найкоротший шлях видалення відходів по коридору, а не через виробничі цехи або роздавальну в камеру для відходів.
Слайд 110
Якщо підприємство громадського харчування працює не на сировині,
а на напівфабрикатах, то необхідно передбачити приміщення для миття
тари (фляг, лотків, контейнерів), яка забруднюється при зіткненні із транспортом, ґрунтом і може служити джерелом забруднення кухонного посуду й реманенту.
При визначенні розмірів виробничих приміщень керуються нормою площі, яка повинна виділятися на одного робітника й становити 5-5,5 м2 при висоті приміщення не менш 3,3 м.
Слайд 111
ОРГАНІЗАЦІЯ ЛІКУВАЛЬНОГО ТА ДІЄТИЧНОГО ХАРЧУВАННЯ В ЛІКУВАЛЬНО-ПРОФІЛАКТИЧНИХ ЗАКЛАДАХ
ТА КОНТРОЛЬ ЗА НИМ. МЕТОДИ І ЗАСОБИ МЕДИЧНОГО КОНТРОЛЮ
ЗА ХАРЧУВАННЯМ ОКРЕМИХ ГРУП НАСЕЛЕННЯ
В основу системи лікувального харчування закладено принципи достатнього та збалансованого харчування.
Харчування хворих базується на основі фізіологічних потреб у харчових речовинах та енергії здорової людини. Однак, при цьому у фізіологічні пропорції окремих нутрієнтів вносяться корективи, які відповідають особливостям патогенезу, клінічного перебігу, стадії хвороби, рівню та характеру метаболічних зрушень.
Система лікувального харчування включає наступні принципи та методологію.
Слайд 112
Принципи лікувального харчування хворих:
1. Лікувальне харчування хворого відноситься
до “базового медичного піклування” про нього.
2. Професійний обов’язок лікаря
відносно забезпечення організації перорального харчування хворого повинен виконуватися до тих пір, доки пацієнт може ковтати і доки не буде медичних заперечень відносно вживання рідини та їжі перорально.
3. Нагляд за хворим, перш за все, складається з забезпечення його адекватними рідинами та нутрієнтами перорально.
4. План лікування будь-якого пацієнта повинен забезпечити його необхідною кількістю їжі та рідини.
Слайд 113
Методологія системи лікувального харчування хворих:
1. Нутріціологічна підтримка враховує
харчовий статус хворого, його індивідуальні потреби у нутрієнтах та
клінічний стан.
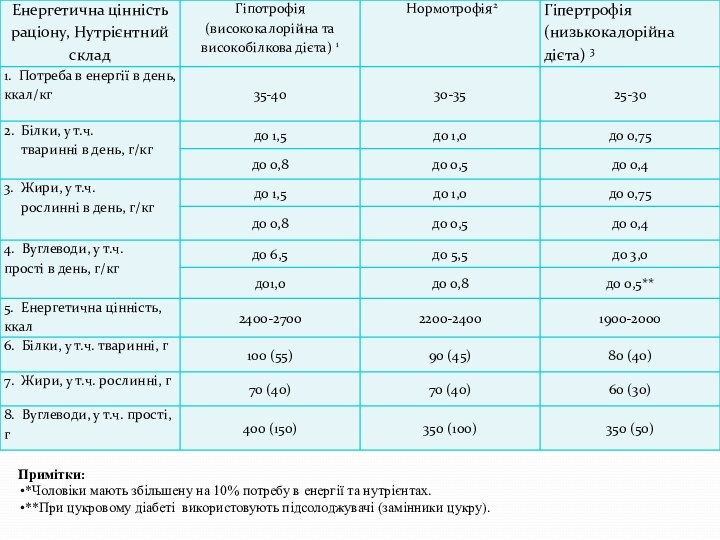
2. Потреба в енергії та макронутрієнтах (білках, жирах та вуглеводах) визначається на кг оптимальної маси тіла (оптимальна маса для чоловіків – 70 кг, для жінок – 60 кг).
3. За харчовим статусом, відповідно до індексу маси тіла, усі хворі поділяються на три групи: хворі з гіпотрофією, нормотрофією та гіпертрофією.
4. Необхідна кількість мікронутрієнтів визначається відповідно до фізіологічних потреб.
5. Лікувальне харчування також включає дієтичний супровід при екстремальних клінічних станах (використовується повне або часткове парентеральне харчування, елементне та зондове харчування, нульові хірургічні та спеціальні дієти) та на етапі реконвалесценції.
Слайд 114
6. Стандартні раціони для дорослих осіб розробляються на

основі потреб хворого в енергії та нутрієнтах у залежності
від вихідного нормо-, гіпо- або гіпертрофічного стану.
7. Індивідуалізація калорійності та хімічного складу дієти, в залежності від трофологічного стану хворого, основного та супутнього діагнозів, досягається за рахунок корекції стандартного раціону шляхом збільшення чи зменшення у ньому кількості буфетної продукції (хліб, цукор, масло), підбору гарнірів (зернові, овочеві) та використання нерегламентованого (домашнього) харчування за рекомендаціями лікаря-дієтолога (лікаря).
8. У зв’язку з тим, що усі дієти біологічно неповноцінні за вмістом вітамінів та мінеральних елементів, хворі на усіх етапах лікування потребують нутріціологічної підтримки, яка реалізується за рахунок нерегламентованого харчування, яке передбачає додаткове використання вітамінно-мінеральних комплексів, спеціальних харчових продуктів.
9. В усіх лікувально-профілактичних закладах встановлюється чотирьохразовий режим лікувального харчування.
10. Для скорочення термінів перебування хворих у стаціонарі вся їжа готується із забезпеченням механічного та хімічного щадіння. Смакові речовини (сіль, перець, майонези, кетчупи, соуси) призначаються лікарем індивідуально. Інтегральна характеристика системи лікувального харчування представлена у таблиці 1.
Характеристика системи лікувального харчування*
(не поширюється на лікувальне харчування дітей)
Слайд 115
Примітки:
*Чоловіки мають збільшену на 10% потребу в
енергії та нутрієнтах.
**При цукровому діабеті використовують підсолоджувачі (замінники цукру).
Слайд 116
Класифікація хворих здійснюється за допомогою визначення індексу маси
тіла.
За індексом маси тіла усі пацієнти поділяються на:
1гіпотрофіків
- < 18,5 кг/м2 (енергетична цінність дієти на рівні 2400-2700 ккал з вмістом білка на рівні 90-100 г, вуглеводів на рівні 400-450 г);
2нормотрофіків – 18,5 – 25 кг/м2 (енергетична цінність дієти 2200-2400 ккал з вмістом білка на рівні 80-90 г, вуглеводів на рівні 350 г);
3гіпертрофіків - > 25 кг/м2 (низькокалорійна дієта, калорійність якої знижена за рахунок вуглеводів. Енергетична цінність складає 1800-2000 ккал, при достатньому вмісті білків на рівні 80-90 г).
При суворому лежачому режимі енерговитрати пацієнтів не перевищують 2000 ккал.
Слайд 117
Ентеральне харчування призначається відповідно до фізіологічних потреб хворого
в енергії та харчових речовинах та до особливостей метаболічних
змін, зумовлених основним захворюванням. Стандарти (протоколи) ведення таких захворювань повинні передбачати підходи та терміни застосування ентерального харчування
Контроль ефективності організації лікувального харчування, що проводиться в закладах охорони здоров’я, має здійснюватися шляхом перевірки відповідності одержуваних хворими дієт (за набором продуктів і страв, технології приготування, хімічному складу та енергетичною цінністю) рекомендованим характеристикам стандартних дієт і шляхом перевірки фінансових витрат за кварталами року.
Слайд 118
Загальне керівництво лікувальним харчуванням в закладі охорони здоров’я
здійснює головний лікар, а в його відсутність - заступник
з лікувальної роботи.
Гігієнічні й епідеміологічні заходи спрямовані на організацію фактичного харчування дітей і дорослих у різних установах. Медичний контроль містить у собі вивчення цього харчування у взаємозв'язку зі здоров'ям людей, тому що воно є відбиттям характеру харчування.
Харчування організованих груп населення може бути в колективах, де ті, що харчуються одержують повний раціон (лікарні, санаторії, школи-інтернати, будинки престарілих, армія) і частковий раціон (дитячі садки, школи). При вивченні харчування населення необхідно відбирати однорідні групи в установах одного типу, однієї кліматичної зони й у тому самому сезоні року.
Слайд 119
Вивчення харчування в колективах може проводитися розрахунковим (по
меню-розкладкам і звітам) і лабораторними методами. Неповний аналіз по
меню-розкладці студенти проводять на практичному занятті, оцінюючи розмаїтість продуктів харчування, енергетичну цінність, хімічний склад раціону й режим харчування. Для більш повного аналізу необхідно скласти накопичувальну відомість за тиждень або більший період часу (найчастіше за місяць).
Для підвищення точності вивчення фактичного харчування доцільно з розрахунковими показниками проводити вибіркові лабораторні дослідження добового раціону, визначаючи хімічний склад і енергетичну цінність готової їжі.
Слайд 120
Стан здоров'я оцінюють по харчовому статусу, для чого
визначають ряд показників фізичного розвитку людини (маса, довжина тіла,
товщина підшкірножирової складки), обмін речовин, функціональний стан окремих органів і систем, фізичну й розумову діяльність. Біохімічні методи дослідження дозволяють діагностувати гіповітамінозні стани. Гіпо - і авітамінозні стани мають також відповідні клінічні прояви.
При проведенні аналізу захворюваності, у першу чергу, варто враховувати наявність надлишкової або недостатньої маси тіла, стан шлунково-кишкового тракту й серцево-судинної системи.
Організація харчування в різних установах має свої особливості.