Слайд 2
ИНФЕКЦИОННЫЙ ЭНДОКАРДИТ
полипозно-язвенное поражение
клапанного аппарата сердца или пристеночного
эндокардита (реже эндотелия аорты или крупной артерии),
вызванное различными
патогенными микроорганизмами или грибами и
сопровождающееся тромбоэмболиями, а также
системным поражением сосудов и внутренних органов на фоне измененной реактивности организма.
Слайд 3
Первое описание больных, погибших от ИЭ, произвел А.
Riviere в 1646 г.
Термин эндокардит был введен в 1834г.
F. Buyo.
Клапанные вегетации впервые описал R. Wirchow в 1846 г.,
в 1872 г. S. Winge, H. Heiberg доказали микробную этиологию эндокардита.
В 1885 г. W. Osler впервые описал симптоматику, клиническое течение и морфологические особенности этого заболевания.
Слайд 4
Эпидемиология ИЭ
Заболеваемость: от 1,7 до 6,5 на 100
000 населения в год
Мужчины заболевают в 1,5 - 3
раза чаще женщин
( > 60 лет соотношение 8:1)
Средний возраст заболевших составляет 43-50 лет
Летальность 20-25%
Рост особых форм ИЭ (ИЭ наркоманов, протезный ИЭ, ИЭ при СПИДе
Рост частоты заболевания у лиц пожилого и старческого возраста
Слайд 5
Этиология инфекционного эндокардита
значительно изменилась вследствие активного применения
антибиотиков во всем мире
В 1940-х гг. 95% случаев ИЭ
были вызваны Streptococcus viridans.
В настоящее время основная роль отводится стафилококкам, стрептококкам, энтерококкам и грамотрицательной флоре, а также грибковой инфекции.
Возбудитель не установлен – от 10 до 45 % случаев
Слайд 6
Этиология инфекционного эндокардита
А - больные ИЭ собственных
клапанов, не употребляющие наркотики
Стрептококки 56,4%, Стафилококки 24,9%
Б - больные
ИЭ собственных клапанов, употребляющие наркотики внутривенно
Стрептококки 20,1%, Стафилококки 59,8%,
Грибы 4,6%, Микробные ассоциации 60%.
В - больные ранним ИЭ клапанных протезов (менее 2 мес после операции)
Стафилококки 47,9% (32,7% S.epid), Грам (-) флора 17,1%, Грибы 13,4%
Г - больные поздним ИЭ клапанных протезов (более 2 мес после операции)
Стрептококки 36,4%, Стафилококки 39,4%, Грибы 5,0%, Грам (-) флора 10,5%
Слайд 7
ЧАСТОТА ТРАНЗИТОРНОЙ БАКТЕРИЕМИИ
Слайд 8
Факторы риска развития ИЭ
Сахарный диабет
Алкоголизм
Наркомания
Ожоговая болезнь
Длительный прием иммунодепрессантов
Почечная
и печеночная недостаточность
Слайд 9
ИЭ может развиться на интактных клапанах – так
называемый первичный эндокардит, а также на фоне предсуществующих (врожденных
и приобретенных) изменений сердца и его клапанного аппарата – так называемый вторичный эндокардит.
К числу этих изменений относятся:
1) пороки сердца (врожденные и приобретенные);
2) пролапс митрального клапана;
3) артериовенозные аневризмы;
4) постинфарктные аневризмы;
5) щунты при хроническом гемодиализе;
6) состояние после операции на сердце и крупных сосудах (включая протезирование клапанов, комиссуротомию, искусственные сосудистые шунты).
Слайд 10
Патогенез ИЭ (1)
При наличии в организме очага инфекции
под влиянием различных эндогенных и экзогенных факторов, изменяющих реактивность
и иммунный статус организма, развивается бактериемия.
Микроорганизмы из крови попадают на клапаны сердца, где создают в дальнейшем «вторичный» очаг инфекции. Фиксации и размножению микроорганизмов на эндокарде способствуют деформация клапанов вследствие возникновения большого градиента давления, узость отверстия и изменение скорости кровотока (при пороках)
Рост бактерий сопровождается формированием вегетации с разрушением клапанов
Слайд 12
Патогенез ИЭ (2)
За счет гематогенного распространения инфекции происходит
генерализация процесса.
Отрыв кусочков клапанных микробных вегетации способствует заносу
инфицированных эмболов в различные участки сосудистого русла и вызывают развитие тромбоэмболических осложнений.
Микроорганизмы, фиксированные на клапанах, вызывают длительную аутосенсибилизацию и гиперергическое повреждение органов и тканей организма и развитие васкулитов и висцеритов (иммунокомплексный нефрит, миокардит, гепатит, капиллярит и т. д.).
Слайд 13
Патогенез ИЭ
Доклинический этап развития ИЭ – внедрение инф.
агентов и бактериемия.
Клинический этап течения ИЭ:
Инфекционно-токсическая фаза - развитие
собственно эндокардита с возможными тромбоэмболическими осложнениями
Иммуновоспалительная фаза – формирование синдрома иммунокомплексного воспаления с полиорганной симптоматикой
Дистрофическая фаза – функциональная недостаточность поврежденных органов: почечная, печеночная, сердечная недостаточность
Слайд 14
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ИЭ
(Типичная картина заболевания характерна для
ИЭ, вызванного зеленящим стрептококком!)
А. Клинические:
Лихорадка– в 95% случаев, часто
ундулирующего характера, иногда извращенного характера, «свечи» Яновского.
при остром течении отмечается повышение Т до 39 °C, при подостром и затяжном течении температура может быть субфебрильной.
особенно характерно сочетание повышения температуры тела с ознобами и потливостью.
лихорадка обычно отсутствует у пожилых больных, при выраженной СН, уремии, инсульте.
Слайд 15
Поражения кожи и слизистых оболочек: цвет «кофе с
молоком», геморрагии, положительные симптомы Гехта (щипка) и Кончаловского—Румпеля—Лееде (жгута),
пятна Джейнуэя и узелки Ослера – болезненные гиперемированные плотные узелки на ладонной поверхности и кончиках пальцев, признак Лукина—Либмана (пятна Лукина) – геморрагия на переходной складке конъюнктивы.
Интоксикационный синдром (общая слабость, выраженная потливость, головные боли, миалгии и артралгии, снижение аппетита).
Похудание, иногда значительное (на 15–20 кг);
Слайд 16
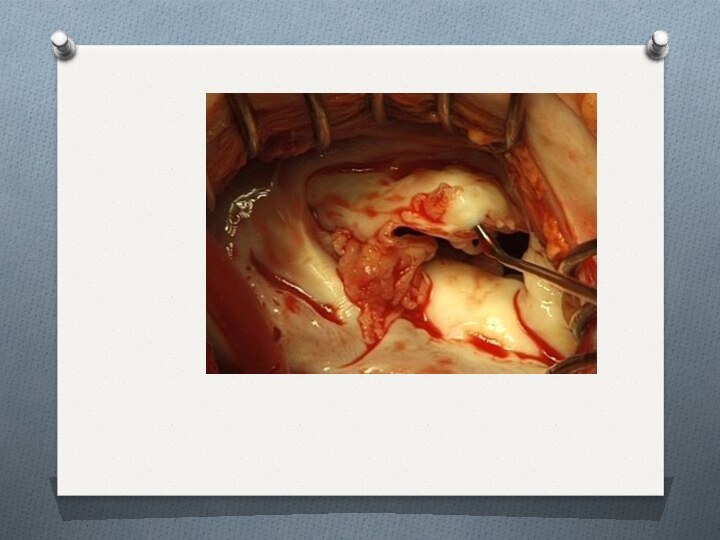
Поражение сердца при ИЭ
Эндокардит - формирование вегетаций на
клапанах сердца:
при первичном И.Э.– чаще поражается
аортальный клапан, при вторичном – митральный.
Исходом И.Э. всегда является
недостаточность клапана.
Слайд 17
Достоверные (прямые) признаки митральной недостаточности:
Смещение верхней и левой
границ относительной сердечной тупости
Ослабление звучности 1 тона на
верхушке
Систолический шум на верхушке сердца, проводящийся в подмышечную область
Слайд 18
Достоверные (прямые) признаки аортальной недостаточности:
Значительное смещение левой границы
кнаружи
Ослабление звучности или отсутствие второго тона на аорте
Диастолический шум
на аорте и в точке Боткина- Эрба
Сосудистые симптомы
Слайд 19
Достоверные признаки
трикуспидальной недостаточности
набухание и пульсация шейных вен
положительный
симптом Плеша
ослабление звучности 1 тона
систолический шум на мечевидном отростке,
усиливающийся на вдохе (симптом Риверо-Корвальо) вследствие повышенного притока крови в правые отделы сердца
Слайд 20
2. Миокардит :
развивается вследствие перехода воспаления
с пристеночного эндокарда на миокард и в результате
васкулита мелких сосудов сердца.
может быть диффузным и очаговым.
очаговый миокардит чаще гнойничковый- появление абсцессов миокарда при инфицировании стафилококком в 20% случаев.
У 5-7 % больных вследствие тромбоэмболий коронарных артерий развивается инфаркт миокарда с типичной клинической картиной
Слайд 21
3. Перикардит:
Может быть проявлением полисерозита как синдрома иммунокомплексного
воспаления
Известны случаи гнойного перикардита как результата метастатического заноса инфекции
в перикард.
Слайд 22
Спленомегалия
почти обязательный симптом ИЭ.
Селезенка гиперплазируется как орган иммунной
системы и вследствие нарушения кроветворения при инфекции.
Возможны эмболические поражения
сосудов селезенки
Селезенка при пальпации мягкая, эластичная, болезненная
Выраженная спленомегалия обычно сопровождает подострое течение ИЭ
Спленомегалия, сохраняющаяся на фоне антибактериальной терапии, свидетельствует о ее неадекватности
Слайд 23
Б. Лабораторные критерии диагностики:
Нормо- и гипохромная анемия, тромбоцитопения
иногда лейкопения как реакция костного мозга на инфекцию. Нарастают
при выраженной спленомегалии.
Лейкоцитоз умеренный с резким сдвигом влево, иногда до миелоцитов как правило, при остром течении ИЭ. Сдвиг влево м.б. даже при нормальном кол-ве лейкоцитов.
Резкое увеличение СОЭ (50 – 60 мм), другие неспецифические острофазовые реакции воспаления.
Сочетание резкого увеличения СОЭ с анемией у больных с исходным поражением сердца всегда требует исключения вторичного ИЭ.
Слайд 24
Бактериологическое исследование крови
Выделение возбудителя имеет значение не столько
для подтверждения диагноза
(стерильный посев не исключает
ИЭ), сколько для коррекции терапии.
Правила взятия крови на посев при ИЭ:
- в период мах лихорадки и озноба
- в первые 2 дня – 4-6 порций крови
не менее 10 мл смешивают с б. кол-вом среды.
Даже 2-х кратное введение антибиотика может дать отрицательную гемокультуру
В 15 – 25 % посев стерилен при соблюдении всех правил
Слайд 25
Иммуновоспалительная фаза
(синдром имммунокомплексного воспаления)
А. Клинические признаки:
Диффузный гломерулонефрит
Гепатит
Миокардит
Спленомегалия
Васкулиты
Артриты
и полисерозиты
Слайд 26
ЦИК
Появление РФ, гипергаммаглобулинемия
Анемия
Повышение титров антител к бактериальным или
грибковым антигенам
Выявление противотканевых антигенов
Б. Лабораторные:
Слайд 27
Модифицированные критерии Duke для диагностики инфекционного эндокардита
Большие критерии
Положительная культура крови при ИЭ:
Типичные микроорганизмы, соответствующие
ИЭ, полученные из двух отдельно взятых культур крови при отсутствии первичного очага инфекции;
или
Микроорганизмы, соответствующие ИЭ, полученные из стабильно положительной культуры крови: как минимум две положительные культуры крови из образцов крови, взятых с интервалом больше 12 часов или все три или больше 4-х отдельно взятых культур крови (с первым и последним образцом, полученным как минимум с интервалом в 1 час)
Единичная положительная культура крови при Coxiella burrnetti или титр антител IgG 1 фазы > 1:800
Признаки вовлечения эндокарда - Позитивная для ИЭ ЭХОКГ :
- Вегетации – абсцесс – новая частичная несостоятельность протезированного клапана
- Новая клапанная регургитация
Слайд 28
Модифицированные критерии Duke для диагностики инфекционного эндокардита
Малые критерии
- предрасполагающие сердечные состояния, использование инъецированных препаратов
- Лихорадка:
температура выше 38°С
- Сосудистые явления: большие артериальные эмболии, септические легочные инфаркты, грибковые аневризмы, внутричерепные кровоизлияния, конъюнктивальные кровоизлияния, поражения Janeway
- Иммунологические явления: гломерулонефрит, узелки Ослера, ревматоидный фактор
- Микробиологические признаки: позитивная культура крови, но нет большого критерия или серологического признака активной инфекции с возбудителем, соответствующим ИЭ
Слайд 29
Диагноз ИЭ определенный при наличии
2 больших критериев,
или
1 большого и 3 малых критериев, или
5
малых критериев
Диагноз ИЭ возможен при наличии
1 большого и 1 малого критерия, или
3 малых критериев
Слайд 30
Дифференциальная диагностика И.Э.
Дебют заболевания сложен для диф.диагностики: общая
воспалительная реакция типична для любого инфекционного заболевания;
Начало ИЭ
может протекать под маской почечного или мозгового заболевания.
В острой фазе заболевания (до 8 недель) диагноз обычно склоняется в сторону сепсиса. Важен тщательный сбор анамнеза, внимательная аускультация и сопоставление с гемограммой и эхоКГ.
Слайд 31
Классификация инфекционного эндокардита (РЕКОМЕНДАЦИИ ЕВРОПЕЙСКОГО ОБЩЕСТВА КАРДИОЛОГОВ по
профилактике, диагностике и лечению ИЭ)
ИЭ в зависимости от
локализации инфекции, наличия или отсутствия внутрисердечного устройства (материала)
Левосторонний ИЭ нативного клапана
Левосторонний ИЭ протезированного клапана (ИЭПК):
- ранний ИЭПК: < 1 года после клапанной операции
- поздний ИЭПК: > 1 года после клапанной операции
Правосторонний ИЭ
ИЭ, связанный с внутрисердечными устройствами (временный кардиостимулятор или кардиовертер - дефибриллятор)
Слайд 32
Классификация инфекционного эндокардита
ИЭ в зависимости от формы приобретения

ИЭ, обусловленный оказанием медицинской помощи:
- Нозокомиальный: ИЭ,
развивающийся у госпитализированных более 48 часов пациентов до развития признаков/симптомов ИЭ
- Ненозокомиальный: признаки/симптомы ИЭ развиваются в течение менее чем 48 часов после обращения пациента за медицинской помощью, и определяется как:
1) связанный с уходом на дому или внутривенной терапией, гемодиализом или переливанием крови в течение менее чем 30 дней до развития первых проявлений ИЭ; или
2) связанный с экстренной госпитализацией за 90 дней до первых проявлений ИЭ; или
3) ИЭ, развившийся у лиц, проживающих в домах престарелых или находящихся длительное время в хосписах хронических больных
Внебольничный ИЭ: признаки и/или симптомы ИЭ развиваются в течение менее 48 часов после обращения у пациента без критериев инфекции, приобретенной в результате оказания медико-санитарной помощи
ИЭ, связанный с внутривенным введением лекарственных препаратов (наркоманы)
Слайд 33
Классификация инфекционного эндокардита
По течению:
острый - деструкция клапана может развиваться
за 7-10 дней, заболевание вызывается обычно высоковирулентной флорой.
подострый (около 90%
всех случаев) - порок сердца развивается обычно в течение 1 мес, длительность заболевания от 1,5 до 4 мес;
затяжной -длительность заболевания 6 мес и более;
Слайд 34
Наличие или отсутствие инфекционного эндокардита в прошлом.
- Инфекционный
эндокардит впервые возникший.
- Повторный инфекционный эндокардит или рецидив (новый
эпизод инфекционного эндокардита после излечения инфекции при предшествующем эпизоде инфекционного эндокардита).
Активность процесса.
- Активный (степень активности)?.
- Перенесённый (излеченный) инфекционный эндокардит.
Слайд 35
Структура диагноза ИЭ
клинико-морфологическая форма (первичный, вторичный)
этиологическая характеристика (если
возможна)
вариант течения (острый, подострый, затяжной)
степень активности(?)
характер клапанного поражения;
наиболее важные
органные поражения с указанием выраженности функциональных расстройств (сердечная, почечная недостаточность; анемия и пр.);
осложнения (тромбоэмболии и пр.).
Слайд 36
Особенности течения острого ИЭ
Развитию острого ИЭ обычно предшествуют
острые гнойные инфекции: септический аборт, тромбофлебит, пневмококковый менингит, стафилококковые
абсцессы и т.д.- то есть источник поражения сердца часто очевиден;
Острый ИЭ чаще первичный, в то время как подострый ИЭ обычно наблюдается у лиц с предшествующими аномалиями сердца или сосудов;
Слайд 37
Острый ИЭ протекает быстро, иногда молниеносно с гектической
лихорадкой и ознобами;
Выражен геморрагический синдром – обильные петехии, гематурия
и т.д.;
Часто возникают эмболии с развитием абсцессов в органах
Быстро возникает деструкция клапанов, осложняющаяся их перфорацией или разрывом хорд, что ведет к быстро прогрессирующей сердечной недостаточности.
Слайд 38
Инфекционный эндокардит наркоманов
Наиболее часто поражается трехстворчатый клапан
Наиболее частые
возбудители- стафилококки, реже –грамотрицательная флора
Преобладает картина быстро прогрессирующей правожелудочковой
недостаточности
Тромбоэмболии легочной артерии
Затяжное и рецидивирующее течение
Слайд 39
Предикторы неблагоприятного прогноза
у пациентов с ИЭ
Характеристики
пациентов
Пожилой возраст
ИЭПК
Инсулин –
зависимый сахарный диабет
Сопутствующие заболевания (например, субтильность, предыдущие кардиоваскулярные, почечные или легочные заболевания)
Наличие осложнений ИЭ
Сердечная недостаточность
Почечная недостаточность
Инсульт
Септический шок
Перианнулярные осложнения
Слайд 40
Предикторы неблагоприятного прогноза
у пациентов с ИЭ
Микроорганизмы
-S.
aureus
- Грибы
- Грам-отрицательные бациллы
Эхокардиографические результаты
Перианнулярные осложнения
Тяжелая левосторонняя клапанная регургитация
Низкая фракция выброса ЛЖ
Легочная гипертензия
Большие вегетации
Тяжелая дисфункция протезированного клапана
Преждевременное закрытие митрального клапана и другие признаки повышенного диастолического давления
Слайд 41
ПРОГРАММА ЛЕЧЕНИЯ ИЭ
Обязательная госпитализация и постельный режим
Антибактериальная терапия
Управляемая
гипокоагуляция
Иммуномодулирующая терапия
Ингибирование протеолитических ферментов и кининов
Дезинтоксикационная терапия
Глюкокортикоидная терапия
Симптоматическая терапия
Хирургическое лечение
Слайд 42
До появления антибиотиков большинство больных умирало от неконтролируемой
инфекции и только 12% - от сердечной недостаточности.
Применение
сульфаниламидов в 1937 г. привело к излечению 15% больных.
Революцией в лечении инфекционного эндокардита стало внедрение пенициллина. Впервые парентеральное введение пенициллина у больного с инфекционным эндокардитом применил в 1940 г. Henry Dawson.
В 1944 г. A.Loewe впервые применил внутривенное введение пенициллина, добившись 100% выздоровления 7 пациентов с инфекционным эндокардит.
.
Слайд 43
ОСНОВНЫЕ ПРИНЦИПЫ АНТИБАКТЕРИАЛЬНОЙ ТЕРАПИИ ИЭ
Лечение следует начинать сразу
же после взятия крови на посев, а при остром
течении немедленно после установления диагноза.
(начало терапии в первые 2 недели - выживаемость 100%;
начало лечения позже 8 недель - выживаемость 56 %)
Необходимо применять большие дозы бактерицидных антибиотиков, вводить их парентерально- предпочтительно внутривенно.
До установления возбудителя или при неизвестном возбудителе - сочетание пенициллинов или цефалоспоринов с аминогликозидами:
Бензилпенициллин 20 -30 млн в\м или в\в капельно круглосуточно или равными дозами каждые 3 часа 4 недели с 3- 5 мг\кг гентамицина в\м 7 дней (трижды с перерывами на 7 дней).
Слайд 44
Длительность терапии не менее 4-6 недель при раннем
и 2-2.5 месяца при поздно начатом лечении и у
больных с протезированными клапанами.
При грибковых эндокардитах – амфотерицин В 0, 5 мг\кг массы тела \день в\в
После идентификации возбудителя производится коррекция препаратов и дозы в соответствии с видом возбудителя и чувствительности его к антибиотику.
Контроль функционального состояния почек и печени при длительной а\б терапии.
Оценка эффективности а\б терапии производится каждые 3 дня.
Слайд 45
Критерии эффективности
антибактериальной терапии ИЭ
Первые 48-72 часа. Улучшение
общего состояния, аппетита, уменьшение выраженности ознобов, лихорадки, потливости, астении
Конец
1-ой недели. Исчезновение или выраженное уменьшение лихорадки, исчезновение петехий, ознобов, эмболических проявлений. Прекращение нарастания анемии, тенденция к замедлению СОЭ, стерильность гемокультуры
Слайд 46
Конец 2-3 недели. Нормализация лейкоцитарной формулы, существенное замедление
СОЭ, нормализация температуры, уменьшение гепато- и спленомегалии, нормализация осадочных
реакция и мочевого осадка.
Конец 4-6 недели. Нормализация СОЭ, протеинограммы, красной крови, отсутствие в течение предшествующего периода петехий и эмболий, нормализация размеров печени и селезенки
Слайд 47
Лечение антибиотиками считается адекватным, если концентрация препарата в
крови превышает в 2–3 раза минимальную подавляющую концентрацию для
соответствующего возбудителя и титр сывороточного бактериального теста равен 1:8.
Антибактериальная активность сыворотки должна определяться на 3 день после начала терапии и регулярно впоследствии. Кровь на исследование берут за 30–60 мин до введения антибиотиков, а в случае внутривенного введения препаратов – через 1 ч после прекращения инфузии, предположительно во время наименьшей концентрации антибиотика в крови.
Слайд 48
Резистентность
к антибактериальной терапии
При первичной резистентности применение основных
антибактериальных средств не дает никакого терапевтического эффекта и не
вызывает ремиссии.
Наиболее часто наблюдается при остром инфекционном эндокардите или при эндокардите, вызванном особо вирулентными микроорганизмами: синегнойной палочкой, сарциной, некоторыми другими грамотрицательными микроорганизмами.
В таких случаях необходимо быстро решать вопрос о хирургическом лечении.
Слайд 49
Резистентность
к антибактериальной терапии
При вторичной резистентности антибактериальная терапия
дает обычно первоначальный положительный эффект, однако в дальнейшем на
фоне продолжающейся антибиотикотерапии возникает рецидив заболевания.
При смене антибактериальных препаратов вновь наблюдается временное улучшение, а затем снова рецидив.
В дальнейшем может наступить полная резистентность ко всем антибактериальным препаратам.
Слайд 50
Основными причинами вторичной рефрактерности являются:
1) позднее начало лечения заболевания;
2) полиэтиологичность
заболевания, особенно быстро устойчивость возникает при ИЭ, вызванном золотистым
стафилококком, грамотрицательными бактериями, грибами, несколькими возбудителями одновременно;
3) нарушение конкурентных взаимоотношений между нормальной и условно патогенной микрофлорой организма, которая вступает в ассоциацию с возбудителем инфекционного эндокардита, чему способствует массивная антибактериальная терапия;
Слайд 51
4) применение недостаточных доз антибиотиков, что обеспечивает первоначальный эффект
со снижением температуры тела, а в дальнейшем приводит ко
вторичной резистентности и активации собственной условно патогенной флоры;
5) иммунологические нарушения, прежде всего дефицит Т-системы иммунитета и фагоцитоза;
6) развитие ИЭ в пожилом и старческом возрасте с быстрой генерализацией процесса и поражением многих органов и систем, развитием СН;
7) поражение нескольких клапанов;
8) ИЭ протезированных клапанов, а также после комиссуротомии; методом выбора терапии у таких больных является раннее хирургическое лечение;
9) развитие ИЭ у лиц, находящихся на гемодиализе;
10) развитие инфекционного эндокардита у наркоманов
Слайд 52
Основные пути преодоления вторичной резистентности
1) своевременная замена антибиотика;
2) увеличение
дозы антибиотика и применение комбинации 3–4 высокоактивных препаратов;
3) применение в
комплексной терапии плазмафереза и гемосорбции;
4) проведение иммуномодулирующей терапии;
5) включение в комплексную терапию небольших доз глюкокортикоидов (15–20 мг преднизолона) в течение 7—10 дней;
6) своевременное хирургическое лечение.
Слайд 53
Управляемая гипокоагуляция
гепарин 400-1000 ед. в час в\в или
5 000 ед. п\к каждые 4-6 час.;
свежезамороженная плазма,
антиагреганты.
Слайд 54
Иммуномодулирующая терапия
экстракорпоральные методы (плазмаферез).
пассивная иммунизация (антистафилококковая плазма, иммуноглобулины
и т.д.)
Слайд 55
ГЛЮКОКОРТИКОИДНАЯ ТЕРАПИЯ ИЭ
Проводится строго по показаниям!
Вследствие:
«маскирующего» действия
увеличения частоты
тромбоэмболических осложнений
подавления фагоцитоза
учащения деструктивных изменений клапанов.
Слайд 56
Показания к назначению ГК при ИЭ
Инфекционно-токсический шок –
в\в 120 мг преднизолона на фоне комплексной терапии шока.
Выраженные
иммунокомплексные синдромы (гломерулонефрит, полисерозит, миокардит и т.д.)-преднизолон в дозе 20-30 мг в сутки коротким курсом на фоне усиленной антибиотикотерапии.
Выраженные аллергические реакции на антибиотики.
Вторичная резистентность к антибиотикам
Слайд 57
Показания к хирургическому лечению ИЭ
Острая сердечная недостаточность вследствие
клапанной регургитации
Массивные изменения клапанов (отрывы, фенестрации)
Резистентность к адекватной антибиотико-
терапии в течение 10-14 дней
Эндокардит, вызванный грибами
Наличие абсцессов клапанного кольца
Повторные тромбоэмболии, особенно на фоне крупных пролабирующих вегетаций
Слайд 58
Поликлинический этап лечения
Диспансерное наблюдение у кардиолога не
менее 5 лет
Профилактические мероприятия
Выявление и санация очагов инфекции
ЭхоКГ
не реже 2 раз в год
Исследование периферической крови для выявления анемии и увеличения СОЭ 2-3 раза в год
Слайд 59
Критерии рецидива инфекционного эндокардита
Следует предполагать наличие рецидива инфекционного
эндокардита, если после 2 месяцев с момента отмены антибиотиков
появляются:
1) лихорадка;
2) клиника эндокардита;
3) лабораторные признаки воспаления;
4) бактериемия.
Рецидивы развиваются у 20–30 % больных.