Слайд 2
Эпидемиология
14% в общей структуре летальности.
30% всех случаев смерти
от заболеваний ССС.
Рост числа ОНМК
неадекватность профилактических мероприятий.
3-4 на
1000 населения в год.
Омоложение инсультов : 28-38 лет.
10% пациентов погибают до оказания медицинской помощи.
80% пациентов с инсультами – инвалидизируются.
При инфаркте миокарда – 15%.
Слайд 3
Нарушения мозгового кровообращения
группа заболеваний, связанных с нарушением
обеспечения головного мозга питательными веществами и кислородом, ведущим к
функциональному и морфологическому повреждению вещества мозга.
Слайд 4
Кровоснабжение головного мозга
Слайд 6
Нарушения мозгового кровобращения
Хронические
Острые
Стойкие
(инсульты)
Преходящие
Инфаркт мозга
Кровоизлияние
в головной мозг
ИШЕМИЧЕСКИЙ ИНСУЛЬТ
ГЕМОРРАГИЧЕСКИЙ ИНСУЛЬТ
Транзиторные ишемические атаки
Гипертонические церебральные кризы
Острая
гипертоническая энцефалопатия
20%
80%
47%
53%
Дисциркуляторная энцефалопатия
I, II, III ст.
Классификация
Смешанный инсульт
Малый инсульт
Слайд 7
Классификация ОНМК
По сохранению неврологического дефицита:
до 24 часов:
транзиторные ишемические
атаки,
гипертензивные кризы,
от 24 часов до 3 недель
острая гипертензивная энцефалопатия,
малый
инсульт,
более 3 недель
геморрагический инсульт,
ишемический инсульт.
Слайд 8
Классификация ХНМК
Вегето-сосудистая дистония
Начальные проявления недостаточности мозгового кровоснабжения
Дисциркуляторная энцефалопатия
1
ст. – компенсация,
2 ст. – субкомпенсация,
3 ст. – декомпенсация,
Слайд 9
Факторы риска
Возраст
каждое десятилетие жизни повышает риск развития инсульта
в 5-8 раз.
Генетическая предрасположенность
или церебральный, или сердечный атеросклероз.
«защитный ген
Черчеля»
Гиподинамия
при ходьбе менее 8 км в неделю.
Избыточная масса тела
ведущий фактор,
способствует
развитию липоидных изменений в сосудах,
декомпенсации сердечно-сосудистой деятельности
сочетается с гиподинамией.
Курение
нарушает баланс биологически активных веществ,
избыточно стимулирует симпатоадреналовую систему,
повышает адгезию тромбоцитов и повреждает сосудистую стенку,
Прием пероральных контрацептивов:
в сочетании с курением – выводит этот фактор риска на первое место.
Алкоголь
для мужчин 20 г/сут - протектор развития и прогрессирования церебрального атеросклероза,
у женщин этому препятствуют эстрогены.
Слайд 10
Этиологические факторы
Атеросклероз
поражения в местах турбулентного тока крови, т.е.
бифуркации мозговых артерий.
Гипертония.
нарушает адаптационные реакции мозговых сосудов и
усиливает атеросклероз.
Болезни сердца:
инфаркт миокарда
8% больных с ОИМ в течение первого месяца получают инсульт,
25% из них приобретают инсульт в течение полугода,
36% имеют хроническую дисфункцию мозгового кровообращения.
Предсердные аритмии.
Пролапс митрального клапана
Сахарный диабет
способствует формированию церебрального атеросклероза, гипертонии, микро- и микроангиопатии.
Болезни сосудов: коллагенозы, аномалии развития сосудистой стенки (субинтимные геморрагии, фиброциркулярная дисплазия), болезнь Такаясу.
Болезнь крови (анемии, лейкозы).
Злокачественные опухоли.
2% ишемических инсультов ятрогенные: развиваются из-за неадекватной гипотензивной терапии!
Слайд 11
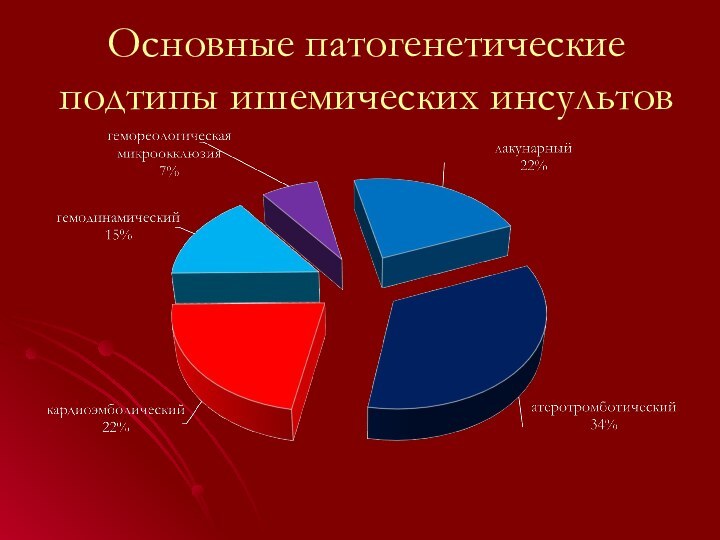
Основные патогенетические подтипы ишемических инсультов
Слайд 12
Патогенез геморрагического инсульта
Разрыв мозговых сосудов в месте патологических
изменений стенки.
Диапедез элементов крови при повышении проницаемости сосудистой стенки.
Нарушение
реологических свойств крови
Ангионекроз и диапедез из-за первичных изменений мозгового вещества и воздействия на сосуды ферментов.
аневризмы и сосудистые мальформации;
артериальная гипертензия;
васкулиты;
заболевания, сопровождающиеся геморрагическим синдромом;
использование антикоагулянтов и тромболитиков;
опухоли ЦНС
Слайд 13
Патогенез
нарушений мозгового кровообращения
гипоксия
отек мозга
ацидоз
повышение проницаемости ГЭБ
нарушение
микроциркуляции
воспалительная реакция
Некроз и апоптоз нейронов
Слайд 14
Патогенез ишемии
«Терапевтическое окно» (нейропротективное и реперфузионное):
первые 3 часа
Слайд 16
КЛИНИЧЕСКАЯ КАРТИНА
ОСТРЫХ НАРУШЕНИЙ МОЗГОВОГО КРОВООБРАЩЕНИЯ
Слайд 17
Начальные признаки недостаточности мозгового кровообращения
= болезнь ответственных работников
-
нозологическая форма сосудистых болезней головного мозга, выражающаяся в возникновении
несоответствия возможностей кровотока и энергетических потребностей головного мозга при предъявлении повышенной нагрузки (умственной, психической, физической)
Клинические симптомы:
Головные боли.
Головокружение.
Снижение концентрации внимания и памяти.
Нарушение сна.
Раздражительность.
Вегетативные нарушения - потливость, зябкость.
Лечение:
нормализация труда и отдыха,
седативные препараты для обеспечения баланса между возбуждением и торможением,
диета (низкой калорийности, с низким содержанием липидов),
ноотропные препараты.
Диагностика:
три из этих симптомов
повторяются три раза в неделю
в течение трех месяцев
Слайд 18
Преходящие нарушения мозгового кровообращения
На догоспитальном этапе возможна диагностика
только ТИА!
Отличие от ОНМК по ишемическому типу – самостоятельный
регресс неврологического дефицита в течение 24 часов.
В остальном клиническая картина аналогична картине ишемического инсульта.
Слайд 19
Клинические особенности ишемического инсульта
Острое и подострое развитие неврологической
симптоматики
часы – до 2 суток,
утром, после пробуждения.
Нет глубокого угнетения
сознания (в большинстве случаев).
Очаговая симптоматика превалирует над общемозговой.
Нет менингеальных симптомов.
В 1-ый день заболевания нет повышения температуры тела (!)
Заболевания ССС в анамнезе.
Слайд 20
Клинические особенности геморрагического инсульта
Апоплексия
днем, на фоне активности.
Часто глубокое
угнетение сознания.
Нарушение витальных функций.
Общемозговая симптоматика превалирует над очаговой.
признаки внутричерепной
гипертензии.
Выраженный менингеальный синдром.
В тяжелых случаях вегетативные нарушения:
гипертермия,
гипергликемия,
лейкоцитоз,
Эписиндром.
Слайд 22
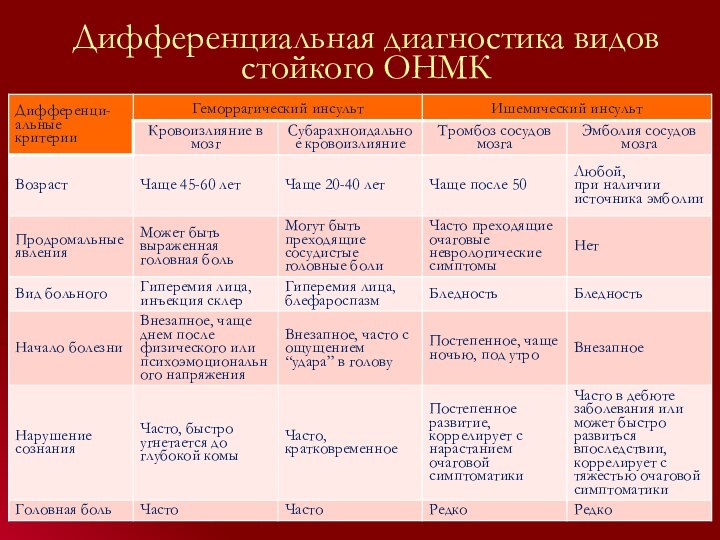
Дифференциальная диагностика видов стойкого ОНМК
Слайд 23
Дифференциальная диагностика видов стойкого ОНМК
Слайд 24
Дифференциальная диагностика видов стойкого ОНМК
Слайд 25
Трудность диагностики
В остром периоде инсульта дифференциальная диагностика его
характера по клинической картине недостаточно надежна.
Даже в специализированных медицинских
учреждениях частота ошибок достигает 10-15%.
=> на догоспитальном этапе не указание вида инсульта не является ошибкой!
Слайд 26
Периоды инсульта
острейший – первые сутки (до 3-5 суток)
острый
– до 3 недель
ранний восстановительный – до 6 месяцев
поздний восстановительный – до 2 лет
резидуальный – >2 лет после инсульта
Слайд 28
Диагностические мероприятия
Оценка:
тяжести состояния,
витальных функций,
уровня сознания.
Инструментальные исследования:
измерение АД,
ЭКГ,
пульсоксиметрия,
исследование концентрации
глюкозы в крови.
Аускультация сосудов шеи:
выявление шума над сонной
артерией, особенно при наличии ТИА в анамнезе или сахарного диабета.
Визуальная оценка:
осмотр и пальпация мягких тканей головы,
осмотр наружных слуховых и носовых ходов.
Неврологический осмотр:
в первую очередь обращать внимание на:
ориентацию в месте, времени и собственной личности,
речевые нарушения,
дефекты полей зрения,
зрачковые реакции,
парезы лицевой мускулатуры,
нарушения глотания (бульбарный и псевдобульбарный синдромы),
девиация языка,
центральные парезы/параличи скелетной мускулатуры,
нарушения чувствительности
Слайд 30
Терапия инсультов
Базисная (недифференцированная)
Патогенетическая (дифференцированная)
Все пациенты с ОНМК в
остром периоде подлежат доставке в стационар.
Максимально ранняя госпитализация дает
шансы на регресс неврологического дефицита
Слайд 31
Базисная терапия
Обеспечение внутривенного доступа
Адекватная оксигенация
Поддержание стабильной системной гемодинамики:
оптимальный
уровень АД,
антиаритмическая терапия
Контроль и регуляция гомеостаза:
глюкоза крови,
нормализация кислотно-щелочного состояния
(Р. Бикарбонат натрия 4% - 200,0 или P. Трисоль 200,0 в/венно капельно медленно!)
Купирование судорожного синдрома
Противоотечная терапия
Нейропротекция
Симптоматическая терапия
Слайд 32
Адкватная оксигенация
Обеспечение свободного дыхания.
Санация верхних дыхательных путей.
Предупреждение аспирации
(нарушение глотания).
Оксигенотерапия и ИВЛ при:
нарушении сознания;
Sat O2 ≤92%;
брадипноэ (ЧДД
<12/мин.);
тахипноэ (ЧДД >35-40/мин.).
Слайд 33
Поддержание оптимального уровня системного АД
Среднее АД = (сАД
– дАД)/3 + дАД
Если сАД
<120мм Hg, срАД <130мм Hg – воздержаться от экстренного парентерального введения антигипертензивных препаратов.
Снижать АД не более чем на 15-20% от исходного.
Предпочтительно использование препаратов не влияющих на ауторегуляцию церебральных сосудов:
β-адреноблокаторы (конкор),
α-β-адреноблокаторы (клофелин),
ингибиторы АПФ (энап),
При артериальной гипотензии:
вазопрессоры: α-адреномиметики (мезатон),
препараты, улучшающие сократимость миокарда (сердечные гликозиды),
объемозамещающие средства (кристаллоидные/коллоидные растворы),
Р. Допамин 50 мг на 0,9% хлориде натрия в/венно капельно 3-6 капель в минуту до нормализации АД
Слайд 34
Особенности
Введение Клофелина:
или 1,0 в/венно крайне медленно (избежать
фазы подъема АД), предварительно разведя на 20 мл физиологического
раствора;
или 0,5 в/венно медленно на 20 мл физиологического раствора и 0,5 в/мышечно в дельтовидную мышцу.
При сочетании ↑АД и судорожного синдрома – препарат выбора магния сульфат:
1000-2000 мг (от 4 мл) в/венно через инфузомат в течение 10-15 минут.
Слайд 35
Нейропротекция
Р. Цераксон 1000 мг в/венно капельно медленно

на 200 мл физиологического раствора.
возможно падение АД!
единственный препарат
с доказанной эффективностью.
Р. Пирацетам 20% - 60,0 в/венно струйно медленно, однократно.
Р. Актовегин 10,0 (40 мг/мл) в/венно медленно струйно или через инфузомат.
раствор гиперосмолярен!
Р. Мексидол 200 мг (4,0) в/венно капельно в 100 мл 0,9% р-ра натрия хлорида;
при быстром введении возможны сухость и металлический привкус во рту, ощущения «разливающегося тепла» во всем теле, неприятный запах, першение в горле и дискомфорт в грудной клетке, ощущение нехватки воздуха.
противопоказан при острой печёночной и/или почечной недостаточности; беременности, в детском возрасте; с осторожностью при тяжёлых острых аллергических реакциях в анамнезе.
Т. Глицин 1 г (10 таблеток, можно измельчить) сублингвально.
только при сохранении сознания и глотания.
эффективность сомнительна.
Р. Магния сульфат 25% - 10,0 (250 мг/мл) в/венно через инфузомат в течение 10-15 минут.
Р. Vit. B6 1,0 в/венно струйно медленно (макроэрг)
Слайд 36
Противоотечная терапия
Особенности транспортировки
Умеренная гипервентиляция
Р. Лазикс в/венно струйно после
инфузии
Р. Дексаметазон 8 мг в/венно или в/мышечно (эффективность сомнительна).
Слайд 37
Патогенетическая терапия
«Терапевтическое окно» = первые 3 часа с
момента начала заболевания
Проведение только после консультации с дежурным неврологом
центральной станции!
Слайд 38
Патогенетическая терапия геморрагического инсульта
Гемостатическая терапия:
Р. Дицинон (Этамзилат натрия)
250 мг в/венно струйно.
Терапия, направленная на укрепление сосудистой стенки:
Р.
Аскорбиновая кислота 5% - 5,0 в/венно струйно.
Антифибринолитическая терапия (только в совокупности с медикаментозным улучшением микроциркуляции):
έ-аминокапроновая кислота 5% - 100,0-150,0 в/венно капельно медленно;
вместе с Р. Реополиглюкин 200,0 дробно;
или Р. Трентал 2% - 5,0 в/венно капельно в разведении на 100 мл физиологического раствора
Профилактика сосудистого спазма:
Блокаторы кальциевых каналов (Нимотоп 10,0 (2 мг) в/венно капельно медленно (!) на физиологическом расворе в течение 1 часа.
Слайд 39
Патогенетическая терапия ишемического инсульта
Гемодилюция
Р. Реополиглюкина в/венно
Внутривенный системный медикаментозный
тромболизис (врачебная манипуляция!)
Р. Актилиза / Р. Метализа 1 ампула
после заполнения протокола и согласно ему!
Антиагрегантная терапия
Т. Аспирин 500 мг внутрь 1 таб. (при сохранении сознания и глотания)
Антикоагулянтная терапия
Р. Гепарин 5 тыс. ЕД в/венно струйно
Венотоники