Слайд 2
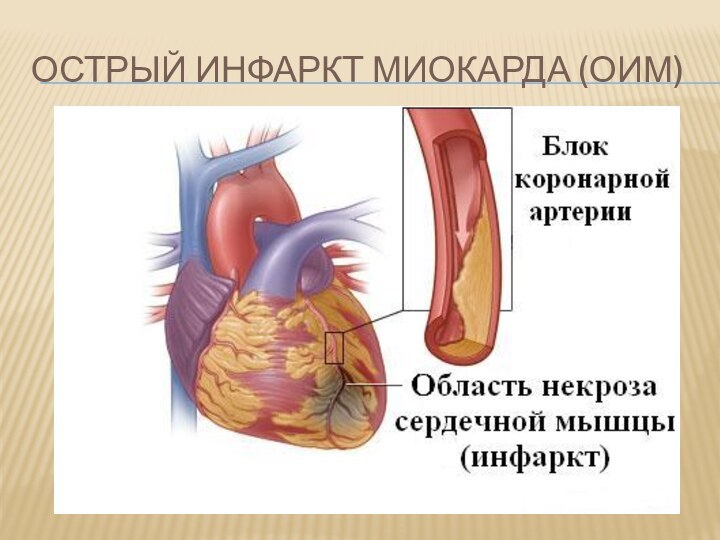
Острый инфаркт миокарда
Жгучие, давящие или сжимающие боли за
грудиной, длящиеся более 30 минут отдающие в левую руку,
ключицу, лопатку, челюсть, сопровождающиеся одышкой, чувством страха, холодным потом.
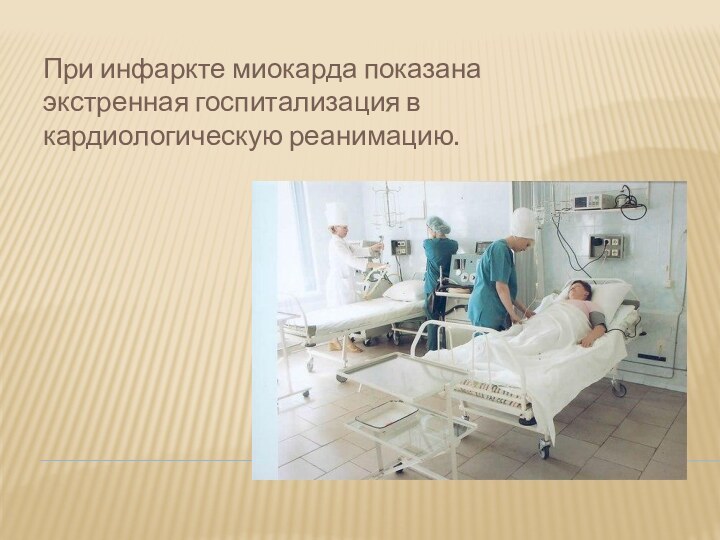
Развившийся инфаркт миокарда служит показанием к экстренной госпитализации в кардиологическую реанимацию.
При неоказании своевременной помощи возможен летальный исход.
Слайд 3
Острый инфаркт миокарда (оим)
Слайд 4
При инфаркте миокарда показана экстренная госпитализация в кардиологическую
реанимацию.
Слайд 5
Острейший период оим
Больные испытывают резкую слабость, чувство нехватки
воздуха, страх смерти, обычно отмечаются профузный пот, одышка в
покое, нередко тошнота и рвота.
При осмотре больного определяются бледность кожи и симптомы, связанные с интенсивной болью (страдальческое выражение лица, двигательное беспокойство или скованность, холодный липкий пот).
В первые минуты АД повышается, затем прогрессивно снижается как проявление развивающихся сердечной и рефлекторной острой сосудистой недостаточности.
Резкое снижение АД обычно связано с развитием кардиогенного шока.
Слайд 6
Острый период
Наступает непосредственно по окончании острейшего периода и
продолжается около 2 суток.
Исчезает ангинозная боль.
Сохранение болевых
ощущений – признак развивающихся осложнений.
Слайд 7
ПОДОСТРЫЙ ПЕРИОД
Продолжается примерно в течение 1 мес.
Общее самочувствие
больных, как правило, улучшается.
На этом этапе важны мероприятия по
соблюдению режима больного, медикаментозной терапии, правильной физической реабилитации.
Слайд 8
Послеинфарктный период
Завершает течение инфаркта миокарда, поскольку в исходе
этого периода предполагается окончательное формирование в зоне инфаркта плотного
рубца.
Принято считать, что при типичном течении инфаркта послеинфарктный период заканчивается в срок, соответствующий примерно двум месяцам.
Слайд 9
Отделение интенсивной терапии
Строгий постельный режим (отправление физиологических потребностей,
кормление, переодевание, мытье больного совершаются только в постели).
Больной
не должен совершать резких движений.
Больной не должен волноваться и раздражаться.
Больной не должен напрягаться.
Когда врач разрешит садиться в кровати, необходимо помогать больному делать это плавно, без резких движений. Можно использовать кроватную опору для помощи больному при усаживании в кровати.
Садиться и вставать в первые дни больной должен в присутствии ухаживающего.
Контроль за артериальным давлением и пульсом так часто, как обозначит врач, но не реже, чем 3 раза в день в течение первых 10 дней
Слайд 10
Отделение интенсивной терапии
Питание должно быть дробным (не менее
4 раз в день, чтобы не перегружать желудок) и
разнообразным. В первые дни болезни питание значительно ограничивают по калорийности и объему; предпочтительны фруктовые и овощные пюре (из яблок, свеклы, моркови, чернослива), которые способствуют нормальному опорожнению кишечника. Пища, вызывающая вздутие кишечника, например горох, молоко, свежая капуста, квас, должна быть исключена из пищевого рациона, т. к. возникающий при этом подъем диафрагмы затрудняет работу сердца и ухудшает его кровоснабжение.
Необходимо следить за функцией кишечника, опорожнение его должно быть регулярным (желательно ежедневно, но не реже чем раз в двое суток). При отсутствии самостоятельного стула слабительные средства или очистительную клизму применяют только по назначению врача.
Слайд 11
Отделение интенсивной терапии
При неосложненном инфаркте миокарда, больного переводят
в палату кардиологического отделения на 2-3 сутки, а при
осложнениях – пребывание в ОРИТе может продлиться до 10 дней.
Профилактика пролежней и других осложнений длительного постельного режима состоит в частой и регулярной гигиенической обработке кожи тела человека, в подборе теплой, легкой, хорошо пропускающей воздух одежде, не вызывающей потения.
Слайд 12
Кардиологическое отделение
Расширение режима больного, включающие в себя ходьбу
в палате в медленном темпе, чередующаяся с отдыхом лежа
и сидя. Далее ходьба по коридору: начинают с 50—100 м и прибавляют каждые 1—2 дня по100—200 м до ходьбы по1000 м ежедневно в 2—3 приема(обычно не ранее чем через 1 ч после завтрака, до обеда и после дневного сна). Ходьбу по лестнице начинают на марше из 2—3 ступеней с опорой на перила или с поддержкой медсестры.
Контроль переносимости больным физических нагрузок основывается как на субъективной оценке больным изменений самочувствия, так и на объективной динамике частоты пульса, величины АД и параметров ЭКГ.
Продолжается прием лекарственных средств, прописанных лечащим врачом.
Слайд 13
Санаторно-курортное лечение
Подготовка больного инфарктом миокарда к последующей трудовой
деятельности
Особенно ценно, что физические тренировки в условиях санатория могут
проводиться на свежем воздухе в сочетании с аэротерапией.
Слайд 14
Психологическая реабилитация
В одних случаях требуется ободрить больного, помочь
ему избавиться от угнетенного настроения, вселить уверенность в благоприятный
исход.
В других — при недооценке больным серьезности заболевания — следует разъяснить ему пределы его трудовых и других возможностей, настроить его на необходимые перемены в жизни и трудовой деятельности.
Слайд 15
Факторы риска развития острого инфаркта миокарда:
Возраст старше 50-55
лет.
Мужской пол (для женщин – менопаузальный период).
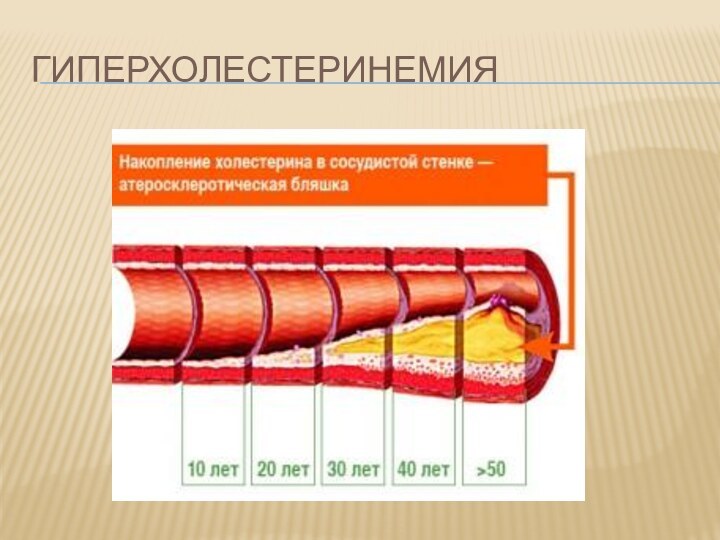
Гиперхолестеринемия (лицам старше
50 лет следует регулярно проходить исследование уровня холестерина крови).
Избыточный вес.
Гиподинамия.
Курение.
Сахарный диабет.
Гипертоническая болезнь.
Наследственный фактор (наличие у близких родственников таких заболеваний, как хроническая ишемическая болезнь сердца, инсульта, инфаркта, гипертонической болезни, особенно в возрасте 50-60 лет).
Слайд 17
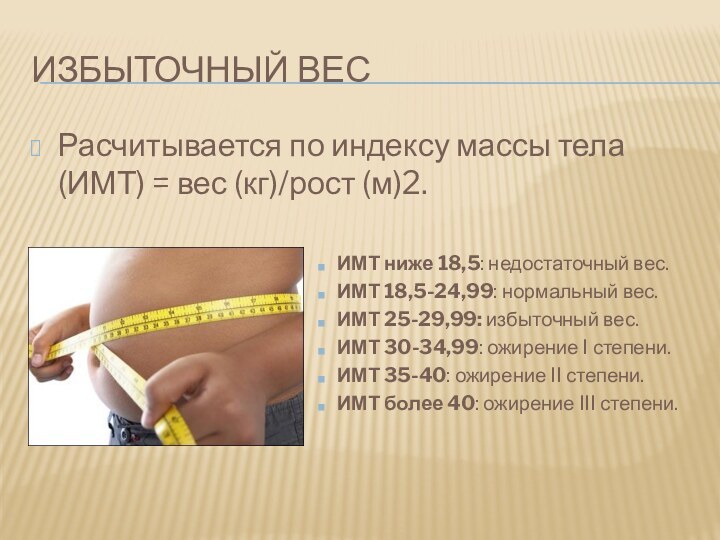
Избыточный вес
Расчитывается по индексу массы тела (ИМТ) =
вес (кг)/рост (м)2.
ИМТ ниже 18,5: недостаточный вес.
ИМТ 18,5-24,99:
нормальный вес.
ИМТ 25-29,99: избыточный вес.
ИМТ 30-34,99: ожирение I степени.
ИМТ 35-40: ожирение II степени.
ИМТ более 40: ожирение III степени.
Слайд 18
Гиподинамия
Гиподинамия возникает вследствие длительного уменьшения объема двигательной деятельности
организма.
Двигательная активность у всех людей различна и зависит
от рода деятельности, пола, возраста, условий быта и образа жизни каждого человека.
Понижение двигательной активности неблагоприятно отражается на состоянии здоровья, ведет к аномалиям в развитии и проявлению так называемого синдрома гиподинамии.
Слайд 21
«телефон здорового сердца»
0 - 3 - 5 -
140 - 5 - 3 - 0
Слайд 22
0 - 3 - 5 - 140 -
5 - 3 - 0
0 - Ноль курения (полный
отказ от этой вредной привычки).
3 - Три километра в день ускоренной ходьбы необходимо каждому (физическая активность).
5 - Пять порций свежих овощей и фруктов в день необходимо.
140 мм.рт.ст. - это максимальный предел систолического артериального давления (идеальное давление для взрослого человека - 120/80 мм.рт.ст., а 139/89 - это предел нормы, 140/90 — уже гипертония).
Слайд 23
0 - 3 - 5 - 140 -
5 - 3 - 0
5 ммоль/л - предел содержания
общего холестерина (раньше считалось нормой - от 5,2 до 6,2, а сейчас у здорового человека это считается пограничным уровнем, при котором уже надо принимать меры для снижения уровня холестерина путем коррекции диеты).
3 ммоль/л - предел содержания «плохого» холестерина (ЛПНП).
0 - Ноль ожирения и диабета.
Нормальный вес тела от 18 до 25 кг/м2.
При этом имеет дополнительное значение расположение жира в области живота, которое расценивается как особая форма ожирения и диагностируется по объему талии:
у женщин этот объем не должен превышать 88 см,
а у мужчин - 102 см.