- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Основные принципы интенсивной терапии тяжелой черепно-мозговой травмы
Содержание
- 2. Цель интенсивной терапии при ЧМТ:Поддержание нарушенных жизненно
- 3. Необходимо поддерживать и контролировать [Потапов, Амчеславский ]:Артериальное
- 4. Физиология внутричерепного давленияСодержимое полости черепа условно можно
- 5. Внутричерепное давление и церебральное перфузионное давление Технические
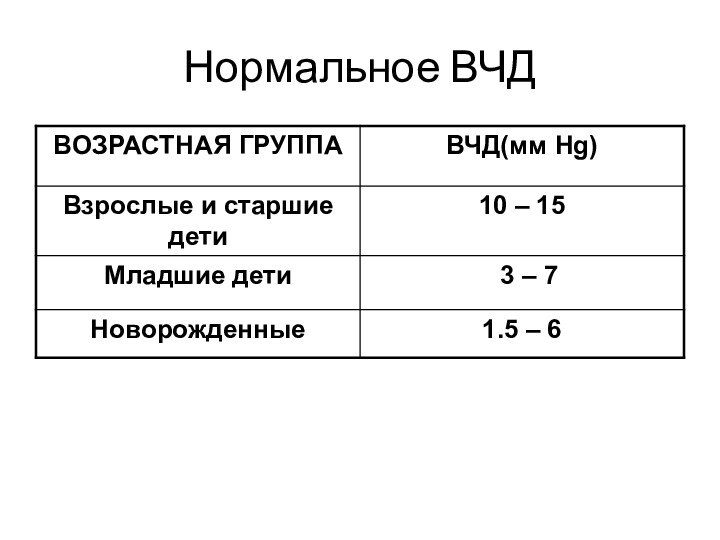
- 11. Нормальное ВЧД
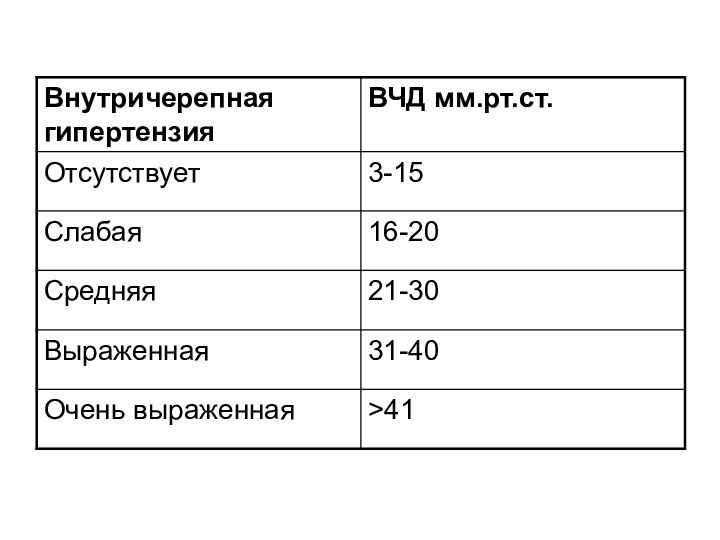
- 13. Практические рекомендации :Мониторинг ВЧД необходимо начинать всем
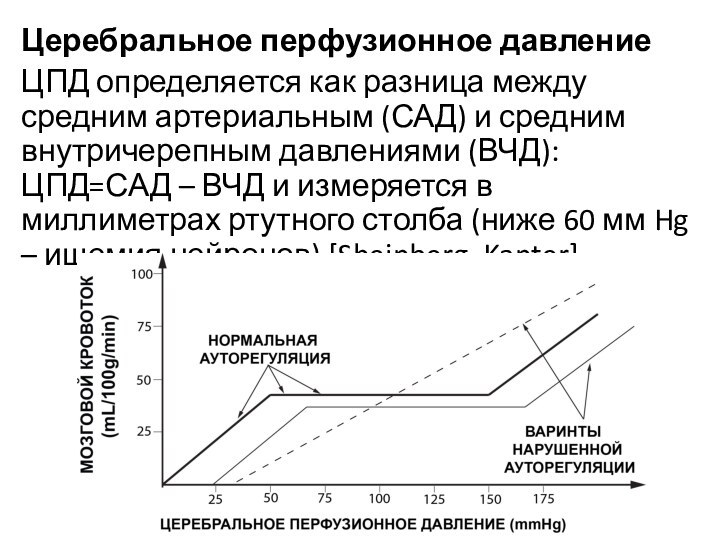
- 15. Церебральное перфузионное давлениеЦПД определяется как разница между
- 16. По мнению Rosner et al., при ЧМТ
- 17. Одним из основных элементов интенсивной терапии является
- 18. Искусственная вентиляция легких (ИВЛ) показана всем больным
- 19. Парентеральное и энтеральное питание при тяжелой ЧМТНе
- 20. Мероприятия по лечению отека мозга и внутричерепной
- 21. Первая группа Поддержание адекватной ИВЛ и оксигенации
- 22. Вторая группа Возвышенное положение (30°) головы и
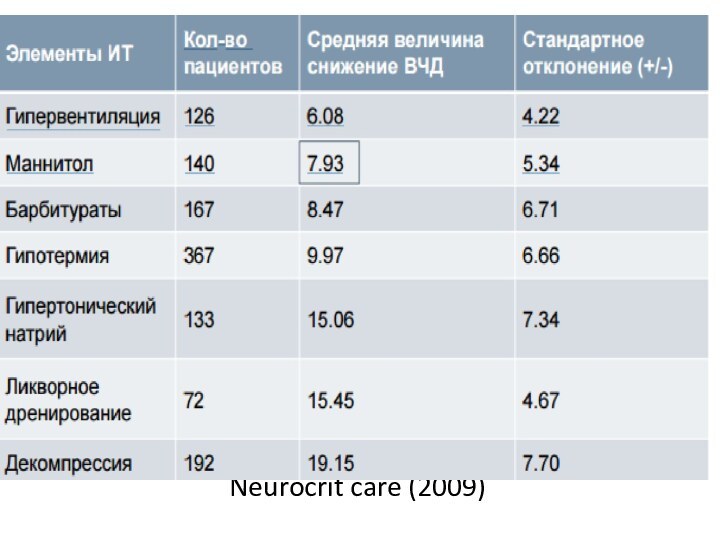
- 23. Neurocrit care (2009)
- 25. Третья группаВ эту группу входят: Барбитураты (пентобарбитал
- 26. ВыводыТаким образом, основными компонентами интенсивной терапии, позволяющими
- 27. ЛитератураПотапов А.А., Амчеславский В.Г., Гайтур Э.И., Парфенов
- 28. Спасибо за внимание!
- 29. Скачать презентацию
- 30. Похожие презентации
Цель интенсивной терапии при ЧМТ:Поддержание нарушенных жизненно - важных функций Поддержание основных механизмов гомеостазаСоздание условий для восстановления функции мозга, что является специфической составляющей для данного вида ИТ управление внутричерепными объемными соотношениями, управление церебральной, предупреждение вторичной ишемии


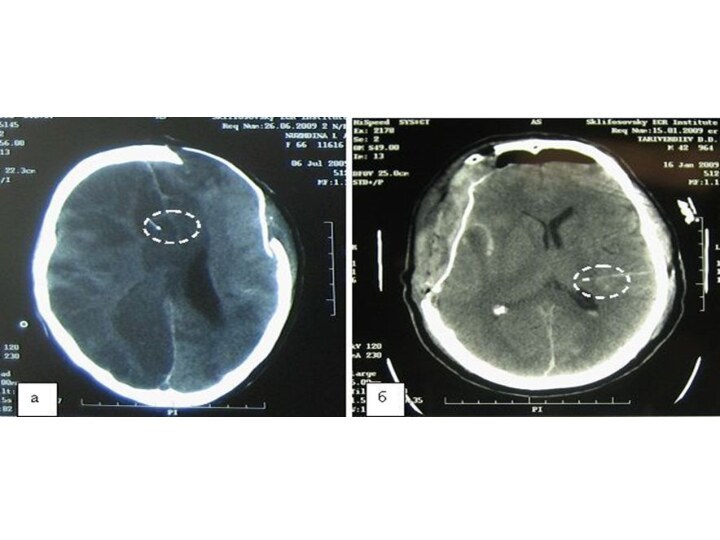
![Основные принципы интенсивной терапии тяжелой черепно-мозговой травмы Необходимо поддерживать и контролировать [Потапов, Амчеславский ]:Артериальное давление и дыханиеВнутричерепное давление и](/img/tmb/15/1409217/16eb61ed579d12933087136e64ff0e8c-720x.jpg)

















Слайд 2
Цель интенсивной терапии при ЧМТ:
Поддержание нарушенных жизненно -
важных функций
функции мозга, что является специфической составляющей для данного вида ИТ управление внутричерепными объемными соотношениями, управление церебральной, предупреждение вторичной ишемии мозга на различных уровнях)
Слайд 3
Необходимо поддерживать и контролировать [Потапов, Амчеславский ]:
Артериальное давление
и дыхание
Внутричерепное давление и церебральное перфузионное давление
Предупредить отека мозга
и снизить внутричерепную гипертензиюОбеспечить парентеральное и энтеральное питание при тяжелой ЧМТ
Слайд 4
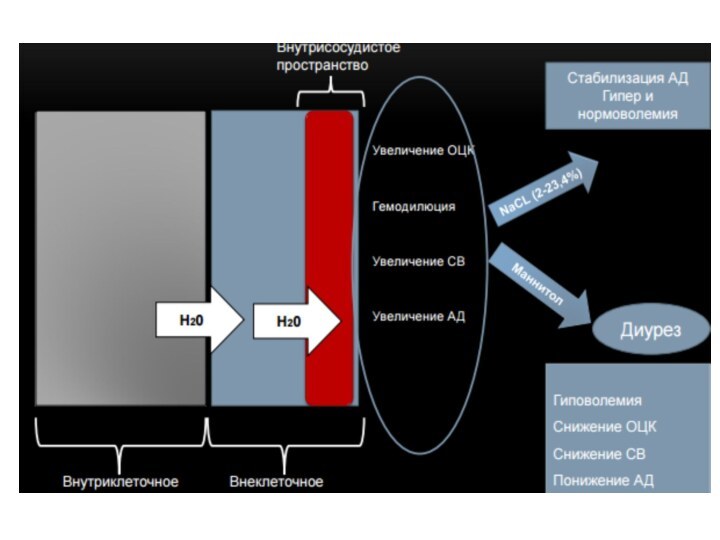
Физиология внутричерепного давления
Содержимое полости черепа условно можно разделить
на три части:
Вещество мозга (80-85%)
Ликвор (5-15%)
Внутрисосудистый
объем крови (3-6%) Компоненты содержимого полости черепа по своей природе несжимаемы, поэтому изменение объема одного из них на фоне постоянного уровня ВЧД приводит к компенсаторным изменениям величины других компонентов (концепция Монро Келли)
Н2О
Слайд 5
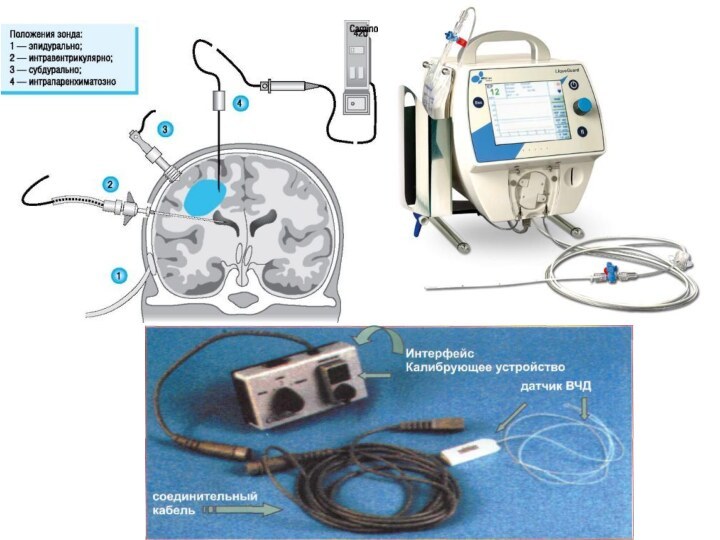
Внутричерепное давление и церебральное перфузионное давление
Технические возможности позволяют
измерять:
Внутрижелудочковый катетер (инфекционные осложнения – 11%)
Субарахноидальный болт
(риск инфекции –1%, возрастает после 3 дней)Эпидуральный датчик (фиброоптический)
Интрапаренхиматозное (Camino, Codman)
Наиболее часто используется внутрижелудочковый метод контроля ВЧД, поскольку это позволяет одновременно его снижать путем выведения ликвора из желудочков мозга. Однако при диффузном отеке - набухании мозга, резкое сужение боковых желудочков не позволяет использовать этот метод. Имеются данные о том, что подержание ВЧД в пределах до 20 мм Нg достоверно улучшают исходы тяжелой ЧМТ [Cottrell, Smith].
Слайд 13
Практические рекомендации :
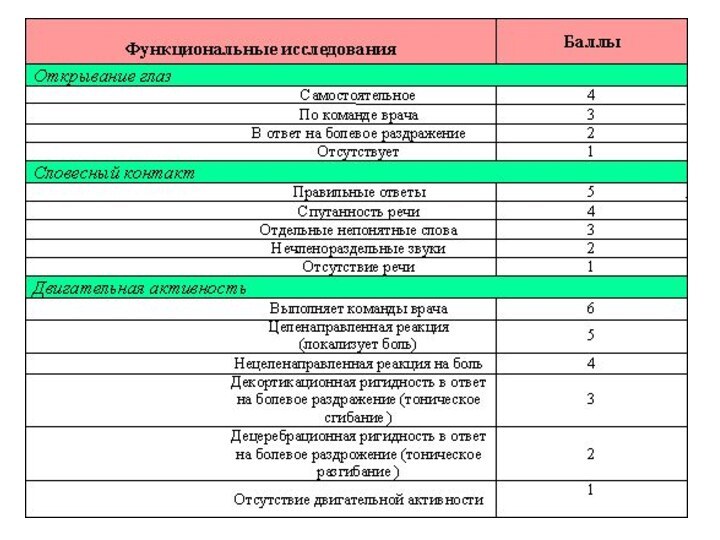
Мониторинг ВЧД необходимо начинать всем больным
с ЧМТ до 9 баллов и менее по ШКГ
Проведение терапии, направленной на поддержание ВЧД в пределах 20 мм рт. ст., у больных с угнетением уровня бодрствования до 9 баллов и менее по ШКГ сопровождается улучшением неврологических исходов заболевания
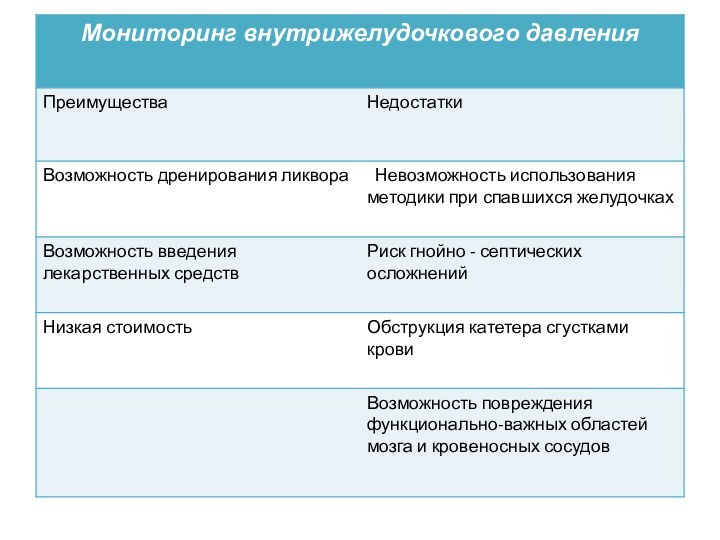
При выборе метода измерения ВЧД следует учитывать, что основным осложнением внутрижелудочкового измерения ВЧД является развитие внутричерепных нагноений.
Паренхиматозное измерение ВЧД сопровождается меньшим риском развития внутричерепных инфекционных осложнений, однако установка датчика в паренхиму головного мозга может привести к формированию гематомы
Для уменьшения риска развития внутричерепных инфекционных осложнений при
внутрижелудочковом измерении ВЧД следует использовать закрытые системы для сброса ЦСЖ
Слайд 15
Церебральное перфузионное давление
ЦПД определяется как разница между средним
артериальным (САД) и средним внутричерепным давлениями (ВЧД): ЦПД=САД –
ВЧД и измеряется в миллиметрах ртутного столба (ниже 60 мм Hg – ишемия нейронов) [Sheinberg, Kanter]Слайд 16 По мнению Rosner et al., при ЧМТ границы
ауторегуляции мозговых сосудов «смещаются вправо» к более высоким значениям
ЦПД. Не зависимо от причин, приводящих к снижению ЦПД, это всегда приводит к вазодилатации мозговых сосудов и увеличению внутричерепного содержания крови, что в свою очередь вызывает повышение ВЧД, что приводит к дальнейшему снижению ЦПД и, таким образом, причинно-следственный каскад замыкается и повторяется вновь, приводя к ишемическому повреждение головного мозга. Для разрыва данного патологического круга достаточно повысить перфузионное давление, что приведет к вазоконстрикции мозговых сосудов, уменьшению объемного кровотока и снижению ВЧД.Слайд 17 Одним из основных элементов интенсивной терапии является поддержание
центральной гемодинамики и обеспечение адекватной вентиляции. Эпизоды артериальной гипотонии
(сист. АД 90 mmHg) и артериальной гипоксемии (рО2 в арт. кр. ниже 60 mmHg) – прогностически неблагоприятные признаки.Слайд 18 Искусственная вентиляция легких (ИВЛ) показана всем больным с
тяжелой ЧМТ находящимся в коматозном состоянии (8 и менее
по ШКГ).ИВЛ направлена на поддержание адекватного газообмена (рО2 не ниже 75 mmHg; при нормокапнии - pCO2 35 ± 2 mmHg). Гиперкапния приводит к церебральной вазодилятации, увеличению объемного МК и повышению ВЧД. Однако, за последние годы было показано, что длительное профилактическое использование гипервентиляции с формированием выраженной гипокапнии (рСО2 менее 25 ммHg) ухудшает исходы ЧМТ.
Слайд 19
Парентеральное и энтеральное питание при тяжелой ЧМТ
Не позднее
72 часов после тяжелой ЧМТ необходимо восполнять потребности в
белковых и углеводных потребностях. С этой целью применяют современные средства парентерального питания, включающие полноценные растворы аминокислот и жировые эмульсии, преимуществом среди которых обладают содержащие смесь триглицеридов с длинными цепями. Переход на энтеральный путь введения сбалансированных пищевых продуктов ( типа Enshure, Ovolact и др.) осуществляется, по возможности, в течение первой недели после травмы, преимуществом обладает тонкокишечное питание через гастротонкокишечную стому, по сравнению с назогастральным питанием .Слайд 20 Мероприятия по лечению отека мозга и внутричерепной гипертензии,
ИТ терапия пациентов с ЧМТ
Четыре группы мероприятий и средств
интенсивной терапии для борьбы с внутричерепной гипертензией:Общереанимационые мероприятия и средства, используемые в критических ситуациях различного происхождения
Мероприятия, которые являются специфическими для больных с тяжелой ЧМТ
“Агрессивные” методы лечения, которые требуют дополнительного медицинского оснащения и опыта
Методы и средства клиническая эффективность которых при ЧМТ требует продолжения проспективных рандомизированных исследований
Слайд 21
Первая группа
Поддержание адекватной ИВЛ и оксигенации (рО2
> 70 mmHg)
Поддержание системного АД
Для поддержания оптимального АД
и ЦПД [Marion, Crosby] высоко информативным является сопоставление этих показателей с данными артерио-венозной разницы по кислороду (AVDO2 - arterio-venous difference). Снижение АД необходимо только в тех случаях, если при этом увеличивается ЦПД за счет уменьшения ВЧД и не происходит увеличения AVDО2. Наименьший отрицательный эффект на перфузию мозга оказывает сульфат магния [Царенко].Поддержание ОЦК (кристаллоиды, коллоиды)
Устранение судорожной активности
Поддержание нормальной температуры тела
Слайд 22
Вторая группа
Возвышенное положение (30°) головы и туловища
(только при стабильном АД и нормальном ОЦК)
Использование умеренной гипервентиляции,
применение диуретиков (Фуросемид (лазикс) в дозе 0,5-1 мг/кг; болюсное введение маннитола (по последним данным не рекомендован) доза от 1,0 до 0,25 г/кг ); применение гипертонического раствора NaCl [Ошоров] Профилактическое использование гипервентиляции (рСО2 35 mmHg) в течение первых 24 часов после тяжелой ЧМТ, требует тщательного мониторинга газового состава крови поскольку может привести к ухудшению церебральной перфузии
Слайд 25
Третья группа
В эту группу входят:
Барбитураты (пентобарбитал по
10 мг/кг каждые 30 минут или 5 мг/кг каждый
час, предварительно разделив на 3 дозы или при непрерывном введении - 1 мг/кг/час)Аналогичным эффектом снижения ВЧД, и влиянием на метаболизм мозга и МК обладает анестетик другого класса – пропофол
Глубокая гипервентиляция
Гипотермия ниже 36° С
Слайд 26
Выводы
Таким образом, основными компонентами интенсивной терапии, позволяющими предупредить
или уменьшить степень внутричерепной гипертензии при тяжелой ЧМТ являются:
Мониторинг
ВЧД, с поддержанием церебрального перфузионного давления,Устранение судорожных проявлений
Устранение двигательного возбуждения
Борьба с гипертермией
Устранение причин нарушающих венозный отток из полости черепа
Если перечисленные выше компоненты интенсивной терапии не привели к нормализации ВЧД или не обеспечили поддержания нормального ВЧД, то используют следующие методы:
Фракционное выведение ликвора из желудочков мозга
Болюсное введение маннитола (доза от 1,0 до 0,25 г/кг)
Умеренную гипервентиляцию
Слайд 27
Литература
Потапов А.А., Амчеславский В.Г., Гайтур Э.И., Парфенов А.Л.,
Островский А.Ю., Филимонов Б.А.
НИИ нейрохирургии им.Н.Н.Бурденко РАМН, Москва;
Cottrell J.
E., Smith D. S. Anesthesia and neurosurgery, 2001 – 784 p.Rosner M.J., Daughton S. Cerebral perfusion pressure management in head injury.// J. Trauma. 1990. V.30. p.933-941.
Rosner M.J., Rosner S.D., Johnson A.H. Cerebral perfusion pressure: management protocol and14 clinical results.// J. Neurosurg. 1995. V.83. p.949-962.
Schwab S. The value of intracranial pressure monitoring in acute hemispheric stroke.// Neurology.1996. V.47. p.393–398.