- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Острый коронарный синдром ОСТРЫЙ КОРОНАРНЫЙ СИНДРОМ
Содержание
- 2. Под термином “острый коронарный синдром” (ОКС) подразумевается
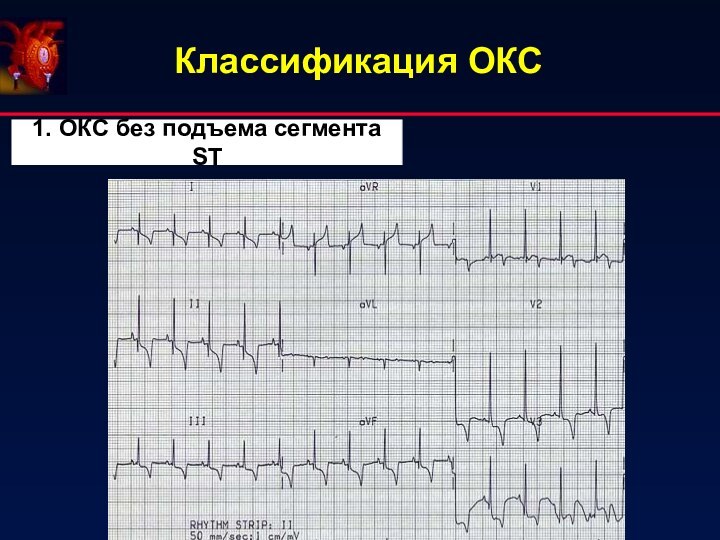
- 3. Классификация ОКС 1. ОКС без подъема сегмента ST
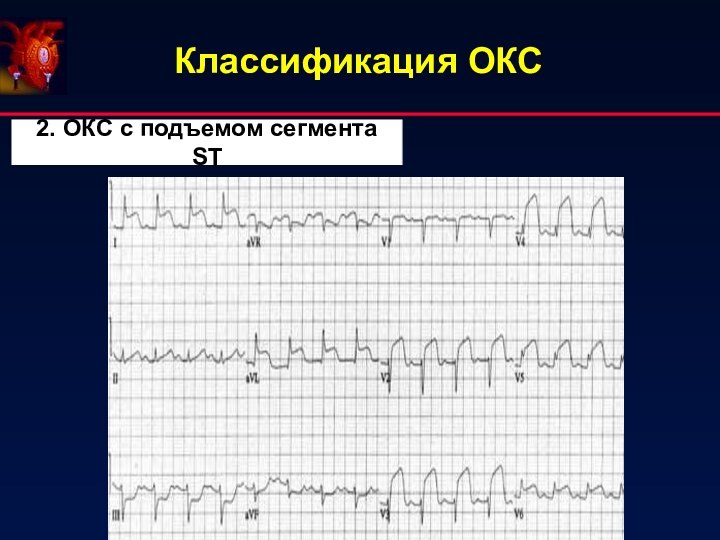
- 4. Классификация ОКС 2. ОКС с подъемом сегмента ST
- 5. Исходы ОКС ОКСБез подъема STС подъемом STНестабильная
- 6. Патогенез ОКС Формирование бляшки(липиды, другие факторы риска)
- 7. Патогенез ОКС Формирование бляшки(липиды, другие факторы риска)Воспаление(ЛПНП, инфекция?)
- 8. Патогенез ОКС Формирование бляшки(липиды, другие факторы риска)Воспаление(ЛПНП, инфекция?)Разрыв бляшки(макрофаги, металлопротеиназы)Тромбоз
- 9. Виды бляшек Falk E, et al. Circulation. 1995;92:657-671СтабильнаяНестабильнаяТолстая фиброзная капсулаТонкая фиброзная капсулаТромбоцитыЛипидная сердцевинаКлетки воспаленияЭндотелийПросвет
- 10. Патогенетические аспекты ОКС с подъемом сегмента ST
- 11. ОКС без подъема сегмента ST: картина коронарного
- 12. Патогенетические аспекты ОКС без подъема сегмента ST
- 13. Диагностика ОКСОценка наличия клинических признаков, свидетельствующих о
- 14. Регистрация стандартной ЭКГ в 12-отведениях, при
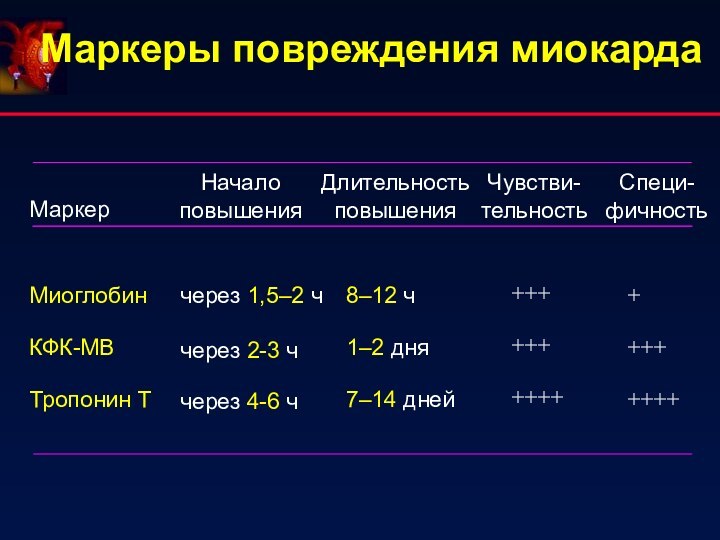
- 15. Маркеры повреждения миокарда
- 16. Причины загрудинных болей (данные Michigan Research Network
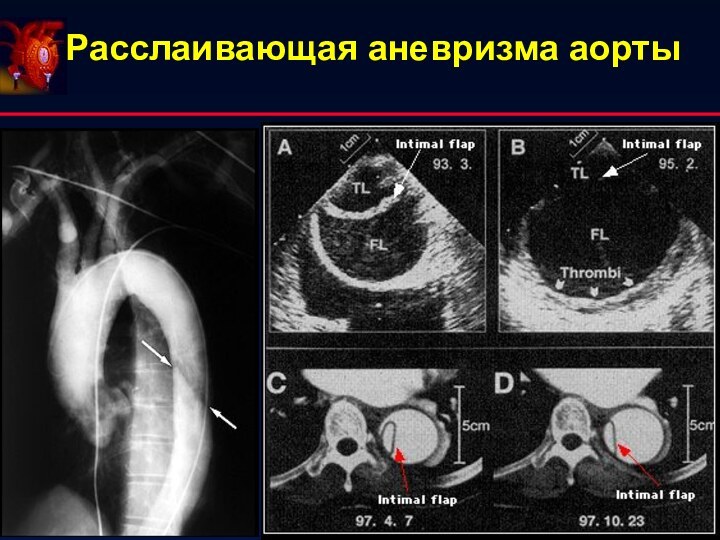
- 17. Расслаивающая аневризма аорты ПерикардитыБоли в грудной клетке: неишемические кардиальные причины
- 18. Расслаивающая аневризма аортыДля постановки диагноза важными являются:1.
- 19. Расслаивающая аневризма аортыДля постановки диагноза важными являются:2.
- 20. Расслаивающая аневризма аорты
- 21. Острый перикардитДля постановки диагноза важными являются:1. Жалобы:
- 22. Острый перикардитДля постановки диагноза важными являются:1. Жалобы:
- 23. Для постановки диагноза важными являются:3. ЭКГ-диагностика: подъем
- 24. Тромбоэмболия легочной артерии Плевриты Пневмонии ПневмотораксБоли в грудной клетке: бронхо-легочные причины
- 25. Тромбоэмболия легочной артерииДля постановки диагноза важными являются:1.
- 26. Плевриты, пневмонииДля постановки диагноза важными являются:1. Жалобы:
- 27. Спонтанный пневмотораксДля постановки диагноза важными являются:1. Жалобы:
- 28. ГЭРБ Грыжа пищеводного отверстия диафрагмы Гастриты,
- 29. Гастро-эзофагеальная рефлюксная болезнь (ГЭРБ)Для постановки диагноза важными
- 30. Грыжа пищеводного отверстия диафрагмыДля постановки диагноза важными
- 31. Остеохондроз Костохондрит Шейно-плечевой синдром (сдавление подключичных
- 32. Лечебная тактика при ОКС
- 33. Рекомендации AHA/ACC (США) по лечению ОКС с
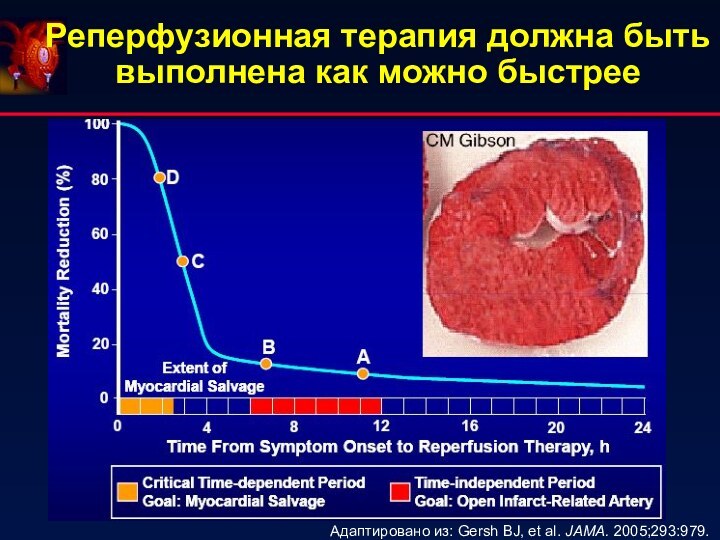
- 34. Реперфузионная терапия должна быть выполнена как можно быстрееАдаптировано из: Gersh BJ, et al. JAMA. 2005;293:979.
- 35. Эффективность восстановления кровотока и прогноз% пациентовСмертность, 6
- 36. Методы восстановления кровотока в инфаркт-связанной артерииФерментативное разрушение
- 37. Адаптировано из: Antman M. et al. J
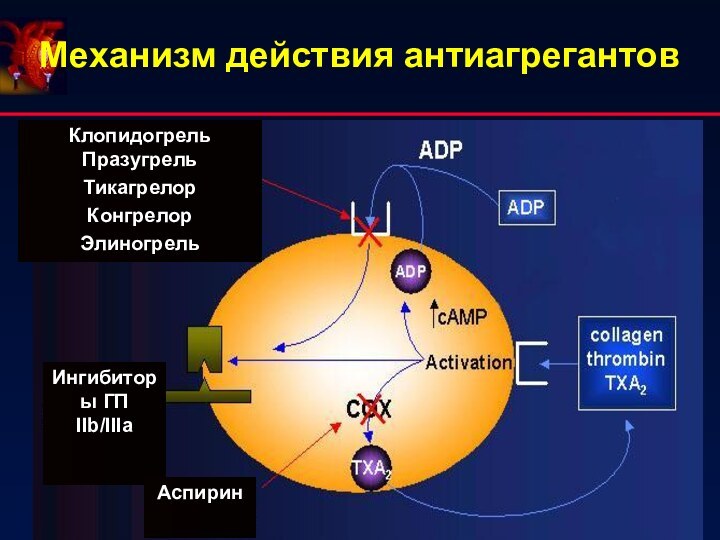
- 38. Механизм действия антиагрегантов
- 39. Антиагреганты при тромболитической терапииАдаптировано из: ESC, 2008.
- 40. Антиагреганты при ЧКВ
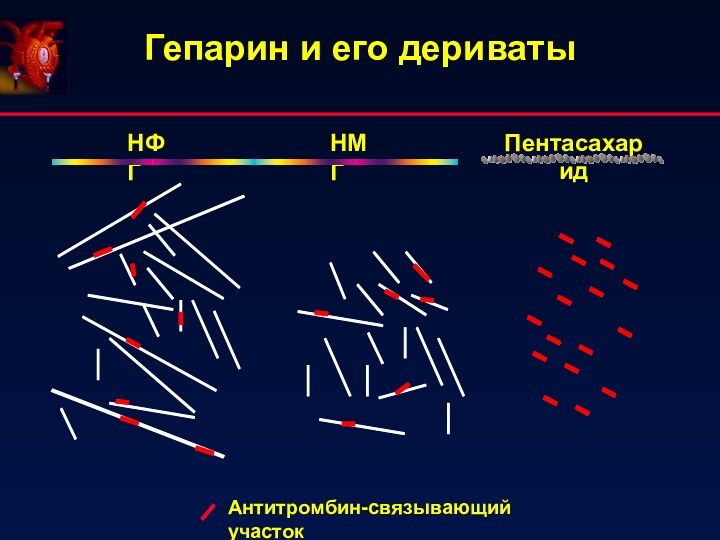
- 41. Гепарин и его дериваты Антитромбин-связывающий участок
- 42. Антиагреганты при ОКС с подъемом сегмента ST (консервативная тактика)Адаптировано из: ESC, 2008.
- 43. Адаптировано из: ESC, 2008.Медикаментозная терапия при ОКС с подъемом сегмента ST в стационаре
- 44. Интервенционные технологии в лечении пациентов с ОКС
- 45. ОКС без подъема сегмента ST: принципы отбора
- 46. ОКС без подъема сегмента ST: приципы отбора
- 48. Риск, оцениваемый по шкале GRACEНизкий риск –
- 49. Назначение антиагрегантов при ОКС без ↑ ST1.
- 50. Назначение антикоагулянтов при ОКС без ↑ ST
- 51. Скачать презентацию
- 52. Похожие презентации

































Слайд 5
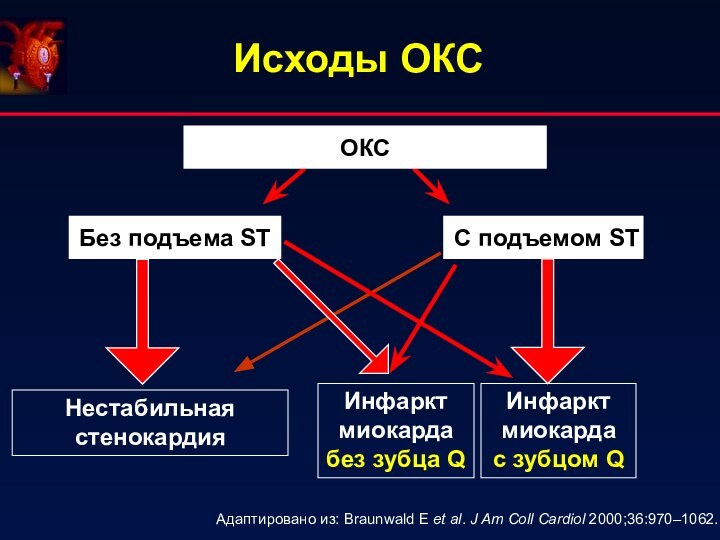
Исходы ОКС
ОКС
Без подъема ST
С подъемом ST
Нестабильная стенокардия
Инфаркт
миокарда без зубца Q
Адаптировано из: Braunwald E et al.
J Am Coll Cardiol 2000;36:970–1062.Инфаркт миокарда
с зубцом Q
Слайд 8
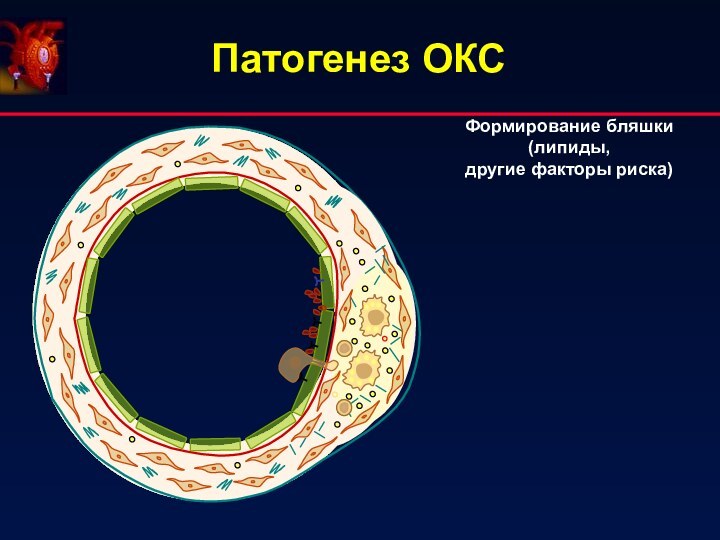
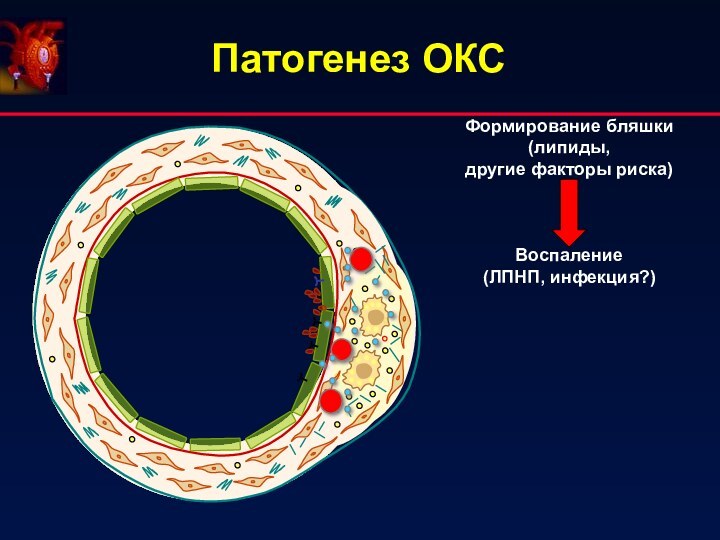
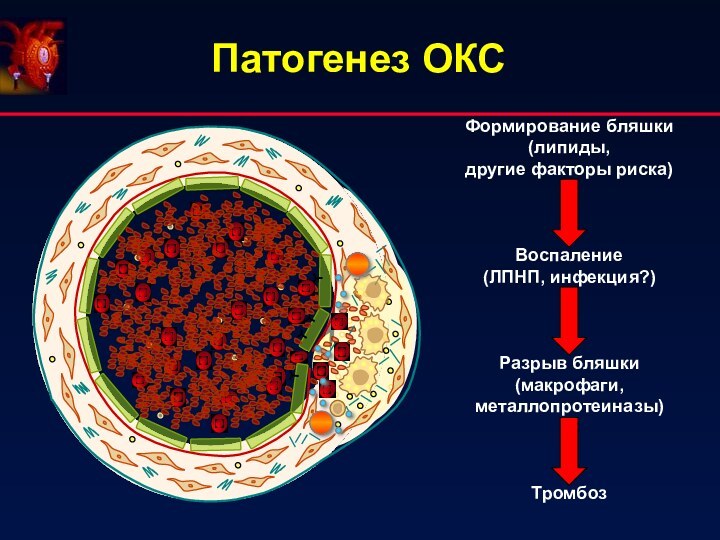
Патогенез ОКС
Формирование бляшки
(липиды,
другие факторы риска)
Воспаление
(ЛПНП, инфекция?)
Разрыв
бляшки
(макрофаги, металлопротеиназы)
Тромбоз
Слайд 9
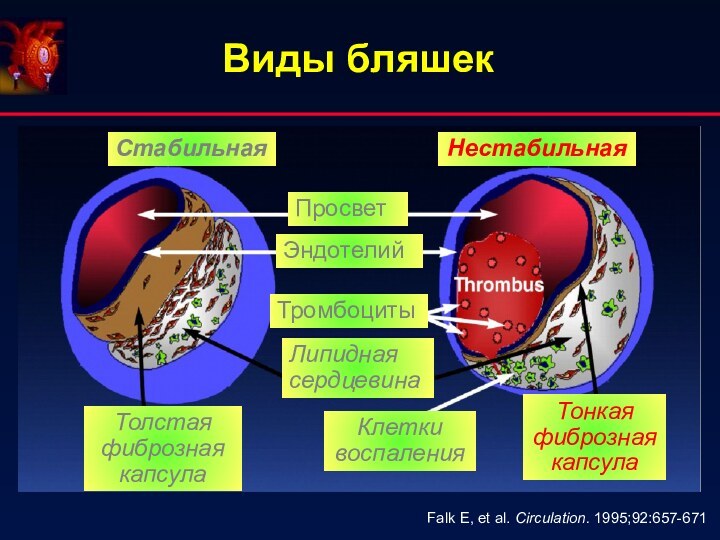
Виды бляшек
Falk E, et al. Circulation.
1995;92:657-671
Стабильная
Нестабильная
Толстая фиброзная капсула
Тонкая фиброзная капсула
Тромбоциты
Липидная сердцевина
Клетки воспаления
Эндотелий
Просвет
Слайд 10
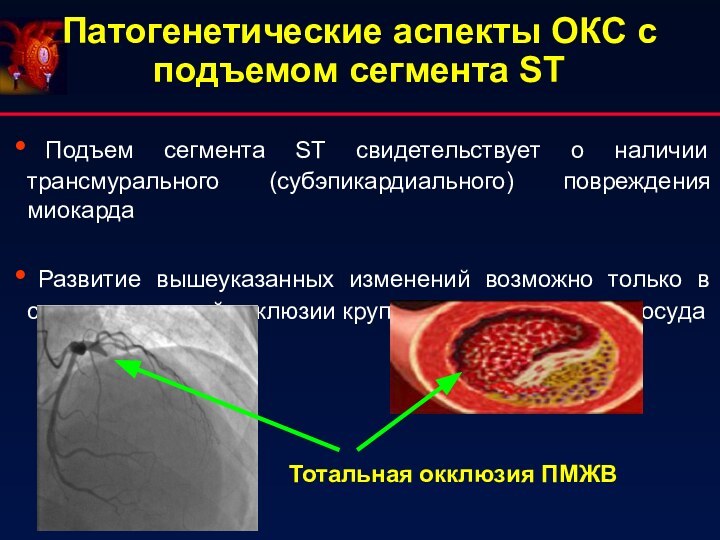
Патогенетические аспекты ОКС с подъемом сегмента ST
Подъем сегмента ST свидетельствует о наличии трансмурального (субэпикардиального) повреждения
миокардаРазвитие вышеуказанных изменений возможно только в случае тотальной окклюзии крупного магистрального сосуда
Тотальная окклюзия ПМЖВ
Слайд 11
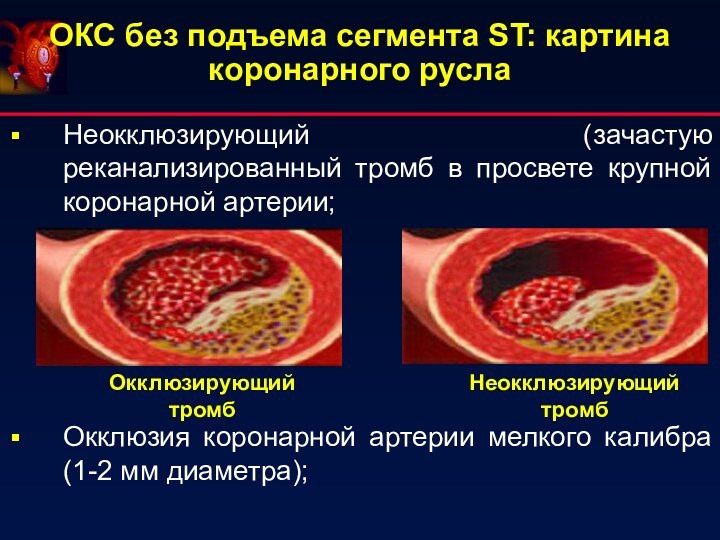
ОКС без подъема сегмента ST: картина коронарного русла
Неокклюзирующий
(зачастую реканализированный тромб в просвете крупной коронарной артерии;
Окклюзия коронарной
артерии мелкого калибра (1-2 мм диаметра);Окклюзирующий
тромб
Неокклюзирующий
тромб
Слайд 12
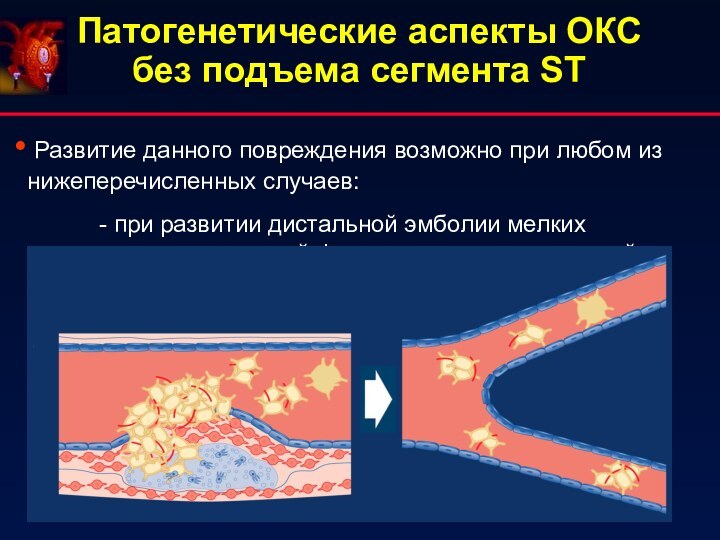
Патогенетические аспекты ОКС без подъема сегмента ST
Развитие данного повреждения возможно при любом из нижеперечисленных случаев:
-
при развитии дистальной эмболии мелких сосудистых ветвей фрагментами поврежденной бляшки, либо тромбоцитарными агрегатами
Слайд 13
Диагностика ОКС
Оценка наличия клинических признаков, свидетельствующих о “нестабильности”
состояния больного:
Появление эпизодов стенокардии de novo
Учащение эпизодов
стенокардии при привычной физической нагрузкеУвеличение продолжительности болевых приступов (появление затяжных ангинозных приступов длительностью 20-30 мин и более свидетельствует о развитии инфаркта миокарда)
Снижение толерантности к физической нагрузке: появление приступов при меньших физических нагрузках или в покое
Снижение эффективности от приема нитропрепаратов
Слайд 14
Регистрация стандартной ЭКГ в 12-отведениях, при возможности
– постоянное мониторирование ЭКГ при помощи кардиомониторов.
Определение
маркеров повреждения миокарда (в динамике):1. КФК-МВ
2. Миоглобин
3. Тропонин Т или I
Диагностика ОКС
Слайд 16 Причины загрудинных болей (данные Michigan Research Network Primary
Care Practices)
Мышечно - скелетные (в т.ч. костохондрит) 36 %
Желудочно - кишечные 19 %
Кардиальные 16 %
- стабильная стенокардия 10,5 %
- нестабильная стенокардия / ИМ 1,5 %
- другие кардиальные 3,8 %
Психогенные 8 %
Бронхо - легочные 5 %
Другие / неясного генеза 16 %
Адаптировано из: Klinkman MS et al. J Fam Pract 1994;38:345.
Слайд 17
Расслаивающая аневризма аорты
Перикардиты
Боли в грудной
клетке: неишемические кардиальные причины
Слайд 18
Расслаивающая аневризма аорты
Для постановки диагноза важными являются:
1. Жалобы:
внезапно возникшая острая раздирающая (режущая, царапающая) боль в
грудной клетке, иррадиирующая в спину;высокое АД;
ассимметрия пульса и АД (между левой и правой верхними конечностями);
неврологические расстройства, обмороки
Слайд 19
Расслаивающая аневризма аорты
Для постановки диагноза важными являются:
2. ЭКГ-диагностика:
нет изменений на ЭКГ
3. R-графия ОГК: расширение (выбухание) тени
аорты / средостения, часто в сочетании с плевритом4. Данные лабораторных методов: нет маркеров некроза миокарда
5. Данные лабораторных методов: спиральной КТ или МРТ с контрастированием, аортографии, трансторакальной и чреспищеводной Эхо-КГ.
Слайд 21
Острый перикардит
Для постановки диагноза важными являются:
1. Жалобы:
вариабельная по интенсивности боль в грудной клетке, иногда иррадиирующая
в шею, плечо, усиливающаяся при движении грудной клетки, кашле, дыхании, положении на спине. Боль уменьшается при наклоне вперед в положении сидя.
Слайд 22
Острый перикардит
Для постановки диагноза важными являются:
1. Жалобы:
одышка;
лихорадка, недомогание, миалгия, озноб, слабость, сухой кашель;
тахикардия
2.
Физикальные методы: приглушенность тонов сердца, шум трения перикарда
Слайд 23
Для постановки диагноза важными являются:
3. ЭКГ-диагностика: подъем сегмента
ST в подавляющем большинстве отведений, без реципрокности. Снижен вольтаж
комплекса QRS, зубец Q отсутствует4. R-графия ОГК: быстро нарастающее изменение тени сердца
5. Данные лабораторных методов: лейкоцитоз, повышение СОЭ
6. Эхо-КГ: наличие жидкости в полости перикарда.
Острый перикардит
Слайд 24
Тромбоэмболия легочной артерии
Плевриты
Пневмонии
Пневмоторакс
Боли в
грудной клетке: бронхо-легочные причины
Слайд 25
Тромбоэмболия легочной артерии
Для постановки диагноза важными являются:
1. Жалобы:
одышка, реже - боль в грудной клетке, сердцебиение
2.
ЭКГ-диагностика: тахикардия, отклонение ЭОС вправо, смещение переходной зоны влево, симптом Q3-S1, инверсия зубцов Т в отведениях V1–V3, Р-pulmonale, блокада ПНПГ3. Данные лабораторных методов: повышение уровня Д-димера > 0,5 мг/л, нет маркеров некроза миокарда
4. Данные лабораторных методов: УЗИ сердца вентиляционно-перфузионной сцинтиграфии легких, спиральной КТ с контрастированием, ангиопульмонографии, рентгенографии легких, наличие тромбов в венах нижних конечностей
Слайд 26
Плевриты, пневмонии
Для постановки диагноза важными являются:
1. Жалобы:
острая боль на вдохе, иногда одышка, кашель (сухой или
влажный);лихорадка, недомогание, озноб, слабость;
2. Физикальные методы: ослабление везикулярного дыхания, сухие и влажные хрипы, крепитация, шум трения плевры
3. R-графия ОГК
4. Данные лабораторных методов: лейкоцитоз, повышение СОЭ
Слайд 27
Спонтанный пневмоторакс
Для постановки диагноза важными являются:
1. Жалобы:
основной симптом - нарастающая одышка;
2. Физикальные методы: ослабление везикулярного
дыхания3. R-графия ОГК
Слайд 28
ГЭРБ
Грыжа пищеводного отверстия диафрагмы
Гастриты, язвенная
болезнь
Панкреатиты
Заболевания гепато-билиарного тракта
Боли в грудной клетке: желудочно-кишечные
причины
Слайд 29
Гастро-эзофагеальная рефлюксная болезнь (ГЭРБ)
Для постановки диагноза важными являются:
1.
Жалобы:
жгучие боли в области мечевидного отростка, диспепсия,
отрыжка, изжога2. Данные инструментальных методов: pH-метрия, ФГДС, УЗИ ОБП
Слайд 30
Грыжа пищеводного отверстия диафрагмы
Для постановки диагноза важными являются:
1.
Жалобы:
боли ноющие, иногда загрудинной локализации, появляющиеся после
приема пищи, в горизонтальном положении, часто - в ночное время. Исчезают в вертикальном положении, при ходьбе, после отрыжки2. Данные инструментальных методов: рентгеноскопия с барием
Слайд 31
Остеохондроз
Костохондрит
Шейно-плечевой синдром (сдавление подключичных сосудов
и плечевого сплетения добавочным ребром или гипертрофированной передней лестничной
мышцей)Перелом ребер
Артриты грудинно-реберных сочленений
Herpes zoster
Боли в грудной клетке: мышечно- скелетные причины
Слайд 32
Лечебная тактика при ОКС
ОКС
С
подъемом ST Без подъема ST Купирование болевого приступа
Реперфузия (механическая, фармакологическая)
Стабилизация бляшки
Ограничение зоны повреждения миокарда
Купирование болевого приступа
Реперфузия (механическая)
Стабилизация бляшки
Ограничение зоны повреждения миокарда
Слайд 33 Рекомендации AHA/ACC (США) по лечению ОКС с подъемом
ST (2004)
Восстановление проходимости инфаркт-связанной артерии – важнейший принцип лечения
больных с ОКС с подъемом сегмента STАдаптировано из: Antman M. et al. J Am Coll Cardiol 2004;44:671–719.
Слайд 34
Реперфузионная терапия должна быть выполнена как можно быстрее
Адаптировано
из: Gersh BJ, et al. JAMA. 2005;293:979.
Слайд 35
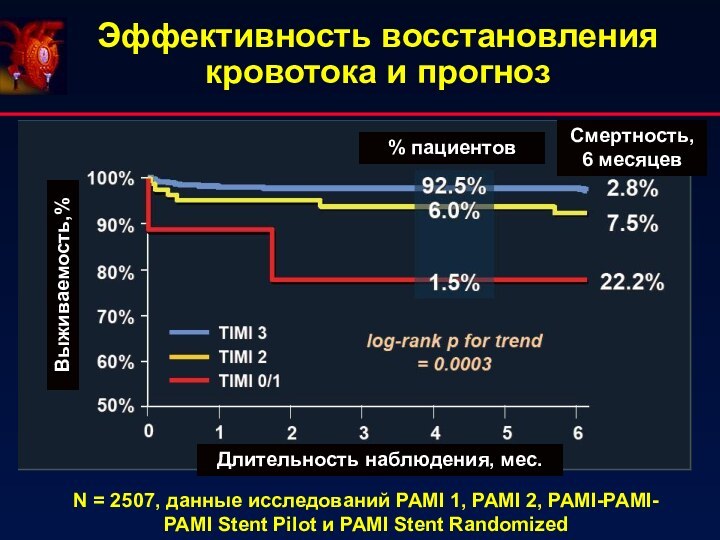
Эффективность восстановления кровотока и прогноз
% пациентов
Смертность, 6 месяцев
Длительность
наблюдения, мес.
Выживаемость,%
N = 2507, данные исследований PAMI 1, PAMI
2, PAMI-PAMI-PAMI Stent Pilot и PAMI Stent Randomized
Слайд 36
Методы восстановления кровотока в инфаркт-связанной артерии
Ферментативное разрушение тромботических
масс - тромболизис;
Механическое разрушение тромботических масс – первичная ангиопластика
(со стентированием или без него).Адаптировано из: Antman M. et al. J Am Coll Cardiol 2004;44:671–719.
Слайд 37 Адаптировано из: Antman M. et al. J Am
Coll Cardiol 2004;44:671–719.
ОКС с подъемом сегмента ST
Стабилизация бляшки
Применение антиагрегантовПрименение антикоагулянтов
Применение статинов
Слайд 42 Антиагреганты при ОКС с подъемом сегмента ST (консервативная
тактика)
Адаптировано из: ESC, 2008.
Слайд 43
Адаптировано из: ESC, 2008.
Медикаментозная терапия при ОКС с
подъемом сегмента ST в стационаре
Слайд 44 Интервенционные технологии в лечении пациентов с ОКС без
подъема сегмента ST
Консервативная стратегия: исключительно медикаментозная терапия, коронарография, коронарная
ангиопластика и КШ во время нахождения пациента в стационаре не выполняютсяИнвазивная стратегия: медикаментозная терапия + коронарография в процессе нахождения пациента в стационаре (при необходимости – последующее экстренное проведение коронарной ангиопластики или КШ)
Слайд 45 ОКС без подъема сегмента ST: принципы отбора пациентов
для проведения коронарографии
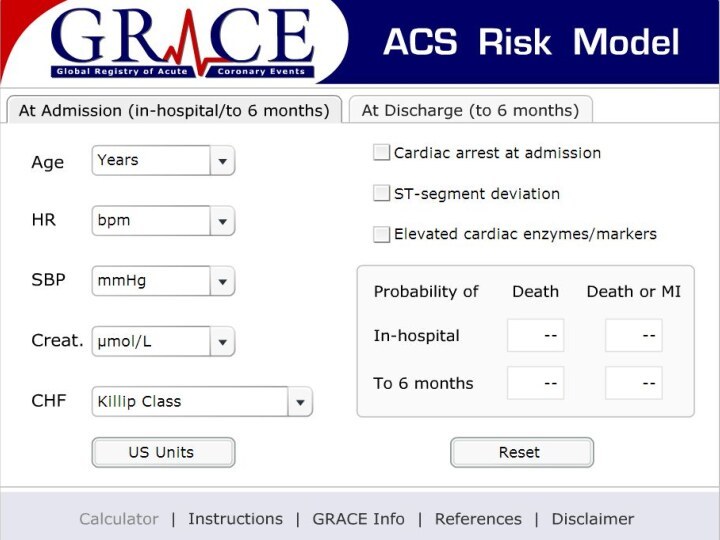
Решение о необходимости и экстренности проведения коронарографии
у пациентов с ОКС без подъема сегмента ST определяется после проведения стратификации риска по шкале GRACE;Шкала GRACE позволяет оценить риск развития негативных СС-исходов в процессе госпитального лечения (при условии выбора консервативной стратегии) и в течение первых 6-ти месяцев у пациентов с ОКС без подъема сегмента ST;
Слайд 46 ОКС без подъема сегмента ST: приципы отбора пациентов
для проведения коронарографии
При стратификации риска развития ближайших негативных исходов
по шкале GRACE оцениваются 8 клинических признаков, определяемых как можно ранее с момента поступления пациента в стационарАвтоматическая калькуляция шкалы GRACE доступна на сайте www.outcomes-umassmed.org/grace/
Слайд 48
Риск, оцениваемый по шкале GRACE
Низкий риск – смертность
менее 1%, количество баллов по шкале GRACE менее 109;
Средний
риск – смертность от 1% до 3%; количество баллов по шкале GRACE от 109 до 140;Высокий риск – смертность более 3%; количество баллов по шкале GRACE более 140.
Слайд 49
Назначение антиагрегантов при ОКС без ↑ ST
1. Аспирин:
начальная доза 150-325 мг (разжевать) с последующей дозировкой 75-100
мг/сутки пожизненно.2. Клопидогрель 300 мг/сут. (начальная доза) с последующим приемом 75 мг/сутки в течение 1-12 месяцев (при консервативной тактике). Если планируется ранняя инвазавная тактика, нагрузочная доза клопидогреля составляет 600 мг. Назначается совместно с аспирином.
3. Если пациентам планируется проведение КШ, антиагреганты следует отменить за 5 дней до операции.
Адаптировано из: Bassand J.-P. et al. Eur Heart J 2007.
Слайд 50 Назначение антикоагулянтов при ОКС без ↑ ST (консервативная
тактика)
Нефракционированный гепарин – в начале процедуры в/в болюсно из
расчета 60-70 ЕД/кг (но не более 5000 ЕД) с последующей инфузией 12-15 ЕД/кг/ч (но не более 1000 ЕД/ч) под контролем АЧТВ 2-5 дней.Фондопаринукс 2,5 мг п/к 1 раз/сутки 2-5 дней.
Эноксапарин 1 мг/кг п/к 2 раза/сутки 2-5 дней.
Фрагмин 120 ЕД п/к 2 раза/сутки 2-5 дней.
Фраксипарин 86 ЕД п/к 2 раза/сутки 2-5 дней.
Адаптировано из: Bassand J.-P. et al. Eur Heart J 2007.