- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Ожирение и метаболический синдром
Содержание
- 2. ОжирениеОжирение - гетерогенное хроническое системное заболевание, сопровождающееся
- 3. Метаболический синдромМС - комплекс часто сочетающихся с
- 4. Основные компоненты МС:висцеральное ожирение; инсулинорезистентность; гиперинсулинемия; нарушение
- 5. ЭтиологияОжирение подразделяется на алиментарно-конституциональное и симптоматическое.По характеру
- 7. Классификация ожиренияАлиментарно-конституциональное(экзогенно-конституциональное)Гиноидное (нижний тип, ягодичнобедренное)Андроидное (верхний тип,
- 8. ПатогенезГенетическая предрасположенность (25-70 %). Наиболее вероятно, предрасположенность
- 9. ПатогенезАлиментарные факторы: избыточная калорийность пищи (включающая большое
- 10. ПатогенезНарушение пищевого поведения. Здесь большое значение имеют
- 11. ПатогенезНедостаточная физическая активность.
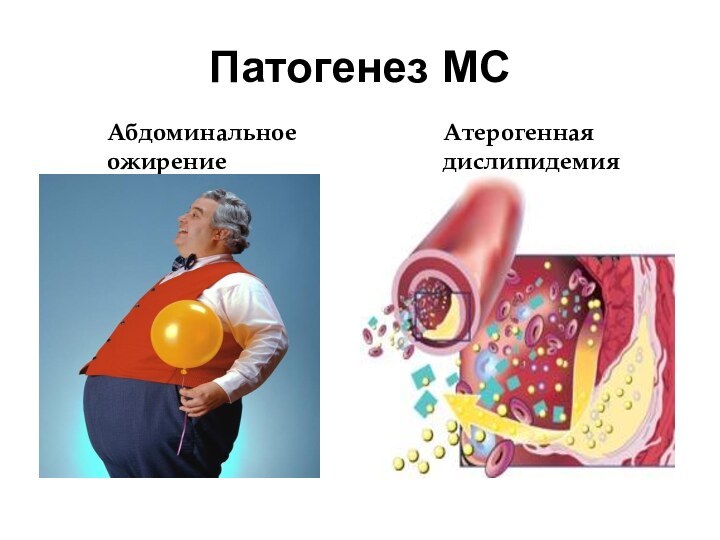
- 12. Патогенез МСАбдоминальное ожирениеАтерогенная дислипидемия
- 13. ЭпидемиологияРаспространенность ожирения около 30 % населения, метаболического
- 14. Основные клинические проявленияартериальная гипертензия, ИБС, дислипидемия, гиперкоагуляция,
- 15. Диагностика1. Осмотр, взвешивание, оценка индекса массы тела
- 16. ДиагностикаОсмотр, взвешивание, оценка индекса массы тела (ИМТ),
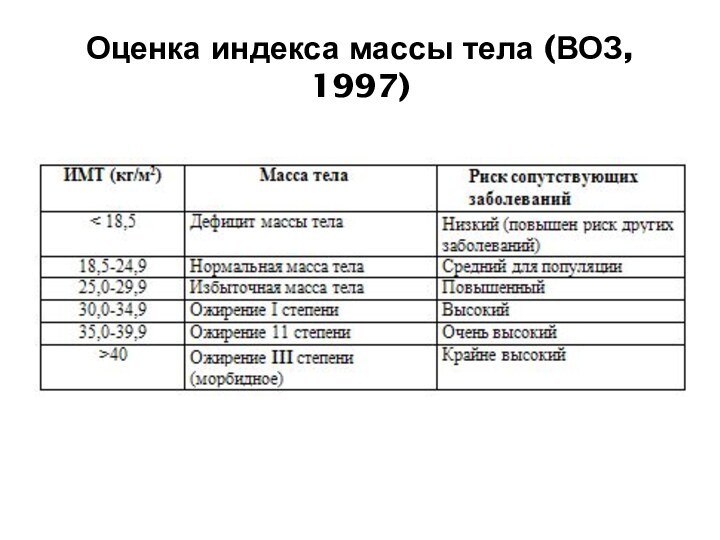
- 17. Оценка индекса массы тела (ВОЗ, 1997)
- 18. ДиагностикаИзучение особенностей питания (пациента просят предоставить записи
- 19. ДиагностикаДиагностика осложнений и компонентов метаболического синдрома (уровень гликемии, липидный спектр и т.д.).
- 20. Диагностика МССогласно критериям Международной Федерации Диабета (IDF,
- 21. Лечение1. Гипокалорийная диета, расширение физической активности;2. Орлистат,
- 22. ПрогнозСмертность при морбидном ожирении в возрасте 25—30
- 23. Скачать презентацию
- 24. Похожие презентации
ОжирениеОжирение - гетерогенное хроническое системное заболевание, сопровождающееся отложением избытка жира в организме, развивающееся в результате дисбаланса потребления и расхода энергии преимущественно у лиц с генетической предрасположенностью.



















Слайд 2
Ожирение
Ожирение - гетерогенное хроническое системное заболевание, сопровождающееся отложением
Слайд 3
Метаболический синдром
МС - комплекс часто сочетающихся с ожирением
заболеваний, осложнений и метаболических расстройств.
Cиндром X, синдром инсулинорезистентности.
По
числу входящих в него основных факторов риска развития ИБС (верхний тип ожирения, нарушенная толерантность к углеводам, гиперлипидемия, артериальная гипертензия) его обозначают как «смертельный квартет».
Слайд 4
Основные компоненты МС:
висцеральное ожирение;
инсулинорезистентность;
гиперинсулинемия;
нарушение толерантности
к глюкозе или сахарный диабет 2 типа;
атерогенная дислипидемия;
артериальная гипертензия;
гиперандрогения у женщин.
Слайд 5
Этиология
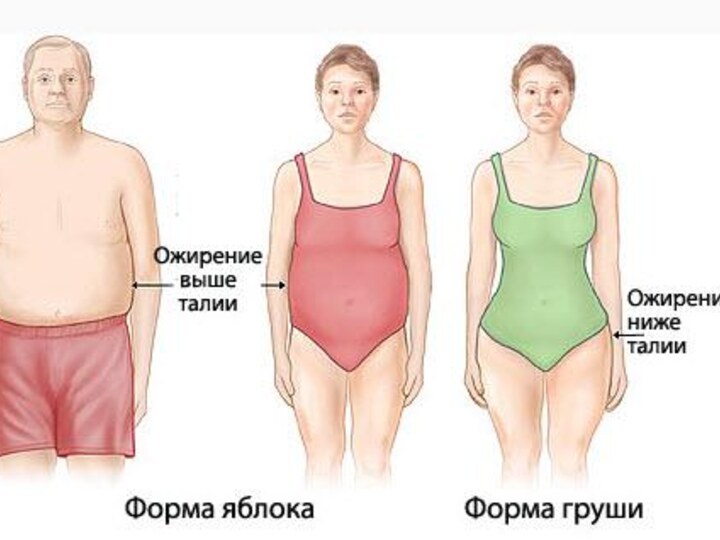
Ожирение подразделяется на алиментарно-конституциональное и симптоматическое.
По характеру распределения
жира выделяют гиноидное (женский тип, форма груши) и андроидное
(мужской тип, форма яблока, висцеральное) ожирение.
Слайд 7
Классификация ожирения
Алиментарно-конституциональное
(экзогенно-конституциональное)
Гиноидное (нижний тип, ягодичнобедренное)
Андроидное (верхний тип, абдоминальное,
висцеральное)
С отдельными компонентами метаболического синдрома
С развернутой симптоматикой метаболического синдрома
С
синдромом Пиквика (сонных апноэ)С выраженными нарушениями пищевого поведения
Синдром ночной еды
Сезонные аффективные колебания с гиперфагической реакцией на стресс
Пубертатно-юношеское ожирение
Симптоматическое ожирение
С установленным генетическим дефектом
В составе известных генетических синдромов
Генетические дефекты структур регуляции жирового обмена
Церебральное (адипозогенитальная дистрофия, синдром
Бабинского-Пехкранца-Фрелиха)
Опухоли головного мозга, других церебральных структур
Диссеминация системных поражений, инфекционные заболевания
Гормонально-неактивные опухоли гипофиза, синдром «пустого» турецкого седла, синдром «псевдоопухоли»
На фоне психических заболеваний
Эндокринные заболевания (гипотиреоз, гипогонадизм, синдром Кушинга и др.)
Слайд 8
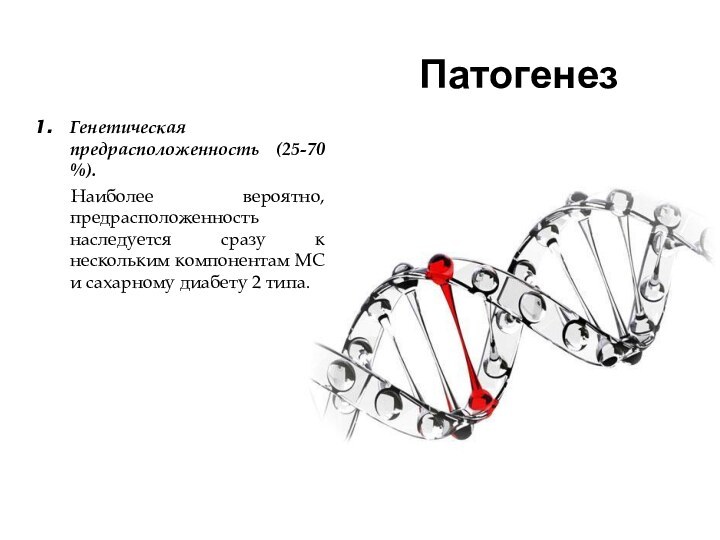
Патогенез
Генетическая предрасположенность (25-70 %).
Наиболее вероятно, предрасположенность наследуется
сразу к нескольким компонентам МС и сахарному диабету 2
типа.
Слайд 9
Патогенез
Алиментарные факторы: избыточная калорийность пищи (включающая большое количество
жиров и алкоголя) с преобладанием ее вечернего приема.
Слайд 10
Патогенез
Нарушение пищевого поведения. Здесь большое значение имеют семейные
и национальные стереотипы питания (культ еды), которые передаются из
поколения в поколение. Поскольку пищевое поведение тесно связано с психической активностью, предполагается, что изменения в этой сфере могут быть связаны с нарушениями обмена серотонина и рецепции эндорфинов. В этом случае употребление углеводистых продуктов является своеобразным допингом, а ожирение имеет сходство с такими болезнями, как алкоголизм и наркомания. Многие люди используют прием пищи для успокоения в трудных жизненных ситуациях (гиперфагическая реакция на стресс).
Слайд 13
Эпидемиология
Распространенность ожирения около 30 % населения, метаболического синдрома
15—25 %; определяется у 95 % лиц с висцеральным
ожирением
Слайд 14
Основные клинические проявления
артериальная гипертензия,
ИБС,
дислипидемия,
гиперкоагуляция,
сахарный
диабет 2 типа с его поздними осложнениями,
нарушение толерантности
к углеводам, синдром апноэ во сне,
легочное сердце,
желчно-каменная болезнь,
синдром поликистоэных яичников,
мочекаменная болезнь,
остеоартроз тазобедренных и коленных суставов;
апатия,
сонливость,
быстрая утомляемость,
депрессия,
социальная дезадаптация.
Слайд 15
Диагностика
1. Осмотр, взвешивание, оценка индекса массы тела (ИМТ),
измерение при помощи сантиметровой ленты окружности талии и бедер,
их соотношения.2. Метаболический синдром диагностируется при сочетании висцерального ожирения с одним из следующих изменений: триглицериды Т ЛПВП1, АДТ, гипергликемия или сахарный диабет 2 типа.
3. Изучение особенностей питания и физической активности.
4. Диагностика осложнений и компонентов метаболического синдрома.
Слайд 16
Диагностика
Осмотр, взвешивание, оценка индекса массы тела (ИМТ), измерение
при помощи сантиметровой ленты окружности талии и бедер.
ИМТ
рассчитывается как масса тела в килограммах, деленная на рост человека в метрах, возведенный в квадрат.Измерение окружности талии (ОТ) производится на середине расстояния между подреберьем и тазовой костью по срединно-подмышечной линии. В норме ОТ у женщин не более 80 см, у мужчин — 94 см.
Окружность бедер (ОБ) измеряется ниже больших бедренных бугров. Ожирение расценивается как абдоминальное при соотношении ОТ/ОБ свыше 0,85 у женщин и свыше 1,0 у мужчин.
Слайд 18
Диагностика
Изучение особенностей питания (пациента просят предоставить записи о
съеденной пище за несколько дней) и физической активности.
Пациенты,
как правило, убеждены, что едят мало и подчеркивают, что утром они вообще не едят. На работе больные начинают «перекусывать», обычно это калорийная пища с высоким содержанием жиров. Нередко больные жуют во время работы автоматически, не замечая этого; едят при волнении, перед сном и ночью. День, как правило, заканчивается обильным ужином незадолго до сна. Большинство пациентов не принимают во внимание высокую калорийность алкогольных напитков.
Слайд 19
Диагностика
Диагностика осложнений и компонентов метаболического синдрома (уровень гликемии,
липидный спектр и т.д.).
Слайд 20
Диагностика МС
Согласно критериям Международной Федерации Диабета (IDF, 2005),
диагноз МС устанавливается при наличии центрального ожирения (окружность талии
> 94 см для европеоидов мужчин и > 80 см для женщин) в сочетании с любыми двумя из четырех нижеследующих изменений:увеличение уровня триглицеридов (ТГ) >150 мг/дл (1,7 ммоль/л) или специфическое лечение этого нарушения
снижение содержания липопротеидов высокой плотности (ЛПВП): < 40 мг/дл (1,03 ммоль/л) у мужчин и<50 мг/дл (1,29 ммоль/л) у женщин, или специфическое лечение этого нарушения
повышение артериального давления (АД): систолическое АД > 130 или диастолическое АД > 85 мм ст. ст. или лечение ранее диагностированной артериальной гипертензии
повышение глюкозы натощак в плазме > 5,6 ммоль/л или ранее диагностированный сахарный диабет 2 типа.
Слайд 21
Лечение
1. Гипокалорийная диета, расширение физической активности;
2. Орлистат, сибутрамин;
3.
Коррекция липидного спектра;
4. Гипотензивная терапия;
5. Лечение сахарного диабета 2
типа и нарушения толерантности к углеводам;6. Хирургическое лечение: формирование малого желудка (гастропластика), обходное шунтирование желудка, резекция части тонкой кишки и прочее.
Слайд 22
Прогноз
Смертность при морбидном ожирении в возрасте 25—30 лет
в 12 раз выше, чем у людей с нормальной
массой тела.При похудении на 10 % и более общая смертность снижается на 20 %.