- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Патофизиология сахарного диабета
Содержание
- 2. Diabetes (греч.) - проходить сквозьСахарный диабет –
- 3. Этиология и
- 4. Существуют 2 формы инсулиновой недостаточности: панкреатическая и
- 5. Для ΙΙ типа СД (ИНСД) характерна инсулинорезистентность
- 7. Отличия ИЗСД (I типа) и ИНСД (II тип)
- 8. В мире каждый час совершается 55 ампутаций
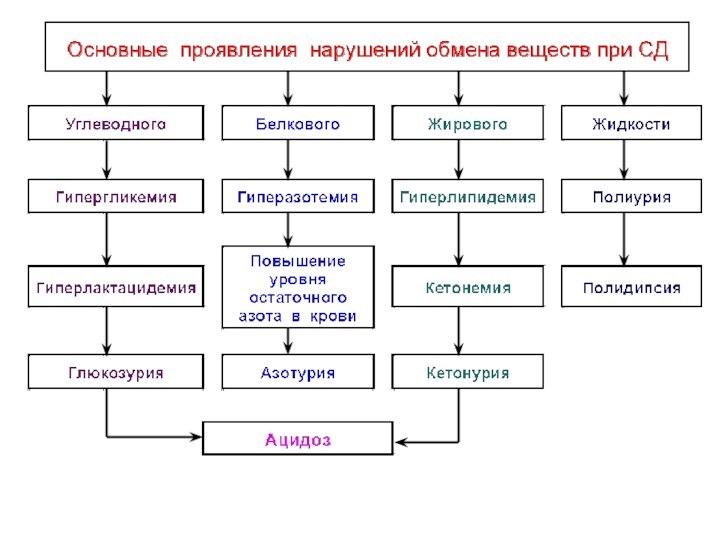
- 9. Нарушения обмена веществ1. Углеводного2. Липидного3. Белкового4. Водно-солевого
- 11. Метаболический синдромОснова развития - инсулинорезистентность
- 12. ГЛЮКОЗА
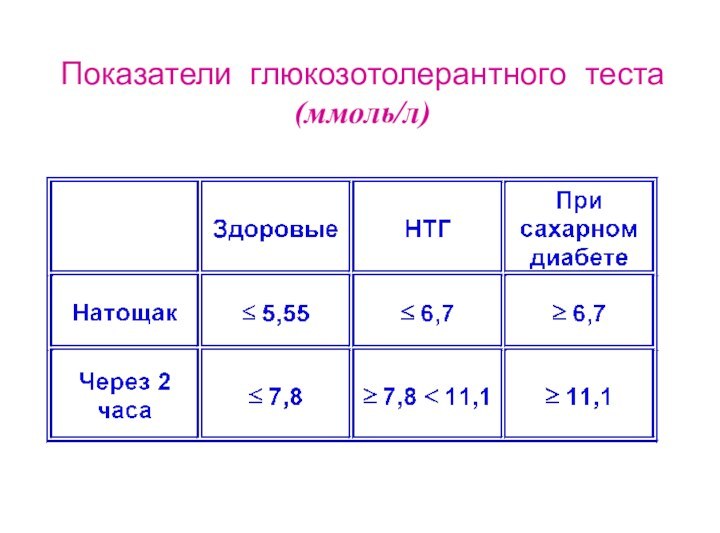
- 13. Показатели глюкозотолерантного теста (ммоль/л)
- 14. САХАРНЫЕ КРИВЫЕ1- здорового человека2- при нарушен-
- 15. Терапевтические цели по гликемии при СД. (Федеральная Целевая Программа «Сахарный диабет»)
- 16. Нарушения жирового обмена1. Гиперлипидемия ( > СЖК)2. Жировая инфильтрация печени3. Гиперкетонемия4. Гиперхолестеринемия5. Кетонурия
- 17. Механизмы стимуляции кетогенеза при СДГипоинсулинизмАктивация липолизаПовышение уровня
- 18. Осложнения сахарного диабетаОстрыеХронические- Гиперкетонемическая кома- Гиперосмолярная кома-
- 19. Осложнения сахарного диабета СД I
- 20. КОМЫ
- 21. Гиперкетонемическая комаПатогенез:
- 22. Гиперосмолярная комаПричины:- типична для СД II- может
- 23. Гиперлактацидемическая комаПричины:- встречается при СД I и
- 24. Гипогликемическая комаПричины:- передозировка сахаросни- жающими препаратами у
- 25. 1. Неферментативное гликозилирование белков базальных
- 26. Последствия микроангиопатии Набухание, утолщение и дистрофия эндотелия
- 27. 1 Увеличение концентрации глико- и мукопротеидов
- 28. 8 Накопление сорбитола в стенке артериальных
- 29. Причины:1. Гиперинсулинемия способствует задержке в организме Na.
- 30. Основные звенья патогенеза диабетической нейропатии: Гликозилирование белков
- 31. НефропатииНарушение функций почек - одна из частых
- 32. РетинопатияПоражение сетчатки глаза при диабете выявляют примерно
- 33. Ретинопатия
- 34. Диабетическая стопаФакторы риска: длительность сахарного диабета
- 35. Формы: Нейропатическая (язвы, остеоартропатии, отеки) Ишемическая (гангрена)Диабетическая стопа
- 36. Патогенез:- ишемия (микро- и макроангио- патия)-
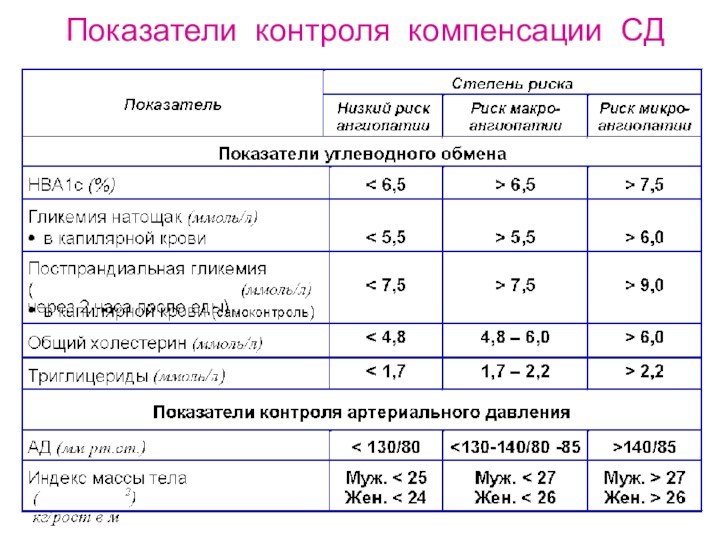
- 38. Показатели контроля компенсации СД
- 39. Скачать презентацию
- 40. Похожие презентации





























Слайд 3
Этиология и патогенез
Ведущим
патогенетическим фактором в развитии сахарного диабета является инсулиновая недостаточность
Слайд 4 Существуют 2 формы инсулиновой недостаточности: панкреатическая и внепанкреатическая.
Панкреатическая форма инсулиновой недостаточности характеризуется абсолютной инсулиновой недостаточностью, в
основе лежит деструкция β-клеток островков Лангенгарса. В данном случае этиологические факторы действуют непосредственно на клетки поджелудочной железы, подавляя секрецию инсулина. Данная форма характерна для СД Ι типа - инсулинозависимого (ИЗСД). Внепанкреатическая форма инсулиновой недостаточности характеризуется относительной инсулиновой недостаточностью.
Относительная инсулиновая недостаточность означает не уменьшение содержания инсулина, а недостаточность эффекта действия инсулина, т.е нарушен механизм реализации биологического действия гормона. Данная форма характерна для СД ΙΙ типа - инсулинонезависимого (ИНСД).
Слайд 5
Для ΙΙ типа СД (ИНСД) характерна инсулинорезистентность -
это снижение реакции инсулиночувствительных тканей на инсулин при его
достаточной концентрации.Причины СД Ι и СД ΙΙ типов.
Аллоксан
Синальбумин
Слайд 6
Причины инсулинорезистентности: 1. Генетические: -
нарушение синтеза субстрата инсулинового рецептора; - нарушение встраивания рецептора в мембрану клеток; - нарушение синтеза транспортных белков (GLUT-4); - нарушение передачи сигнала от рецептора в клетку; - нарушение синтеза ключевых ферментов внутриклеточного метаболизма (гликогенсинтетазы, пируватдегидрогеназы). 2. Уменьшение абсолютного количества рецепторов к инсулину. 3. Уменьшение плотности рецепторов к инсулину на мембране клеток. 4. Нарушение способности рецепторов взаимодействовать с инсулином: - фиксация на поверхности рецептора гормонов-антагонистов; - фиксация АТ к рецептору (экранирование); - отсутствие посредников (ПГ, Са2+, Mg2+).Слайд 8 В мире каждый час совершается 55 ампутаций нижних
конечностей у больных СД.
Диагноз СД II типа во
всех странах опаздывает на 7,5 лет от начала заболевания. 50% больных СД II типа не знают о своем заболевании, не обращаются к врачу,не получают соответствующего лечения. Поэтому в момент регистрации СД 39% пациентов имеют сердечно-сосудистую патологию (ИБС, инсульт, артериальную гипертензию); 25-30% имеют поражение сосудов ног, снижение зрения - 55%, нарушение фунукции почек - 30%, поражение нервов - 15%.
Слайд 11
Метаболический синдром
Основа развития - инсулинорезистентность
Основные проявления:
- Гиперинсулинемия (компенсаторный механизм).
- Абдоминально-висцеральное
ожирение:ИМТ > 25 кг/м2 - у женщин, > 27 кг/м2 - у мужчин;
окружность талии у мужчин > 102 см, у женщин > 89 см.
- Нарушение углеводного обмена:
гипергликемия натощак (> 5,5 ммоль/л) или
нарушение толерантности к углеводам.
- Дислипидемия:
высокий уровень триглицеридов (> 1,7 ммоль/л );
низкий уровень ХС ЛПВП < 1,0 ммоль/л -для мужчин
< 1,3 ммоль/л - для женщин
- Артериальная гипертония: систолическое АД ≥ 130 мм рт.ст.,
диастолическое АД ≥ 85 мм рт.ст.
Осложнения:
- Атеросклероз, сердечно-сосудистая патология.
Слайд 12 ГЛЮКОЗА
3,33 - 5,55 ммоль/л
HB A1c (%)
4 - 6% (< 6%)Нарушения углеводного обмена
1. Колебания уровня сахара в крови натощак
2. Нарушения толерантности к глюкозе (НТГ)
3. Гипергликемия
4. Глюкозурия
5. Увеличение в крови молочной и пировиноград-
ной кислот
Слайд 14
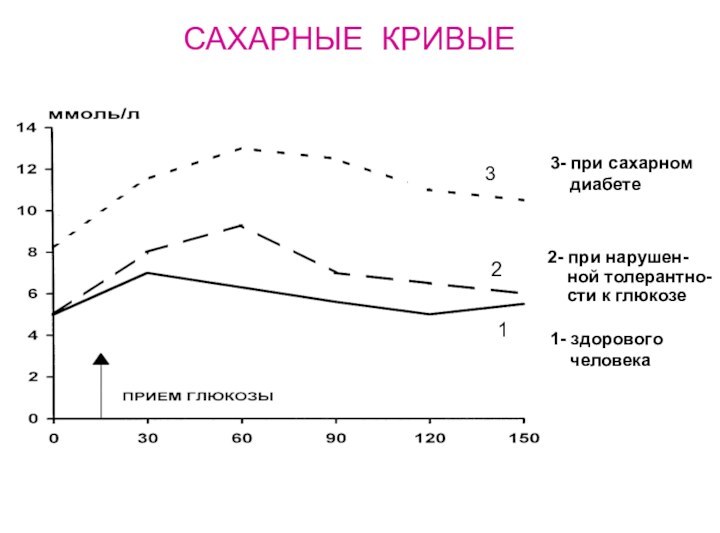
САХАРНЫЕ КРИВЫЕ
1- здорового
человека
2- при нарушен-
ной толерантно-
сти к глюкозе
3- при сахарном
диабете3
2
1
Слайд 16
Нарушения жирового обмена
1. Гиперлипидемия ( > СЖК)
2. Жировая
инфильтрация печени
3. Гиперкетонемия
4. Гиперхолестеринемия
5. Кетонурия
Слайд 17
Механизмы стимуляции кетогенеза при СД
Гипоинсулинизм
Активация липолиза
Повышение уровня
ВЖК
в крови
Увеличение транспорта
ВЖК в гепатоциты
Уменьшение активности
малонил-КоА в гепатоцитах
Активация
карнитинацилтрансферазы
Стимуляция образования
кетоновых тел
Слайд 18
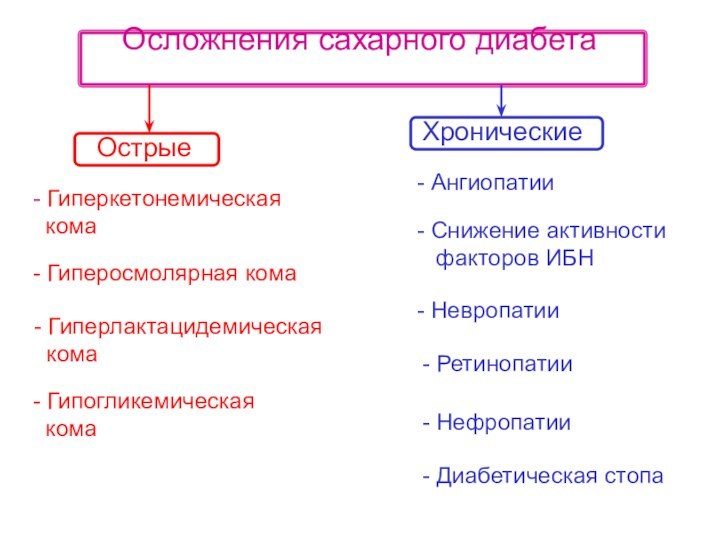
Осложнения сахарного диабета
Острые
Хронические
- Гиперкетонемическая
кома
- Гиперосмолярная кома
- Гиперлактацидемическая
кома
- Гипогликемическая
кома
- Ангиопатии
- Снижение активности
факторов
ИБН- Невропатии
- Диабетическая стопа
- Ретинопатии
- Нефропатии
Слайд 19
Осложнения сахарного диабета
СД I типа
СД II типа
- микроангиопатии - макроангиопатии
- ретинопатии - артериальная гипертензия
- нефропатии - атеросклероз
- полиневропатии - ИБС
- кетоацидотическая кома - ожирение
- гиперосмолярная кома
Слайд 20 КОМЫ 1. Кетоацидотическая 2.
Гиперосмолярная
3. Гиперлактацидемическая
4. Гипогликемическая
Слайд 21
Гиперкетонемическая кома
Патогенез:
Клиника:
- гиперкетонемия - начало постепенное
- метаболический ацидоз (полидипсия, полиурия, слабость,
- гипергликемия тошнота,сонливость,потеря аппетита,
- дегидратация сильные боли в животе)
- интоксикация - шумное дыхание Куссмауля
- гипонатриемия - запах ацетона изо рта
- гипокалиемия - зрачки узкие
- снижение тонуса глазных яблок
- кожа сухая, бледная
- гипотония мышц
- тахикардия, гипотония
- рвота, язык сухой
- гипо-, арефлексия,симптом Керинга
Слайд 22
Гиперосмолярная кома
Причины:
- типична для СД II
- может быть
без СД в анамнезе
- провоцируется заболеваниями,
сопровождающимся дегидрата-
цией,
на фоне лечения глюкокор-тикоидами, диуретиками, инфузии
солевых растворов, злоупотребле-
нием углеводами.
Патогенез:
- резкая гипергликемия
- гиперосмолярность
- дегидратация
- гипоксия
- отсутствие кетоацидоза,
- отек мозга
- коллапс
Клиника:
- начало постепенное (общая сла-
бость, полидипсия, полиурия,
психические расстройства,
ортостатические обмороки)
- гиперкетонемия
- сухость кожи и слизистых
- учащенное глубокое дыхание без
запаха ацетона
- нистагм
- менингеальные симптомы
Слайд 23
Гиперлактацидемическая кома
Причины:
- встречается при СД I и II
-
в условиях гипоксии
Патогенез:
- увеличение лактата в крови
- метаболический ацидоз
-
гипер- или нормогликемияКлиника:
- развитие медленное с увеличением
ацидоза
- кожа сухая, бледная
- отсутствие мимики
- зрачки широкие
- изменение глубины и ритма дыхания
- гипотония, тахикардия
- гипо-, арефлексия
- менингеальные симптомы
Слайд 24
Гипогликемическая кома
Причины:
- передозировка сахаросни-
жающими препаратами у
больных СД II
- гиперинсулинизм
Патогенез:
- гипогликемия
- гипоксия и энергетическое
голодание
клеток головногомозга
- активация симпатоадре-
наловой системы
Клиника:
- начало острое или постепенное
(чувство голода, страха, слабость,
потливость, сердцебиение, дрожь во
всем теле, психомоторное возбужде-
ние, неадекватное поведение, двоение
в глазах)
- кожа бледная и сухая
- тонико-клонические судороги
- нарушение глотания
- гипертонус сменяется гипертонией
мышц
- тахикардия, аритмия, гипотония
- гипорефлексия, симптом Бабинского
Слайд 25
1. Неферментативное гликозилирование белков базальных
мембран
капилляров, приводящее:
а) к «сшивке» коллагена
базальной мембраны сосудов сбелками плазмы
б) к присоединению ЛПОНП к коллагену
в) к увеличению проницаемости базальных мембран
г) к выделению тканями факторов свертывания и тромбообра-
зования
е) к запуску аутоиммунного процесса
2. Накопление сорбитола в сосудистой стенке. В норме в сорби-
тол трансформируется не более 1-2% внутриклеточной глюкозы,
а при диабетической гипергликемии уровень конвертации
увеличивается в 8-10 раз за счёт активации альдозоредуктазы.
Микроангиопатии
Слайд 26
Последствия микроангиопатии
Набухание, утолщение и дистрофия эндотелия сосудов.
Изменение строения белков базальной мембраны сосудов
и приобретение
ими антигенных свойств, что ведёт к иммуноопосредованному повреждению стенок
микрососудов.
Ишемия тканей, обусловленная уменьшением просвета
сосудов за счет снижения образования NО и утолщения
сосудистой стенки. Указанные изменения ведут к наруше-
нию транскапиллярного обмена и формированию микро-
тромбов.
Слайд 27 1 Увеличение концентрации глико- и мукопротеидов и
отложением гиалина в базальных мембранах и
интерстициисосудов.
2 Аутоиммунное повреждением эндотелия.
3 Нарушение синтеза эндотелием оксида азота.
4 Дислипидемия за счёт увеличения ЛПНП и ЛПОНП, и
снижения ЛПВП.
5 Окислительная модификация липопротеидов.
6 Стимуляция пролиферации гладкомышечных клеток.
7 Наличие активированных форм тромбоцитов.
Макроангиопатии
Слайд 28
8 Накопление сорбитола в стенке артериальных сосудов.
9 Активация синтеза тромбоксана А2 тромбоцитами, что
потенцирует вазоконстрикцию и адгезию тромбоцитов на стенках сосудов.
Последствия макроангиопатии
Образование, кальцификация и изъязвление атероскле-
ротических бляшек, тромбообразование и окклюзия
артерий, нарушение кровоснабжения тканей с развитием
инфарктов и гангрены.
Слайд 29
Причины:
1. Гиперинсулинемия способствует задержке в организме Na. При
этом Na потенцирует действие катехоламинов.
2. Инсулин снижает активность
Na,K-АТФазы, в результате чего внутриклеточное содержание Na увеличивается, что усиливает
чувствительность гладкой мускулатуры сосудов к прессорным
влияниям норадреналина и ангиотензина II.
3. Инсулин стимулирует пролиферацию гладкомышечных клеток
сосудистой стенки.
4. Повышение активности симпатической нервной системы
(контринсулярной системы).
5. Стимуляция активности РААС и снижение активности
калликреин-кининовой системы почек, т.к. при СД имеют место
нефропатии
6. Дисфункция эндотелия, связанная со снижением продукции NO.
7. Увеличение тонуса сосудодвигательного центра в связи с
накоплением NH3 в результате усиленного распада белка.
Артериальная гипертензия
Слайд 30
Основные звенья патогенеза диабетической нейропатии:
Гликозилирование белков периферических
нервов
Образование АТ к модифицированным белкам с развитием
реакций иммунной аутоагрессии.Активация в нейронах и шванновских клетках трансформации
глюкозы в сорбитол.
Снижение интраневрального кровоснабжения в связи с развитием
хронической ишемии и гипоксии нервных структур.
Демиелинизация нервных волокон и замедление проведения
нервных импульсов
Нейропатия
Слайд 31
Нефропатии
Нарушение функций почек - одна из частых причин
инвалидизации
и смерти при СД.
Причины:
Нарушение кровообращения почек, вследствие
микро- и макроангиопатий;
Перегрузка работы почек за счёт необходимости фильтрации
крови, содержащей повышенное количество глюкозы, кетоновых
тел и других веществ;
Влияние токсических веществ;
Повышение АД в результате активации «почечно-ишемического»
и «ренопривного» механизмов развития артериальной гипертензии,
что приводит к формированию порочного круга, значительно
усугубляющего почечную недостаточность;
Слайд 32
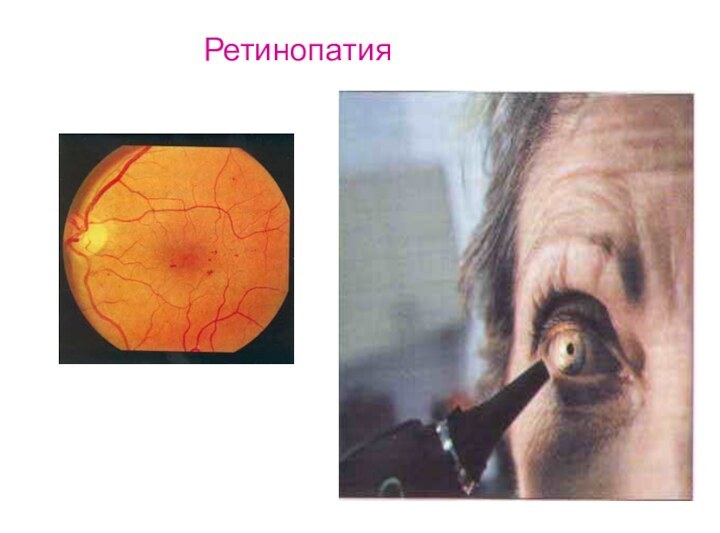
Ретинопатия
Поражение сетчатки глаза при диабете выявляют примерно у
3% больных в дебюте заболевания, более чем у 40-45%
спустя 10 лет, у 97% - после 15 лет болезни.Причины: микроангиопатии в тканях глаза и гипоксия тканей глаза, особенно сетчатки.
Слайд 34
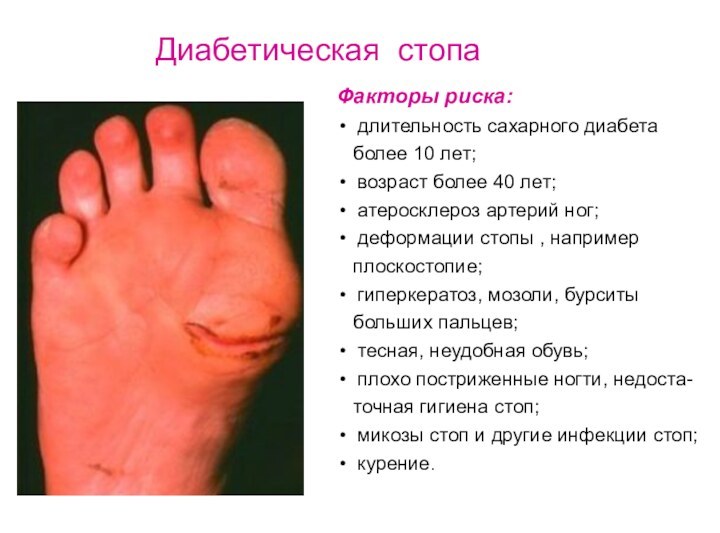
Диабетическая стопа
Факторы риска:
длительность сахарного диабета
более 10 лет;
возраст более 40 лет;
атеросклероз артерий ног; деформации стопы , например
плоскостопие;
гиперкератоз, мозоли, бурситы
больших пальцев;
тесная, неудобная обувь;
плохо постриженные ногти, недоста-
точная гигиена стоп;
микозы стоп и другие инфекции стоп;
курение.
Слайд 35
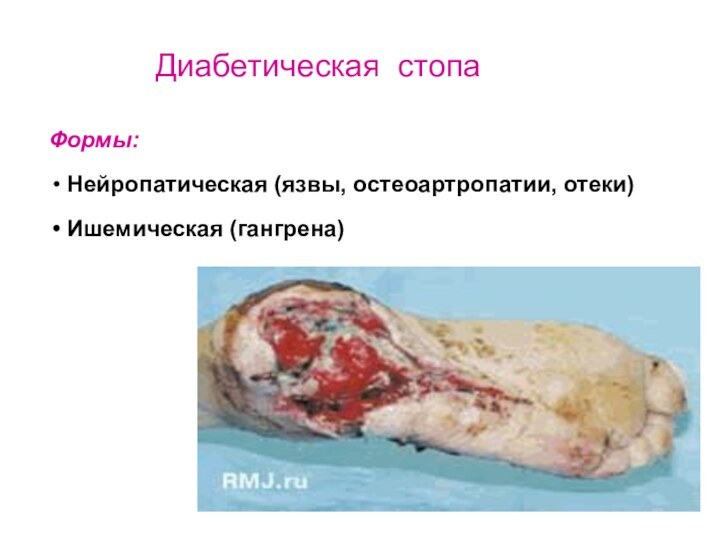
Формы:
Нейропатическая (язвы, остеоартропатии, отеки)
Ишемическая (гангрена)
Диабетическая стопа
Слайд 36
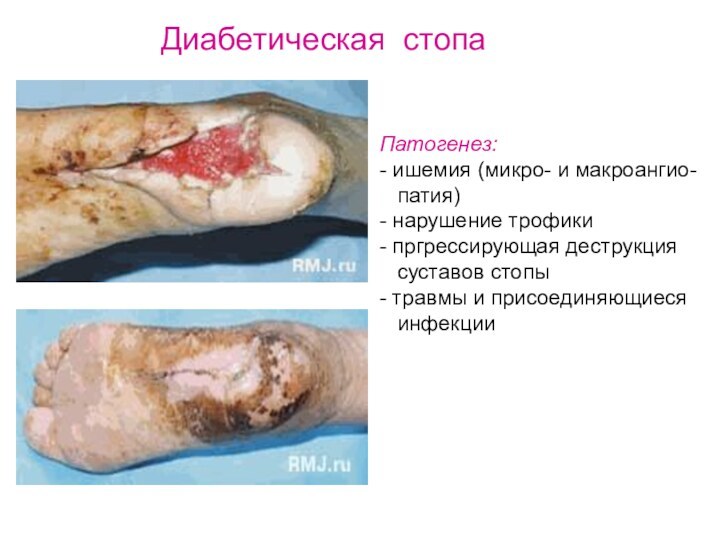
Патогенез:
- ишемия (микро- и макроангио-
патия)
- нарушение
трофики
- пргрессирующая деструкция
суставов стопы
- травмы и присоединяющиеся
инфекции
Диабетическая стопа