Слайд 2
Пиелонефрит – инфекционно-воспалительное заболевание слизистой оболочки мочевыводящих путей
и тубуло-интерстициальной ткани почек
Пиелонефриты составляют 60% всех заболеваний почек
Являются
самым распространенным заболеванием в нефрологической практике
В 40% случаев являются причиной хронической почечной недостаточности.
Соотношение больных женщин и мужчин 2 : 1.
Слайд 3
Этиология
Пиелонефрит вызывается:
Кишечной эшерихией,
Энтерококком,
Протеем,
Стафилококками,
Стрептококками
L-формами бактерий
(рецидивы пиелонефрита)
Микоплазма
Лептоспиры
Грибы
У 1/3
больных острым пиелонефритом и у 2/3 больных хроническим пиелонефритом микрофлора бывает смешанной.
В 30% случаев возбудитель не высевается - это не исключает инфекционный процесс.
Слайд 4
Предрасполагающие факторы:
1. Пол - в 2-3 раза
чаще у женщин,
70% женщин заболевают до 40 лет, а мужчины – после
У женщин 3 критических периода:
а) детский возраст: девочки в этот период болеют в 6 раз чаще мальчиков:
б) начало половой жизни:
в) беременность.
2. Гормональный дисбаланс: глюкокортикоиды и гормональные контрацептивы.
3. Обменные нарушения : сахарный диабет, подагра.
4. Аномалии почек и мочевыводящих путей.
Слайд 5
Пути распространения инфекции:
Гематогенный или лимфогенный (нисходящий)
Уриногенный (восходящий)
Слайд 6
Чаще пиелонефрит развивается в результате восходящего распространения инфекции
Причины:
٧Наличие рефлюкса с нижних отделов мочевыводящей системы (пузырно-мочеточникового, внутрипочечного
рефлюкса) Наиболее частые возбудители – это грамнегативные бактерии (Escherichia coli, Proteus и Enterobacter), являющиеся нормальными обитателями кишечника человека.
٧ Катетеризация мочеполового тракта. Спектр микроорганизмов зависит от стационара : Klebsiella, Proteus, Enterococcus faecalis, Pseudomonas aeruginosa и др.
Слайд 7
ПАТОМОРФОЛОГИЯ
Основные изменения при ПН первоначально происходят в межуточной
ткани почек.
Для них характерны воспалительная инфильтрация нейтрофилами и
плазматическими клетками, интерстициальный фиброз.
На следующем этапе появляются клеточная инфильтрация и сморщивание клубочков, перигломерулярный фиброз.
Типичны поражения канальцев в виде генерализованой атрофии, дистрофии эпителия.
Часто встречаются продуктивный эндартериит с периваскулярным склерозом.
Слайд 8
Классификация пиелонефрита
-
острый и хронический
- быстро прогрессирующий
- рецидивирующий
-
латентный
Слайд 9
Латентная форма - 20% больных.
Чаще всего жалоб нет.
Могут
отмечаться - слабость, повышенная утомляемость, реже субфебрилитет.
У женщин
в период беременности могут быть токсикозы.
Функциональное исследование ничего не выявляет, если только редко немотивированное повышение АД, легкую болезненность при поколачивании по пояснице.
Диагноз ставится лабораторно.
Решающее значение имеют повторные анализы:
лейкоцитурия
умеренная не более 1 - 3 г/л протеинурия
+ проба Нечипоренко
Клетки Штенгаймера - Мальбина сомнительно, но если их больше 40%, то характерно для пиелонефрита
Активные лейкоциты обнаруживают редко
Истинная бактериурия *****> 10* 5 бактерий в 1 мл.
Слайд 10
Рецидивирующая форма - почти 80%.
Чередование обострений и
ремиссий.
Особенности: интоксикационный синдром с повышением температуры, ознобы, которые могут
быть даже при нормальной температуре, в клиническом анализе крови лейкоцитоз, повышенное СОЭ, сдвиг влево, С-реактивный белок. Боли в поясничной области, чаще 2-х сторонние, у некоторых по типу почечной колики: боль асимметрична! Дизурический и гематурический синдромы. Может быть микро- и макрогематурия. Повышение АД.
Самое неблагоприятное сочетание синдромов:
гематурия + гипертензия - > через 2-4 года хроническая почечная недостаточность.
Слайд 11
Острый пиелонефрит
Классическая триада - лихорадка, дизурия, боли в
пояснице
Сильный озноб
Повышение температуры тела до 40 градусов,
Проливной
пот,
Боль в поясничной области (с одной стороны или по обе стороны от позвоночника) “+” Симптом поколачивания
На стороне пораженной почки—напряжение передней брюшной стенки,
Резкая болезненность в реберно-позвоночном углу,
Симптомы выраженной интоксикации - общее недомогание, жажда, тошнота, рвота, сухость во рту, мышечные боли.
Дизурические проявления
Слайд 12
Острый пиелонефрит. Лабораторные проявления.
В моче определяется:
легкая протеинурия
(до 1 г/л),
лейкоцитурия,
лейкоцитарные (белые) цилиндры
бактерии.
Диагноз
подтверждают бактериологическим исследованием. В моче обнаруживают большое количество лейкоцитов и микробов.Наличие более 100000 микроорганизмов в 1 мл мочи является диагностическим.
В анализе крови
нейтрофильный лейкоцитоз,
анэозинофилия,
Иногда при ухудшении состояния больных лейкоцитоз сменяется лейкопенией, что служит плохим прогностическим признаком
Слайд 13
Острый пиелонефрит. Диагностика.
Анамнез (перенесенный недавно острый гнойный процесс
или наличие хронических заболеваний)
Характерно сочетание лихорадки с дизурией, болью
в поясничной области, олигурией, пиурией, протеинурией, гематурией, бактериурией при высокой относительной плотности мочи.
Следует помнить что патологические элементы в моче могут наблюдаться при любом остром гнойном заболевании и что пиурия может иметь внепочечное происхождение (предстательная железа, нижние мочевые пути).
На обзорной рентгенограмме обнаруживается увеличение одной из почек в объеме
При экскреторной урографии —резкое ограничение подвижности пораженной почки при дыхании, отсутствие или более позднее появление тени мочевыводящих путей на стороне поражения.
Сдавление чашечек и лоханки, ампутация одной или нескольких чашечек указывают на наличие карбункула.
Слайд 14
Хронический пиелонефрит
Среди причин хронизации следует отметить:
нарушения
уродинамики
очаговую инфекцию
неадекватное лечение
Хронический пиелонефрит является причиной хронической
почечной недостаточность у 15% пациентов.
У большинства больных хронический пиелонефрит возникает в детском возрасте, особенно у девочек.
Слайд 15
Многие годы может протекать скрыто (без симптомов)
и обнаруживается лишь при исследовании мочи (скрытый период, период
ремиссии).
Частые головные боли
Характеризуется тупой постоянной болью в поясничной области на стороне пораженной почки.
Дизурические явления у большинства больных отсутствуют.
Для обострения хронического пиелонефрита характерны те же симптомы, что и для острого пиелонефрита
В период обострения лишь у 20% больных повышается температура.
Ecли вовремя не начать лечение, то может возникнуть тяжёлое осложнение - почечная недостаточность.
Хронический пиелонефрит. Клиника.
Слайд 16
Изменения в анализах мочи:
В осадке мочи определяется
преобладание лейкоцитов над другими форменными элементами крови.
Однако
по мере сморщивания почки выраженность мочевого синдрома уменьшается.
Относительная плотность мочи сохраняется нормальной.
Для диагностики существенное значение имеет обнаружение в моче активных лейкоцитов.
При обострении процесса может выявляться бактериурия. Если число бактерий в 1 мл мочи превышает 100 000, то необходимо определить их чувствительность к антибиотикам
Хронический пиелонефрит. Диагностика .
Слайд 17
Функциональное состояние почек исследуют с помощью:
хромоцистоскопии,
экскреторной урографии,
клиренс-методов
(например, определение коэффициента очищения эндогенного креатинина каждой почкой в
отдельности),
радионуклидных методов (ренография с гиппураном, сканирование почек).
При инфузионной урографии определяют
снижение концентрационной способности почек,
замедленное выделение рентгеноконтрастного вещества,
локальные спазмы и деформации чашечек и лоханок
В последующем спастическая фаза сменяется атонией, чашечки и лоханки расширяются.
Затем края чашечек принимают грибовидную форму, сами чашечки сближаются.
Инфузионная урография бывает информативной только у больных с содержанием мочевины в крови ниже 1 г/л.
В диагностически неясных случаях прибегают к биопсии почек.
Хронический пиелонефрит. Диагностика.
Слайд 18
Лабораторные критерии.
А) В период обострения
характерны:
- снижение относительной плотности мочи;
- протеинурия с суточной потерей белка не выше 1,5 - 2 г;
- лейкоцитурия;
- бактериурия свыше 10 колоний в 1 мл мочи;
- полиурия.
Б) В период обострения встречаются относительно часто:
- микрогематурия;
- цилиндрурия;
- положительные острофазовые реакции;
- ацидоз.
В) Во время ремиссии чаще (но не всегда) определяется изо-
лированная лейкоцитурия. Использование проб с количественным подсчетом клеток осадка мочи (Нечипоренко, Каковского - Аддиса) помогает выявить скрытую лейкоцитурию.
Хронический пиелонефрит. Диагностика.
Слайд 19
В остром периоде
Постельный режим (на период лихорадки),
назначают стол № 7а,
потребление до 2—2,5 л жидкости
в сутки.
Затем диету расширяют, увеличивая в ней содержание белков и жиров.
В период реконвалесценции (через 4 - 6 недель)
режим расширяется.
стол общий, с ограничением экстрактивных продуктов,
соли (до 5 - 8 г в сутки),
достаточным количеством жидкости (до 2 л в сутки) в виде минеральных вод, морсов, травяных настоев.
Пиелонефрит. Лечение.
Слайд 20
Антибактериальная терапия
Важным условием эффективности антибактериальной терапии является создание
в моче и тканях почки бактерицидных концентраций антибиотика.
В
отличие от инфекции мочевых путей других локализаций, антибиотик должен создавать высокие сывороточные концентрации, учитывая высокий процент бактериемии при пиелонефрите
Слайд 21
Эмпирическая антибактериальная терапия
1 – норфлоксацин 0,4 г х
2 р.д.; ципрофлоксацин 0,25 г х 2 р.д.; офлоксацин
0,2 г х 2 р.д.; пефлоксацин 0,4 г х 2 р.д.; левофлоксацин 0.25-0.5 г х 1 р.д.; ломефлоксацин 0,5 г х 1 р.д.; моксифлоксацин 0,4 г х 1 р.д.
2 – ципрофлоксацин 0,2 х 2 р; офлоксацин 0,2 г х 2 р.д.; пефлоксацин 0,4 г х 2 р.д.; левофлоксацин 0.5 г х 1 р.д.
Слайд 22
Антибактериальная терапия
В настоящее время не могут быть рекомендованы
для лечения пиелонефрита аминопенициллины (ампициллин, амоксициллин), цефалоспорины I поколения
(цефалексин, цефрадин, цефазолин), нитроксолин, так как резистентность основного возбудителя пиелонефрита – кишечной палочки – к этим препаратам около 20%.
Слайд 23
При частых обострениях пиелонефрита общепринятым подходом является назначение
ежемесячных профилактических курсов антибактериальной терапии.
К профилактическом применению антибактериальных средств
следует относиться крайне осторожно.
Нет достоверных данных, свидетельствующих об эффективности и целесообразности профилактического приема антибиотиков при пиелонефрите
Слайд 24
Противорецидивное лечение
После достижения ремиссии хронического пиелонефрита назначается
поддерживающая терапия длительностью до 6 - 12 месяцев.
Она включает
7 - 10-дневные ежемесячные курсы антибиотиков в средних дозах (до 6 месяцев), в интервалах проводятся курсы сульфаниламидных препаратов, уроантисептиков (бисептол, 5-НОК и другие), фитотерапии
Пиелонефрит. Лечение.
Слайд 25
Схема Рябова в период ремиссии:
Первая неделя: 1
- 2 таб. бисептола на ночь.
Вторая неделя: уросептик растительного происхождения: березовые почки, брусничный лист, ромашка. Третья неделя: 5-НОК 2 таб. на ночь. Четвертая неделя: левомицетин 1 таб. на ночь.
После этого такая же последовательность, но препараты менять на аналогичные из той же группы.
Пиелонефрит. Лечение.
Слайд 26
Немедикаментозные мероприятия при профилактике обострений пиелонефрита включают адекватный
питьевой режим 1,2-1,5 л ежедневно (с осторожностью у больных
с нарушенной функцией сердца), применение фитотерапии
Фитотерапия способствует улучшению мочевыделения и не приводит к развитию серьезных нежелательных явлений.
Слайд 27
При выборе препаратов для фитотерапии следует учитывать:
Мочегонное действие,
зависящее от содержания эфирных масел, сапонинов, силикатов (можжевельник, петрушка,
листья березы)
Противовоспалительное действие, связанное с присутствием танинов и арбутина (листья брусники и толокнянки)
Антисептическое действие, обусловленное фитонцидами (чеснок, лук, ромашка).
Слайд 28
Нефролитиаз. Этиология.
Энзимопатии (тубулопатии) с нарушением в дистальных и
проксимальных канальцев.
Климатические условия. Температура среды, влажность, минеральный состав воды
– приводят к концентрации субстрата камня.
Затруднение оттока мочи.
Гиперфункция паращитовидных желез.
Осложнение нефролитиаза – пиелонефрит, ХПН
Слайд 29
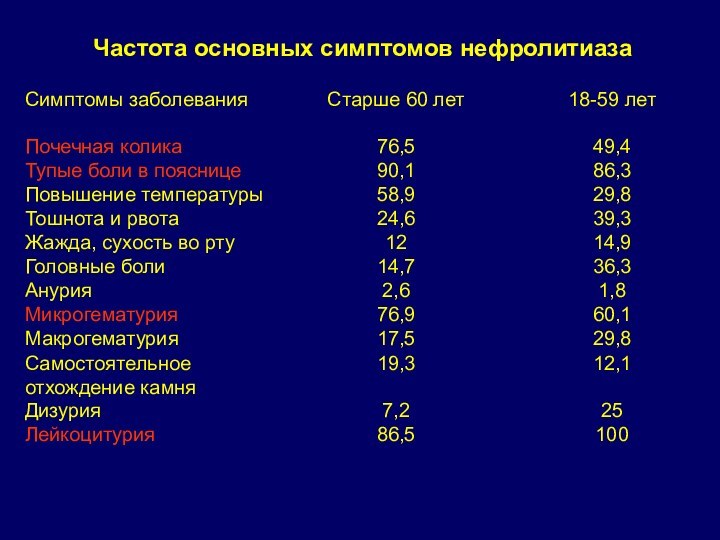
Частота основных симптомов нефролитиаза
Симптомы заболевания
Старше 60 лет
18-59 лет
Почечная
колика
76,5
49,4
Тупые боли в пояснице
90,1
86,3
Повышение температуры
58,9
29,8
Тошнота и рвота
24,6
39,3
Жажда, сухость во
рту
12
14,9
Головные боли
14,7
36,3
Анурия
2,6
1,8
Микрогематурия
76,9
60,1
Макрогематурия
17,5
29,8
Самостоятельное отхождение камня
19,3
12,1
Дизурия
7,2
25
Лейкоцитурия
86,5
100