- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Поражение почек при первичном и вторичном антифосфолипидном синдроме
Содержание
- 2. Антифосфолипидный синдром (АФС) или синдром Hughes –
- 3. Антитела к фосфолипидам – гетерогенная популяция антител,
- 4. Важнейшие антифосфолипидные антитела Антикардиолипиновые антитела (АКЛ) Волчаночный антикоагулянт
- 5. Этапы изучения АФС 1906 г.- разработка Вассерманом
- 6. 1983 г. G.R.V. Hughes установил связь
- 7. Основные мишени АФС Компоненты свертывающей системы крови Клетки
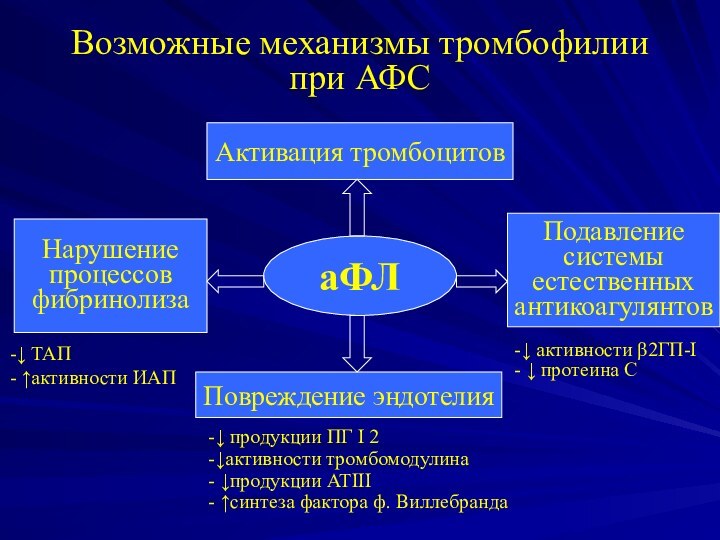
- 8. Возможные механизмы тромбофилии при АФСаФЛАктивация тромбоцитовПовреждение эндотелияНарушение
- 9. Механизмы патогенетической активности АФЛ Подавление активности антикоагулянтных
- 10. Патогенез АФСУ пациентов с АФС отмечается персистирующая
- 11. АФС (с морфологической точки зрения) – васкулопатия, характеризующаяся тромботическим поражением сосудов, ведущим к окклюзии
- 12. АФС – самая частая причина приобретенной тромбофилии
- 13. Критерии АФС (Саппоро, 1998 г.)
- 14. Для постановки диагноза АФС необходимо выявление по крайней мере одного клинического и одного лабораторного критерия
- 15. Пересмотренные классификационные критерии АФС (2005) -1Антифосфолипидный синдром
- 16. Пересмотренные классификационные критерии АФС (2005) -22. Патология
- 17. Пересмотренные классификационные критерии АФС (2005) -3Лабораторные критерии1.
- 18. Основные клинические признаки АФС при СКВ
- 19. Дополнительные признаки АФС при СКВ (Насонов Е.Л.,
- 20. Структура заболеваемости АФСЖенщины – около 80% всех
- 21. Антифосфолипидный синдром – мультиорганное, системное заболевание
- 22. Спектр тромбозов и клинические проявления при АФС - 1
- 23. Спектр тромбозов и клинические проявления при АФС - 2
- 24. Самые частые проявления АФСТромбозы глубоких венСиндром потери плодаТромбоцитопенияСетчатое ливедоИнсульты
- 25. Дополнительные признаки АФСПоражение клапанов сердцаСетчатое ливедоТромбоцитопенияМикроангиопатия почечных клубочков (АФС-нефропатия)
- 26. Серологические признаки АФС при СКВ (Насонов Е.Л.,
- 27. Клинические варианты АФСВторичный АФС (при СКВ, других
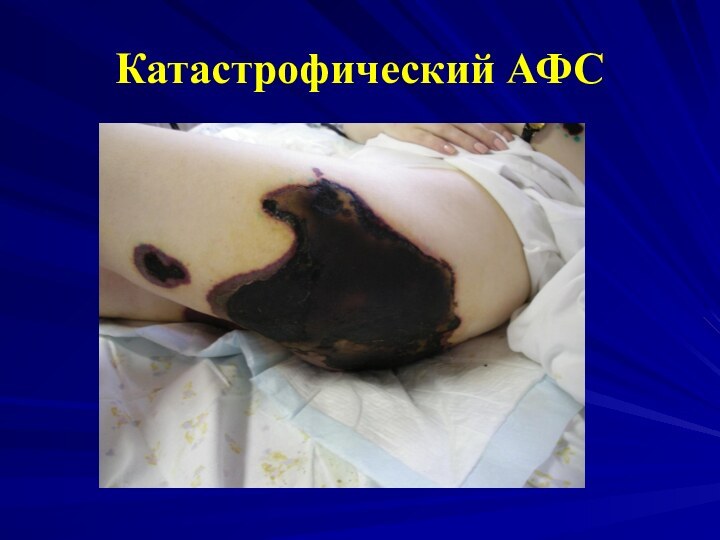
- 28. Катастрофический АФС
- 29. Катастрофический АФС
- 30. Катастрофический АФС
- 31. Диагностические критерии КАФС (2002 г.) Признаки
- 32. Катастрофический АФС –
- 33. CAPS REGISTRYhttp: // infmed.fcrb.es/es/web/caps
- 34. Характерны проявления системного воспалительного ответа (может
- 35. Клинические проявления КАФС (2)
- 36. Лечение КАФС Антикоагулянты (гепарин, НМГ) Фибринолитики? Кортикостероиды
- 37. Оптимальное лечение КАФС (по результатам анализа
- 38. АФС-нефропатия – вариант ишемической нефропатии, обусловленный нарушением
- 39. При АФС-нефропатии могут развиваться тромбозы сосудов любого
- 40. Основные синдромы при АФС-нефропатии (Козловская Н.Л., 2004)
- 41. Варианты течения АФС-нефропатии
- 42. Морфологические признаки АФС-нефропатии Тромбы в клубочках, в
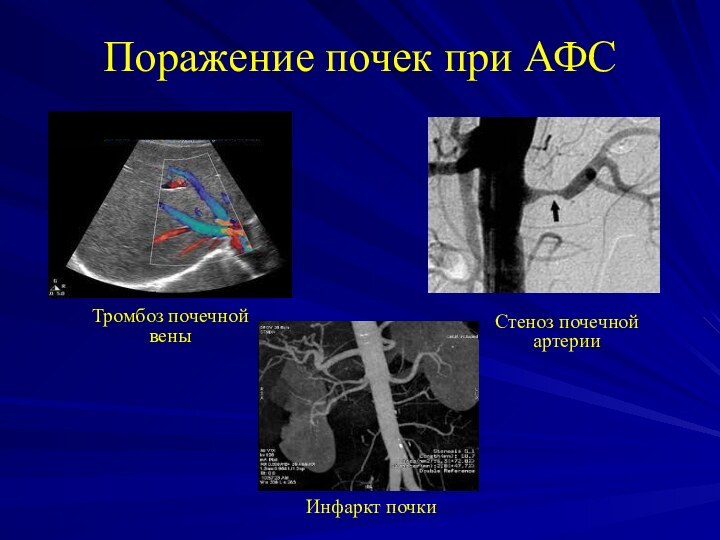
- 43. Варианты поражения почек при АФС
- 44. Поражение почек при АФСТромбоз почечной веныСтеноз почечной артерииИнфаркт почки
- 45. При АФС-нефропатии морфологических признаков воспаления сосудистой стенки практически нет!
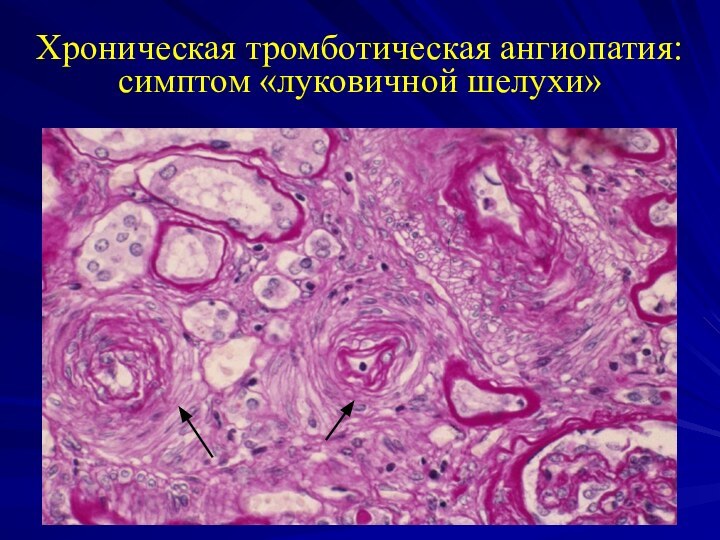
- 46. Хроническая тромботическая ангиопатия: симптом «луковичной шелухи»
- 47. Хроническая тромботическая ангиопатия (окр. трихромом)
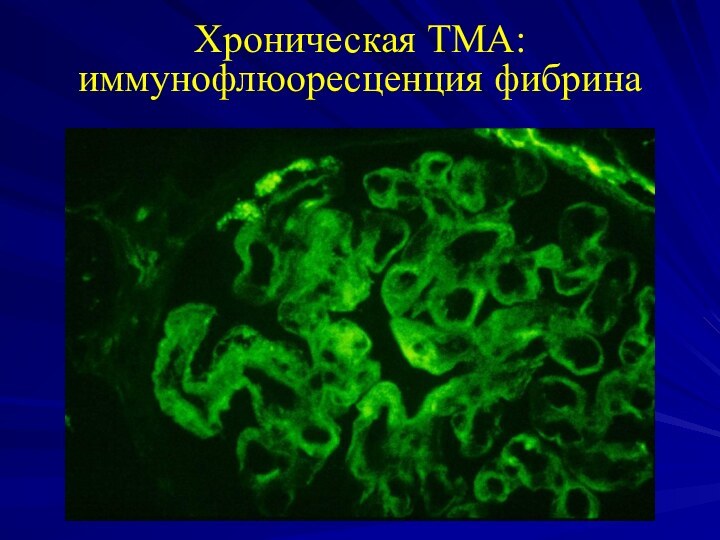
- 48. Хроническая ТМА: иммунофлюоресценция фибрина
- 49. Диагностика АФС-нефропатииОпределение аКЛ-антител и антител к бета-2
- 50. Лечение вторичного АФС 1. Лечение основного
- 51. Лечение катастрофического АФС 1. Плазмаферез +
- 52. Лечение АФС-нефопатии Гепарин или НМГ Непрямые антикоагулянты для поддержания МНО 2,5-3,0 Антиагреганты
- 53. Препараты для лечения АФС-нефропатии Клексан (эноксапарин) п/к
- 54. При первичном АФС тромбозы почечных сосудов и АФС нефропатия не требуют назначения кортикостероидов и цитостатиков!
- 55. Показания к лечению НМГ и варфариномНМГ Беременность
- 56. Относительные противопоказания к назначению варфарина Тяжелая артериальная гипертензия Преддиализный уровень креатинина плазмы (обычно более 5 мг/дл)
- 57. Контролируемые факторы риска повторных тромбозов при АФС
- 58. Интеркуррентные инфекции Хирургические операции Высокая активность
- 59. Скачать презентацию
- 60. Похожие презентации
Антифосфолипидный синдром (АФС) или синдром Hughes – это клинико-лабораторный симптомо-комплекс, связанный с синтезом антител к фосфолипидам, характеризующийся венозными и/или артериальными тромбозами, привычным невынашиванием беременности, тромбоцитопенией






















































Слайд 3 Антитела к фосфолипидам – гетерогенная популяция антител, реагирующих
с отрицательно заряженными, реже нейтральными, фосфолипидами и/или фосфолипидсвязывающими сывороточными
белками
Слайд 4
Важнейшие антифосфолипидные антитела
Антикардиолипиновые антитела (АКЛ)
Волчаночный антикоагулянт
Слайд 5
Этапы изучения АФС
1906 г.- разработка Вассерманом серологического
метода диагностики сифилиса
Начало 1940-х гг. – возможность «биологической
ложноположительной реакции Вассермана» - БЛПРВ1941-1944 г. – установлено, что основным антигеном в RW является кардиолипин (Pangborn R.C.)
1952 г. – открытие в сыворотке больных СКВ с хронической БЛПРВ «волчаночного антикоагулянта»
Слайд 6 1983 г. G.R.V. Hughes установил связь наличия
ВА с патологией беременности и цереброваскулярными нарушениями
1985 г.
– предложен термин «антикардиолипиновый синдром»1986 г. – предложен термин «антифосфолипидный синдром»
1994 г. – VI Международный симпозиум предложил называть АФС «синдромом Hughes»
Этапы изучения АФС (продолжение)
Слайд 8
Возможные механизмы тромбофилии при АФС
аФЛ
Активация тромбоцитов
Повреждение эндотелия
Нарушение
процессов
фибринолиза
Подавление
системы
естественных
антикоагулянтов
-↓
активности β2ГП-I
- ↓ протеина C
-↓ продукции ПГ I 2
-↓активности
тромбомодулина
- ↓продукции АТIII
- ↑синтеза фактора ф. Виллебранда-↓ ТАП
- ↑активности ИАП
Слайд 9
Механизмы патогенетической активности АФЛ
Подавление активности антикоагулянтных белков
Нарушение процесса фибринолиза
Активация/повреждение эндотелия
Активация тромбоцитов
Активация нейтрофилов
Нарушение клиренса иммунных комплексов
Слайд 10
Патогенез АФС
У пациентов с АФС отмечается персистирующая активация
системы свертывания, развивающаяся вследствие усиления активности протромботических механизмов и
депрессии антитромботических механизмов, что приводит к рецидивирующему тромбообразованиюДля объяснения причины тромбозов при АФС предложена гипотеза «двойного удара». Наличие циркулирующих аФЛ – «первый удар», а действие дополнительных факторов (тригггеров)является «вторым ударом».
Слайд 11 АФС (с морфологической точки зрения) – васкулопатия, характеризующаяся
тромботическим поражением сосудов, ведущим к окклюзии
Слайд 12 АФС – самая частая причина приобретенной тромбофилии у
человека и одна из ведущих причин невынашивания беременности.
Тромбозы развиваются
примерно у трети пациентов с антифосфолипидными антителами и рецидивируют в 10-30% случаев при отсутствии приема антикоагулянтов.Слайд 14 Для постановки диагноза АФС необходимо выявление по крайней
мере одного клинического и одного лабораторного критерия
Слайд 15
Пересмотренные классификационные критерии АФС (2005) -1
Антифосфолипидный синдром диагностируется,
если имеется по крайней мере 1 клинический и 1
лабораторный критерий:Клинические критерии
1. Сосудистые тромбозы
Один или более клинических эпизодов артериальных, венозных или микротромбозов в любом органе или ткани. Тромбозы д.б. подтверждены объективными критериями (однозначными данными визуализационных методов исследования или гистологически). При гистологическом подтверждении тромбоз должен быть без существенного воспаления сосудистой стенки.
Thromb Haemost 2006; 4: 295–306.
Слайд 16
Пересмотренные классификационные критерии АФС (2005) -2
2. Патология беременности
Одна
или более необъяснимых смертей анатомически нормального плода на 10
и более нед. Гестации при нормальной морфологии, подтвержденной УЗИ или прямым исследованием плода, илиОдни или более преждевременные роды при норм. анатомическом строении новорожденного до 34-й нед. Беременности по одной из след. причин: (i) эклампсия или тяжелая преэклампсия, диагностированные по стандартным критериям, или (ii) признаки плацентарной недостаточности или
(c) Три или более необъяснимых спонтанных абортов до 10 недель беременности при исключении анатомических или нормональных нарушений у матери и исключении хромосомных нарушений у родителей
Слайд 17
Пересмотренные классификационные критерии АФС (2005) -3
Лабораторные критерии
1. Присутствие
ВА в плазме при 2 и более определениях по
крайней мере в течение 12 недель, определенного в соответствии с рекомендациями International Society on Thrombosis and Haemostasis (Scientific Subcommittee on LAs/phospholipid-dependent antibodies)2. Антикардиолипиновые антитела (АКЛ) IgG и/или IgM в сыворотке или плазме, присутствующих в средних и высоких титрах (т.е. >40 GPL или MPL, или > 99-го перцентиля) при 2 и более определениях по крайней мере в течение 12 недель, измеренных стандартизированным методом ELISA
3. Анти-b2 гликопротеин-I антитела IgG и/или IgM в сыворотке или плазме крови (в титре >the 99-го перцентиля), при 2 и более определениях по крайней мере в течение 12 недель, измеренных стандартизированным методом ELISA
Слайд 18 Основные клинические признаки АФС при СКВ (Насонов Е.Л.,
2004)
Венозные и артериальные тромбозы (38,5% больных)
Акушерская патология
(59,5%)Тромбоцитопения (30,4%)
Слайд 19 Дополнительные признаки АФС при СКВ (Насонов Е.Л., 2004)
Сетчатое ливедо (39,2%)
Неврологические нарушения: хорея, эпилепсия, мигрень
(57,7%)Асептический некроз костей (5,0%)
Хронические язвы голеней (15,8%)
Поражение клапанов сердца (56,5%)
Слайд 20
Структура заболеваемости АФС
Женщины – около 80% всех больных
с АФС, мужчины – 20%
Большинство больных – молодые люди,
но среди них есть и дети, и пожилые люди (иногда АФС диагностируется впервые в возрасте 70-80 лет)Первичный АФС – около 50%, вторичный АФС – около 50%
Иногда больные, у которых первоначально диагностируется первичный АФС, впоследствии проявляют клинику СКВ
Слайд 24
Самые частые проявления АФС
Тромбозы глубоких вен
Синдром потери плода
Тромбоцитопения
Сетчатое
ливедо
Инсульты
Слайд 25
Дополнительные признаки АФС
Поражение клапанов сердца
Сетчатое ливедо
Тромбоцитопения
Микроангиопатия почечных
клубочков
(АФС-нефропатия)
Слайд 26 Серологические признаки АФС при СКВ (Насонов Е.Л., 2004)
IgG аКЛ (30%)
IgM аКЛ (28%)
аКЛ обоих классов
(22,3%)ВА (46,1%)
ВА + аКЛ (39,2%)
Слайд 27
Клинические варианты АФС
Вторичный АФС (при СКВ, других аутоиммунных
заболеваниях, злокачественных опухолях, инфекциях, и т.д.)
Первичный АФС – без
признаков видимой системной патологии«Катастрофический» АФС – острая диссеминированная коагулопатия/васкулопатия с развитием полиорганной недостаточности
Слайд 31
Диагностические критерии КАФС
(2002 г.)
Признаки поражения 3
и более органов, систем органов или тканей
Клинические признаки проявляются
одновременно или в течение одной неделиГистологическое подтверждение окклюзии мелких сосудов, по крайней мере - в 1 органе или ткани
Наличие серологических признаков АФС
Слайд 32 Катастрофический АФС – это
полиорганная недостаточность (поражение одновременно не менее 3 органов), вызванная
тромботической окклюзией сосудов микроциркуляторного русла.К наст. времени в регистре КАФС более 2800 больных с катастрофическим антфосфолипидным синдромом
Слайд 34 Характерны проявления системного воспалительного ответа (может напоминать
сепсис)
Более 50% больных имеют триггеры (травмы и операции,
инфекции, отмена антикоагулянтов, лекарства, в т.ч. – оральные контрацептивы, диуретики, беременность, обострение СКВ)У 25% больных развивается тяжелый ДВС-синдром
Развивается тяжелая тромбоцитопения и тяжелая микроангиопатическая гемолитическая анемия
Клинические проявления КАФС (1)
Слайд 36
Лечение КАФС
Антикоагулянты (гепарин, НМГ)
Фибринолитики?
Кортикостероиды
Плазмаферез
и/или инфузии СЗП
Цитостатики – в/в циклофосфан
В/в иммуноглобулин
Антибиотики
Слайд 37
Оптимальное лечение КАФС (по результатам анализа
Регистра КАФС)
Антикоагулянты
+ высокие дозы кортикостероидов + плазмаферез в сочетании с
в/в иммуноглобулиномПри проведении такой терапии выживаемость составила почти 70%
Слайд 38 АФС-нефропатия – вариант ишемической нефропатии, обусловленный нарушением внутрипочечной
микроциркуляции, в основе которого лежит тромботическое поражение клубочков и
внегломерулярных сосудов, приводящее к развитию ишемии почек и прогрессированию почечной недостаточности из-за нарастающего нефросклерозаСлайд 39 При АФС-нефропатии могут развиваться тромбозы сосудов любого калибра
– от самых мелких до крупных, поэтому клиническая картина
может быть разной – от ОПН до медленно прогрессирующей ХПН
Слайд 40
Основные синдромы при АФС-нефропатии (Козловская Н.Л., 2004)
Артериальная
гипертензия (наиболее часто встречается)
Мочевой синдром (чаще ПУ)
Синдром
сосудистой нефропатии (АГ + ПН + протеинурия < 1 г/сут)Остронефритический синдром
Нефротический синдром
Слайд 42
Морфологические признаки АФС-нефропатии
Тромбы в клубочках, в приносящей
артериоле
Изменения медии сосудов типа «луковичной шелухи»
Двухконтурность базальной
мембраны клубочковАртериолосклероз
Интерстициальный фиброз
Слайд 49
Диагностика АФС-нефропатии
Определение аКЛ-антител и антител к бета-2 ГП
I
Определение волчаночного антикоагулянта
Биопсия почки
Косвенные признаки при УЗДГ почечных сосудов:
обеднение дистального почечного кровотока, обнаружение множественных инфарктов паренхимы почек
Слайд 51
Лечение катастрофического АФС
1. Плазмаферез +
2.
Циклофосфамид +
3. Преднизолон +
4. Гепарин или
НМГ
Слайд 52
Лечение АФС-нефопатии
Гепарин или НМГ
Непрямые антикоагулянты для
поддержания МНО 2,5-3,0
Антиагреганты
Слайд 53
Препараты для лечения АФС-нефропатии
Клексан (эноксапарин) п/к
1 мг/кг 1 р./сутки или другие НМГ– курс не
менее 4 недельВарфарин – курс не менее 7 мес. (МНО 2,5-3,0)
Слайд 54 При первичном АФС тромбозы почечных сосудов и АФС
нефропатия не требуют назначения кортикостероидов и цитостатиков!
Слайд 55
Показания к лечению НМГ и варфарином
НМГ
Беременность
Экстраренальные
прявления АФС
Активация свертывающей системы
Варфарин
Изолированная АФС-нефропатия
Отсутствие активации
свертывающей системыПосле курса НМГ