Слайд 2
Основные понятия и термины
Абсцесс – скопление гноя в
тканях, ограниченное пиогенной капсулой (грануляционной тканью).
Аутолиз – самопереваривание.
Воспаление –
местная сосудисто-тканевая защитно-приспособительная реакция целостного организма, которая характеризуется явлениями альтерации, экссудации и пролиферации.
Гематогенный – патологический процесс, который распространяется током крови.
Слайд 3
Основные понятия и термины
Гной – скопление живых и
мертвых лейкоцитов, мертвых тканей и бактерий.
Дезинтоксикация – мероприятия, направленные
на обезвреживание и выведение ядов (токсинов) и нормализацию функций организма.
Интоксикация – отравление организма ядами (токсинами).
Слайд 4
Основные понятия и термины
Инфильтрация – процесс проникновения (пропитывания)
воспалительного выпота и клеток крови (лейкоцитов, эритроцитов и т.
д.) в межклеточное пространство.
Контрактура – отсутствие движений в суставе (кожная, мышечная, суставная).
Лимфогенный – патологический процесс, который распространяется током лимфы.
Некроз – участок омертвения тканей.
Слайд 5
Основные понятия и термины
Отек – пропитывание тканей жидкой
частью крови (плазмой) из-за повышения проницаемости сосудистой стенки.
Пустула –
скопление гноя под эпидермисом.
Флегмона – пропитывание тканей гноем без четких границ.
Эмпиема – скопление гноя в полом органе или полости тела (эмпиема желчного пузыря, эмпиема плевры).
Слайд 6
Классификация хирургической инфекции
Слайд 7
По клиническому течению:
Острая хирургическая инфекция:
острая аэробная инфекция
(гнойная);
острая анаэробная инфекция (клостридиальная);
острая анаэробная неклостридиальная инфекция;
острая специфическая инфекция (сибирская язва).
Хроническая хирургическая инфекция:
хроническая неспецифическая инфекция (хронический остеомиелит, хронический мастит);
хроническая специфическая инфекция (туберкулез, сифилис, актиномикоз).
Слайд 8
По локализации гнойного процесса:
гнойно-септические заболевания: фурункулы, карбункулы,
гидраденит, флегмоны, остеомиелит, мастит, артрит, лимфаденит, лимфангит;
гнойно-септические заболевания
внутренних органов: острый аппендицит, острый холецистит, острый гнойный перитонит, абсцессы и гангрены легких, менингит;
нагноения ран после операции;
нагноение после открытых и закрытых повреждений.
Слайд 9
Местные проявления гнойной инфекции
Слайд 10
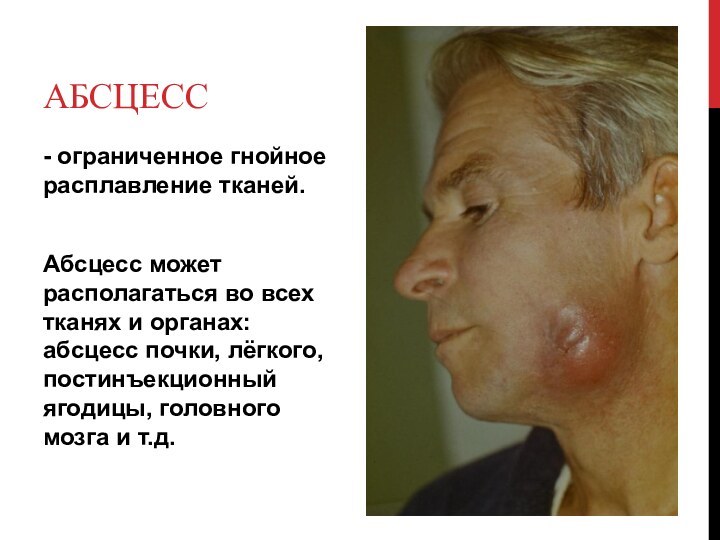
Абсцесс
- ограниченное гнойное расплавление тканей.
Абсцесс может располагаться
во всех тканях и органах: абсцесс почки, лёгкого, постинъекционный
ягодицы, головного мозга и т.д.
Слайд 11
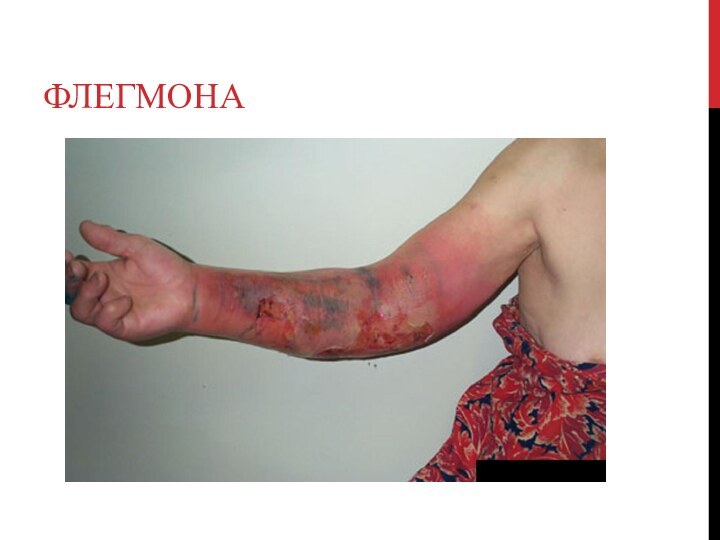
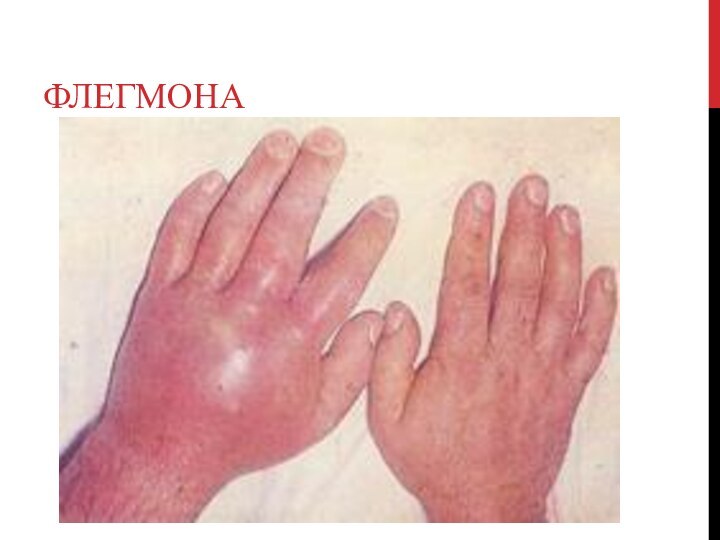
Флегмона
- неограниченное распространение гноя в межклеточном пространстве.
Флегмона
вызывается не только гнойной инфекцией, но и гнилостной (неклостри-диальная
анаэробная инфекция), и анаэробной клостридиальной инфекцией.
Слайд 14
Флегмона
Своего развития флегмона достигает в течение 2-3 дней.
В начале экссудат бывает серозным, затем в зависимости от
флоры приобретает серозно-гнойный, гнойный или гнойно-гнилостный характер.
Слайд 15
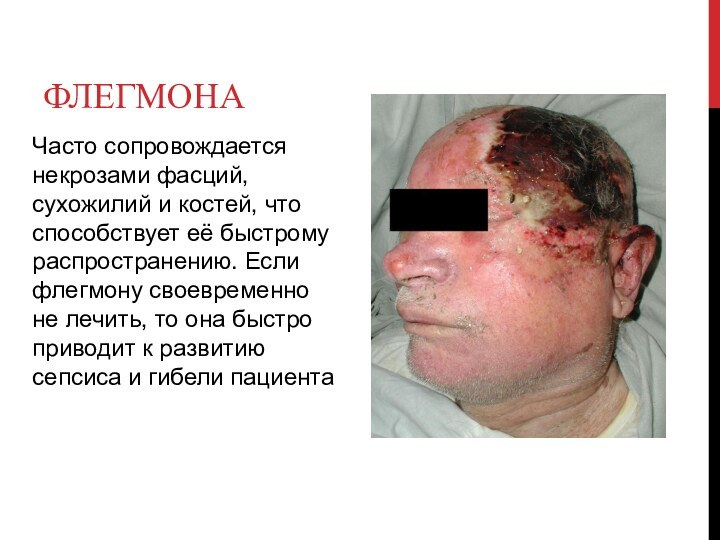
Флегмона
Часто сопровождается некрозами фасций, сухожилий и костей, что
способствует её быстрому распространению. Если флегмону своевременно не лечить,
то она быстро приводит к развитию сепсиса и гибели пациента
Слайд 16
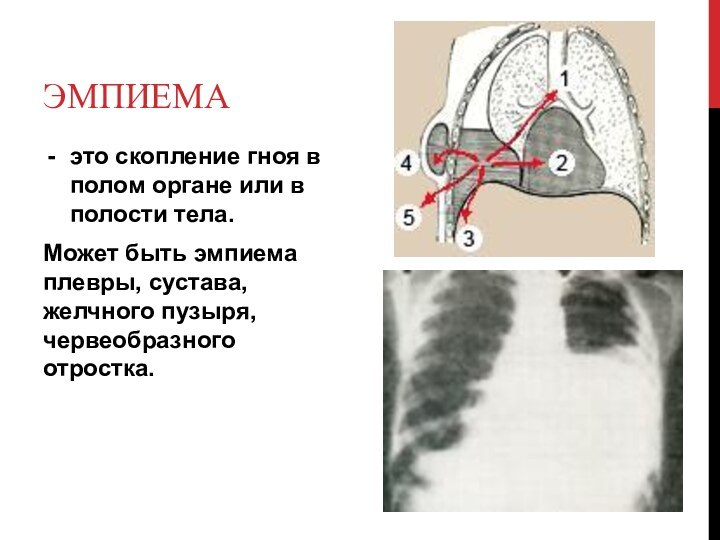
Эмпиема
это скопление гноя в полом органе или
в полости тела.
Может быть эмпиема плевры, сустава, желчного
пузыря, червеобразного отростка.
Слайд 17
Острая гнойная (аэробная) инфекция
Слайд 18
Фазы развития гнойного воспаления
1. Фаза инфильтрации:
клинические признаки:
боль,
гиперемия,
отек,
инфильтрация,
местное повышение температуры,
нарушение функции
органа.
Слайд 19
2. Фаза абсцедирования:
признаки: к симптомам фазы инфильтрации
присоединяются размягчение в центре инфильтрата - флюктуация.
3. Гнойно-некротическая
фаза:
признаки: на фоне фазы абсцедирования формируются очаги некроза из-за нарушения трофики тканей.
Слайд 20
Клинические признаки интоксикации:
озноб;
повышение температуры тела (лихорадка)
в фазу инфильтрации - до субфебрильных цифр,
в фазу
абсцедирования - до фебрильных цифр;
повышенная возбудимость, бессонница;
головная боль;
тахикардия;
нарушение функции сердца, почек, печени, кроветворения;
в клиническом анализе крови - лейкоцитоз со сдвигом лейкоцитарной формулы влево.
Слайд 21
Основные принципы терапии гнойно-септических заболеваний
1. Антибактериальная терапия:
Антибиотики (с
учетом чувствительности микрофлоры к антибиотикам)
Нитрофураны
Сульфаниламиды
Метронидазол (при анаэробной неклостридиальной инфекции)
Слайд 22
2.Дезинтоксикационная терапия:
обильное питье.
инфузионная терапия (плазмозаменители, препараты плазмы),
современные методы
детоксикации (гемосорбция, плазмоферез, гемодиализ),
3.Иммунотерапия:
иммуноглобулины, сыворотки,
иммуностимуляторы
(тималин),
стимуляторы метаболизма (пентоксил, метилурацил),
УФО крови.
Слайд 23
4. Противовоспалительная терапия:
антигистаминные препараты (димедрол, супрастин),
нестероидные противовоспалительные препараты
(бутадион).
кортикостероиды (гидрокортизон, преднизолон применяют по строгим показаниям, чаще всего
при сепсисе).
5. Общеукрепляющая терапия:
поливитамины,
вспомогательное энтеральное питание,
вспомогательное парентеральное питание (аминокислота, жировые эмульсии, глюкоза).
Слайд 24
6. Симптоматическая терапия:
кардиотрофическая терапия (коргликон, рибоксин.)
оксигенотерапия,
гипербарическая оксигенация (баротерапия),
наркотические и
ненаркотические анальгетики.
Слайд 25
Принципы местного лечения:
Фаза инфильтрации:
охлаждение,
сухое тепло,
УВЧ, УФО,
Электрофорез
Применение мазей и
растворов антисептиков
Фаза абсцедирования:
широкое вскрытие и дренирование гнойника,
некрэктомия,
с последующим лечением
гнойной раны в зависимости от фазы раневого процесса.
Слайд 26
Фурункул
(латинское furunculus), чирей
острое гнойно-некротическое воспаление волосяного мешочка и
окружающей соединительной ткани,
вызываемое гноеродными бактериями, главным образом золотистым стафилококком.
Слайд 27
Этиология
загрязнение кожи
микротравмы кожи,
повышенное пото- и салоотделение,
нарушения
обмена веществ (гормоны).
Слайд 29
Клиническая картина
В начальной стадии болезни:
отмечается локальное покраснение и
припухлость кожи на небольшом участке, в центре которой располагается
волос.
В этом месте отмечается боль и кожный зуд.
Спустя некоторое время (около суток) на месте покраснения кожа отмирает и под тонкой пленкой отмершего участка кожи формируется гнойный очаг желтоватого цвета, вокруг него – отек и краснота кожи.
Могут наблюдаться общие явления - повышение температуры, озноб.
Слайд 30
Локализация
Наиболее часто фурункул возникает на коже шеи, затылка,
лица, спины.
Появление нескольких фурункулов называется фурункулёзом
Слайд 32
осложнения
При локализации фурункула на лице возможны тяжёлые осложнения
(гнойный менингит, сепсис).
Фурункул нельзя
вскрывать самостоятельно, особенно выдавливать!
Слайд 33
лечение
Местное лечение.
Кожу вокруг гнойника обрабатывают кожным антисептиком
(70% спирт) и накладывают повязку с антисептиками, гипертоническим раствором
или гидрофильной мазью.
Общее лечение.
При фурункулёзе часто прибегают к антибактериальной терапии. С целью стимуляции защитных сил организма рекомендуют приём поливитаминных препаратов (Компливит, пивные дрожжи), гомеопатические средства (сульфурйод).
Слайд 34
Хирургическое лечение
Абсцедировавший фурункул подлежит вскрытию с последующим лечением
раны в зависимости от фазы раневого процесса.
Слайд 35
Профилактика
соблюдение правил личной гигиены (приём гигиенического душа
2 раза в день, частое мытьё рук антисептическим мылом),
предупреждение потёртости и опрелости кожи, поливитаминная пища,
солнечные ванны или УФО.
пациенты, у которых часто возникают фурункулы, должны обследоваться на наличие сахарного диабета.
Слайд 36
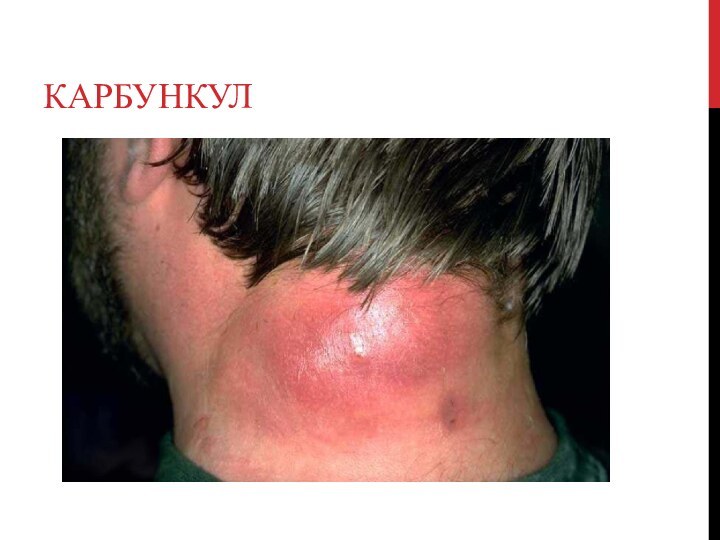
Карбункул
представляет собой острое гнойно-некротическое воспаление нескольких волосяных мешочков
и сальных желез кожи с дальнейшим переходом воспалительного процесса
на подкожную клетчатку.
Слайд 38
Клиническая картина
Вначале образуется небольшой воспалительный инфильтрат, который быстро
увеличивается в размерах.
Кожа над ним становится отечной, синюшно-багровой,
напряженной, в ней образуются свищи («сито»), через которые выделяется густой зеленовато-серый гной.
Слайд 39
Клиническая картина
Больного беспокоит постоянная распирающая боль в зоне
поражения. Формирование некроза происходит обычно в течение 3—5 дней.
Затем отдельные отверстия в коже сливаются, образуется большой дефект, через который выделяется гной и отторгаются гнойно-некротические массы.
С этого момента интоксикация уменьшается. После очищения рана заполняется грануляционной тканью, а затем формируется рубец.
Слайд 40
Общие симптомы
повышение температуры тела до 40°,
тахикардия,
иногда бред и
бессознательное состояние,
ознобы, недомогание,
тошнота, рвота, потеря аппетита,
сильная головная
боль, бессонница.
В клиническом анализе крови определяется лейкоцитоз со сдвигом лейкоцитарной формулы влево, СОЭ увеличена.
Слайд 41
Гидраденит
– гнойное воспаление апокриновых потовых желез, вызываемое
стафилококками, проникающими в железы через их протоки при опрелости
и потертости кожи.
Заболевание развивается медленно, чаще после периода полового созревания, одинаково часто у мужчин и у женщин.
Слайд 42
локализация
в подмышечных впадинах,
реже – около сосков молочных
желез, вокруг заднего прохода
Слайд 43
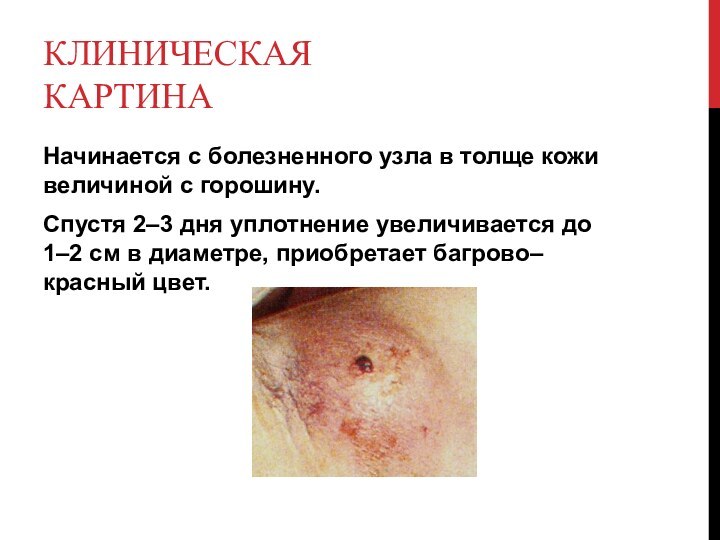
Клиническая картина
Начинается с болезненного узла в толще кожи
величиной с горошину.
Спустя 2–3 дня уплотнение увеличивается до
1–2 см в диаметре, приобретает багрово–красный цвет.
Слайд 44
Клиническая картина
Созревание гидраденита сопровождается лихорадкой, болезненностью, недомоганием. Рубцевание
происходит через 7–10 дней.
Гидраденит обычно протекает без нарушения
общего состояния. У ослабленных, тучных людей, страдающих диабетом, дисфункцией половых желез, микседемой, гидраденит может принять хроническое течение.
Слайд 45
Профилактика
- соблюдение гигиенических норм.
Слайд 46
Лечение
в стадии инфильтрации - консервативное (покой, ультрафиолетовое
облучение, обработка кожи 70% спиртом или кожным антисептиками),
при
появлении флюктуации - вскрытие гнойника с последующим лечением раны в зависимости от фазы раневого процесса.
Слайд 47
Рожа
Острое серозное воспаление дермы, вызванное гемолитическим стрептококком А.
Слайд 48
Клиника
острое начало с тяжелой интоксикацией (температура тела 39-40°С),
потрясающим ознобом, спутанностью сознания.
Местные симптомы - кожный зуд,
покраснение кожи,
припухлость,
регионарный лимфаденит
Слайд 49
Формы рожи
- эритематозная форма;
- буллезная форма;
-
буллезно-геморрагическая форма.
Слайд 50
Принцип лечения
местное лечение: УФО, повязки с синтомициновой
эмульсией, раствором хлоргексидина биглюконата;
Слайд 51
Осложнения рожи
Острые:
- флегмона;
- некротическая флегмона;
-
эпифасциальная гангрена (омертвение всех слоев кожи).
Хронические:
- трофические
язвы;
- слоновость.
Слайд 52
мастит
Острое гнойное воспаление молочной железы.
Слайд 53
Локализация
1 - премаммарный абсцесс; 2 - субареолярный абсцесс;
3 - паренхиматозный гнойный мастит;
4 - гнойный интерстициальный
мастит; 5 - ретромаммарный абсцесс.
Слайд 54
Клиническая картина
Фаза инфильтраци
Развивается через 12-24 часа с момента
возникновения лактостаза. Состояние ухудшается.
Над уплотнением появляется гиперемия кожи,
пальпируются болезненные подмышечные лимфоузлы.
Температура остается фебрильной.
При правильном лечении этот период обратим.
Слайд 55
Клиническая картина
Фаза абсцедирования
Состояние ухудшается.
Температура приобретает гектический характер.
Боль в области уплотнения усиливается, приобретает пульсирующий характер.
При
пальпации в центре уплотнения появляется размягчение, а в запущенных случаях - флюктуация.
Этот период необратим. Требуется экстренная операция.
Слайд 56
Профилактика
1. Предродовая подготовка молочных желез и сосков:
-
ежедневно мыть молочные железы холодной водой;
- ежедневно проводить
массаж сосков вафельным полотенцем;
- при втянутом соске проводить массаж с вытяжением сосков;
- использовать хлопчатобумажные бюстгалтеры;
2. Послеродовый уход:
- обрабатывать соски после кормления теплой водой с мылом;
- ежедневно менять бюстгалтеры (применять прокипяченные);
- сцеживать остатки молока после каждого кормления.
Слайд 57
Принцип лечения
При лактостазе - холод на область уплотнения,
сцеживание молока, ультразвуковой массаж для улучшения оттока молока.
В
фазу инфильтрации:
- холод на область уплотнения;
- сцеживание молока;
- антибактериальная терапия, ограничить прием жидкости.
Слайд 58
Принцип лечения
В фазе абсцедирования:
- экстренная операция с
последующим лечением раны в зависимости от фазы раневого процесса;
- общее лечение в соответствии с общими принципами терапии гнойно-септических заболеваний.
Слайд 59
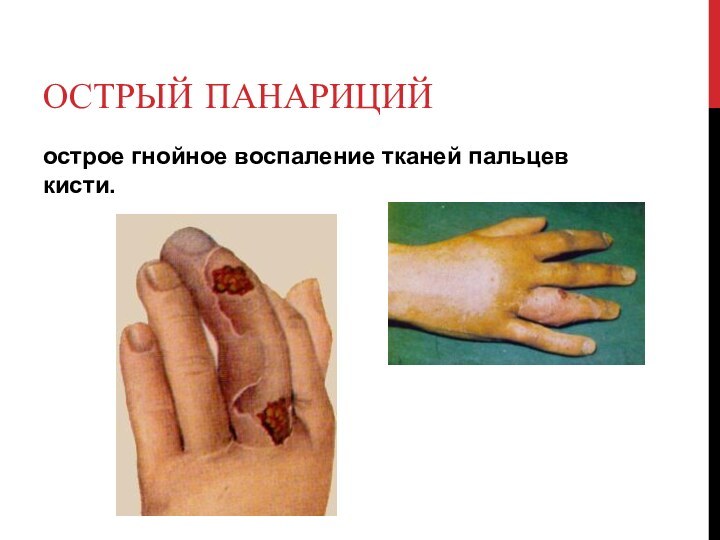
Острый панариций
острое гнойное воспаление тканей пальцев кисти.
Слайд 60
локализация
Поверхностный панариций:
- кожный - гнойный процесс локализуется
под эпидермисом;
- подкожный - гнойный процесс локализуется в
подкожной клетчатке;
- паронихия - гнойный процесс локализуется в области ногтевого валика;
- подногтевой - гнойный процесс локализуется под ногтевой пластинкой;
Слайд 61
локализация
Глубокий панариций является осложнением поверхностного панариция:
- костный
- гнойный процесс локализуется в костной ткани;
- суставной
- гнойный процесс локализуется в полости сустава;
- сухожильный - гнойный процесс локализуется в сухожильном влагалище;
- пандактилит - гнойный процесс захватывает все ткани пальца.
Слайд 62
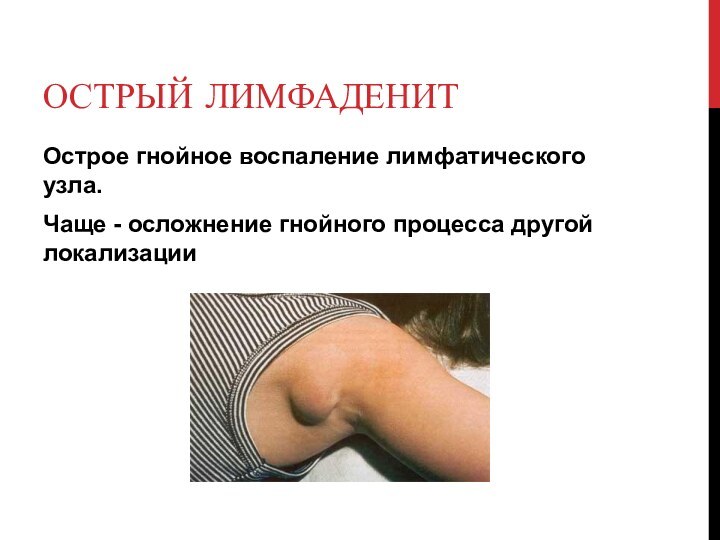
Острый лимфаденит
Острое гнойное воспаление лимфатического узла.
Чаще -
осложнение гнойного процесса другой локализации
Слайд 63
классификация
Различают острый и хронический,
специфический и неспецифический.
Неспецифический лимфаденит
чаще всего вызывается стафилококками и стрептококками, реже другими гноеродными
микробами, их токсинами и продуктами распада тканей из первичных очагов гнойного процесса.
Первичными очагами могут быть гнойная рана, фурункул, карбункул, панариций, рожа. В лимфатические узлы микробы и их токсины поступают лимфогенным, гематогенным и контактным путями.
Слайд 64
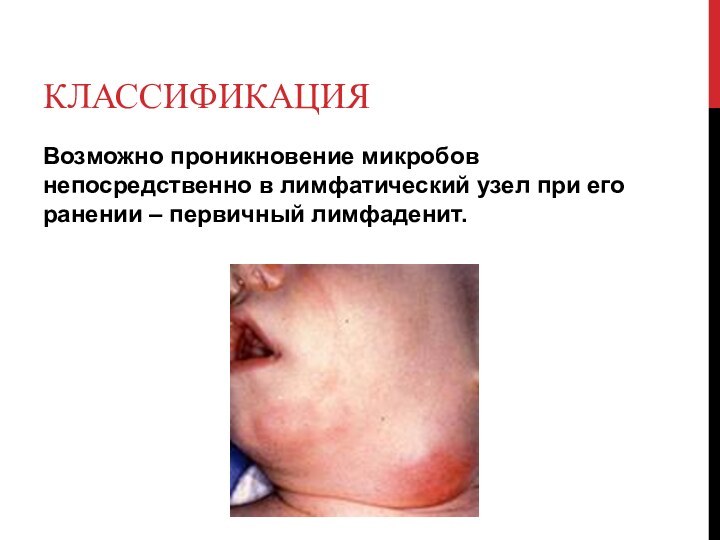
классификация
Возможно проникновение микробов непосредственно в лимфатический узел при
его ранении – первичный лимфаденит.
Слайд 65
Клинические признаки
- боль;
- припухлость в области лимфоузла;
- изменение кожи над лимфоузлом проявляется при переходе процесса
на окружающие ткани;
- при пальпации определяется болезненное опухолевидное образование овальной формы эластической консистенции, а при абсцедировании - с размягчением в центре;
- интоксикация.
Слайд 66
Осложнения
- аденофлегмона - распространение гнойного процесса за пределы
лимфоузла на окружающие ткани;
- сепсис