- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Сестринский уход при пороках сердца
Содержание
- 2. Врождённые пороки сердца (ВПС)- это аномалии морфологического развития
- 6. Общие клинические проявления, позволяющие заподозрить наличие ВПС:деформация
- 9. ДМПП – дефект межпредсердной перегородкиКровь через дефект
- 11. ДМЖП – дефект межжелудочковой перегородкиЕсли дефект располагается в
- 13. Пороки
- 16. Клиника : первый признак порока – одышка появляется вначале при
- 19. Диагностика ВПС основывается на данных анамнеза, характерных клинических
- 21. Ревматизм- это системное заболевание соединительной ткани инфекционно-аллергической
- 24. Клиника ревмокардита:I. Миокардит – поражение мышцы сердца. У детей
- 25. Эндокардит – поражение внутренней оболочки сердца и клапанов,
- 27. Перикардит - поражение наружной оболочки сердца (перикарда.)1. состояние
- 30. Хорея- это поражение нервной системы. Начинается
- 31. Диагностика.Основывается на данных анамнеза и
- 32. Медикаментозное лечение:1. Антибиотики пенициллинового ряда (амоксициллин, аугментин). Макролиды (спирамицин
- 33. Причины неблагоприятных исходов беременности и родов у
- 34. Основные задачи при обследовании беременных с пороками
- 35. Возможности беременности и родов для женщин с
- 36. Показания для родоразрешения кесаревым сечением у женщин
- 37. Особенности ведения родов через естественные родовые пути
- 39. Скачать презентацию
- 40. Похожие презентации
Врождённые пороки сердца (ВПС)- это аномалии морфологического развития сердца и магистральных сосудов, возникшие в результате нарушения процессов эмбриогенеза.
































Слайд 2
Врождённые пороки сердца (ВПС)- это аномалии морфологического развития сердца
и магистральных сосудов, возникшие в результате нарушения процессов эмбриогенеза.
Слайд 3
ЭТИОЛОГИЯ
1 – генетическое наследование ( ВПС у родственников 1 степени родства) – степень риска составляет 30-50%
2 – вирусные заболевания матери во время беременности ( краснуха, грипп, герпетическая, энтеровирусная инфекции и др.)
3 – хронические заболевания матери, протекающие с гипоксией (БА, ГБ, СД и др.)
4 – профессиональные вредности ( лакокрасочное производство, парикмахер, в салонах красоты и др.)
5 – возраст матери старше 35, отца старше 50 лет
6 – интоксикации ( алкогольная, никотиновая и др.)
7 – внутриутробные инфекции
Слайд 4
КЛАССИФИКАЦИЯ
1- пороки с
обогащением МКК (МКК- малый круг кровообращения) – ОАП( открытый артериальный проток), ДМПП ( дефект межпредсердной перегородки), ДМЖП ( дефект межжелудочковой перегородки).2 – пороки с обеднением МКК - ИСЛА (изолированный стеноз легочной артерии- без цианоза), тетрада Фалло ( с цианозом)
3 – пороки с обеднением БКК ( БКК- большой круг кровообращения) – коарктация аорты ( без цианоза)
4- пороки без нарушения гемодинамики - аномалии расположения сердца и сосудов
Слайд 6
Общие клинические проявления, позволяющие заподозрить наличие ВПС:
деформация грудной
клетки слева или по середине изменения цвета кожи: бледность,
цианоз или акроцианоз ( цианоз пяток, пальцев, кончика носа, ушей, подбородка)одышка, особенно в покое – изменение частоты сердечных сокращений
патологическая пульсация сосудов
расширение границ сердца
систолический шум в области сердца ( У 25%)
отставание в физическом развитии
Слайд 7
Пороки с обогащением МКК:
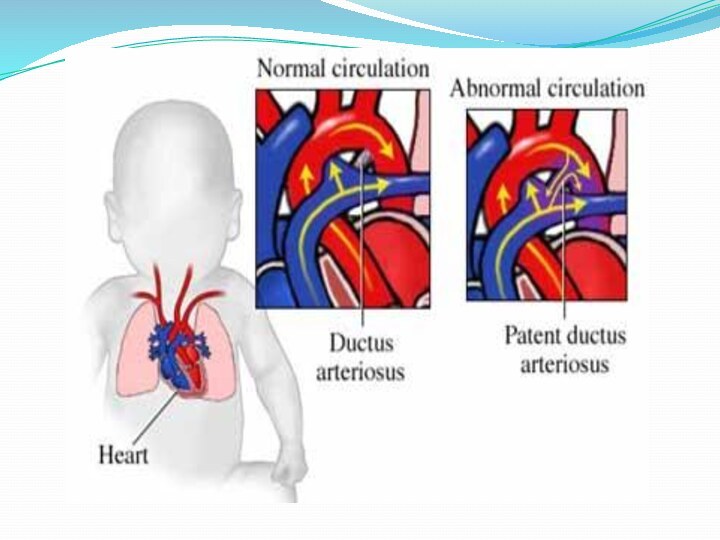
ОАП – открытый артериальный ( Баталлов)
протокВ норме артериальный проток перестаёт функционировать и закрывается в первые часы, дни, реже в 2-3 месяца жизни. При незаращении протока часть крови сбрасывается из аорты в легочную артерию, в результате чего и возникает гиперволемия МКК.
Клинические проявления ОАП: одышка, боли в области сердца, повышенная утомляемость, увеличение размеров сердца, при аускультации во втором межреберье слева от грудины определяется грубый, «машинный» систолический шум, который проводится на аорту, шейные сосуды и в межлопаточную область.
Слайд 9
ДМПП – дефект межпредсердной перегородки
Кровь через дефект в
перегородке частично забрасывается из левого предсердия в правое. В
правой половине сердца повышается давление, развивается гипертрофия правого предсердия. Первые клинические проявления появляются в 5-6 месяцев – кашель, частые ОРЗ, плохая прибавка в массе, бледность кожи. При небольшом дефекте жалоб нет. Диагностируется порок чаще в 2-3 года. При аускультации выслушивается систолический шум во 2-3 межреберье слева от грудины, иногда отмечается расширение и пульсация шейных вен.
Слайд 11
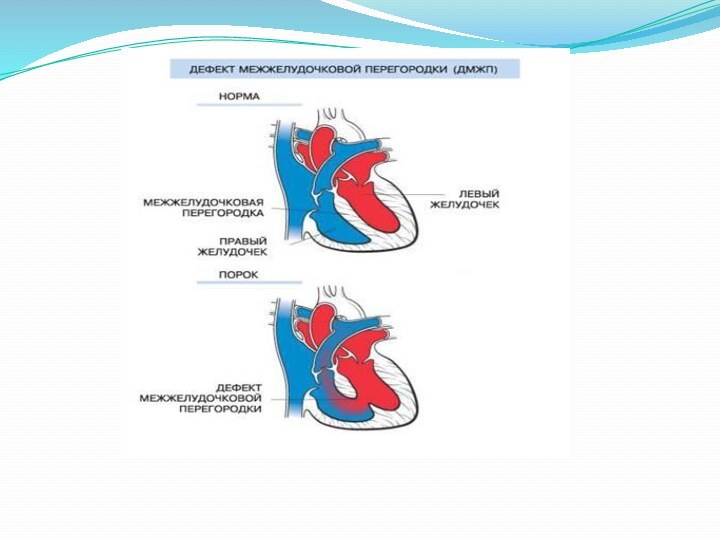
ДМЖП – дефект межжелудочковой перегородки
Если дефект располагается в мышечной
части перегородки, то диаметр отверстия не большой ( до
1 см.) и нарушения гемодинамики не отражаются на состоянии больного. Жалоб нет, однако при аускультации выслушивается грубый, скребущий систолический шум с эпицентром в 4-5 межреберье слева от грудины. Дефекты в мембранозной части более широкие и значительная часть крови из левого желудочка сбрасывается в правый. Оба желудочка работают с большой нагрузкой. Клинически у больного отмечается быстрая утомляемость, одышка, периодически кашель, цианоз, отставание в физическом развитии, деформация грудной клетки. Границы сердца расширены, верхушечный толчок высокий, разлитой, смещён вниз. При аускультации – систолический шум слева от грудины, который проводится во всех направлениях.Слайд 13 Пороки с
обеднением МКК:
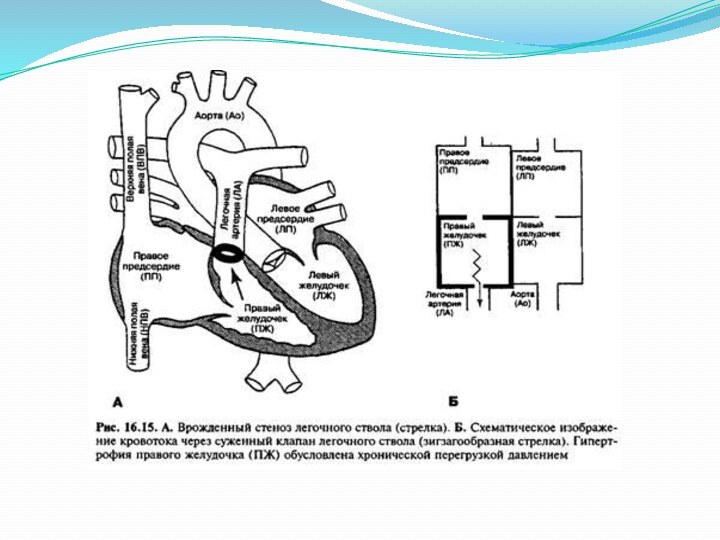
ИСЛА – изолированный стеноз легочной артерии
При этом пороке
затруднён выброс крови из правого желудочка в легочную артерию. Клинически порок проявляется жалобами на быструю утомляемость, боль в области сердца, одышку. Обращает на себя внимание выраженная бледность. Во 2-ом межреберье слева от грудины выслушивается грубый систолический шум, который проводится в левую подключичную область и на сонные артерии. Первый тон на верхушке сердца усилен, второй тон на легочной артерии ослаблен или отсутствует.Слайд 15
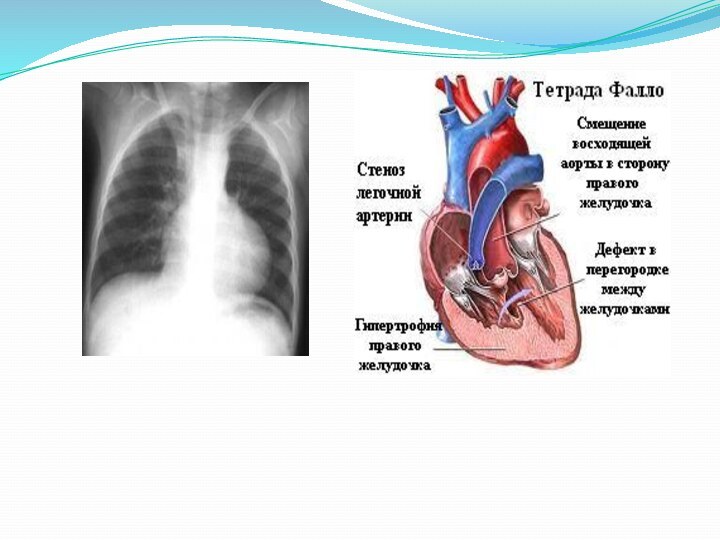
Тетрада Фалло
Порок включает сочетание четырёх аномалий:
1 – стеноз легочной артерии;
2 – дефект межжелудочковой перегородки;
3 – транспозиция аорты вправо;
4 – гипертрофия правого желудочка.
МКК недостаточно обеспечивается кровью, в БКК через аорту, которая располагается над дефектом в межжелудочковой перегородке, поступает смешанная кровь – артериальная из левого и венозная из правого желудочка. В связи с сужением легочной артерии и повышенным давлением в аорте правый желудочек гипертрофируется.
Слайд 16 Клиника : первый признак порока – одышка появляется вначале при кормлении
и беспокойстве, а затем и в покое. Цианоз редко заметен сразу
после рождения, чаще появляется к 2-3 месяцам. С рождения выслушивается грубый систолический шум во 2-3 межреберье. Как правило дети отстают в физическом и психомоторном развитии, после года появляется деформация пальцев – « барабанные палочки», определяется эпигастральная пульсация и систолическое дрожание слева от грудины. На Rg-грамме тень сердца в виде «башмачка», в периферической крови – полицетемия (повышен гемоглобин и эритроциты). Нередки одышечно – цианотические кризы, которые сопровождаются усилением одышки и цианоза, потерей сознания, судорогами у грудных детей. У старших детей отмечаются более лёгкие приступы, во время которых ребёнок принимает вынужденное положение на корточках. Дети жалуются на головную боль, головокружение, могут быть обмороки. Осложнения: гипоксическая кома, тромбоэмболия, септические (абсцессы, эндокардит ), кровотечения, дистрофия, сердечная недостаточность.Слайд 18
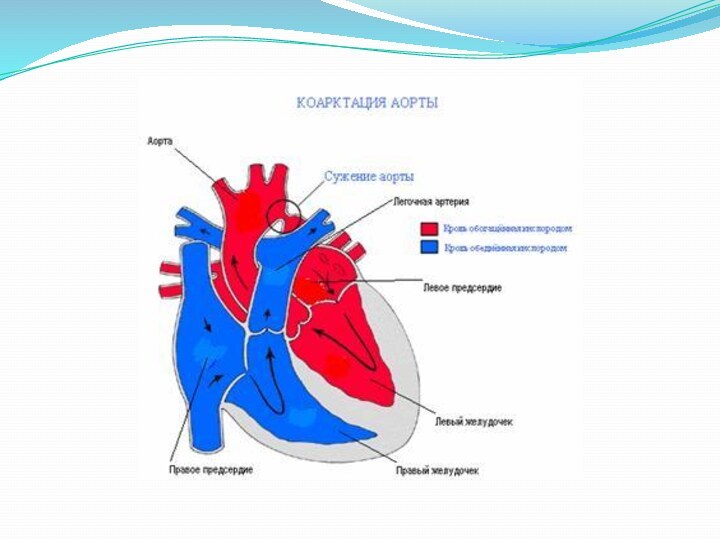
Пороки с
обеднением БКК:Коарктация аорты – это сужение аорты в нижнем грудном или брюшном отделе, в результате которого сосуды нижней половины тела получают мало крови, а выше места сужения наблюдается наоборот гипертензия. Клиника: жалобы появляются поздно и связаны с синдромом гипертонии и декомпенсацией сердечной деятельности. Чаще болеют мальчики. Больные жалуются на головную боль, головокружение, шум в ушах, носовые кровотечения, зябкость стоп. При осмотре бросается в глаза лучшее развитие верхней половины туловища в сравнении с нижней. Характерно высокое АД на руках ( до 200-250 мм рт. ст.) и одновременно снижение его на нижних конечностях, иногда до 0 ( в норме АД на ногах должно быть выше чем на руках на 15 – 20 мм рт. ст.) Пульс на нижних конечностях слабый, на верхних – напряжённый. Осложнения: разрыв аорты, сердечная недостаточность, геморрагический инсульт, развитие аневризмы аорты.
Слайд 19 Диагностика ВПС основывается на данных анамнеза, характерных клинических проявлениях
и данных дополнительных методов исследования: ЭКГ, ФКГ, Rg-грамма органов
грудной клетки, ангиография сердца, УЗИ, зондирование полостей сердца.Лечение ВПС. Основной метод – хирургическая операция, которая приводит к нормализации гемодинамических нарушений. Наиболее благоприятный срок для операции 3 – 12 лет. Консервативное лечение включает неотложную помощь при острой сердечной недостаточности и гипоксическом приступе, лечение осложнений и поддерживающая терапия.
Слайд 21
Ревматизм- это системное заболевание соединительной ткани инфекционно-аллергической природы
с преимущественным поражением сердца, а также суставов и нервной
системы.Слайд 22
Этиология
Вызывает β- гемолитический стрептококк гр. А.
Начинается через 2-3 недели после ангины или скарлатины (или другой стрептококковой инфекции).
Выделяют три основные формы ревматического процесса:
1. Ревмокардит – поражение всех трех оболочек сердца.
2. Полиартрит – поражение суставов.
3. Хорея – поражение нервной системы.
Слайд 24
Клиника ревмокардита:
I. Миокардит – поражение мышцы сердца. У детей при
ревматизме встречается в 100 %.
1. Температура чаще субфебрильная или
нормальная,2. кардиалгии (боли в области сердца),
3. тахикардия, переходящая в брадикардию,
4. расширение границ сердца влево,
5. глухость сердечных тонов,
6. систолический шум, чаще на верхушке сердца.
Слайд 25 Эндокардит – поражение внутренней оболочки сердца и клапанов, чаще
митрального, реже аортального.
1. температура всегда повышена,
2. границы сердца расширены,
вверх и влево,3. основной синдром эндокардита – систолический шум «дующего» характера на верхушке сердца и усиление второго тона на легочной артерии. Примерно у 10 % больных поражается аортальный клапан. Это проявляется диастолическим шумом вдоль левого края грудины.
Слайд 27
Перикардит - поражение наружной оболочки сердца (перикарда.)
1. состояние очень
тяжёлое
2. температура всегда повышена
3. одышка
4. общий цианоз
5. сильные боли
в сердце, из-за которых пациенты принимают вынужденное сидячее положение6. при аускультации – резкая глухость сердечных тонов и аритмия
Слайд 28 Клиника
полиартрита:
Поражаются симметрично средние и крупные суставы конечностей ( коленные,
локтевые, голеностопные). Появляется боль, ограничение движения. Кожа над суставом гиперемирована, отёчная, горячая на ощупь.Основные дифференциальные отличия ревматического полиартрита от ревматоидного:
1. Боль носит летучий характер;
2. Ревматический полиартрит после лечения проходит бесследно, не оставляя деформаций сустава.
Слайд 30 Хорея- это поражение нервной системы. Начинается постепенно:
ухудшается сон и успеваемость в школе. Ребенок становится рассеянным,
плаксивым, раздражительным. Через 1-2 недели появляется основной симптом хореи – гиперкинезы ( непроизвольные беспорядочные движения, подергивания мышц лица и конечностей, усиливающееся при эмоциях и исчезающие во сне). Ребенок постоянно гримасничает, у него меняется почерк, походка становится шаткой, неуверенной.
Слайд 31
Диагностика.
Основывается на данных анамнеза и клиники
+ АОК, где всегда повышено СОЭ, лейкоцитоз. В биохимическом
анализе крови: появляется «С» реактивный белок, диспротеинемия, повышен фибриноген, повышен титр антистрептолизина – 0 (АСЛ – 0 ), антистрептогиалуронидазы (АСГ ), антистрептокиназы ( АСК ).Лечение (в стационаре):
1. Строгий постельный режим (длительность устанавливается врачом) от 1 недели до 1 месяца и больше. Расширение режима только с разрешения врача. Уход за ребенком осуществляется в постели (расчесывание, умывание, кормление). Физиологические отправления с помощью подкладного судна.
2.Постельный режим (2-3 недели). Ребенку разрешается принимать участие в настольных играх в кровати.
3.Щадящий режим с разрешением ходить до столовой и в туалет.
За выполнением режима должна строго следить м/с палаты. При длительном постельном режиме возможно развитие пролежней. Поэтому необходим тщательный уход за кожей. Постель ребенка должна быть удобной, её необходимо перестилать, устраняя складки.
Слайд 32
Медикаментозное лечение:
1. Антибиотики пенициллинового ряда (амоксициллин, аугментин). Макролиды (спирамицин и
др), оральные цефалоспорины (цефалексин, цефаклор) от 750 тыс. ЕД до 2
млн в сутки примерно на 10 дней, затем бицилин – или бицилин 1.2. Противовоспалительные препараты (вольторен, бруфен) + антигистаминные препараты,
3. Препараты, поддерживающие мышцу сердца: это препараты калия (панангин, орорат калия) – витамины, АТФ, ККБ.
4. Гормоны (в тяжёлых случаях),
5. При хорее препараты брома, ноотропил, валериана.
Слайд 33 Причины неблагоприятных исходов беременности и родов у беременных
с пороками сердца.
-недостаточное или нерегулярное обследование беременных в женской
консультации-отсутствие комплексного наблюдения за беременной акушером и терапевтом
-сознательный отказ некоторых беременных от врачебного наблюдения (из-за стремления к материнству без учета возможности опасных последствий для здоровья и жизни)
-неэффективные лечебные мероприятия
-ошибки в ведении родов и послеродового периода
Слайд 34 Основные задачи при обследовании беременных с пороками сердца
на уровне женской консультации.
-тщательный сбор анамнеза (в том числе
акушерского)-установление акушерского диагноза
-распознавание порока сердца, его формы, изменений миокарда и других органов
-выявление признаков нарушения кровообращения
-распознавания ревматизма, его активности
-выявление очаговой инфекции, других сопутствующих нарушений
Слайд 35 Возможности беременности и родов для женщин с врожденными,
комбинированными пороками и после операций на сердце.
Женщинам с сочетанными
пороками сердца беременность как правило противопоказана. При врожденных пороках вопрос о беременности решается индивидуально с учетом формы порока, фазы его развития, возможных осложнений. При синих пороках (тетрада Фалло, ДМПП, ДМЖП, коарктация аорты) беременность противопоказана.После операции на сердце кровоснабжение органа восстанавливается как правило через 1-1.5 года. Примерно на этот срок следует планировать беременность у женщины при отсутствии противопоказаний: неблагоприятный результат операции, развитие возвратного ревмокардита, подострый септический эндокардит, митральный стеноз. После протезирования клапанов беременность противопоказана.
Слайд 36 Показания для родоразрешения кесаревым сечением у женщин с
пороками сердца.
-возвратный и подострый септический эндокардит
-митральная недостаточность с резко
выраженной регургитацией-митральный стеноз, не поддающийся хирургической коррекции
-аортальные пороки с НК
сочетание порока с акушерской патологией (поперечное положение плода, предлежание плаценты, узкий таз)
Слайд 37 Особенности ведения родов через естественные родовые пути у
женщин с пороками сердца.
До начала родовой деятельности – промедол
1-2 мл п/к, спазмолитики, витамин В1. Обезболивание проводят закисью азота с кислородом.При явлениях декомпенсации дают вдыхать увлажненный кислород
Когда головка плода опустится в полость или на дно таза, накладывают акушерские щипцы под закисно-кислородным наркозом.
После рождения плода на живот матери кладут тяжесть (800-1200 г), вводят в/м эргометрин или метилэргатаимн.
Внимательно ведут послеродовый период, т.к возможно нарастание гемодинамических нарушений.
Слайд 38
Питание:
полноценное
витаминизированное
богатое калием (изюм, курага, чернослив, печеный картофель, капуста)
Несколько ограничивают белки, жиры и соль.