План:
Введение
Синтетические материалы
Хирургический шовный материал
Синтетические полимерные бинты
Ангиопластика
Протезирование клапанов
сердца
Синтетические суставы
Синтетические кости «Orthoss®»
Синтетическая кожа
Заключение
Слайд 3
Введение:
Успехи современной хирургии
во многом связаны с широким внедрением реконструктивных оперативных вмешательств
на органах с использованием различных синтетических материалов для восстановления анатомических форм, функций отдельных органов и систем.
Бурное развитие химии полимеров в середине XX века способствовало широкому внедрению в хирургию и травматологию синтетических материалов.
Слайд 4
Синтетические материалы
это высокомолекулярные органические соединения —
полимеры.
Они подразделяются в зависимости от
размеров пор
строения (моно- или мультифиламентные),
степени рассасывания (рассасывающиеся, нерассасывающиеся, комбинированные или смешанные)
свойств (гибкость, прочность, пористость, способность вызывать местную воспалительную реакцию)
Слайд 5
—это инородная нить, применяемая для соединения тканей с
целью образования рубца.
В 1965 году А.Щупинский сформулировал требования
к современному хирургическому шовному материалу:
Простота стерилизации
Инертность
Прочность нити должна превосходить прочность раны на всех этапах её заживления
Надежность узла
Резистентность к инфекции
Рассасываемость
Удобство в руке, мягкость, пластичность, хорошие манипуляционные свойства, отсутствие памяти нити
Применимость для любых операций
Отсутствие электронной активности
Отсутствие аллергенных свойств
Прочность на разрыв в узле не ниже прочности самой нити
Низкая стоимость
Хирургический шовный материал
Слайд 6
Классификация современного шовного материала
Материалы на основе полиэфиров (лавсан,
мерсилен, этибонд)
Материалы на основе полиолефинов ( суржипро, пролен,
полипропилен, суржилен)
Материалы на основе поливинилидена (корален)
Материалы на основе фторполимеров (гор-тэкс, витафон)
Материалы на основе металла (металлическая проволока, скобки)
Кетгут, коллаген
Шелк,
Материалы на основе полиамидов (капрон)
Материалы на основе целлюлозы (окцелон, кацелон)
Материалы на основе полигликолидов (полисорб, биосин, монософ, викрил, дексон, максон)
Материалы на основе полидиоксанонов (полидиоксанон)
Материалы на основе полиуретанов (полиуретан)
Нерассасывающийся
Рассасывающийся
Слайд 7
Предназначены для изготовления иммобилизирующих повязок в травматологии и
ортопедии, а также других ортопедических съемных приспособлений.
Выпускается в виде
бинта.
Тканевая основа бинтов состоит из стекловолоконной или полиэфирной сетки, пропитанной полиуретановой смолой.
При воздействии воды на бинт активируется реакция полимеризации смолы, в результате которой идет процесс отвердевания. Полная прочность материала наступает уже через 30 минут.
Синтетические полимерные бинты
Ангиопластика
Ангиопластика — это процедура открытия
пораженной артерии с использованием тонкого катетера с расширяемым баллонном на конце. Стент — это устройство, состоящее из металлической сетки, он имплантируется в артерию, чтобы помочь сохранить ее просвет
для обеспечения достаточного кровотока.
Ангиопластика используется для лечения симптомов, вызванных:
ишемической болезнью сердца (стеноза или окклюзии артерий, которые снабжают сердце кровью);
заболеваниями периферических сосудов (стеноза или окклюзии артерий, которые снабжают кровью конечности, особенно ноги);
поражением сонной артерии (стеноза внутренней сонной артерии);
реноваскулярной болезнью (стеноза почечной артерии).
Слайд 9
В настоящее время существуют три основных типа текстильных
протезов из синтетических материалов применяемых для ангиопластики:
1. вязаные,
2. тканые,
3.
плетеные.
Многие исследователи отмечают, что плетеная конструкция искусственных синтетических сосудов более физиологична в первое время после операции, так как обладает до некоторого времени определенной эластичностью в продольном и поперечном направлении, улучшая гемодинамические характеристики таких протезов.
Слайд 10
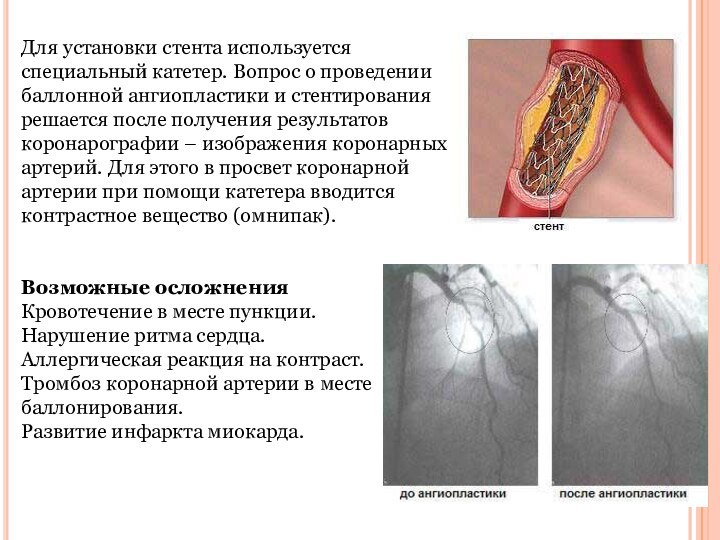
Для установки стента используется специальный катетер. Вопрос о
проведении баллонной ангиопластики и стентирования решается после получения результатов
коронарографии – изображения коронарных артерий. Для этого в просвет коронарной артерии при помощи катетера вводится контрастное вещество (омнипак).
Возможные осложнения
Кровотечение в месте пункции.
Нарушение ритма сердца.
Аллергическая реакция на контраст.
Тромбоз коронарной артерии в месте баллонирования.
Развитие инфаркта миокарда.
Слайд 11
Синтетические кровеносные сосуды
Группа исследователей из Йельского
университета под руководством анестезиолога и инженера-биомедика Лауры Никласон нашла
такой способ замены поврежденных кровеносных сосудов, при котором новые сосуды не будут отвергаться телом.
Исследователи сначала создали структуру, имитирующую гладкомышечные клетки. Эти "клетки" образовывали соединительную ткань из коллагена вокруг поддерживающей конструкции, формируя кровеносные сосуды. После этого, новообразованные сосуды промывались, чтобы удалить все мышечные клетки, оставив только волокнистую коллагеновую соединительную ткань.
Кровеносные сосуды уже прошли большое количество испытаний на бабуинах, однако, все еще необходимо множество научных тестов и исследований, прежде чем можно будет применять их для лечения людей.
Слайд 12
Японские ученые научились использовать кожу лосося для изготовления
искусственных кровеносных сосудов.
Это первый в науке случай, когда
удалось создать сосуды для человека из коллагена, сырьем для которого послужили морские обитатели. Технология пока не опробована на людях, но эксперименты, проведенные на крысах, подтвердили ее жизнеспособность. По словам разработчиков, теперь ее предстоит проверить на крупных животных, после чего можно будет говорить об экспериментах на человеке.
Предполагается возможность использования сосудов для лечения различных заболеваний сердечно-сосудистой системы, в том числе инфаркт миокарда.
Слайд 13
Протезирование клапанов сердца
Шариковый клапан —
протез, в котором шарик во время диастолы желудочков прижимается
к седлу протеза и препятствует регургитацию тока крови в желудочек. Во время систолы желудочков шарик отходит к вершине ограничителя его хода и кровь свободно выходит из желудочков.
Лепестковый клапан — своей конструкцией имитируют строение естественных клапанов сердца.
Клапанный гомографт
Сосудистый клапанный гомографт — имплантируемый протез, который полностью или частично состоит из неживых, специально обработанных тканей человека, включающих сердечные клапаны/
Имеют естественный трехстворчатый запирательный элемент биологической природы фиксированный на полимерном или металлическом опорном каркасе.
механические
биологические
Слайд 14
Протезирование клапанов сердца на искусственные осуществляется при следующих
патологиях:
Слайд 15
Синтетические суставы
Современный эндопротез состоит
из высокопрочных и биоинертных металлических и полимерных частей (иногда
- из керамики), которые повторяют форму сустава, где планируется установить эндопротез.
В исскуственном суставе трущиеся поверхности чаще всего изготавливаются из:
металлического сплава и высокопрочного полимера, называемого полиэтиленом высокого давления (пара трения "металл - пластик")
керамики (пара трения "керамика - керамика")
металлического сплава (пара трения "металл - металл")
Слайд 16
Наиболее совершенной комбинацией сегодня считается пара трения "металл
- металл". Высочайшая прочность сочетается в ней с минимальным
износом. Это гарантирует наибольший срок службы таких эндопротезов (до 20 лет и более).
На сегодняшний день наиболее распространенной парой трения является "металл - пластик". Эта комбинация материалов обеспечивает длительное функционирование сустава, однако имеет недостаток: износ пластика, постепенное расшатывание компонентов эндопротеза.
Пара трения "керамика - керамика" имеет свои недостатки: малая механическую прочность и сложность изготовления.
Слайд 17
Синтетические кости «Orthoss®»
Для

костной пластики в травматологии и ортопедии используются:
Аутогенная (эндогенная)
кость - (использование аутогенной кости ограничено ввиду ее трудной доступности и травматизации пациента при дополнительной операции)
Гомологичная кость, из банка костных трансплантатов - (несет с собой высокие иммунологические риски и риск инфицирования СПИДом, гепатит ом и др.).
Искусственный заменитель кости, такой как гидроксиапатит, отличается от натуральной кости по структуре и составу, что крайне затрудняет его участие в процессе естественного остеогенеза.
В настоящее время стал доступен альтернативный материал для костной пластики - Orthoss® , в котором сохранена натуральная неорганическая структура кости; он состоит из веществ, которые составляют ее неорганическую матрицу.
Orthoss® легко интегрируется в естественный процесс образования костной ткани посредством остеобластов и остеокластов. Благодаря своему природному составу Orthoss® имеет высокую степень сходства с человеческой костью.
Слайд 18
Свойства кости «Orthoss®»
Пористая структура

– как у натуральной кости
Orthoss® имеет естественную систему пор, которая
способствует восстановлению кости посредством прорастания кровеносных сосудов и миграции костных клеток.
Внутренняя поверхность – как у натуральной кости
Благодаря интенсивно развитой объемной сетчатой структуре соединительных пор, площадь внутренней поверхности материала составляет более 90 м2/г и внутреннее пространство Orthoss® близко соответствует спонгиозной кости человека.
Кристаллическая структура – как у натуральной кости
Неорганическая основа человеческой кости представляет собой мельчайшие кристаллы апатита. В ходе уникального технологического процесса производства в Orthoss® сохраняется кристаллическая структура, сходная с человеческой костью. Это облегчает интеграцию Orthoss® в естественный процесс восстановления кости.
Химический состав – как у натуральной кости
в Orthoss® биологический апатит имеет меньше гидроксильных групп и больше карбонатных ионов. Соотношение между ионами кальция и фосфата составляет 2:1, что полностью соответствует человеческой кости.
Слайд 19
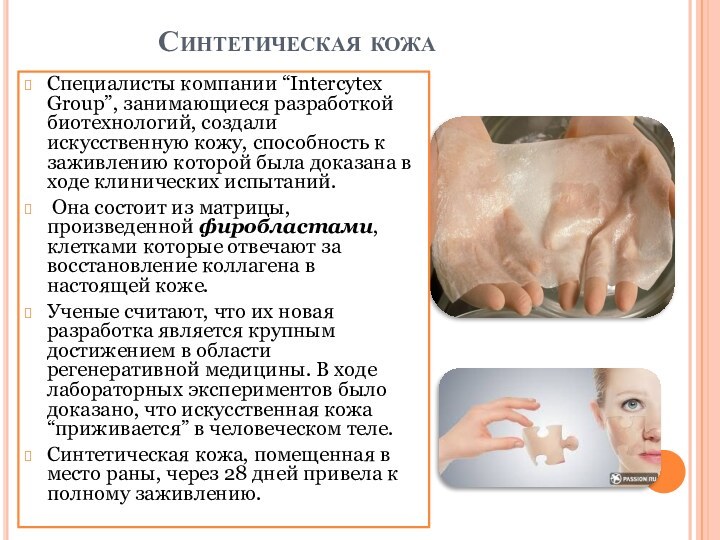
Синтетическая кожа
Специалисты
компании “Intercytex Group”, занимающиеся разработкой биотехнологий, создали искусственную кожу,
способность к заживлению которой была доказана в ходе клинических испытаний.
Она состоит из матрицы, произведенной фиробластами, клетками которые отвечают за восстановление коллагена в настоящей коже.
Ученые считают, что их новая разработка является крупным достижением в области регенеративной медицины. В ходе лабораторных экспериментов было доказано, что искусственная кожа “приживается” в человеческом теле.
Синтетическая кожа, помещенная в место раны, через 28 дней привела к полному заживлению.