Слайд 2
Артериальная гипертония:
1) Эссенциальная (гипертоническая болезнь)
2) Симптоматические гипертензии
-системная:
заболевания
ЦНС;
заболевания надпочечников (с-м Кона, Иценко-Кушинга, феохромоцитома);
заболевания почек
(нефрогенная, вазоренальная).
-регионарная (коарктация аорты и др.)
Слайд 4
Вазоренальная гипертензия (ВРГ) -вторичная симптоматическая артериальная гипертензия, развивающаяся
вследствие нарушения магистрального кровотока в почках без первичного поражения
паренхимы и мочевыводящих путей
Слайд 5
вазоренальная гипертензия
История открытия
В 1934 г. Гольдблатт получил стойкую
артериальную гипертензию у собак путем сужения почечной артерии одной
почки. Оказалось, что повышение артериального давления возникает и у людей при стенозе или окклюзии почечных артерий вследствие различных причин.
Слайд 6
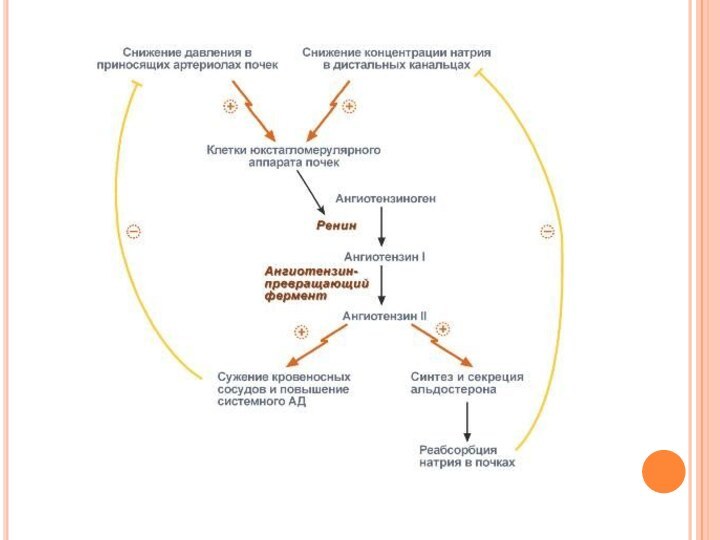
Патогенез
Первоначальная реакция почки на снижение ее перфузии состоит
в активации юкстагломерулярного аппарата, что приводит к повышению секреции
ренина. Ренин катализирует превращение ангиотензиногена в ангиотензин 1 (АТ1). В легких АТ1 под воздействием ангиотензинпревращающего фермента (АПФ) трансформируется в ангиотензин 2 (АТ2). АТ2 является мощным вазоконстриктором, а также стимулирует секрецию альдостерона. что приводит к развитию вторичного гиперальдостеронизма, который проявляется задержкой натрия и воды. Спазм периферических сосудов, гипернатриемия и гиперволемия приводят к усугублению артериальной гипертензии.
Слайд 8
Классификация вазоренальной гипертензии:
Врожденные поражения
Фибромускулярная дисплазия почечной артерии
Аневризма почечной
артерии
Гипоплазия почечной артерии
Артериовенозная фистула
Аномалии развития аорты
Приобретенные поражения
Атеросклеротический стеноз почечной
артерии
Стеноз почечной артерии и/или вены при нефроптозе
Тромбоз или эмболия почечной артерии
Панартериит
Аневризма почечной артерии
Сдавление почечной артерии извне
Слайд 9
Клиническая картина
Жалобы больных можно сгруппировать следующим образом:
1)

жалобы, характерные для церебральной гипертензии,—головные боли, чувство тяжести в
голове, приливы к голове, шум в ушах, боли в глазных яблоках, снижение памяти, плохой сон, раздражительность, мелькание «мушек» перед глазами;
2) жалобы, связанные с перегрузкой левых отделов сердца и относительной или истинной коронарной недостаточностью—боли в области сердца, сердцебиение, одышка, чувство тяжести за грудиной;
3) чувство тяжести в поясничной области, неинтенсивные боли, гематурия в случаях инфаркта почки;
4) жалобы, характерные для ишемии других органов, магистральные артерии которых поражены одновременно с почечными артериями,—симптомы, характерные для хронической мозговой недостаточности, ишемия верхних и нижних конечностей, ишемия органов желудочно-кишечного тракта;
5) жалобы, характерные для синдрома общего воспаления (при неспецифическом аортоартериите);
6) жалобы, характерные для вторичного гиперальдостеронизма,—мышечная слабость, парестезии, приступы тетании, изогипостенурия, полиурия, полидипсия, никтурия;
7) жалобы, характерные для кризового надпочечникового течения артериальной гипертензии.
Слайд 10
Классификация вазоренальной гипертензии по стадиям болезни
Слайд 11
Алгоритм диагностики и лечения По Dubel G. J.
and Murphy T.P. «The role of percutaneous revascularization for
renal artery stenosis», Vascular Medicine, 2008; 13; 141]
Слайд 13
Инструментальные методы диагностики
ультразвуковое исследование (УЗИ),
рентгенологическое (обзорная
рентгенография, экскреторная и инфузионная урография, ангиография, компьютерная томография –
КТ),
радионуклидная ренография.
МРТ (можно получить дополнительные сведения)
биопсия почки.
Слайд 14
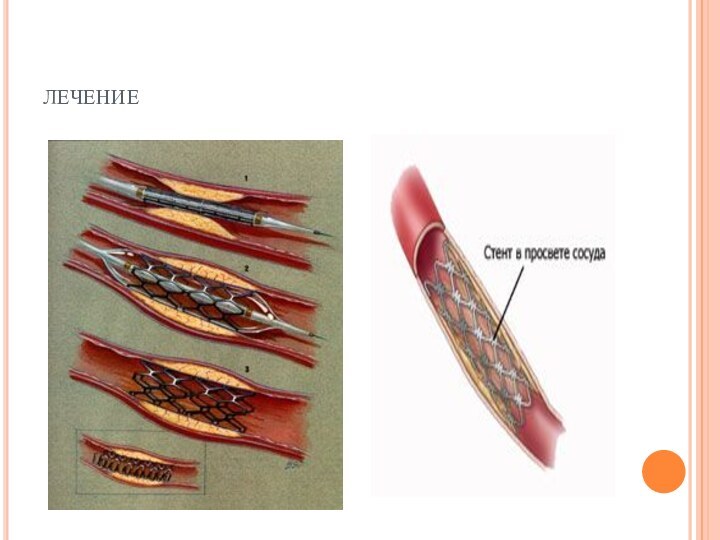
Лечение
Для лечения вазоренальной гипертензии в настоящее время существует
2 основных подхода:
рентгенэндоваскулярная пластика-дилатация либо стентирование почечной артерии.
открытая
хирургическая реконструкция-удаление атеросклеротической бляшки, поврежденного участка сосуда либо наложение обходного шунта. Достаточно сложное и травматичное хирургическое вмешательство
Слайд 15
В настоящее время основными операциями для пластики почечных
артерий являются:
1) резекция артерии с реплантацией в аорту,
резекция с анастомозом конец в конец или трансаортальная эндартерэктомия;
2) аутопластика почечных артерий свободными трансплантатами или путем спленоренального анастомоза слева;
3) пластика синтетическими антитромбогенными протезами.
Слайд 16
Медикаментозное лечение при наличии стенозирующего атеросклероза почечных артерий

(на дооперационном этапе, а также у лиц, отказывающихся от
оперативного лечения):
дезагрегантная терапия (аспирин 125 мг/сут, дипиридамол 75-150 мг/сут, пентоксифиллин 600-800 мг/сут);
ингибиторы АПФ и антагонисты рецепторов к ангиотензину II (ирбесартан, лозартан и др.). Относительно противопоказаны (могут назначаться только начиная с минимальных доз, под контролем фильтрационной функции почек) при двустороннем стенозе почечных артерий;
диуретики (гипотиазид, фуросемид) – могут применяться в составе комбинированных препаратов;
антагонисты кальция (амлодипин, леркандипин, дилтиазем и др.), в т.ч. пролонгированного действия;
бета-адреноблокаторы;
при наличии признаков хронической почечной недостаточности в зависимости от ее выраженности назначают леспенефрил (леспефлан), кафетоль, увеличивают дозу дезагрегантов (дипиридамол до 300-400 мг/сут, пентоксифиллин до 1 000-1 200 мг/сут), назначают малобелковую диету в сочетании с препаратами незаменимых аминокислот (кетостерил и др.)
Слайд 17
Доказано, что медикаментозная терапия как самостоятельный метод лечения
вазоренальной гипертензии неэффективна, поэтому проводится в качестве до- и
послеоперационного лечения, а также в случае невозможности реваскуляризации по какой-либо причине.
Слайд 18
Баллонная дилатация
Производят пункцию бедренной артерии. Через пункционное отверстие
в аорту проводится катетерКатетер подводится к почечной артерии, через
него в место сужения устанавливается баллон-катетер. Затем баллон раздувается в месте сужения, что вызывает разглаживание суженного участка артерии. Затем баллон сдувается и производится контрольная ангиограмма, которая показывает изменение просвета артерии
Слайд 25
Синдром Иценко-Кушинга - это совокупность симптомов, возникающих при
длительном воздействии на организм избыточного количества глюкокортикоидов.
Слайд 26
Причины заболевания
опухоли гипофиза (аденомы), обуславливающие гиперпродукцию АКТГ.
эктопическая секреция
АКТГ или кортиколиберина негипофизарными опухолями (овсяноклеточный рак легкого, рак
поджелудочной железы, аденома бронха);
- гиперплазия коры надпочечников;
- аденома или рак надпочечников;
- длительное лечение препаратами, содержащими глюкокортикоиды или АКТГ (экзогенный синдром Кушинга).
Слайд 27
Симптомы синдрома Иценко-Кушинга
Избыточное отложение жира в области лица,
шеи, туловища.
Лицо становится лунообразным.
Конечности тонкие.
Кожа сухая,
истонченная, на лице и в области груди - багрово-синюшного цвета.
Наблюдается посинение кончиков пальцев, кончика носа, губ - акроцианоз.
Отчетливо выражен венозный рисунок («сетка») на груди и конечностях, полосы растяжения («растяжки») на коже живота, бедер, внутренних поверхностях рук.
Нередко отмечается потемнение кожи, чаще в местах трения.
На коже лица, конечностях у женщин повышенное оволосение. АД повышено.
Изменения скелета, развивающиеся при недостаточном количестве кальция: при тяжелом течении встречаются переломы ребер, позвоночника.
Нарушение углеводного обмена вплоть до развития сахарного диабета, плохо поддающегося лечению.
Возможны психические нарушения: депрессия или эйфория.
Слайд 28
Диагностика
Определение содержания кортизола в моче и плазме крови;
определение концентрации в плазме крови АКТГ (наиболее достоверно ночное
повышение).
Затем определяется источник повышенной секреции гормонов - гипофиз или надпочечники: при аденомах гипофиза - изменения по данным компьютерной томографии черепа или увеличение обоих надпочечников, а при наличии опухоли надпочечника видно ее изображение на соответствующей стороне по данным КТ (компьютерной томографии); опухоль надпочечника также диагностируется с помощью сцинтиграфии.
Диагностическими тестами для исключения опухоли коры надпочечников являются пробы с дексаметазоном, метопироном.
Слайд 29
Лечение
Хирургическое лечение опухоли надпочечников требует иссечения опухоли и
глюкокортикоидной терапии в послеоперационном периоде.
Слайд 30
Феохромоцитома
Феохромоцитома – это группа опухолей мозгового слоя надпочечников
и вненадпочечниковой хромаффинной ткани (параганглиома).
чаще развивается у женщин
среднего возраста
Слайд 31
Клиническая картина
Клиническая картина обусловлена чрезмерной секрецией катехоламинов. Основными
симптомами болезни являются артериальная гипертензия, гиперметаболизм и гипергликемия.
Клинические проявления
заболевания весьма разнообразны, феохромоцитома - заболевание-"хамелеон".
1) пароксизмальная (кризовая) форма - в период кризиса происходит резкое повышение артериального давления с его нормализацией в период между приступами;
2) постоянная форма (безкризовая, стабильная) - протекает без кризов со стабильно высокой артериальной гипертензией;
3) смешанная форма (стабильная с кризами) - характеризуется постоянным повышением артериального давления, на фоне которого развиваются кризы;
4) "немые" опухоли (обнаруживаются при вскрытии у больных, умерших по другой причине, не имевших гипертонии, или при выполнении оперативного вмешательства).
Слайд 32
Диф. диагнотика
- Артериальная гипертония иной этиологии и
осложнения: гипертоническая энцефалопатия, преэклампсия и эклампсия
- Тревожные состояния,
возбуждение, неврозы, психозы
- Пароксизмальная тахикардия
- Тиреотоксикоз
- Сахарный диабет
- Гипогликемия
- Менопауза
- Мигрень, хортоновская головная боль
- Наркомания: амфетамины, кокаин, алкалоиды спорыньи
- Злоупотребление кофеином
- Новообразования
Слайд 33
Диагностика
1). Определение катехоламинов (и их метаболитов) в крови
– очень дорого.
2). Повышение экскреции катехоламинов и их метаболитов
с мочой.
3). Выявление опухоли:
Рентген – производят пневморен (воздух – в паранефральную клетчатку) и ретропневмоперитонеум.
Аотрография – при опухоли контраст скапливается в виде “сетки” нал почками.
Пробная лапаротомия – в крайних случаях.