Слайд 2
ИСМП
ИНФЕКЦИИ, СВЯЗАННЫЕ
С ОКАЗАНИЕМ МЕДИЦИНСКОЙ ПОМОЩИ
Слайд 3
Внутрибольничные инфекции
По данным мировой литературы, внутрибольничные инфекции у
4,5 -18% всех госпитализированных больных. В СНГ у 4-7%
умерших в стационаре основной причиной смерти являются внутрибольничные инфекции. При различных нозологических формах внутрибольничной инфекции летальность колеблется от 3,5 до 60%.
В СНГ ежегодно госпитализируется до 80 млн. человек, то понятно, почему госпитальная инфекция становится важнейшей проблемой клинической медицины. Уровень заболеваемости, колеблется от 5 до 500 на 10 тыс. госпитализированных.
Слайд 4
В России:
2-2,5 млн. случаев заражения ВБИ в год
Причина
каждого 12-го смертельного случая в больнице – ВБИ
30-35% хирургических
вмешательств осложняется ВБИ
Причина 40% случаев послеоперационной летальности – ВБИ
Уровень бактерионосительства среди медперсонала разных отделений – от 39 до 98%
Причина 50% случаев заболеваний медперсонала ЛПУ – ВБИ
Слайд 5
Источники внутрибольничных инфекций
Больные скрытыми формами инфекций, бактерионосители
Медперсонал во
всех медицинских учреждениях
Матери (в детских отделениях)
Посетители
Слайд 6
Источники внутрибольничных инфекций
Эндоскопическое оборудование
Стоматологический кабинет
Слайд 7
Источники внутрибольничных инфекций
Любое медицинское оборудование или аппаратура
Слайд 8
Пути заражения ВБИ
Воздушно-капельный
Контактный: руки мед. персонала, инструменты, аппаратура,
белье и т.д.
парентеральный (при введении инфицированных препаратов крови, изотонических
растворов и других лекарственных препаратов);
алиментарный (через молоко, растворы для питья, пищевые продукты);
- вертикальный (трансплацентарный — от матери к плоду или новорожденному через плаценту).
Слайд 9
Классификация ВБИ в зависимости от путей заражения
1.Воздушно-капельные
2.Водно-алиментарные
3.Контактно-бытовые
4.Контактно-инструментальные
4.1 Постинъекционные 4.2 Постоперационные
4.3 Послеродовые 4.4 Посттрансфузионные
4.5 Постэндоскопические 4.6Постранплацентарные
4.7 Постдиализные 4.8Постгемоадсорбционные
5 Посттравматические
6 Другие формы
Слайд 11
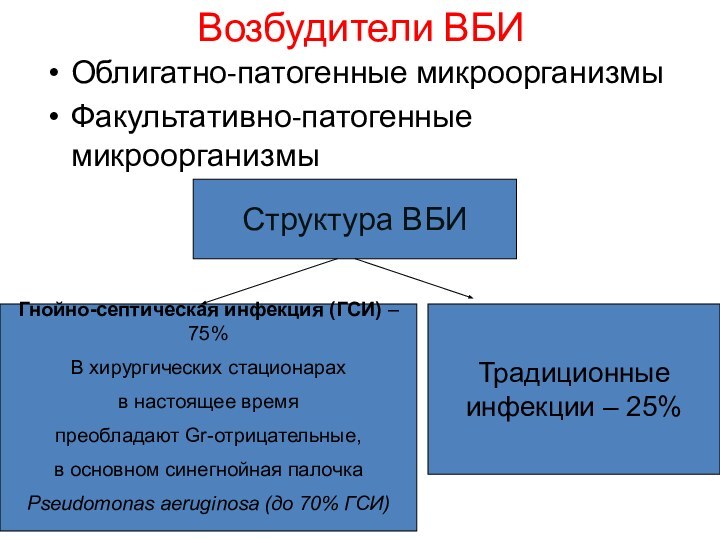
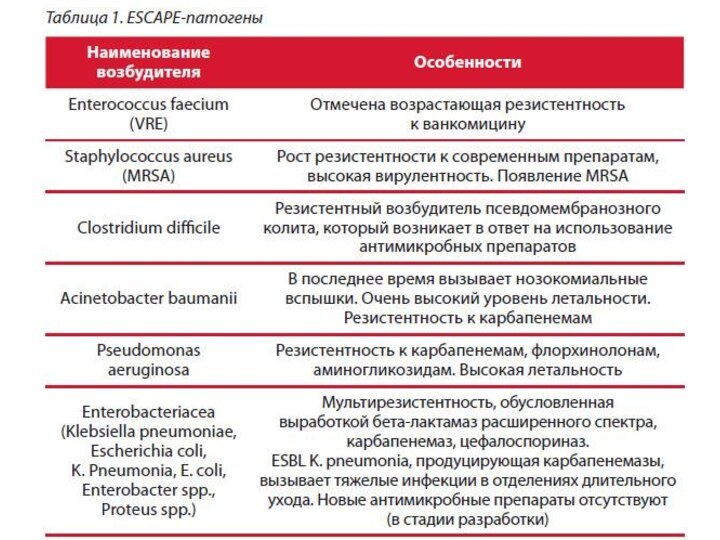
Возбудители ВБИ
Облигатно-патогенные микроорганизмы
Факультативно-патогенные микроорганизмы
Структура ВБИ
Гнойно-септическая инфекция (ГСИ) –
75%
В хирургических стационарах
в настоящее время
преобладают Gr-отрицательные,
в основном
синегнойная палочка
Pseudomonas aeruginosa (до 70% ГСИ)
Традиционные
инфекции – 25%
Слайд 12
ЭТИОЛОГИЯ ВБИ
ВБИ - полиэтиологичные
заболевания
Обширный перечень возбудителей ВБИ включает представителей различных таксономических групп,
относящихся к бактериям, вирусам, простейшим и грибам
Слайд 13
Бактерии
Большинство бактериальных агентов, обуславливающих возникновение ВБИ, принадлежат к
условно патогенным микроорганизмам. Среди них доминируют 90%
стафилококки (золотистый, эпидермальный)
грамотрицательные бактерии (энтеробактерии, псевдомонады), синегнойная палочка, протей, клебсиелла
В качестве этиологических агентов выступают стрептококки групп А и В, энтерококки, возбудители брюшного тифа, шигеллы, сальмонеллы, коринебактерии дифтерии, микобактерии туберкулеза
Слайд 14
Сравнительная характеристика УПМ
Слайд 15
Вирусы вспышки гепатитов В, С, ВИЧ - инфекция,
энтервирусные и ротовирусные инфекции, герпес, краснуха, цитомегалия
Грибы: кандида, аспергилла,
криптококки
Простейшие пневмоцисты, криптоспоридии и другие представители простейших
Слайд 16
ВБИ вызывают, как правило, госпитальный штамм (ГШ) возбудителя.
Он формируется вследствие адаптации к условиям стационара, в первую
очередь, приобретая полирезистентность к антимикробным препаратам, применяемым в конкретной клинике и высокую вирулентность
Повышение вирулентности является главным и ведущим признаком госпитального штамма
Ослабленный больной, получив такой штамм, заболевает быстрее, чем при заражении менее вирулентным штаммом и быстрее становится его распространителем
Слайд 17
Истинный госпитализм
1) Периодическое наличие в стационаре источников инфекции
2)
постоянное селективное давление антимикробных средств
приводят к тому, что
один из потенциальных возбудителей НКИ приобретает признак, обеспечивающий ему преимущество в борьбе за источники питания и места обитания
Слайд 18
Из гетерогенной популяции м/о наиболее благоприятные условия для
отбора получают самые вирулентные штаммы
Они, длительно пассируясь на
ослабленных больных, становятся все более вирулентными, при этом одновременно происходит отбор по резистентности к антимикробным препаратам
Через определенный период времени формируется истинно госпитальный штамм
Слайд 19
Этот микроорганизм колонизирует все биотопы в стационаре (носоглотку,
дыхательные пути, кожу, кишечник пациентов и персонала, предметы внешней
среды стационара), вытесняя другую микрофлору
Т.е. происходит процесс становления госпитального штамма и его эпидемическое распространение
Слайд 20
Госпитальный штамм - это штамм, который в процессе
циркуляции адаптировался к условиям стационара, т.е. приобрел большие возможности
к паразитированию, специфичному для больных данного стационара и вызвал не менее двух случаев клинически выраженных заболеваний
Слайд 21
У госпитального штамма наблюдается формирование более высокой устойчивости
к воздействию факторов окружающей среды: высушиванию, действию УФО, дезинфицирующих
препаратов
при заниженных концентрациях дезинфектантов возбудители могут не только сохраняться, но и размножаться
Слайд 22
Факторы, влияющие на возникновение ВБИ
Биологические :
Эволюция возбудителя с изменением его биологических свойств под влиянием
прессинга применяемых лекарственных препаратов, а именно: формирование и широкое распространение полирезистентных к антибиотикам штаммов УПМ, отличающихся высокой вирулентностью и повышенной устойчивостью к факторам внешней среды, в т.ч. к дезинфектантам
Слайд 23
Медико – организационные:
- возрастание числа сложных
инвазивных методик обследования и лечения, способствующих миграции возбудителя
в организм больного
- частое использование терапевтических средств, подавляющих иммунную систему
- нарушение санитарно- гигиенического и противоэпидемического режимов
Слайд 24
Гомеостатические
- изменение питания
- изменение обменных процессов
у больных людей
- изменение иммунологической реактивности
Слайд 25
Демографические
увеличение удельного веса лиц старшего возраста
увеличение числа лиц,
относящихся к контингентам повышенного риска: больные хроническими заболеваниями, недоношенные
новорожденные и др.
Слайд 26
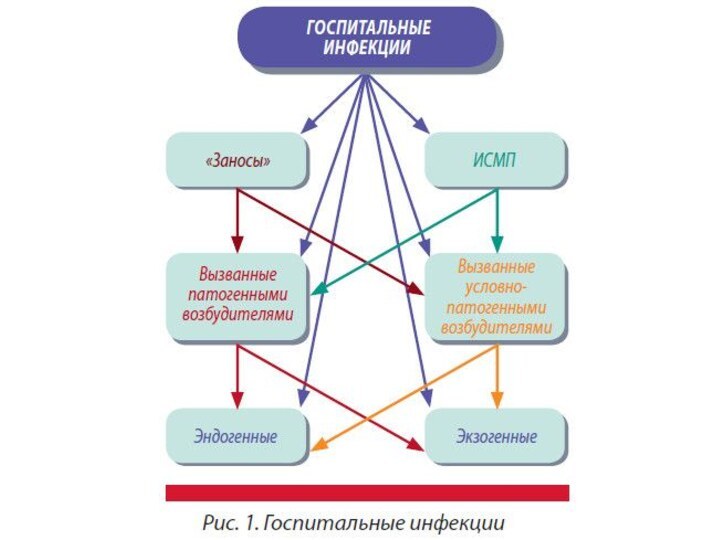
По типу инфицирования необходимо различать инфекции:
Эндогенные - если
ВБИ развиваются без участия факторов передачи и возбудитель первично
локализуется в организме пациента
Например: активация возбудителя из хронического очага инфекции в послеоперационном /послеродовом периоде (хронический калькулезный холецистит -> послеоперационный стресс, снижение иммунобиологической защиты -> бактериемия -> послеоперационное нагноение раны)
Слайд 27
Экзогенные - когда БВИ развиваются при участии
факторов передачи, т.е. возбудитель занесен в организм извне
Например: неэффективная
стерилизация медицинского инструментария и перевязочного материала вызвала нагноение послеоперационной раны
Факторами передачи могут быть:
- медицинский инструментарий
- лекарственные растворы
- изделия медицинского назначения
- пищевые продукты
Слайд 29
Профилактика ВБИ
Специфические меры
(лечебно-диагностические):
1. Использование антибактериальных препаратов для
лечения с учетом антибиотикорезистентности микрофлоры данного больного
2. Внимание к
иммунному статусу больных и использование иммуномодуляторов
3. Проведение плановой или экстренной иммунизации населения
4. Выявление среди персонала ЛПУ бактерионосителей на профилактических медицинских осмотрах
Слайд 30
Неспецифические меры
санитарно-гигиенического характера
I. Санитарно-топографические мероприятия
II.
Архитектурно-планировочные мероприятия на стадии проектирования ЛПУ
III. Санитарно-техническое оборудование ЛПУ
IV.
Санитарно-противоэпидемические мероприятия
Слайд 31
Основные принципы профилактики ВБИ
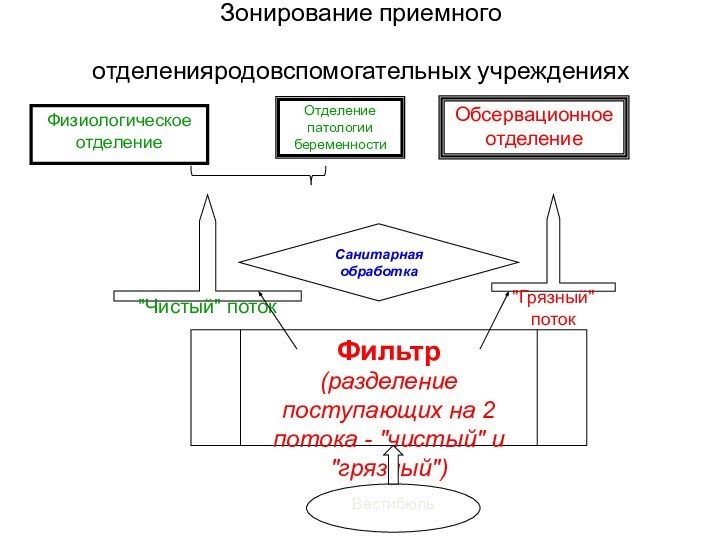
1. Разделение всех объектов, лиц
и потоков на «чистое» и «грязное»
2. Дистанцирование и изоляция
«чистого» и «грязного» объектов, лиц и потоков
3. Неперекрещиваемость «чистого» и «грязного» потоков
Слайд 32
Санитарно-топографические мероприятия
Выбор для строительства ЛПУ «чистой» территории =
исключение факторов риска ВБИ в виде потенциальных источников инфекции
(кладбищ, скотомогильников, свалок и пр.), неблагоприятного микроклимата, недостаточной инсоляции
Дистанцирование от источников загрязнения среды (промышленных предприятий, транспортных узлов и пр.), оказывающих негативное воздействие на трудоспособность и резистентность организма работающих в ЛПУ и пациентов, что косвенно способствует распространению ВБИ
Слайд 33
Архитектурно-планировочные мероприятия на стадии проектирования ЛПУ
Изоляция территории ЛПУ
от внешней среды защитной полосой зеленых насаждений
Зонирование территории ЛПУ
с разделением зон зелеными насаждениями
Неперекрещиваемость потоков людей и транспорта (машин скорой помощи, технических машин, мусоровозов, доставки пищевых продуктов) на территории ЛПУ
Дистанцирование «грязных» и «чистых» зон и обеспечение собственными подъездными путями и воротами
Слайд 34
Архитектурно-планировочные мероприятия в помещениях ЛПУ
Изоляция приемного и выписного
отделения, лечебных отделений, палатных секций, оперблока и пр.
Неперекрещиваемость
потоков людей, материалов и инструментария (больных и медперсонала, персонала разных отделений; грязного и стерильного инструментария и материалов, грязного и чистого белья в лечебных и вспомогательных отделениях - прачечной, дезинфекционном отделении отходов, исходных материалов и медицинских отходов)
Планировка приемных отделений
1) лечебных корпусов по типу санпропускника (движение потока госпитализируемых только в 1 направлении) с выделением зоны приема (грязной) и зоны санобработки (чистой)
2) инфекционных и детских отделений по типу приемно-смотровых боксов
Планировка помещений для больных:
1) боксы (воздушно-капельные инфекции) и полубоксы (контактные и др. инфекции) в инфекционных отделениях
2) боксированные палаты в детских отделениях
Слайд 35
Зонирование приемного отделенияродовспомогательных учреждениях
Слайд 36
Зонирование оперблока по режиму стерильности
Зона стерильного режима
I зона:
операционная
II зона: предоперационная, стерилизационная, наркозная, аппаратная, помещение для аппарата
искусственного кровообращения
Зона строгого режима
III зона: инструментально-материальная, протокольная,
кладовая чистого белья, помещение для хранения передвижного рентгеновского аппарата, кладовая предметов уборки и дезинфекционных средств, "чистая" зона санпропускника
IV зона: другие помещения операционного блока
(фильтр для пациента, "грязная" зона санпропускника и пр.)
Слайд 37
Санитарно-техническое оборудование
Системы электро-, тепло-, газо- и водоснабжения,
канализация
Сбор, удаление и утилизация отходов ЛПУ
Независимые системы общеобменных приточно-вытяжных
систем вентиляции для каждой группы помещений с различным санитарным режимом
Изолированная местная вытяжная вентиляция в эпидемически опасных «грязных» помещениях
Изолированная местная приточная вентиляция с системой обеззараживания подаваемого воздуха (асептическая зона оперблока)
Внутренняя отделка помещений в соответствии с гигиеническими требованиями
Слайд 38
Классификация отходов ЛПУ
Класс А – неопасные отходы (маркировка

упаковки – белый):
Не имели контакта с биологическими жидкостями пациентов,
инфекционными больными
Не токсичны
Класс Б – опасные (рискованные) отходы (маркировка упаковки – желтый):
Потенциально инфицированы (загрязнены кровью, выделениями)
Патолого-анатомические отходы
Органические операционные отходы
Отходы инфекционного, кожно-венерического отделений, в т.ч. пищевые
Отходы микробиологических отделений (3-4 группы патогенности м/о)
Биологические отходы вивариев
Класс В – чрезвычайно опасные отходы (маркировка упаковки – красный):
Материалы, контактирующие с больными особо опасными инфекциями
Отходы микробиологических отделений (1-4 группы патогенности м/о)
Отходы туберкулезной и микологической больниц
Отходы пациентов с анаэробной инфекцией
Класс Г – близкие к промышленным отходы (маркировка упаковки – черный):
Просроченные лекарства, диагностические препараты и дезсредства и отходы от них
Химпрепараты (цитостатики и пр.)
Ртутьсодержащие предметы и приборы
Люминесцентные лампы
Класс Д – радиоактивные отходы рентгеновских и радиодиагностических отделений
Слайд 39
Правила предотвращения заноса инфекции больными
1). Эпидемическая настороженность при
приеме больных
2). Немедленная изоляция больного при установлении инфекционного заболевания
или при подозрении на него
3). Санитарная обработка больного при госпитализации (мытье, смена одежды и обуви)
Дезинфекция одежды больного проводится по показаниям
4). Тщательное обследование (с привлечением не только клинических, но и микробиологических и серологических методов) лихорадящих больных
5). Выписка инфекционных больных только после полного излечения и освобождения от возбудителя, при невозможности – под контроль поликлиники и служб Санэпиднадзора
Слайд 40
Правила предотвращения заноса и распространения инфекции в стационаре
персоналом
Предварительный и регулярные медицинские осмотры и лабораторное обследование на
бактерионосительство вновь поступающих на работу и регулярно: в хирургии и акушерстве - золотистого стафилококка и синегнойной палочки и определение их госпитальной принадлежности по фаго- и антибиотикотипированию
Санация бактерионосителей до полного излечения (с учетом профиля антибиотикорезистентности штамма) при обязательном бакконтроле и отстранении от операций на это время
Строгое закрепление персонала за отделениями
Смена одежды и обуви на рабочую перед входом в отделение
Прохождение каждым работником инструктажа по проведению санитарно-противоэпидемических мероприятий на своем рабочем месте Периодическая сдача норм санитарного минимума
Эпиднастороженность в отношении студентов-медиков и посетителей стационара