- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Заболевания кожи в период новорожденности
Содержание
- 2. Период новорожденности - наиболее критический возрастной этап
- 3. Профилактика и лечение болезни периода новорожденности представляет
- 4. Классификация заболевания кожи в период новорожденности:Физиологическая желтуха новорожденныхОмфалитПодкожный адипонекрозСлеродема новорожденныхСклерема новорожденныхОпрелостиПотницаСеборейный дерматитДесквамативная эритродермия новорожденных
- 5. 1. Физиологическая желтуха новорожденных Появляется у
- 6. 2. Омфалит –воспаление кожи вокруг остатков
- 7. Разновидность омфалитаМокнущий пупок (катаральный омфалит). При затянувшемся
- 8. Собственно омфалит Пупочная область значительно выпячивается, она
- 9. Собственно омфалит (продолжение) Дыхание становится
- 10. Лечение омфалита:При мокнущем пупке (катаральный омфалит) ежедневно
- 11. Профилактика омфалитаПупок обрабатывается сначала 3% раствором перекиси
- 12. 3. Подкожный адипонекроз. (Adiponecrosis subcutanea) Возникает на
- 13. 4. Склеродема новорожденных. Появляется на 2-4 день
- 14. 5. Склерема новорожденных Развивается у недоношенных детей
- 15. 6. Опрелости (Intertrigo). Возникают в местах трения
- 17. Опрелость средней степени
- 18. 7. Потница. Появляется чаще у полных детей
- 19. 8. Себорейный дерматит Выделяют 3 формы:1.Легкая- в
- 21. Лечение: госпитализация, антибиотики, плазма, гамма-глобулин, местно - горманальные мази и УФО.
- 22. 9. Десквамативная эритродермия новорожденных (Лейнера-Муссу). Это тяжелое
- 23. Поражение кожи: вся кожа гиперимирована, эрозирована, покрыта
- 24. Лечение: госпитализация, антибиотики, кортикостероиды, витамины, антистафилококковая плазма, гемотез.Местно мази с антибиотиками.
- 25. СТАФИЛОКОККОВЫЕ ПИОДЕРМИТЫ У НОВОРОЖДЕННЫХВезикулопустулез – поверхностная стафилодермия
- 26. ПСЕВДОФУРУНКУЛЕЗ Фингера Воспаление потовых желез, иногда как
- 27. ЭПИДЕМИЧЕСКАЯ ПУЗЫРЧАТКА НОВОРОЖДЕННЫХ Заболевание контагиозно, возникает чаще
- 29. ЭКСФОЛИАТИВНЫЙ ДЕРМАТИТ НОВОРОЖДЕННЫХ (дерматит Риттера)Это наиболее тяжелая
- 30. Скачать презентацию
- 31. Похожие презентации
Период новорожденности - наиболее критический возрастной этап жизни, в котором процессы адаптации едва намечаются. Продолжительность периода новорожденности имеет индивидуальные колебания и составляет от 3 до 6 недель.

























Слайд 3
Профилактика и лечение болезни периода новорожденности представляет актуальную
проблему не только для дерматологов, но и для педиатров
и акушеров. Лечение болезней кожи периода новорожденности осуществляется совместно педиатрами и дерматологами в отделениях новорожденных детских соматических больниц.
Слайд 4
Классификация заболевания кожи в период новорожденности:
Физиологическая желтуха новорожденных
Омфалит
Подкожный
адипонекроз
Слеродема новорожденных
Склерема новорожденных
Опрелости
Потница
Себорейный дерматит
Десквамативная эритродермия новорожденных
Слайд 5
1. Физиологическая желтуха новорожденных
Появляется у 80%
на 2-3 день жизни. Редко к концу 1-ых суток
или на 4-6 день. Появляется желтушная окраска кожи, слизистых оболочек и склер. Физиологическая желтуха связана с повышением уровня билирубина в крови новорожденных. При переходе от плацентарного снабжения кислородом к легочному происходит гемолиз эритроцитов. В печени наблюдается функциональная недостаточность глюкоронил - трансферазной системы. Лечение при физиологической желтухе новорожденных не проводят.Слайд 6 2. Омфалит –воспаление кожи вокруг остатков пупочного канатика.
В норме мумифицированный остаток пупочного канатика отпадает обычно к
концу 1-й недели. Оставшаяся пупочная ранка эпителизируется, гранулирует и образуется рубец к концу 2-й началу 3-й недели жизни. Если происходит инфицирование пупочной ранки стафилококком, стрептококком, кишечной, синегнойной, дифтерийной, столбнячной палочками отпадение остатка пуповины и заживление пупочной ранки задерживается.
Слайд 7
Разновидность омфалита
Мокнущий пупок (катаральный омфалит). При затянувшемся заживлении
пупочной ранки наблюдается ее мокнутие, серозное отделяемое засыхает в
корочки. После отторжения корочек обнажаются ранки с кровоточащей поверхностью, по краям ее покраснение. Это сравнительно легкий воспалительный процесс, общее состояние ребенка не нарушается, аппетит хороший, температура остается нормальной.
Слайд 8
Собственно омфалит
Пупочная область значительно выпячивается, она гиперемирована, отечна,
инфильтрирована. Радиально от пупочной ранки отходят тонкие синие полоски
(расширенные вены). Часто рядом с синими полосками заметны красные, вследствие присоединения лимфангита. Нарушается общее состояние ребенка, он плохо сосет, срыгивает, становится беспокойным.
Слайд 9
Собственно омфалит (продолжение)
Дыхание становится поверхностным, учащенным.
Ноги приведены к животу, температура повышается умеренно (37,2-37,5о С).
При легком течении заболевания наступает полное выздоровление. В тяжелых случаях возможен перитонит и сепсис.
Слайд 10
Лечение омфалита:
При мокнущем пупке (катаральный омфалит) ежедневно тщательно
промывают пупочную ранку 3% раствором перекиси водорода, осушают и
проводят УФО. Затем ранку обрабатывают 1-2% раствором бриллиантового зеленого, или 5% раствором калия перманганата, или 2-5% раствором нитрата серебра. Обрабатывают 1-2 раза в день. При развитии грануляций их прижигают ляписным карандашом. Если воспалительный процесс распространяется на окружающие ткани и в глубину, и повышается температура, проводят энергичное общее лечение наряду с местным. Назначают инъекции антибиотиков (оксациллин, ампиокс, цепорин, метициллин, фузидин-натрий и др.) и 2-3 инъекции противостафилококкового гамма глобулина или полиглобулина (1-2 раза в неделю). Необходима консультация хирурга. Матери, кормящие грудью ребенка, должны получать вит. А, С, комплекс В, РР.
Слайд 11
Профилактика омфалита
Пупок обрабатывается сначала 3% раствором перекиси водорода,
а затем 5% раствором перманганата калия, 1% спиртовым раствором
анилиновых красителей. Делают это ежедневно до заживления.
Слайд 12
3. Подкожный адипонекроз. (Adiponecrosis subcutanea)
Возникает на 1-2
неделе жизни у крупных детей при тяжело протекающих родах
в результате сдавления тканей.Локализация - кожа туловища и конечностей.
Появляются узлы величиной от горошины до детской ладони. Кожа над ними цианотична, через 3-4 месяца самопроизвольно рассасываются .
Лечение: соллюкс, УВЧ, фонофорез, магнитотерапия.
Слайд 13
4. Склеродема новорожденных.
Появляется на 2-4 день жизни
ребенка, чаще у недоношенных детей.
Клиника: на коже голени
и бедер - уплотнение с отеком кожи. Распространяется на весь кожный покров.
При надавливании остается ямка.
Лечение: кортикостероиды, витамины А,С,Е, согревание ребенка и мази с глюкокортикоидами.
Слайд 14
5. Склерема новорожденных
Развивается у недоношенных детей с
гипотрофией на 3-4 день жизни.
Клиника: начинается с голени
и ягодиц распространяется на весь кожный покров.Развивается диффузное уплотнение кожи и подкожной клетчатки. При надавливании углублений не остается.
При пальпации кожа холодная, в складку кожа не собирается. Лицо маскообразное. Суставы нижней челюсти неподвижны.
В отличие от склеродемы подошвы, ладони, мошонка и половой член не поражаются.
Лечение:глюкокортикоиды, антибиотики, витамины С, В2, В6, В15, Е, местно-мази с глюкокортикойдами.
Слайд 15
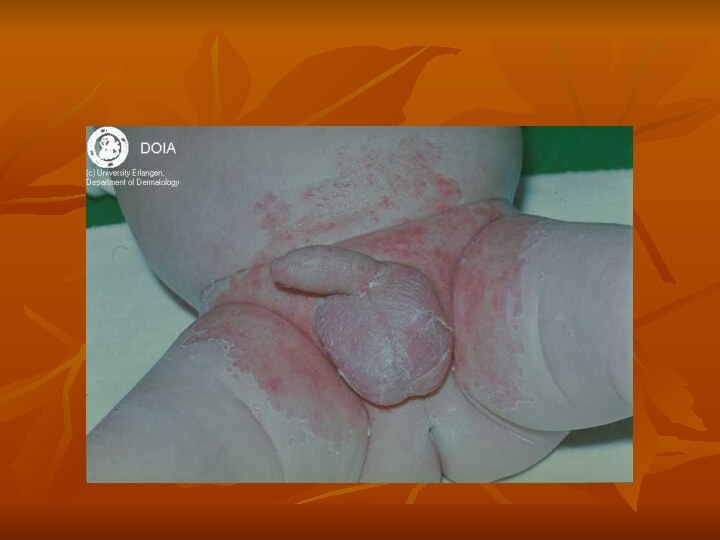
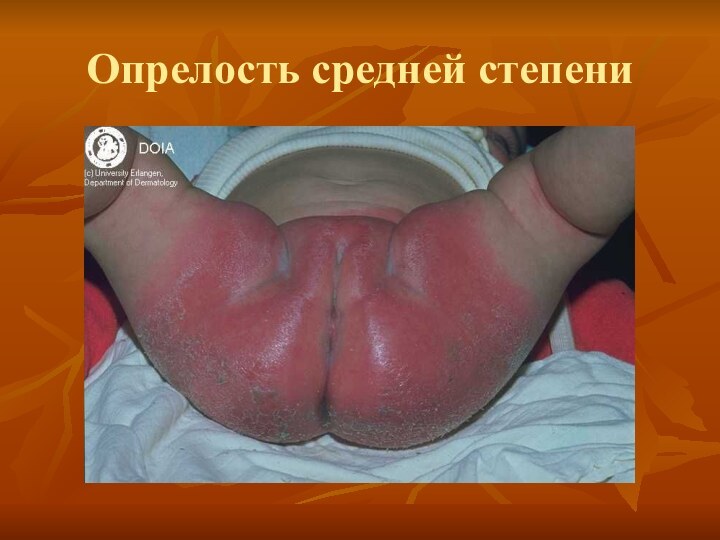
6. Опрелости (Intertrigo).
Возникают в местах трения и
мацирации кожи (паховые складки, половые органы, шея.)
По интенсивности поражения
различают три степени: I степень -легкая гиперимия складок, II степень – гиперимия с эрозиями, III степень – эрозии с обильным мокнутием.Лечение: при I степени – присыпка с тальком или дерматолом, при II степени – примочки, а затем присыпки, при III степени – примочки, пасты, анилиновые краски.
Профилактика - правильный гигиенический уход
Слайд 18
7. Потница.
Появляется чаще у полных детей при
их перегревании.
Различают: 1) Кристаллическую потницу- на коже появляются
пузырьки с прозрачным содержимым. 2) Красную потницу - появляются папулы с пузырьками на верхушке, вокруг венчик гиперемии. 3) Белую потницу- пузырьки с гнойным содержимым.
Слайд 19
8. Себорейный дерматит
Выделяют 3 формы:
1.Легкая- в складках
паховых, бедренных, подмышечных гиперимия, шелушение. Общее состояние не нарушено.
2.
Среднетяжелая- гиперемия, инфильтрация, обильное шелушение распространяется на весь кожный покров. Стул 3-4 раза в сутки.3. Тяжелая- вся кожа инфильтрирована гиперемирована, на голове «кора». Общее состояние тяжелое.
Слайд 21
Лечение: госпитализация, антибиотики, плазма, гамма-глобулин, местно - горманальные
мази и УФО.
Слайд 22
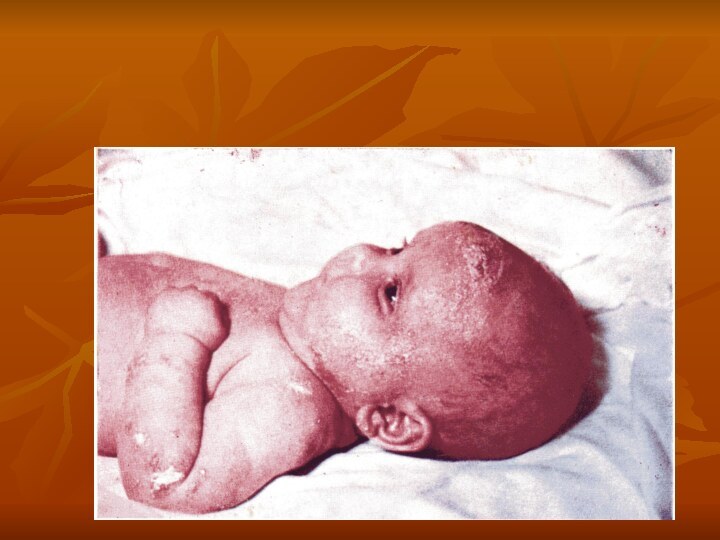
9. Десквамативная эритродермия новорожденных (Лейнера-Муссу).
Это тяжелое токсическое
состояние вызываемое стафилококком.
Проявление: поражение кожи, энтероколиты, изменение картины крови.
Слайд 23
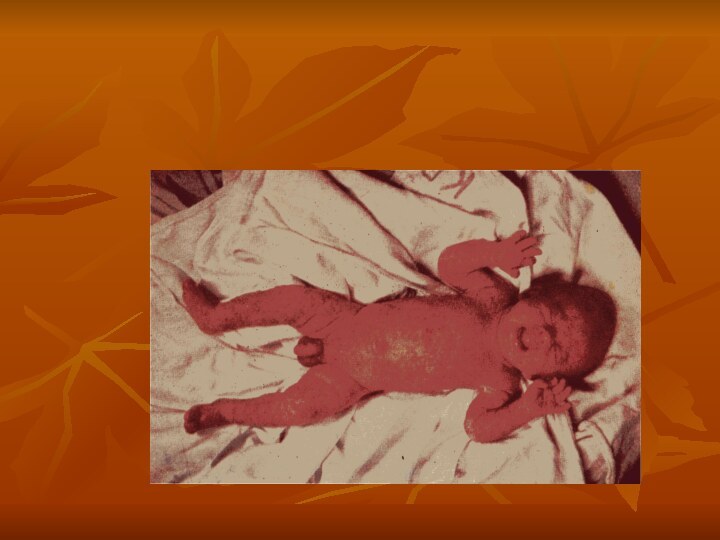
Поражение кожи: вся кожа гиперимирована, эрозирована, покрыта серозно-гнойными
корками.
Общее состояние тяжелое: понос, рвота, пневмонии, сепсис.
В крови обнаруживается
стафилококк, анемия, гипоальбуминемия.
Слайд 24
Лечение: госпитализация, антибиотики, кортикостероиды, витамины, антистафилококковая плазма, гемотез.
Местно
мази с антибиотиками.
Слайд 25
СТАФИЛОКОККОВЫЕ ПИОДЕРМИТЫ У НОВОРОЖДЕННЫХ
Везикулопустулез – поверхностная стафилодермия новорожденных.
Способствуют
заболеванию – перегревание, потливость, мацерация кожи, искусственное вскармливание.
Локализация:
спина, грудь, ягодицы, складки, волосистая часть головы.Высыпания – вокруг устьев потовых желез на фоне гиперемии пузырьки с гнойным содержимым.
Слайд 26
ПСЕВДОФУРУНКУЛЕЗ Фингера
Воспаление потовых желез, иногда как продолжение
везикопустулеза .
Локализация: волосистая часть головы, шея, спина, ягодицы.
Клиника –
появляются множественные узлы, багрово - синюшного цвета, болезненные.В центре появляется флюктуация, абсцесс вскрывается с выделением гноя.
Общее состояние крайне тяжелое.
Слайд 27
ЭПИДЕМИЧЕСКАЯ ПУЗЫРЧАТКА НОВОРОЖДЕННЫХ
Заболевание контагиозно, возникает чаще всего в
1-ю неделю жизни ребенка.
Источник заражения - больная мать или
персонал.
Клиника: на коже живота, спины и конечностей появляются пузыри с серозно-гнойным содержимым, вскрывающиеся с образованием эрозий.
Общее состояние тяжелое, возможен сепсис.
Слайд 29
ЭКСФОЛИАТИВНЫЙ ДЕРМАТИТ НОВОРОЖДЕННЫХ
(дерматит Риттера)
Это наиболее тяжелая форма пиодермии
в период новорожденности. Возбудитель заболевания патогенный золотистый стафилококк.
Клиника: кожа
ярко гиперимирована, отёчна, с большим количеством вялых пузырей. Симптом Никольского положительный. Картина напоминает ожог второй степени.Общее состояние тяжелое: желудочно-кишечные расстройства, отит, пиелонефрит.