- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Заболевания внутреннего уха
Содержание
- 2. Экссудативный средний отитЭкссудативный средний отит ( синонимы
- 3. Стадии экссудативного среднего отита:Катаральная — нарушение функции
- 4. Периоды развития ( M. Tos 1976)Первичная
- 5. Экссудативный средний отит
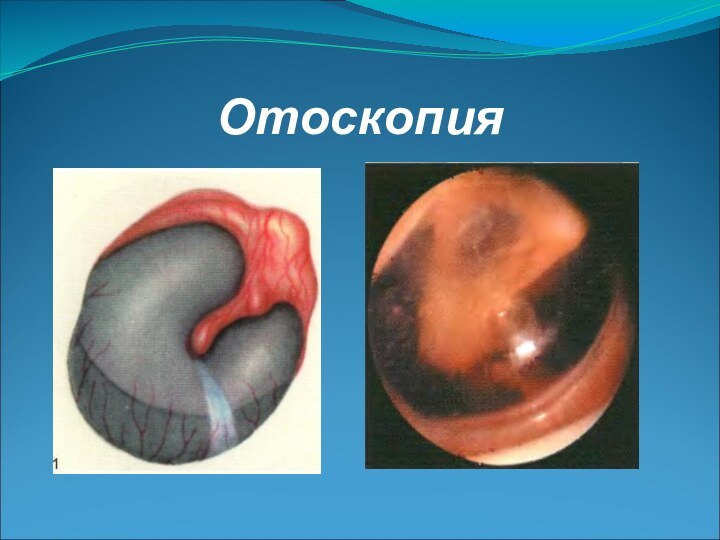
- 6. Отоскопия
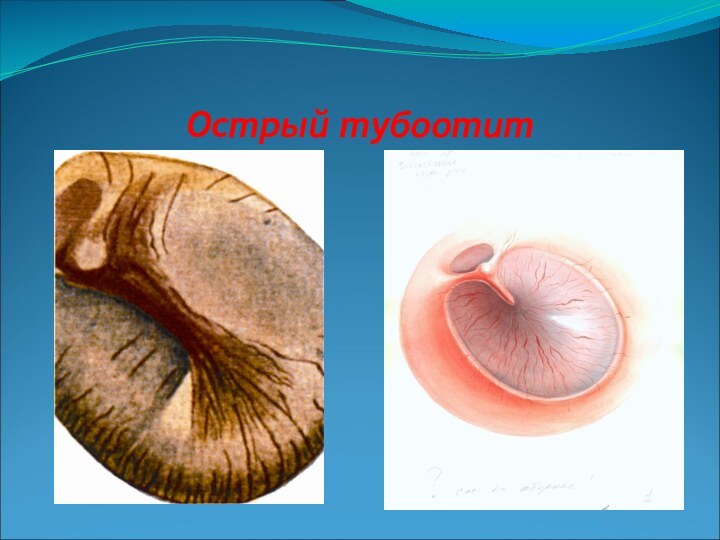
- 7. Острый тубоотит
- 8. Восстановление проходимости слуховой трубы ПРОДУВАНИЕ УШЕЙ ПО ПОЛИТЦЕРУКАТЕТЕРИЗАЦИЯ СЛУХОВОЙ ТРУБЫ – ЭТАПЫ ВЫПОЛНЕНИЯ
- 9. Шунтирование барабанной полостиа — установка шунта;б —
- 10. Шунтирование барабанной полости
- 11. Сенсоневральная тугоухость (неврит слухового нерва, кохлеарный неврит
- 12. Сенсоневральная тугоухость (СНТ) — поражение различных
- 13. Этиология СНТ:инфекционные заболевания (грипп, паротит, корь, краснуха,
- 14. Классификация СНТ:С учетом сроков развития СНТ:
- 15. Международная классификация тугоухости.
- 16. Патогенез СНТ:Нарушение гемодинамики во внутреннем ухе.Интоксикация различными
- 17. Клиника и диагностика СНТ:Жалобы больного на снижение
- 18. Слуховой паспорт больного с правосторонней СНТПравое ухо
- 19. Образец аудиограммы больного с СНТВоздушная и костная
- 20. ТОНАЛЬНАЯ АУДИОГРАММАНЕЙРОСЕНСОРНАЯ ТУГОУХОСТЬ
- 21. Лечение СНТ (1):Пациенты, у которых диагностирована внезапная
- 22. Лечение СНТ (2):Введение кортикостероидных гормонов (дексаметазон, преднизолон,
- 23. Слухопротезирование.Показания к слухопротезированию:Двусторонняя тугоухость со средней потерей
- 24. Образцы слуховых аппаратов:
- 25. Кохлеарная имплантация (КИ) — это современный метод реабилитации глухих детей и взрослых
- 26. Расположение элементов кохлеарного импланта
- 27. Эффективность кохлеарной имплантацииОна зависит от возраста, в
- 28. Болезнь Меньера« … до сего времени этиология
- 29. Болезнь МеньераЗаболевание характеризуется триадой клинических признаков:— периодически
- 30. Этиология болезни МеньераЭтиология болезни Меньера неизвестна. Чаще
- 31. Патогенез болезни Меньера Патогенетической основой болезни
- 32. Схема гидропса улитки
- 33. Схема гидропса мешочков преддверия
- 34. Клиника болезни МеньераПриступ характеризуется: — сильным
- 35. Стадии болезни Меньера:— начальная стадия (легкая) —
- 36. Диагностика болезни Меньера (кохлеарные проявления)Снижение слуха сначала
- 37. Аудиограмма
- 38. Диагностика болезни Меньера (вестибулярные проявления)Вестибулярные расстройства во
- 39. Дифференциальный диагноз Дифференцировать болезнь Меньера следует
- 40. Лечение болезни Меньера в момент приступа:— Постельный
- 41. Консервативное лечение болезни Меньера во внеприступный период:Щадящая
- 42. Хирургическое лечение болезни МеньераХирургические вмешательства на вегетативной
- 43. ХордоплексустомияЭффективна в начальной стадии болезни Меньера, при
- 44. Разгрузочные операции (дегидратирующие) Операция АрсланаФенестрация улиткиФенестрация улиткового протока
- 45. Вскрытие эндолимфатического мешка● Вмешательство показано во II стадии заболевания, при наличии гидропса лабиринта.
- 46. Криохирургическая деструкцияУльтразвуковая деструкцияЛазеродеструкция
- 47. Отосклероз — это заболевание, в
- 48. Эпидемиология отосклероза:— заболеванием страдают около 1% населения;
- 49. Этиология отосклероза.Существует более 30 различных теорий, объясняющих
- 50. Патоморфология отосклероза.● Активная стадия: — повышенная активность
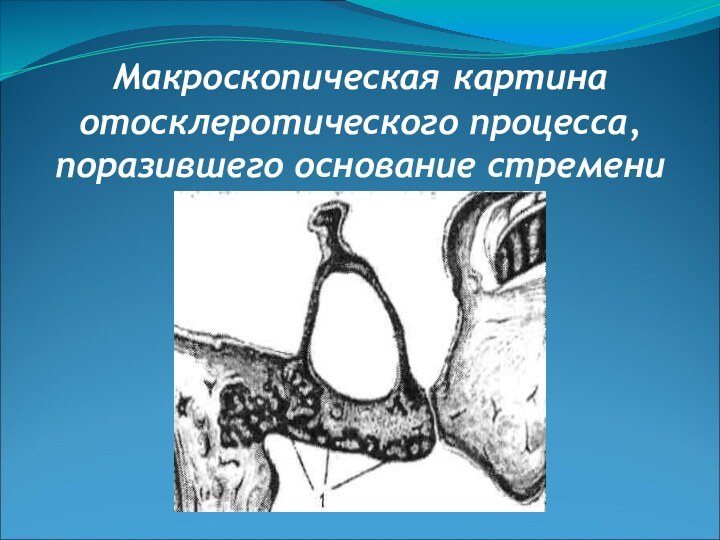
- 51. Макроскопическая картина отосклеротического процесса, поразившего основание стремени
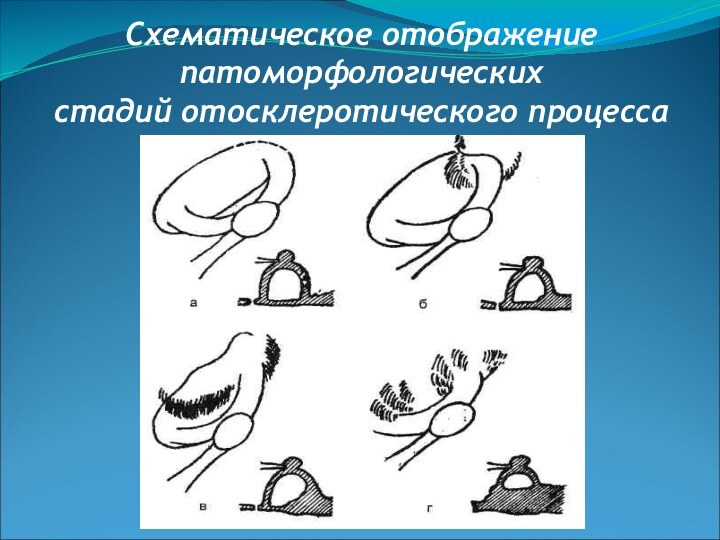
- 52. Схематическое отображение патоморфологических стадий отосклеротического процесса
- 53. Клиника отосклероза● Жалобы больного — на снижение
- 54. Формы отосклероза
- 55. Аудиограмма при отосклерозе● Тугоухость справа II степени
- 56. Типичная тональная пороговая аудиограмма, характерная для начальной стадии отосклероза.
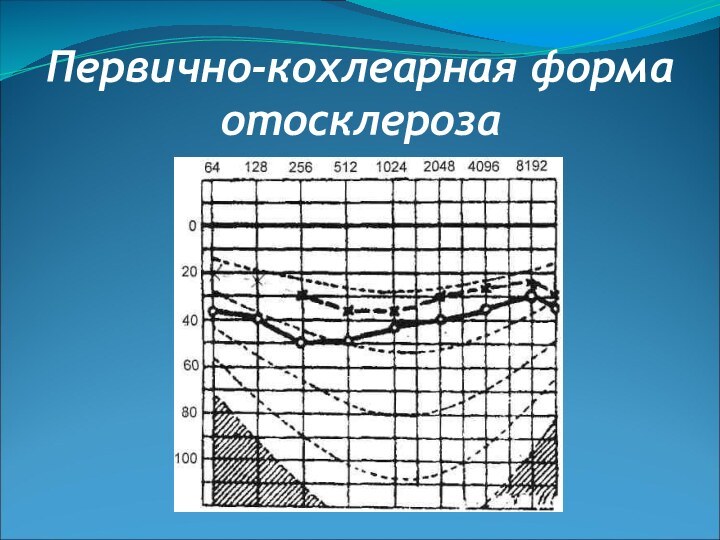
- 57. Первично-кохлеарная форма отосклероза
- 58. Диагностика отосклероза:Для дифференциальной диагностики отосклероза и сенсоневральной
- 59. Лечение отосклероза.● Ведущий метод — хирургический.
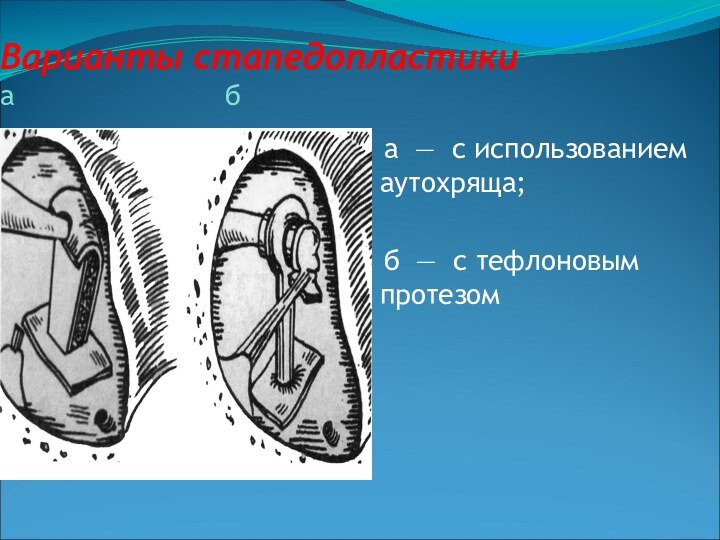
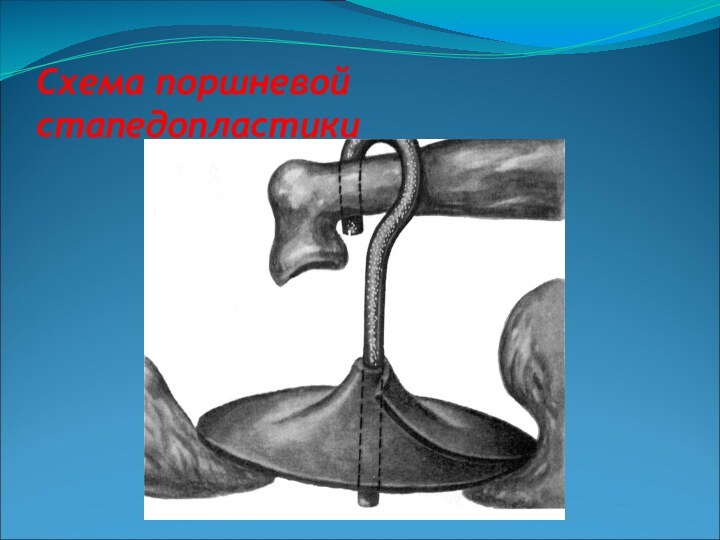
- 60. Варианты стапедопластики а
- 61. Скачать презентацию
- 62. Похожие презентации
Экссудативный средний отитЭкссудативный средний отит ( синонимы – катар среднего уха, сальпингоотит, тубоотит, туботимпанит, «клейкое ухо» и др. ), развивающийся на фоне дисфункции слуховой трубы, при котором поражены слизистые оболочки полости среднего уха, характеризующийся наличием экссудата
















































Слайд 3
Стадии экссудативного среднего отита:
Катаральная — нарушение функции слуховой
трубы, развитие в ней отрицательного давления, транссудация из сосудов
слизистой оболочки барабанной полости (до 1 месяца).Секреторная — преобладание секреции и накопление слизи в барабанной полости (от 1 до 12 месяцев).
Мукозная — содержимое барабанной полости (а иногда и других полостей среднего уха) становится густым и вязким
(от 12 до 24 месяцев).
Фиброзная — фиброзное перерождение слизистой оболочки барабанной полости (24 месяца и более)
Слайд 4
Периоды развития
( M. Tos 1976)
Первичная или стадия
начальных метапластических изменений слизистой оболочки (на фоне функциональной окклюзии
слуховой трубы).Секреторная – повышение активности бокаловидных клеток и метаплазия эпителия
Дегенеративная – уменьшение секреции и развитие адгезивного процесса в барабанной полости
Слайд 8
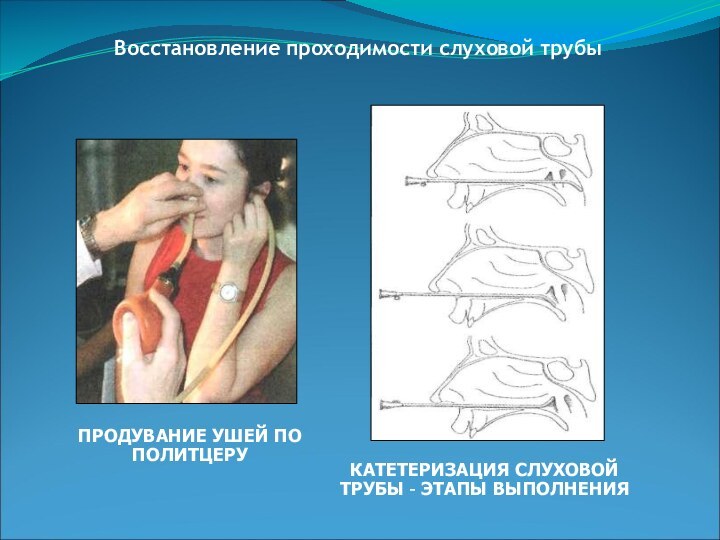
Восстановление проходимости слуховой трубы
ПРОДУВАНИЕ УШЕЙ ПО ПОЛИТЦЕРУ
КАТЕТЕРИЗАЦИЯ
СЛУХОВОЙ ТРУБЫ – ЭТАПЫ ВЫПОЛНЕНИЯ
Слайд 9
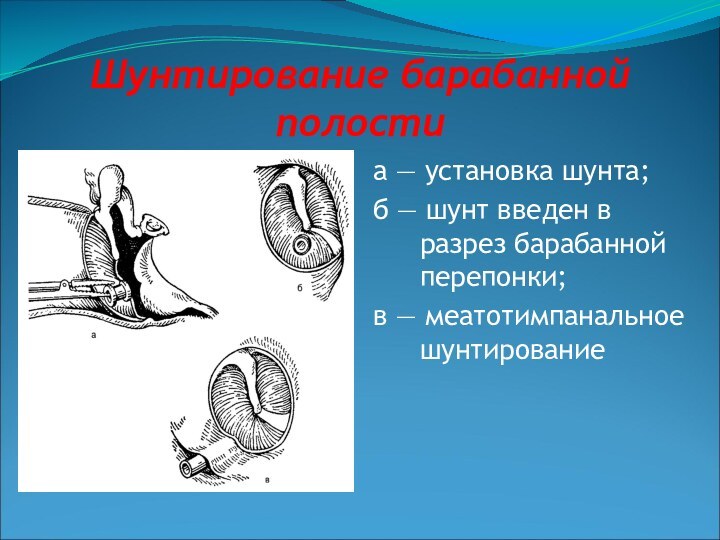
Шунтирование барабанной полости
а — установка шунта;
б — шунт
введен в
разрез барабанной
перепонки;
в
— меатотимпанальное
шунтирование
Слайд 11
Сенсоневральная тугоухость
(неврит слухового нерва, кохлеарный неврит и т.д.)
Заболевание слухового анализатора, клинически проявляющееся, главным образом, снижением слуха.
Слайд 12
Сенсоневральная тугоухость (СНТ) —
поражение различных отделов
слухового анализатора — от кохлеарных рецепторов до слуховой зоны
коры головного мозга.Эпидемиология:
— Нарушение слуха наблюдается у 6% населения, при этом у 80% — СНТ.
— На долю гриппа и ОРВИ приходится от 21 до 37,4% СНТ.
— Ототоксические антибиотики — 29,7% СНТ.
Слайд 13
Этиология СНТ:
инфекционные заболевания (грипп, паротит, корь, краснуха, герпетическое
поражение, скарлатина, менингит и др.);
интоксикации (ототоксичные антибиотики, петлевые диуретики,
цитостатики, хинин и его производные и др.);расстройство кровообращения в сосудах,
питающих внутреннее ухо;
лабиринтит;
травма;
возрастные изменения слухового
анализатора;
невринома VIII черепного нерва;
общесоматические заболевания;
аллергия и др.
Слайд 14
Классификация СНТ:
С учетом сроков развития СНТ:
— внезапная ( с начала возникновения СНТ
прошло не более 12 часов);— острая (до 1 месяца);
— хроническая (более 1 месяца).
Слайд 16
Патогенез СНТ:
Нарушение гемодинамики во внутреннем ухе.
Интоксикация различными продуктами
распада.
Воспаление и сенсибилизация при инфекционных заболеваниях.
Метаболические нарушения.
Отек структур внутреннего
уха.
Слайд 17
Клиника и диагностика СНТ:
Жалобы больного на снижение слуха:
нарушено восприятие преимущественно высоких частот при воздушном и костном
проведении:— при кохлеарной форме тугоухости наблюдается ФУНГ;
Субъективный шум в ушах, преимущественно высокочастотного спектра.
Слайд 18
Слуховой паспорт больного с правосторонней СНТ
Правое ухо (AD)
Тесты Левое ухо (AS)
+ СШ -
1 м ШР 6 м
5 м РР > 6 м
35 с С128 (В = 90 с) 90 с
25 с С128 (К = 50 с) 50 с
17 с С 2048 (40 с ) 37с
+ (положит.) Опыт Ринне (R) + (положит.)
+ (положит.) Опыт Федериче (Fe) + (положит.)
Опыт Вебера (W)
Заключение: имеется снижение слуха справа по типу нарушения звуковосприятия.
Слайд 19
Образец аудиограммы больного с СНТ
Воздушная и костная проводимость
нарушены в одинаковой степени; костно-воздушный разрыв отсутствует.
Нарушено восприятие
преимущественно высоких тонов — нисходящая кривая
Слайд 21
Лечение СНТ (1):
Пациенты, у которых диагностирована внезапная или
острая СНТ, являются ургентными больными и подлежат экстренной госпитализации.
Детоксикация (гемодез (Реамберин) по 250 мл внутривенно капельно в течение 3-х первых дней).
Для достижения противоотечного и противовоспалительного эффекта назначают внутривенно капельно 500 мл 0,9%-ного раствора натрия хлорида с добавлением в него 60 мг преднизолона, 5 мл 5%-ной аскорбиновой кислоты, 4 мл солкосерила, 50 мг кокарбоксилазы, 10 мл панангина.
Слайд 22
Лечение СНТ (2):
Введение кортикостероидных гормонов (дексаметазон, преднизолон, гидрокортизон
и др) в барабанную полость транстубарно или через шунт
барабанной перепонки.Для улучшения кровоснабжения внутреннего уха назначается ежедневно 2%-ный трентал по 5 мл внутривенно капельно (кавинтон, вазобрал) в 250 мл физиологического раствора или 5%-ный раствора глюкозы.
Нормализация метаболизма нервных клеток при гипоксии и ишемии (предуктал, милдронат).
Безлекарственные методы (гипербарическая оксигенация, лазеровоздействие, стимуляция флюктуирующими токами, квантовая гемотерапия, плазмаферез, иглорефлексотерапия).
При ушном шуме — интрамеатальные или заушные новокаиновые (или лидокаиновые) блокады.
Слайд 23
Слухопротезирование.
Показания к слухопротезированию:
Двусторонняя тугоухость со средней потерей слуха
на речевых частотах 35 дБ и более, а также
все случаи, когда затруднено речевое общение.Невозможность улучшить слух с помощью медикаментозного или хирургического лечения.
У детей следует стремиться к максимально раннему выявлению нарушений слуха и раннему (в первые месяцы жизни) слухопротезированию.
При двусторонней потере слуха показано бинауральное слухопротезирование.
.
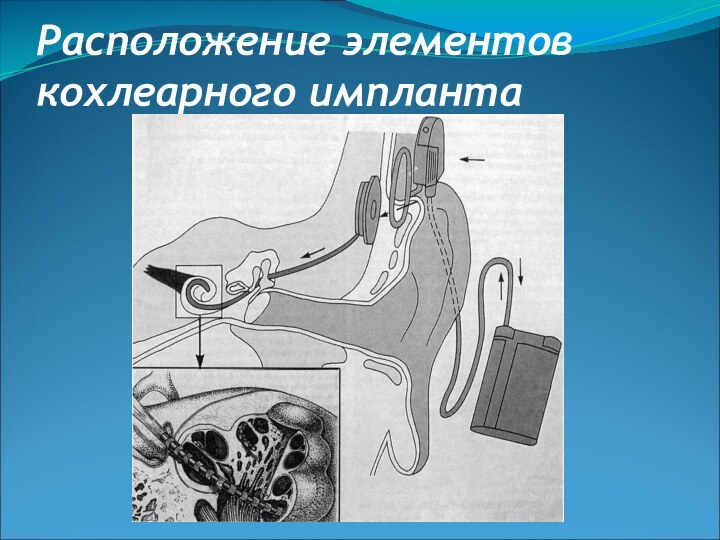
Слайд 27
Эффективность кохлеарной имплантации
Она зависит от возраста, в котором
наступила глухота, длительности глухоты, способности к обучению, интеллектуального развития
пациента.Лучшие результаты обычно достигаются у взрослых и детей, у которых глухота наступила после развития речи (постлингвальная глухота). У детей с прелингвальной глухотой эффект может быть достигнут лишь при проведении интенсивной работы по развитию слухового восприятия и разговорного языка.
Слайд 28
Болезнь Меньера
« … до сего времени этиология болезни
Меньера остается не установленной даже в сколько-нибудь подкрепленном гипотетическом
виде»Б.М. Сагалович, В.Т. Пальчун (1999)
Слайд 29
Болезнь Меньера
Заболевание характеризуется триадой клинических признаков:
— периодически возникающие
приступы головокружения, сопровождающиеся тошнотой и обморочным состоянием больного, но
без потери сознания, расстройством равновесия (вестибулярная дисфункция)— прогрессирующая односторонняя тугоухость
— шум в этом же ухе.
Слайд 30
Этиология болезни Меньера
Этиология болезни Меньера неизвестна. Чаще упоминаются
такие причины ее возникновения:
— ангионевроз, вегетативная дистония,
нарушение
обмена эндолимфы и
ионного баланса внутрилабиринтных
жидкостей; — вазомоторные и нервно-трофические расстройства;
— инфекция и аллергия;
— нарушение питания, витаминного и водного обмена.
Слайд 31
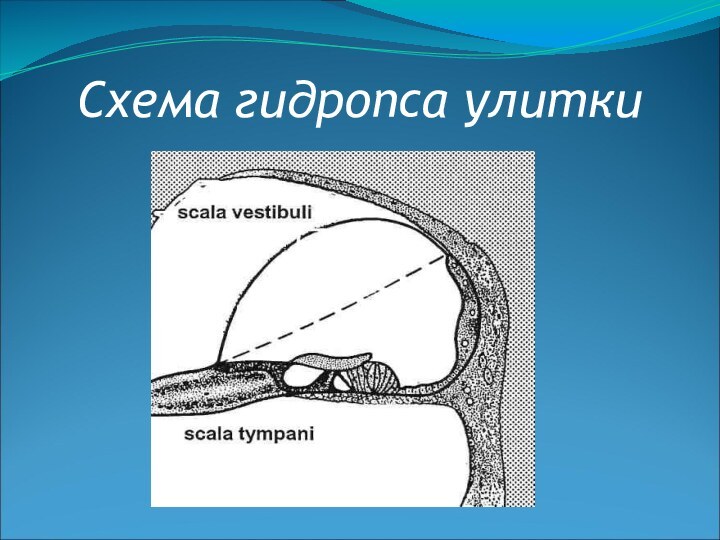
Патогенез болезни Меньера
Патогенетической основой болезни считается
повышение внутрилабиринтного давления (гидропс лабиринта)
Механизм развития гидропса:
— гиперпродукция эндолимфы; — снижение ее резорбции;
— нарушение проницаемости мембранных структур внутреннего уха
Методы выявления гидропса лабиринта: — глицероловый тест;
Слайд 34
Клиника болезни Меньера
Приступ характеризуется:
— сильным головокружением
системного
характера;
— вегетативными нарушениями;
— усилением шума в больном ухе,
сопровождающимся ощущением
заложенности и оглушения; — появлением спонтанного нистагма, обычно в сторону больного уха.
Частота приступов:
1–2 раза в неделю или месяц — частые;
1–2 раза в год — редкие;
1 раз в несколько лет — эпизодические
Слайд 35
Стадии болезни Меньера:
— начальная стадия (легкая) — гидропс
выявляется лишь в период, непосредственно предшествующий приступу;
— стадия выраженных
клинических проявлений (средняя)— характеризуется наличием всего симптомокомплекса болезни Менгьера, внутрилабиринтное давление повышено постоянно;— конечная стадия (тяжелая)— исчезновение флюктуации слуха, исчезает костно-воздушный разрыв на тональной аудиограмме, кривые приобретают нисходящий вид, как при нейросенсорной тугоухости. В этот период выполнение дегидратационного теста уже не приводит к улучшению слуха.
Слайд 36
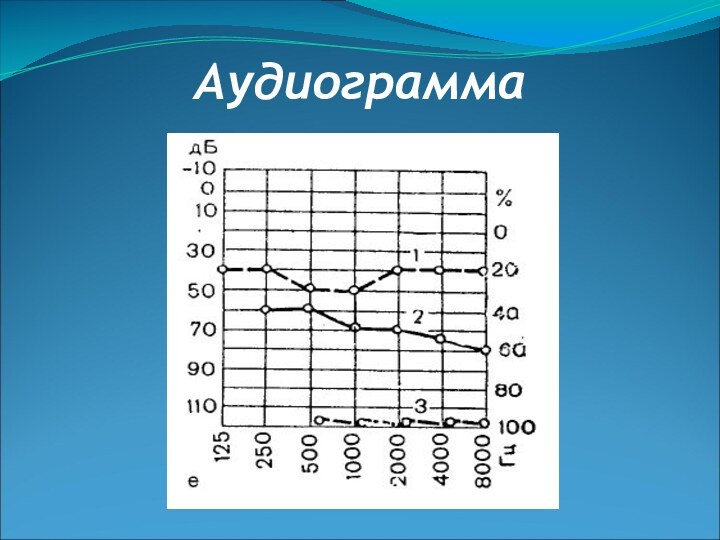
Диагностика болезни Меньера
(кохлеарные проявления)
Снижение слуха сначала кондуктивного, затем
смешанного характера преимущественно в области низких частот.
Флюктуация (изменчивость) слуха.
Положительный
ФУНГ.Шум в ухе беспокоит больного задолго до развития вестибулярных расстройств и носит преимущественно низкочастотный характер.
Слайд 38
Диагностика болезни Меньера
(вестибулярные проявления)
Вестибулярные расстройства во время приступа
болезни Меньера протекают по периферическому типу:
—
системное головокружение в виде вращения окружающих предметов; — горизонтально-ротаторный спонтанный нистагм;
— двустороннее отклонение рук в сторону медленного компонента нистагма при выполнении координационных проб;
— спонтанный нистагм, обладающий чрезвычайной изменчивостью направления в момент приступа.
Слайд 39
Дифференциальный диагноз
Дифференцировать болезнь Меньера следует с
различными поражениями вестибулярного анализатора:
— с сосудистым;
—
токсическим; — инфекционным;
— травматическим;
— опухолями мостомозжечкового угла;
— с доброкачественным пароксизмальным позиционным головокружением (ДППГ)
Слайд 40
Лечение болезни Меньера в момент приступа:
— Постельный режим.
—
Исключить яркий свет и резкие звуки, к ногам —
грелка, на шейно-затылочную область горчичники.— Подкожно 1 мл 0,1%-ный раствора сульфата атропина.
— Внутримышечно 2 мл 2,5%-ного раствора пипольфена или супрастина.
— Внутривенно — 10–20 мл 40%-ного раствора глюкозы или 10 мл 5% раствора новокаина.
— Иногда прибегают к внутримышечному введению 1 мл 2%-ного раствора промедола или 1 мл 2,5%-ного раствора аминазина в комбинации с указанными выше препаратами.
— Интрамеатально или парамеатально вводят 1–2 мл 1–2%-ного раствора новокаина.
Слайд 41
Консервативное лечение болезни Меньера во внеприступный период:
Щадящая диета
с ограничением поваренной соли и жидкости, обогащенная витаминами, исключение
курения и алкоголя.Средства, улучшающие микроциркуляцию в сосудах головного мозга и во внутреннем ухе (внутривенно капельно реополюгликин, гемодез, реоглюман, маннитол), а также улучшающие мозговое кровообращение (стугерон, трентал, кавинтон, милдронат, вазобрал и др.).
Длительное (3–4 месяца) лечение бетасерком по 16 мг 3 раза в день.
Курс внутривенных капельных вливаний 5%-ного раствора гидрокарбоната натрия по 50–100 мл ежедневно в течение 15 дней.
Гипербарическая оксигенация.
Различные виды рефлексотерапии (акупунктура, лазеропунктура, магнитолазерное воздействие и др.).
Лечебная физкультура.
Слайд 42
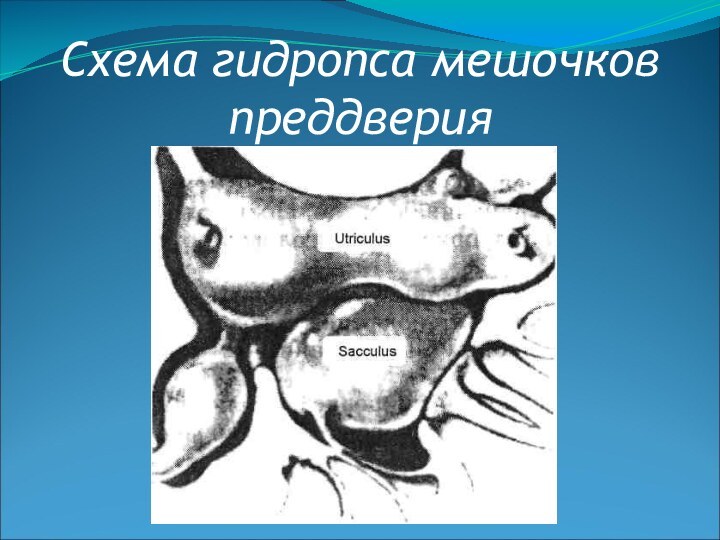
Хирургическое лечение болезни Меньера
Хирургические вмешательства на вегетативной нервной
системе (перерезка барабанной струны, разрушение нервного сплетения на промонториуме,
разрушение шейного звездчатого узла).Декомпрессивные хирургические вмешательства (вскрытие мешочков преддверия, дренирование, шунтирование или декомпрессия эндолимфатического мешка).
Деструктивные операции на лабиринте или вестибулярной части преддверно-улиткового нерва (перерезка кохлеовестибулярного нерва, лазеродеструкция лабиринта и др.).
Слайд 43
Хордоплексустомия
Эффективна в начальной стадии болезни Меньера, при ушном
шуме а также в тех случаях, когда декомпрессия эндолимфатического
мешка не может быть выполнена из-за наличия тяжелых сопутствующих заболеваний.
Слайд 44
Разгрузочные операции (дегидратирующие)
Операция Арслана
Фенестрация улитки
Фенестрация улиткового протока
Слайд 45
Вскрытие эндолимфатического мешка
● Вмешательство показано во II стадии
заболевания, при наличии гидропса лабиринта.
Слайд 47 Отосклероз — это заболевание, в основе которого
лежит двусторонний ограниченный остеодистрофический процесс в костном лабиринте, проявляющееся
снижением слуха и шумом в ушах.
Слайд 48
Эпидемиология отосклероза:
— заболеванием страдают около 1% населения;
—
преобладающий возраст впервые заболевших — от 30 до 45
лет;— чаще болеют женщины (63–84%), нередко отмечается факт отягощенной наследственности, заболевание прогрессирует после беременности, родов.
Слайд 49
Этиология отосклероза.
Существует более 30 различных теорий, объясняющих этиологию
отосклероза. Наиболее значимы:
— генетическая: заболевание наследуется
по аутосомально-доминантному типу и выявляется у 40% лиц, являющихся носителями генетических дефектов; — метаболическая: в основе заболевания лежит дисфункция эндокринных желез;
— гормональная: расстройствами в гормональной сфере можно объяснить более частое выявление отосклероза у женщин, причем прогрессирование заболевания связывают с беременностью.
Слайд 50
Патоморфология отосклероза.
● Активная стадия:
— повышенная активность остеокластов
— костная ткань декальцинируется — образование ограниченного очага спонгиозной
кости, содержащей большое количество богатых кровеносными сосудами костномозговых пространств.● «Зрелая» стадия:
— незрелая губчатая кость вторично рассасывается — происходит формирование зрелой склерозированной кости.
При распространении процесса на основание стремени и кольцевидную связку развивается анкилоз стремени.
Слайд 53
Клиника отосклероза
● Жалобы больного — на снижение слуха
и шум в ухе (чаще с одной стороны, но
процесс может быть сразу двусторонним).● По характеру поражения звукопроводящего и звуковоспринимающего аппарата выделяют три клинические формы отосклероза:
— тимпанальную;
— смешанную;
— кохлеарную.
● Симптом paracusis Willisii.
● При аудиометрии:
— разрыв между порогами слуха при костном и воздушном проведении;
— повышение порога по костному проведению на частоте 2000 Гц (зубец Кархарта)
Слайд 55
Аудиограмма при отосклерозе
● Тугоухость справа II степени смешанная
с преобладанием кондуктивной.
● Костно-воздушный разрыв на речевых частотах (резерв
улитки) 35–40 дБ.● Повышение порога по костному проведению на частоте 2000 Гц (зубец Кархарта).
Слайд 58
Диагностика отосклероза:
Для дифференциальной диагностики отосклероза и сенсоневральной тугоухости
проводят исследование слуха ультразвуком (по Б.М. Сагаловичу). При отосклерозе
ультразвук воспринимается при такой же интенсивности, как и в норме, или с небольшим увеличением ее, тогда как при СНТ восприятие ультразвука ухудшается в 2–3 раза по сравнению с нормой.При тимпанометрии с регистрацией акустического рефлекса тимпанометрическая кривая не претерпевает существенных изменений (тип А по классификации Jerger, 1970), в то же время акустический рефлекс часто отсутствует или может быть «инвертирован» при стимуляции как больного уха, так и субъективно «здорового».
Слайд 59
Лечение отосклероза.
● Ведущий метод — хирургический.
Три
типа операций для улучшения слуха у больных отосклерозом:
— фенестрация лабиринта;— мобилизация стремени;
— стапедэктомия со стапедопластикой.
Виды консервативного лечения:
— 0,3%-ный раствор натрия фторида в сочетании с витамином Д3 и препаратами кальция перорально, 1%-ный раствор — эндауральный электрофорез, фонофорез;
— электрофорез сульфата магния.





























