- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Гнойные заболевания пальцев и кисти
Содержание
- 2. Острые гнойные заболевания кисти и пальцев в
- 3. Возбудителем гнойных процессов на пальцах и
- 4. В дальнейшем в месте внедрения патогенной микрофлоры
- 5. Основные анатомо-функциональные особенности пальцев и кисти :Кожа
- 6. Сухожильные влагалища сгибателей II, III и IV
- 7. Питание сухожилий осуществляется сосудами, проходящими в его
- 8. панарицийОстрые гнойные процессы, локализующиеся в мягких тканях
- 9. По В.К. Гостищеву выделяется 12 видов панарициев:
- 10. Выглядит панариций как пузырек с мутной жидкостью
- 11. Зона болезненности при гнойном воспалении пальцев и
- 12. Функция пальца и кисти при воспалительном процессе
- 13. Общие принципы леченияРаннее применение хирургического лечения. Правило
- 14. ОБЕЗБОЛИВАНИЕ – при вскрытии панариция используется проводниковая
- 15. Разрезы, рекомендуемые для вскрытия гнойных процессов на
- 16. Местно после операции проводится лечение образовавшейся гнойной
- 17. Кожный развивается на тыльной стороне пальца. Под
- 18. Лечение состоит в полном удалении ножницами (без
- 19. Вскрытие подкожного панариция концевой фаланги клюшкообразным разрезом.
- 20. Подкожный развивается на пальце со стороны ладони
- 21. Схема распространения гноя при подкожном панариции основной фаланги: направления прорыва гноя указаны стрелками
- 23. Схема разрезов при подкожном панариции. а
- 24. При подкожном панариции ногтевой фаланги хорошего оттока
- 25. Дренирование резиновым окончатым дренажем при подкожном панариции
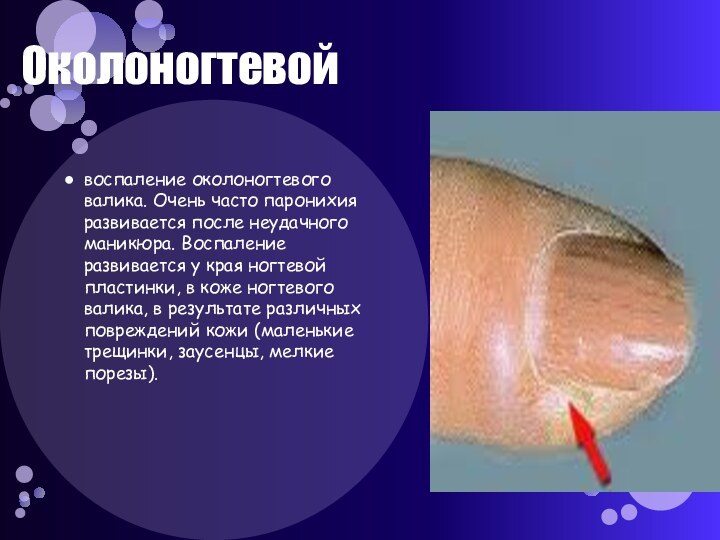
- 26. Околоногтевойвоспаление околоногтевого валика. Очень часто паронихия развивается
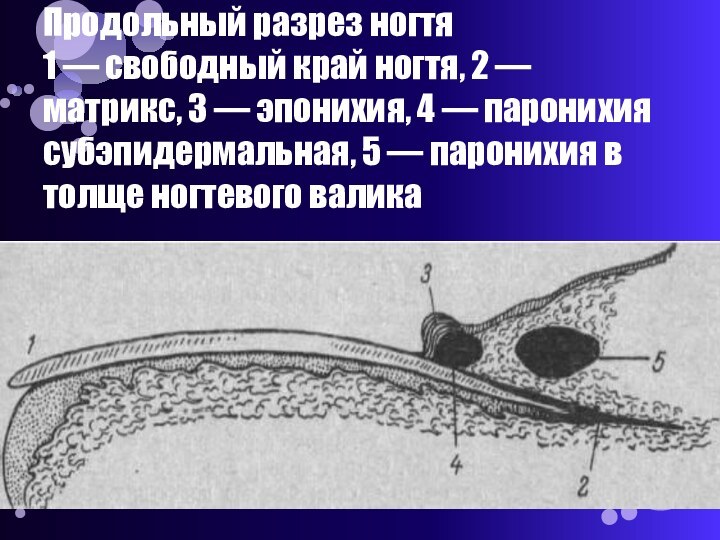
- 27. Продольный разрез ногтя 1 — свободный
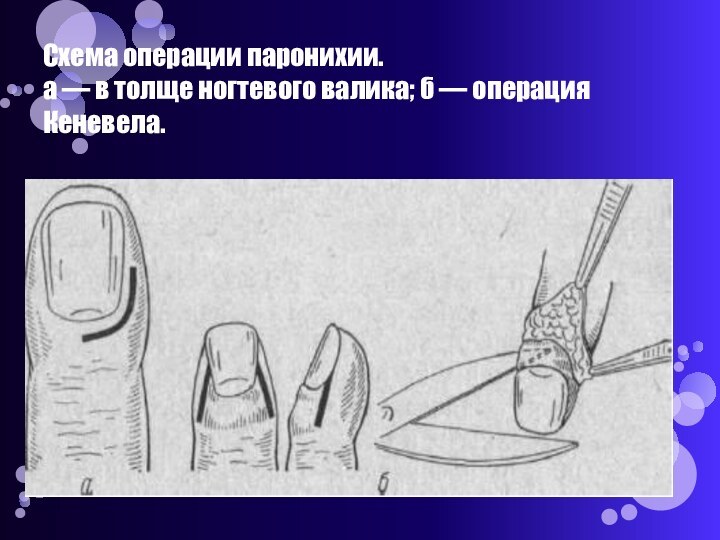
- 28. Схема операции паронихии. а — в толще ногтевого валика; б — операция Кеневела.
- 29. лечениеПрименяют разрезы по Кляпину (дугообразный, параллельно краю
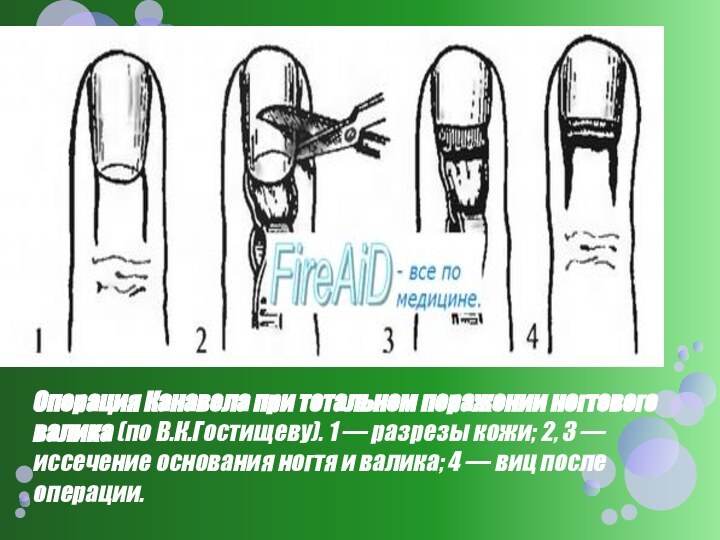
- 30. Операция Канавела при тотальном поражении ногтевого валика
- 31. Подногтевойвоспаление тканей под ногтём. Может развиться, когда
- 32. Лечение.При небольшом локальном скоплении гноя часть ногтя
- 33. Операции при подногтевом панариции (по В.К.Гостишеву). 1,2
- 34. Суставной гнойный артрит межфалангового сустава. Развивается после
- 36. лечениеВ начальных фазах заболевания, особенно при первичном
- 37. Сухожильный это более тяжёлый вид панариция, который
- 38. Схема разрезов при сухожильных панарициях и тенобурситах
- 39. Разрезы при тендовагинитах (по В.К, Гостищеву). 1
- 40. Консервативное лечение может заключаться в пункции сухожильного
- 41. Костныйпоражает кости пальца. Развивается после попадания инфекции
- 42. Схематическое изображение деструкции и секвестрации кости при
- 43. Рис. 163. Дополнительный ноготь при краевом повреждении
- 44. лечениеПри начальных признаках деструкции кости выполняют продольные
- 46. пандактилитГнойное воспаление всех тканей пальца(кожи, подкожной клетчатки,
- 47. Пандактилит относится к заболеваниям, при которых хирурги
- 48. Флегмона кистиДиффузное гнойное поражение клетчаточных пространств кисти
- 49. Классификация гнойных заболеваний кистиКожа: Кожный абсцессМозольный абсцессПодкожная клетчатка:Надапоневротическая флегмона ладониМежпальцевая (комиссуральная) флегмона
- 50. Фасциально-клетчаточные пространства ладони:Подапоневротическая флегмона ладониФлегмона срединного ладонного пространстваФлегмона тенараФлегмона гипотенараФасциально-клетчаточные пространства тыла кисти:Подкожная флегмонаПодапоневротическая флегмона
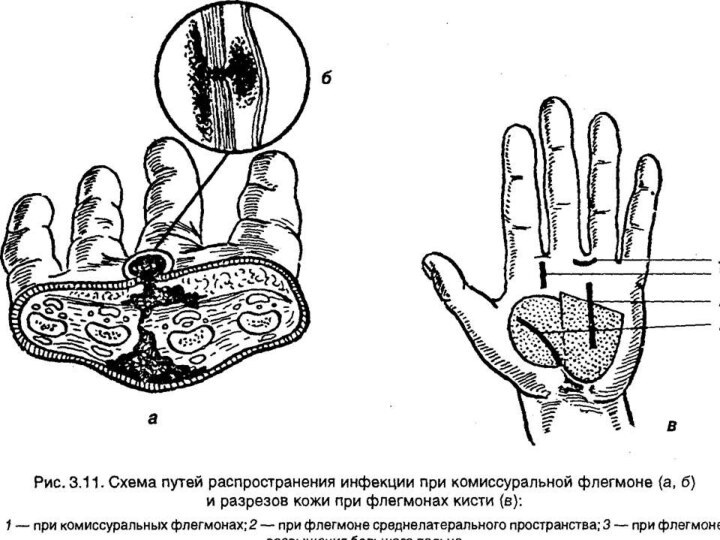
- 51. Межпальцевая (комиссуральная ) флегмонаГнойный процесс возникает в
- 52. Клиника: в области межпальцевой складки возникает болезненная
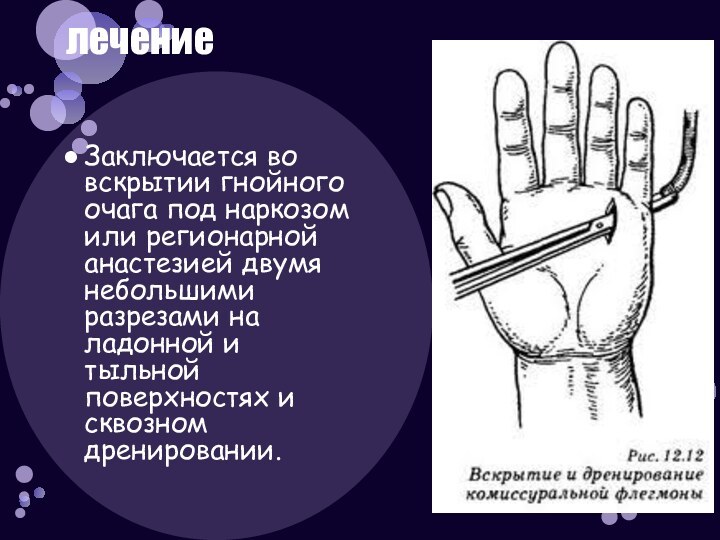
- 54. Заключается во вскрытии гнойного очага под наркозом
- 55. Флегмона срединного пространстваПредставляет собой весьма тяжелый гнойный
- 56. клиникаВ средней части ладони возникает резкая боль,
- 57. Вскрытие подапоневротической флегмоны среднего фасциального ложа ладони
- 58. Разрезы для вскрытия подапоневротической флегмоны (по Гостишеву)
- 59. Вскрытие подфасциальной флегмоны ложа тенара. Разрез всех
- 60. Скачать презентацию
- 61. Похожие презентации
Острые гнойные заболевания кисти и пальцев в амбулаторной хирургической практике занимают одно из ведущих мест: частота панарициев и флегмон кисти колеблется от 15- 18% до 20 - 30%, среди травм - 27% и среди гнойной патологии



















![Гнойные заболевания пальцев и кисти Разрезы при тендовагинитах (по В.К, Гостищеву). 1 — на 1 ] пальце](/img/tmb/13/1277291/f25965c5e7721185f332eb8e55d37027-720x.jpg)














Слайд 3 Возбудителем гнойных процессов на пальцах и кисти
в подавляющем большинстве случаев является золотистый стафилококк. Внедрение инфекционных
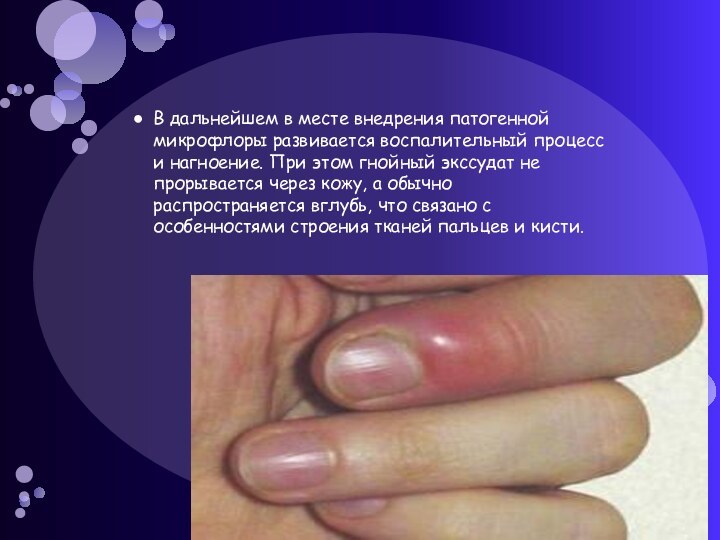
возбудителей в ткани происходит чаще всего через мелкие колотые ранки. Особое значение имеет попадание в кожу мелких инородных тел – «заноз». Часто микробы проникают в ткани через трещины огрубевшей кожи, заусенцы, инфицированные мозоли.Слайд 4 В дальнейшем в месте внедрения патогенной микрофлоры развивается
воспалительный процесс и нагноение. При этом гнойный экссудат не
прорывается через кожу, а обычно распространяется вглубь, что связано с особенностями строения тканей пальцев и кисти.
Слайд 5
Основные анатомо-функциональные особенности пальцев и кисти :
Кожа на
ладонной поверхности отличается прочностью, толщиной и малой растяжимостью, в
результате чего гнойному очагу чрезвычайно трудно спонтанно прорваться наружу.Подкожная клетчатка на ладонной поверхности пальцев разделена на отдельные ячейки фиброзными перемычками , фиксирующими кожу к надкостнице или к апоневрозу.
Слайд 6 Сухожильные влагалища сгибателей II, III и IV пальцев
начинаются от оснований ногтевых фаланг и заканчиваются на уровне
головки соответсвующей пястной кости располагаются изолированно друг от друга и от синовиальных сумок предплечья. Сухожильное влагалище сгибателя I пальца сообщается с лучевой , а V пальца – с локтевой синовиальной сумкой.Слайд 7 Питание сухожилий осуществляется сосудами, проходящими в его брыжеечке,
которая может сдавливаться при накоплении во влагалище экссудата. Поэтому
при позднем дренировании сухожильного влагалища часто развивается некроз сухожилия.Лимфатические сосуды с ладонной поверхности направляются на тыльную поверхность пальцев кисти, где нередко развивается выраженный отек рыхлой подкожной клетчатки
Пальцы и кисти хорошо кровоснабжаются, поэтому операции выполняются под жгутом, чтобы кровотечение не мешало идентифицировать миниатюрные образования
Слайд 8
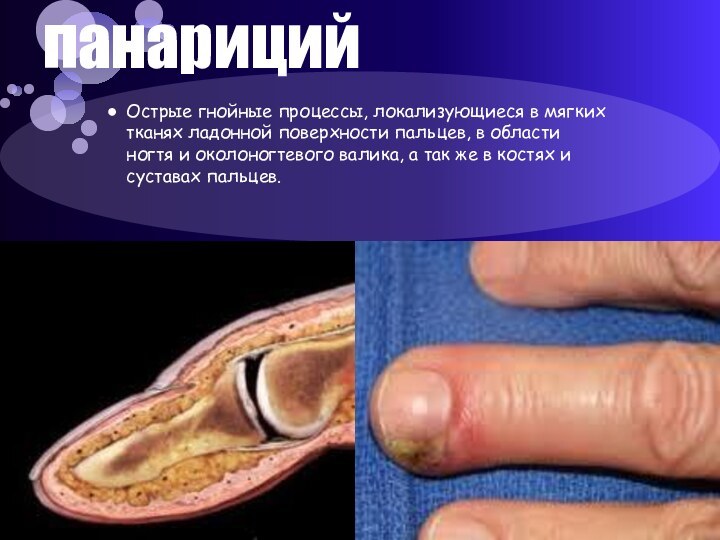
панариций
Острые гнойные процессы, локализующиеся в мягких тканях ладонной
поверхности пальцев, в области ногтя и околоногтевого валика, а
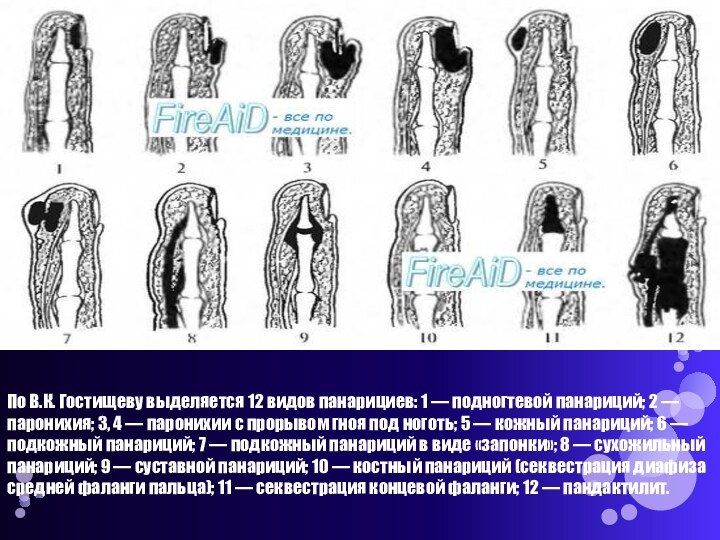
так же в костях и суставах пальцев.Слайд 9 По В.К. Гостищеву выделяется 12 видов панарициев: 1
— подногтевой панариций; 2 — паронихия; 3, 4 —
паронихии с прорывом гноя под ноготь; 5 — кожный панариций; 6 — подкожный панариций; 7 — подкожный панариций в виде «запонки»; 8 — сухожильный панариций; 9 — суставной панариций; 10 — костный панариций (секвестрация диафиза средней фаланги пальца); 11 — секвестрация концевой фаланги; 12 — пандактилит.Слайд 10 Выглядит панариций как пузырек с мутной жидкостью или
гноем. Симптомами панариция является пульсирующая, дёргающая боль, бывает очень
сильная лишающая сна и покоя. В месте локализации очага, опухоль и нагноение.Кожа лоснится и
напряжена,
конец пальца
принимает
колбообразный
вид.
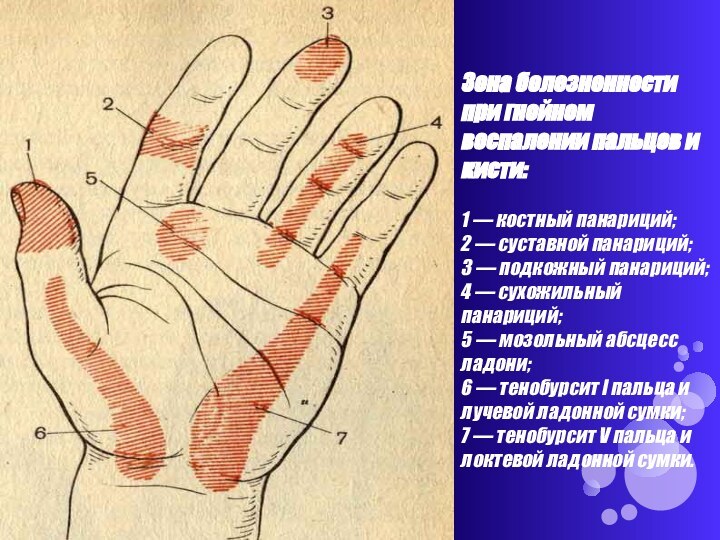
Слайд 11 Зона болезненности при гнойном воспалении пальцев и кисти:
1 — костный панариций; 2 — суставной панариций; 3
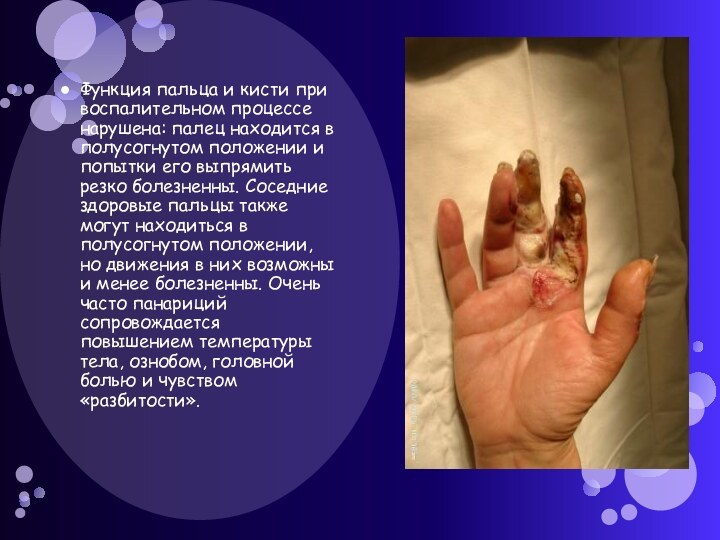
— подкожный панариций; 4 — сухожильный панариций; 5 — мозольный абсцесс ладони; 6 — тенобурсит I пальца и лучевой ладонной сумки; 7 — тенобурсит V пальца и локтевой ладонной сумки.Слайд 12 Функция пальца и кисти при воспалительном процессе нарушена:
палец находится в полусогнутом положении и попытки его выпрямить
резко болезненны. Соседние здоровые пальцы также могут находиться в полусогнутом положении, но движения в них возможны и менее болезненны. Очень часто панариций сопровождается повышением температуры тела, ознобом, головной болью и чувством «разбитости».
Слайд 13
Общие принципы лечения
Раннее применение хирургического
лечения. Правило «первой
бессонной ночи»: если пациент не
спал ночь из-за болей
в пальце – его необходимо оперировать.
Правило оперативного лечения. Правило трех «О»:
ОБСТАНОВКА – вмешательство должно выполняться в операционной, специальными малого размера инструментами, при хорошем освещении, пациент должен лежать, а его больная рука должна находиться на приставном столике, хирург оперирует сидя.
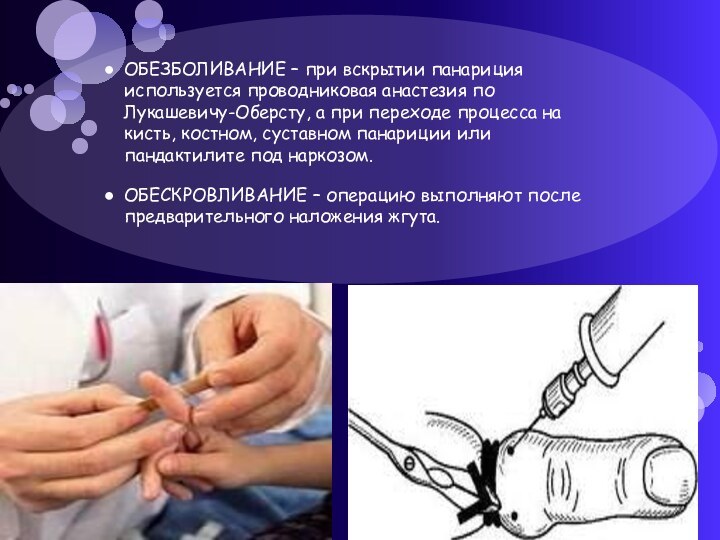
Слайд 14 ОБЕЗБОЛИВАНИЕ – при вскрытии панариция используется проводниковая анастезия
по Лукашевичу-Оберсту, а при переходе процесса на кисть, костном,
суставном панариции или пандактилите под наркозом.ОБЕСКРОВЛИВАНИЕ – операцию выполняют после предварительного наложения жгута.
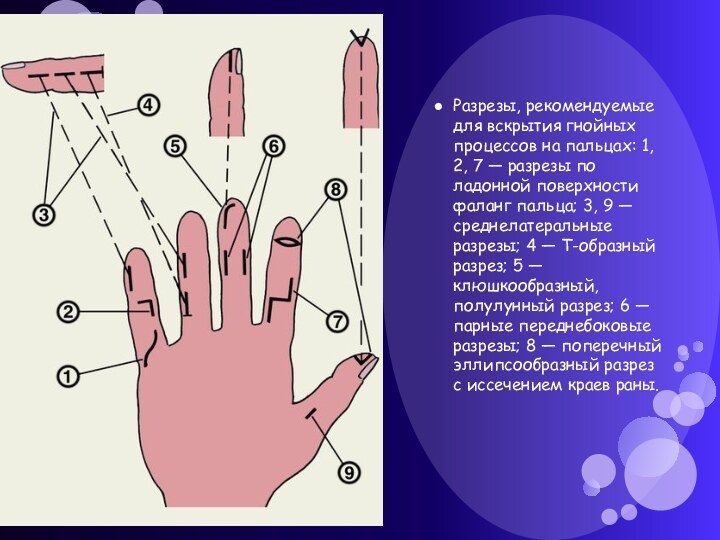
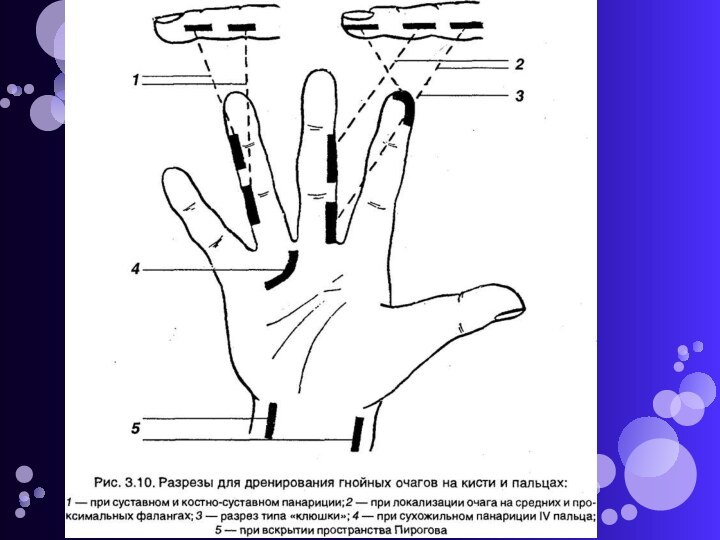
Слайд 15 Разрезы, рекомендуемые для вскрытия гнойных процессов на пальцах:
1, 2, 7 — разрезы по ладонной поверхности фаланг
пальца; 3, 9 — среднелатеральные разрезы; 4 — Т-образный разрез; 5 — клюшкообразный, полулунный разрез; 6 — парные переднебоковые разрезы; 8 — поперечный эллипсообразный разрез с иссечением краев раны.Слайд 16 Местно после операции проводится лечение образовавшейся гнойной раны
– перевязки с наложением влажно высыхающих повязок с антисептиками,
промывание раны. При глубоких формах обязательной является иммобилизация пальца, дополнительно применяют физиотерапию. Из методов общего лечения основное значение имеет антибактериальная терапия, т.к. дезинтоксикация требуется требуется лишь в особо тяжелых случаях. Так же используется внутривенное введение антибиотика под жгутом. После купирования острого воспалительного процессанеобходима лечебная
физкультура и физиотерапия.
Слайд 17
Кожный
развивается на тыльной стороне пальца. Под эпидермисом
накапливается гной, образуется пузырь с мутным иногда кровянистым содержимым.
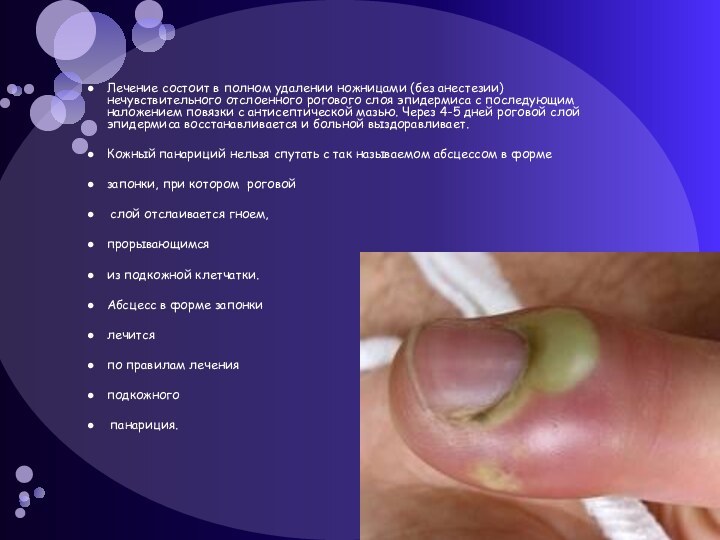
Кожа вокруг пузыря становится ярко- красной или приобретает красноватый оттенок. Боль не сильная, иногда чувство жжения. Если пузырь становится больше в размере, это говорит о том что болезнь прогрессирует и перешла на более глубокие ткани.Слайд 18 Лечение состоит в полном удалении ножницами (без анестезии)
нечувствительного отслоенного рогового слоя эпидермиса с последующим наложением повязки
с антисептической мазью. Через 4-5 дней роговой слой эпидермиса восстанавливается и больной выздоравливает.Кожный панариций нельзя спутать с так называемом абсцессом в форме
запонки, при котором роговой
слой отслаивается гноем,
прорывающимся
из подкожной клетчатки.
Абсцесс в форме запонки
лечится
по правилам лечения
подкожного
панариция.
Слайд 20
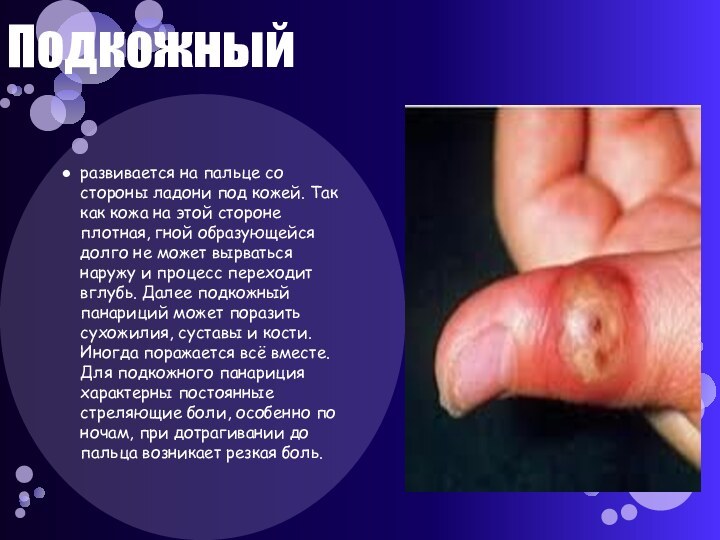
Подкожный
развивается на пальце со стороны ладони под
кожей. Так как кожа на этой стороне плотная, гной
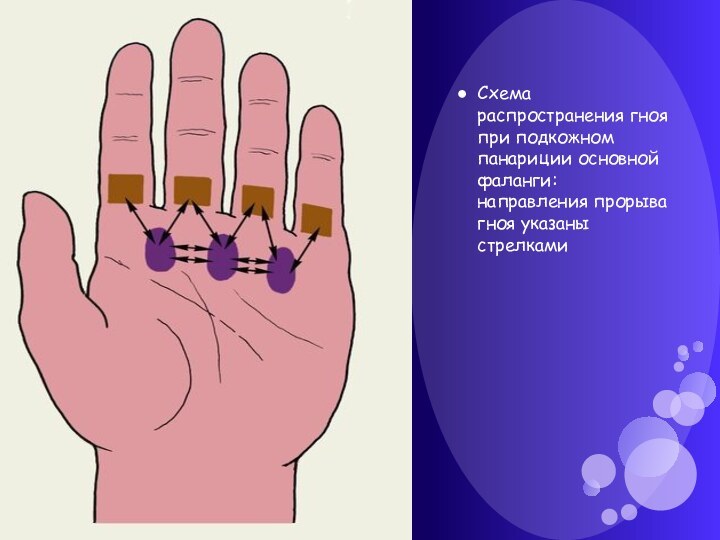
образующейся долго не может вырваться наружу и процесс переходит вглубь. Далее подкожный панариций может поразить сухожилия, суставы и кости. Иногда поражается всё вместе. Для подкожного панариция характерны постоянные стреляющие боли, особенно по ночам, при дотрагивании до пальца возникает резкая боль.Слайд 21 Схема распространения гноя при подкожном панариции основной фаланги:
направления прорыва гноя указаны стрелками
Слайд 23 Схема разрезов при подкожном панариции. а и б
— разрезы на дистальной фаланге; в — разрезы на
средней и проксимальной фалангах, г — обезображивающий рубец после подковообразного разреза.Слайд 24 При подкожном панариции ногтевой фаланги хорошего оттока гнойного
экссудата достигают с помощью клюшкообразного разреза. Скальпель вкалывают с
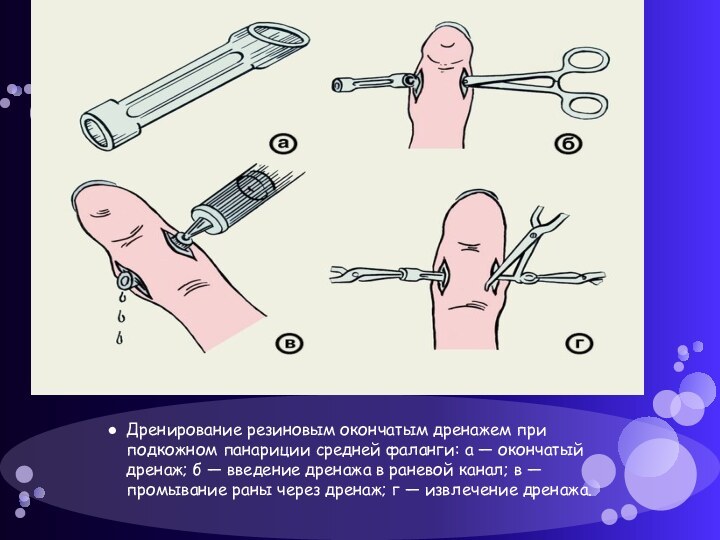
боковой стороны фаланги (крючок клюшки) и ведут по направлению к межфаланговому суставу во фронтальной плоскости, рассекая таким образом соединительнотканные тяжи, идущие от кожи к кости. В результате все ячейки, заполненные гноем, разрушаются и гной легко оттекает. На боковой поверхности фаланги остаётся разрез (ручка клюшки), который после ликвидации гнойного процесса заживает с образованием тонкого эластичного рубца.Слайд 25 Дренирование резиновым окончатым дренажем при подкожном панариции средней
фаланги: а — окончатый дренаж; б — введение дренажа
в раневой канал; в — промывание раны через дренаж; г — извлечение дренажа.
Слайд 26
Околоногтевой
воспаление околоногтевого валика. Очень часто паронихия развивается после
неудачного маникюра. Воспаление развивается у края ногтевой пластинки, в
коже ногтевого валика, в результате различных повреждений кожи (маленькие трещинки, заусенцы, мелкие порезы).Слайд 27 Продольный разрез ногтя 1 — свободный край ногтя,
2 — матрикс, 3 — эпонихия, 4 — паронихия
субэпидермальная, 5 — паронихия в толще ногтевого валика
Слайд 29
лечение
Применяют разрезы по Кляпину (дугообразный, параллельно краю ногтя)
или по Канавелу (два параллельных разреза от края ногтя
по оси пальца с отсепаровкой лоскута ногтевого валика от основания ногтя). Гнойную полость вскрывают, иссекают некротические ткани околоногтевого валика и накладывают повязку с антисептиком. Основание ногтя, если под ним скапливается гной, резецируется, в дальнейшем постепенно происходит смена ногтя на новый. При дальнейшем лечении применяют мазевые повязкиСлайд 30 Операция Канавела при тотальном поражении ногтевого валика (по
В.К.Гостищеву). 1 — разрезы кожи; 2, 3 — иссечение
основания ногтя и валика; 4 — виц после операции.
Слайд 31
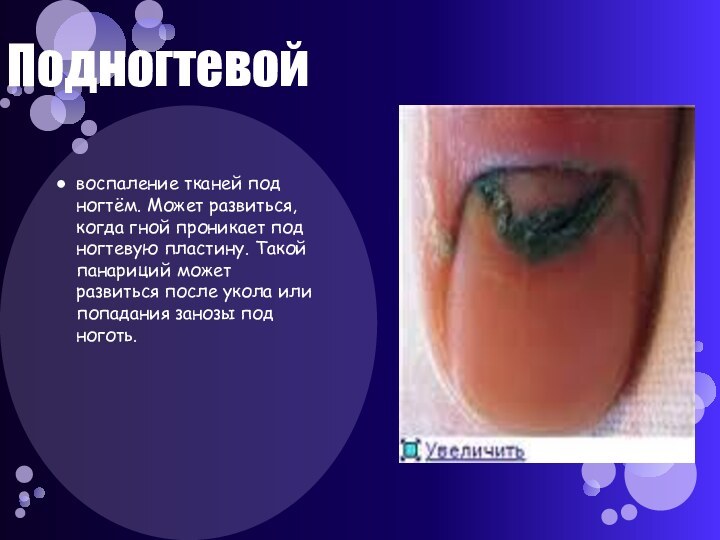
Подногтевой
воспаление тканей под ногтём. Может развиться, когда гной
проникает под ногтевую пластину. Такой панариций может развиться после
укола или попадания занозы под ноготь.
Слайд 32
Лечение.
При небольшом локальном скоплении гноя часть ногтя над
гнойным очагом удаляется. После этого накладывается повязка с антисептическим
растворм. При распространении процесса на значительную часть подногтевого пространства удаляют весь ноготь и санируют ногтевое ложе. Если имеется распространение гнойного процесса на околоногтевой валик, после удаления ногтя его рассекают и частично иссекают. После операции применяют повязки с антисептиком, а затем мазями.Слайд 33 Операции при подногтевом панариции (по В.К.Гостишеву). 1,2 —
трепанация ногтевой пластинки; 3,4 — клиновидное иссечение дистальной части
ногтевой пластинки с одномоментным удалением инородного тела
Слайд 34
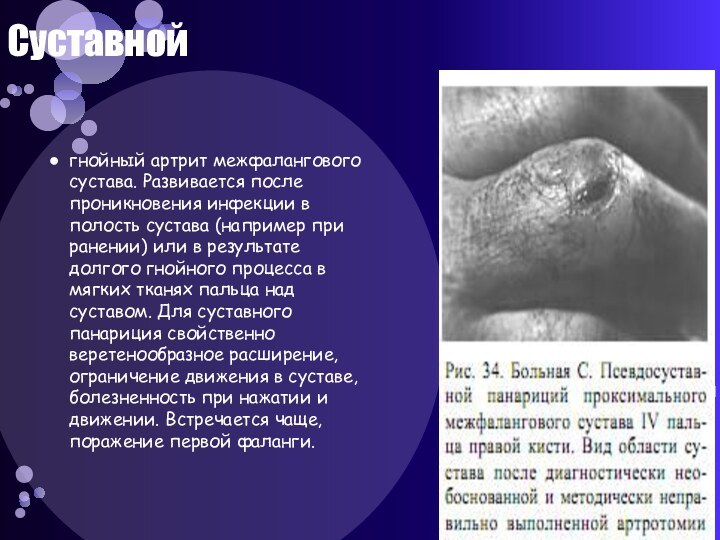
Суставной
гнойный артрит межфалангового сустава. Развивается после проникновения
инфекции в полость сустава (например при ранении) или в
результате долгого гнойного процесса в мягких тканях пальца над суставом. Для суставного панариция свойственно веретенообразное расширение, ограничение движения в суставе, болезненность при нажатии и движении. Встречается чаще, поражение первой фаланги.
Слайд 36
лечение
В начальных фазах заболевания, особенно при первичном поражении
сустава, лечение может заключаться в ежедневных пункциях сустава с
эвакуацией гноя и антибактериальной терапией. При выраженной деструкции суставных концов осуществляется резекция сустава с сознанием в последующем артродеза в функционально выгодном положении. При большом разрушении тканей пальца очень редко, но не приходится прибегать к ампутациям пальцев.
Слайд 37
Сухожильный
это более тяжёлый вид панариция, который приводит
к долгому нарушению функции кисти. При нём, палец опухает,
сильно болит, движение ограничено. При попытках разогнуть палец ощущается сильная боль.Слайд 39 Разрезы при тендовагинитах (по В.К, Гостищеву). 1 —
на 1 ] пальце кисти по Клаппу; на III
пальце по Рыжих — Фишману; на IV пальце по Канавелу; на V пальце по Гартлю; 2 — вскрытие синовиального влагалища; 3 — дренирование синовиального влагалища.Слайд 40 Консервативное лечение может заключаться в пункции сухожильного влагалища
с аспирацией и введением антибиотиков. При вскрытии сухожильного влагалища
обычно выполняют параллельные разрезы по ладонно-боковой поверхности пальца на основной и средней фаланге (на уровне ногтевой фаланги сухожильного влагалища нет). После рассечения кожи и подкожной клетчатки также продольно вскрывают сухожильное влагалище, по введенному зажиму делают аналогичную контрапертуру, промывают рану и дренируют насквозь полосками резины .
Слайд 41
Костный
поражает кости пальца. Развивается после попадания инфекции в
костную ткань ( например, при инфицированных открытых переломах) или
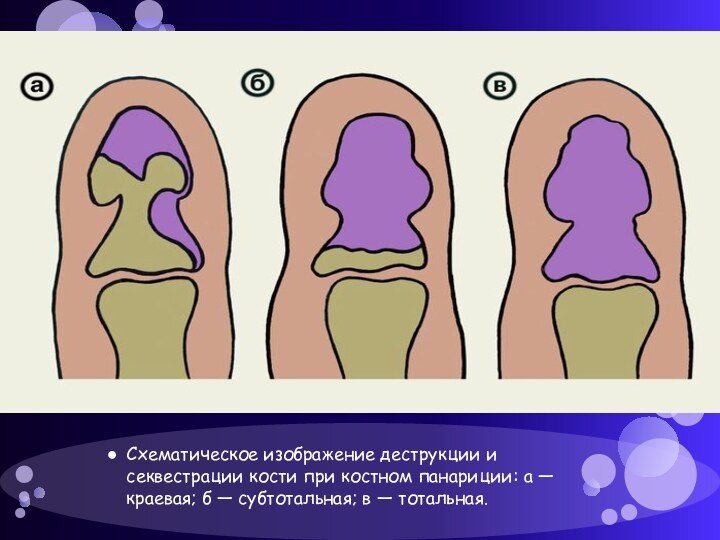
при распространении гнойного процесса на кость прилежащих мягких тканей.Слайд 42 Схематическое изображение деструкции и секвестрации кости при костном
панариции: а — краевая; б — субтотальная; в —
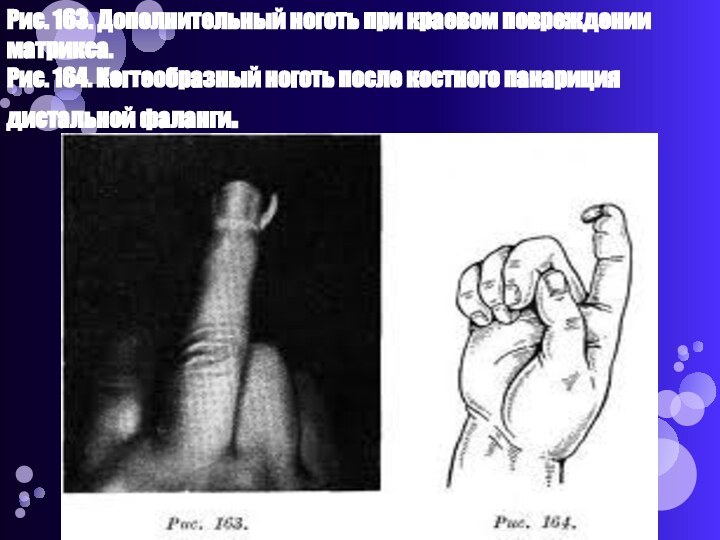
тотальная.Слайд 43 Рис. 163. Дополнительный ноготь при краевом повреждении матрикса.
Рис. 164. Когтеобразный ноготь после костного панариция дистальной фаланги.
Слайд 44
лечение
При начальных признаках деструкции кости выполняют продольные параллельные
разрезы, производят широкую некрэктомию мягких тканей и дренирование. Если
обнаруживается краевая деструкция кости, осуществляют ее санацию ложечкой Фолькмана.В большинстве случаев при вторичном костном панариции приходится рассекать свищ, иссекая патологические грануляции и удалять секвестры и резицировать полуразрушенную крошащуюся кость.
Слайд 46
пандактилит
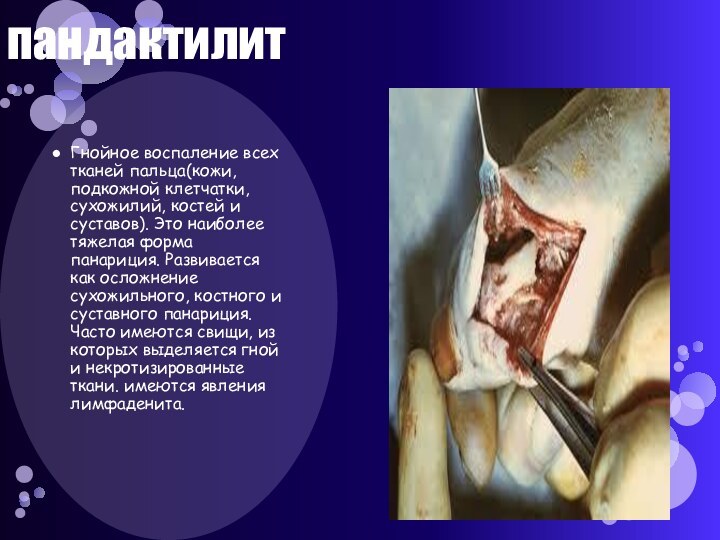
Гнойное воспаление всех тканей пальца(кожи, подкожной клетчатки, сухожилий,
костей и суставов). Это наиболее тяжелая форма панариция. Развивается
как осложнение сухожильного, костного и суставного панариция. Часто имеются свищи, из которых выделяется гной и некротизированные ткани. имеются явления лимфаденита.Слайд 47 Пандактилит относится к заболеваниям, при которых хирурги вынуждены
прибегать к ампутации.
В некоторых случаях можно попытаться сохранить палец.
Для этого производятся широкие дренирующие разрезы тканей, экономная резекция костей и хрящей, вскрытие карманов, затеков и дренирование их. В послеоперационном периоде применяют протеолитические ферменты и антибиотики, регулярные, санирующие перевязки в сочетании с иммобилизацией кисти на период острых явлений, физиотерапевтическое лечение.лечение
Слайд 48
Флегмона кисти
Диффузное гнойное поражение клетчаточных пространств кисти в
зависимости от
локализации имеет характерные симптомы. К местным признакам воспалительного
процесса
относится отёк и гиперемия тканей, нарушение функции кисти, местноеповышение температуры, болезненность при пальпации. Степень выраженности
указанных симптомов различна и зависит от обширности воспалительного процесса,
вирулентности возбудителя, защитной реакции организма, его иммунобиологической
реактивности и т.д. Поэтому, клиническое течение флегмон кисти весьма
разнообразно: от простых строго локализованных форм воспаления до обширных,
склонных к распространению гнойно-некротических процессов, сопровождающихся
выраженной интоксикацией.
Слайд 49
Классификация гнойных заболеваний кисти
Кожа:
Кожный абсцесс
Мозольный абсцесс
Подкожная клетчатка:
Надапоневротическая
флегмона ладони
Межпальцевая (комиссуральная) флегмона
Слайд 50
Фасциально-клетчаточные пространства ладони:
Подапоневротическая флегмона ладони
Флегмона срединного ладонного пространства
Флегмона
тенара
Флегмона гипотенара
Фасциально-клетчаточные пространства тыла кисти:
Подкожная флегмона
Подапоневротическая флегмона
Слайд 51
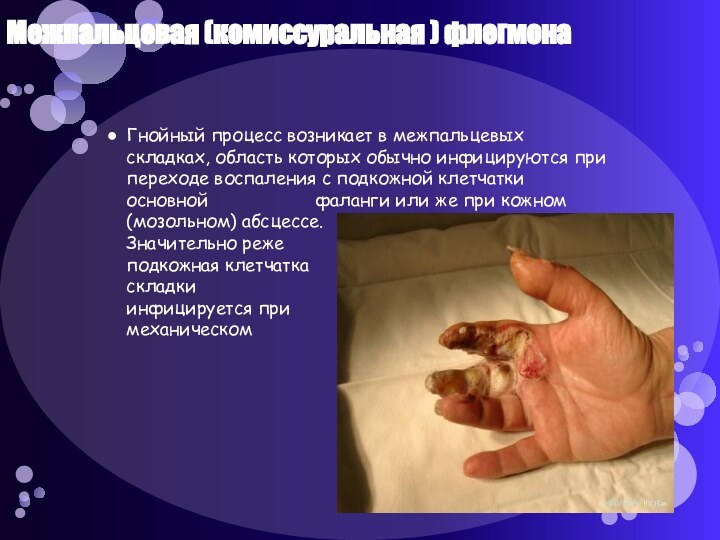
Межпальцевая (комиссуральная ) флегмона
Гнойный процесс возникает в межпальцевых
складках, область которых обычно инфицируются при переходе воспаления с
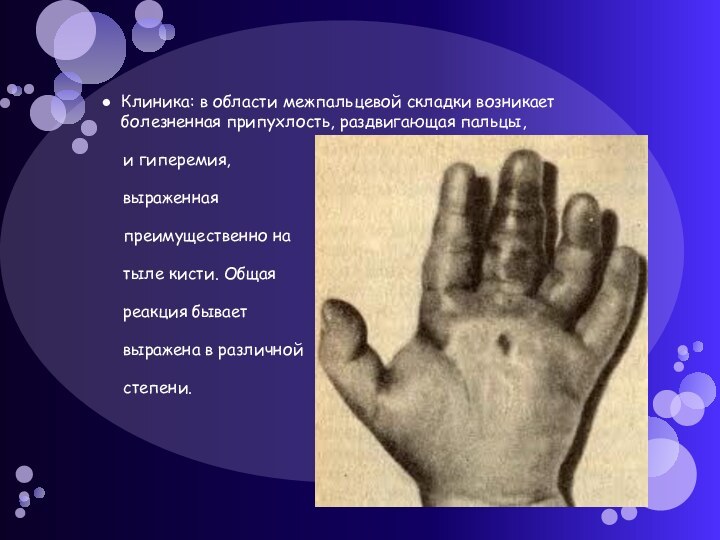
подкожной клетчатки основной фаланги или же при кожном (мозольном) абсцессе. Значительно реже подкожная клетчатка межпальцевой складки инфицируется при непосредственном механическом повреждении.Слайд 52 Клиника: в области межпальцевой складки возникает болезненная припухлость,
раздвигающая пальцы,
и гиперемия,
выраженная
преимущественно натыле кисти. Общая
реакция бывает
выражена в различной
степени.
Слайд 54 Заключается во вскрытии гнойного очага под наркозом или
регионарной анастезией двумя небольшими разрезами на ладонной и тыльной
поверхностях и сквозном дренировании.лечение
Слайд 55
Флегмона срединного пространства
Представляет собой весьма тяжелый гнойный процесс
с выраженной общей реакцией, который может иногда привести к
сепсису. гноеродные микроорганизмы проникают в пространство или при прорыве гноя из проксимального конца сухожильных влагалищ II-V пальцев, или при распространении гноя с основной фаланги по каналам червеобразных мышц.
Слайд 56
клиника
В средней части ладони возникает резкая боль, сопровождающаяся
тяжелой общей реакцией. При обследовании выявляется резкая боль в
средней части ладони, отек на тыле кисти. Припухлость на ладони малозаметна, гиперемии практически нет. II-V пальцы находятся в вынужденном полусогнутом положении , а их разгибание крайне болезненно.Слайд 57 Вскрытие подапоневротической флегмоны среднего фасциального ложа ладони по
Войно-Ясенецкому — Пику осуществляется продольными разрезами по возвышению I
пальца кнутри от проекции сухожилия длинного сгибателя этого пальца и над возвышением мышц V пальца.В среднее ложе проникают через латеральную и медиальную межмышечные перегородки, разрушая их тупым путем.
Дренажные трубки в зависимости от расположения флегмоны вводят в подапоневротическую или подсухожильную шель среднего ложа через оба разреза. Кисть и пальцы фиксируют на шине в полусогнутом положении.
Слайд 58 Разрезы для вскрытия подапоневротической флегмоны (по Гостишеву) 1
- проекция среднего фасциального ложа ладони; 2 - разрезы
по Войно-Ясенецкому—Пику.Слайд 59 Вскрытие подфасциальной флегмоны ложа тенара. Разрез всех слоев
длиной 4—5 см производят параллельно и кнаружи от проекции
сухожилия длинного сгибателя I пальца. Дренирование глубокой клетчаточной щели между мышцей, приводящей большой палец, и первой тыльной межкостной мышцей осуществляют разрезом от I ко II пальцу по первой межпальцевой складке.Вскрытие флегмон тыла кисти. Подкожную флегмону тыла кисти вскрывают разрезом через центр флюктуации.
Вскрытие подапоневротической флегмоны тыла кисти. Разрезы производят над II и V пястными костями, к которым прикрепляется собственная фасция. В оба разреза заводят дренажные трубки.





























