- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Нефрэктомия – это операция, которая заключается в удалении почки.
Содержание
- 2. Нефрэктомия – это операция, которая заключается в
- 3. Показания к нефрэктомииНефролитиаз;Опухоли почки;Раненая почка (огнестрельные или
- 4. Нефрэктомия противопоказанаНаличие единственной почки;Поражение второй почки серьезной
- 5. тяжелейшие общесоматические заболевания и поражения жизненно важных
- 6. Положение больногоБольного укладывают на здоровый бок, при
- 7. Методика операции Подреберный разрез Чтобы
- 8. Разрез начинают от наружного края мышцы, выпрямляющей позвоночник,
- 9. По направлению сзади наперед рассекают наружную и
- 10. Плотную пояснично-грудную фасцию рассекают в центре раны.
- 11. По направлению кзади от переднего края мышцы,
- 12. Приподняв ребро, полуоткрытыми ножницами Мейо, повернутыми изгибом
- 13. Выделение почки Тупо отслаивают медиально фасцию Героты
- 14. Зажимом проникают через фасцию Героты в паранефральную
- 15. Тупым и острым путем отделяют паранефральный жир
- 16. Приподнимают нижний полюс почки, и в забрюшинной
- 17. Почечный конец мочеточника подтягивают кверху и осторожно
- 18. Накладывая вторую лигатуру, зажим постепенно открывают, затягивают
- 19. В ложе должны быть оставлены резиновая или
- 20. Возможные осложненияЗатруднения в мобилизации почкиКровотечение во время нефрэктомииВскрытие брюшиныПовреждение плеврыРефлекторная анурияКишечнае свищи
- 21. Особенности послеоперационного веденияОсобенности послеоперационного ведения больного, оперированного
- 22. Скачать презентацию
- 23. Похожие презентации
Нефрэктомия – это операция, которая заключается в удалении почки. Нефрэктомия показана при различных заболеваниях почек, когда их функция или анатомическая целостность не может быть восстановлена, и при этом имеется высокий риск осложнений.












Слайд 2 Нефрэктомия – это операция, которая заключается в удалении
почки.
или анатомическая целостность не может быть восстановлена, и при этом имеется высокий риск осложнений.
Слайд 3
Показания к нефрэктомии
Нефролитиаз;
Опухоли почки;
Раненая почка (огнестрельные или ножевое
ранения, травмы);
Односторонний пиелонефрит при тяжелом поражении почки и при
септическом состоянием больного;Тяжелый апостоматозный нефрит
Большой карбункул почки в случаях резкой, тяжелой интоксикации организма;
Пионефроз;
Туберкулез почек
Актиномикоз, ограничивающийся поражением почки;
Гидронефроз со значительной гибелью почечной ткани при резком болевом синдроме.
Кисты почки, в основе которой лежит опухолевый рост;
Эхинококкоз почки при большом разрушении почечной паренхимы и далеко зашедшей ее атрофии;
Слайд 4
Нефрэктомия противопоказана
Наличие единственной почки;
Поражение второй почки серьезной патологией,
которая приведет к ее не функциональности;
Нарушение свертывающей функции крови;
Прием
препаратов, разжижающих кровь (варфарин, аспирин, гепарин). Операция возможна не раньше, чем через неделю после их отмены;Декомпенсация сердечных заболеваний (за исключением срочных операций);
Декомпенсация сахарного диабета (за исключением срочных операций).
Слайд 5 тяжелейшие общесоматические заболевания и поражения жизненно важных органов,
определяющие самый высокий операционный и анестезиологический риск вмешательства и
делающие его несовместимым с жизнью пациента.
Слайд 6
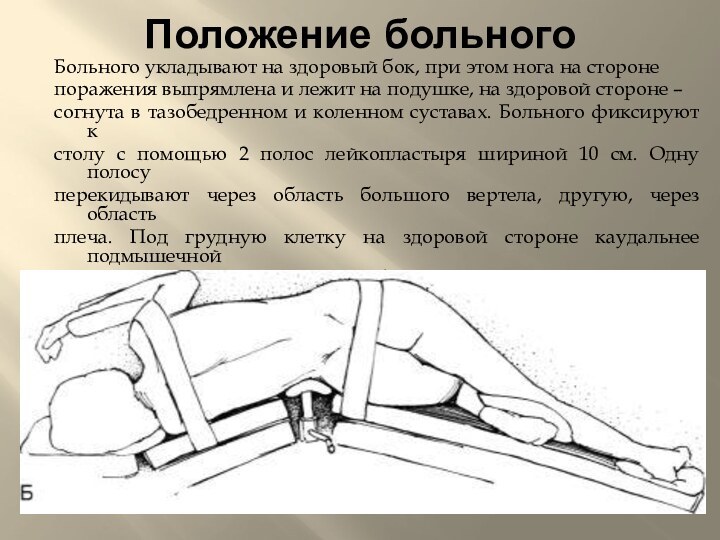
Положение больного
Больного укладывают на здоровый бок, при этом
нога на стороне
поражения выпрямлена и лежит на подушке,
на здоровой стороне – согнута в тазобедренном и коленном суставах. Больного фиксируют к
столу с помощью 2 полос лейкопластыря шириной 10 см. Одну полосу
перекидывают через область большого вертела, другую, через область
плеча. Под грудную клетку на здоровой стороне каудальнее подмышечной
впадины подкладывают валик, чтобы предупредить сдавление
подмышечного сосудисто-нервного пучка. Руку больного уложить на
специальную подставку с мягкой подкладкой.
Слайд 7
Методика операции
Подреберный разрез
Чтобы оценить целесообразность данного
разреза, на урограмме по нижнему краю грудной клетки мысленно
проводят горизонтальную линию. Вмешательству доступны только структуры, расположенные ниже этой линии. Следует обратить внимание на подгрудинный угол: чем он острее, тем более ограничен обзор. Кифоз также может сделать невозможным доступ к почке из данного разреза. В таких случаях прибегают к чрезреберному или межреберному разрезуСлайд 8 Разрез начинают от наружного края мышцы, выпрямляющей позвоночник, отступя
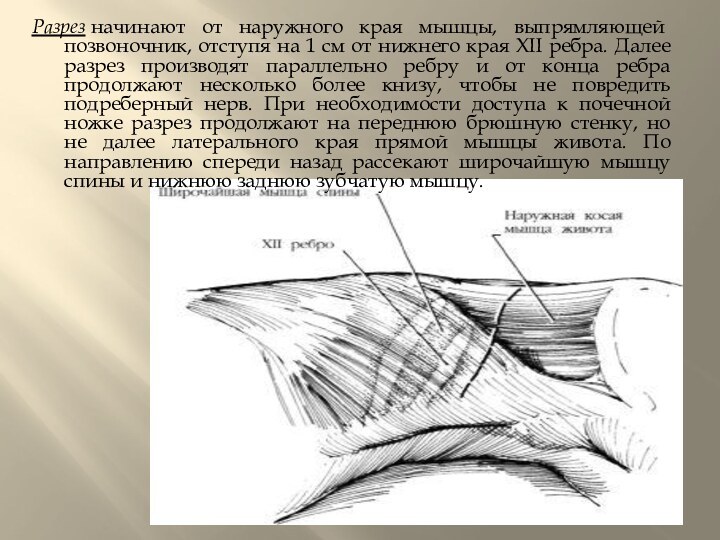
на 1 см от нижнего края XII ребра. Далее
разрез производят параллельно ребру и от конца ребра продолжают несколько более книзу, чтобы не повредить подреберный нерв. При необходимости доступа к почечной ножке разрез продолжают на переднюю брюшную стенку, но не далее латерального края прямой мышцы живота. По направлению спереди назад рассекают широчайшую мышцу спины и нижнюю заднюю зубчатую мышцу.Слайд 9 По направлению сзади наперед рассекают наружную и внутреннюю
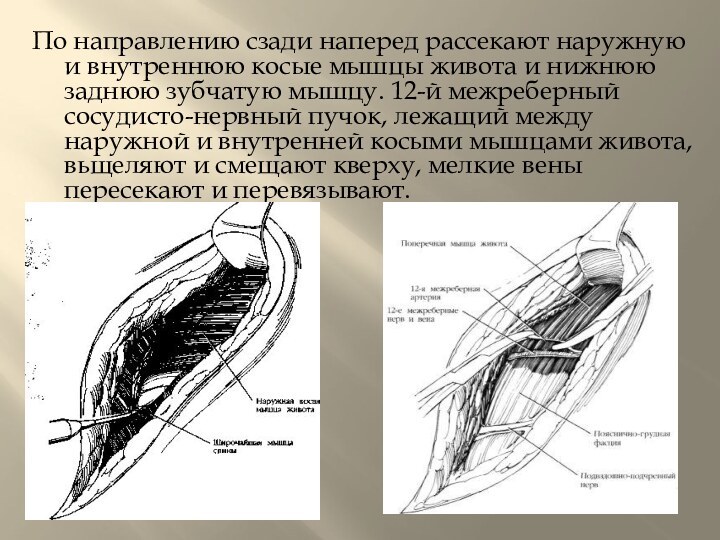
косые мышцы живота и нижнюю заднюю зубчатую мышцу. 12-й
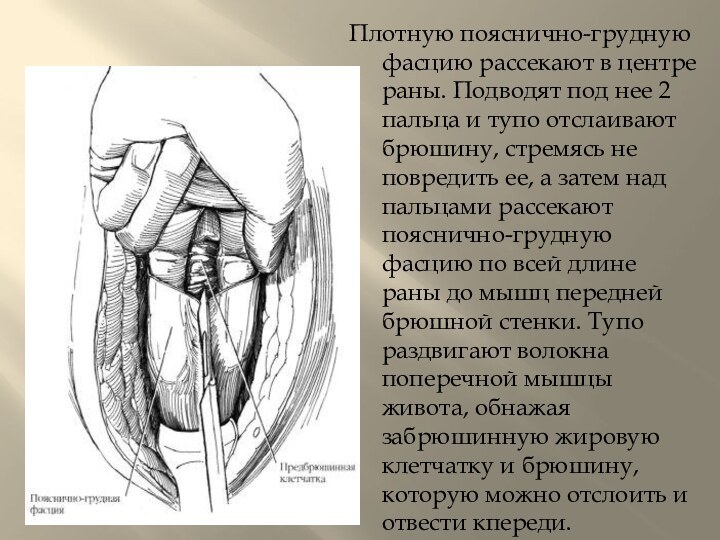
межреберный сосудисто-нервный пучок, лежащий между наружной и внутренней косыми мышцами живота, вьщеляют и смещают кверху, мелкие вены пересекают и перевязывают.Слайд 10 Плотную пояснично-грудную фасцию рассекают в центре раны. Подводят
под нее 2 пальца и тупо отслаивают брюшину, стремясь
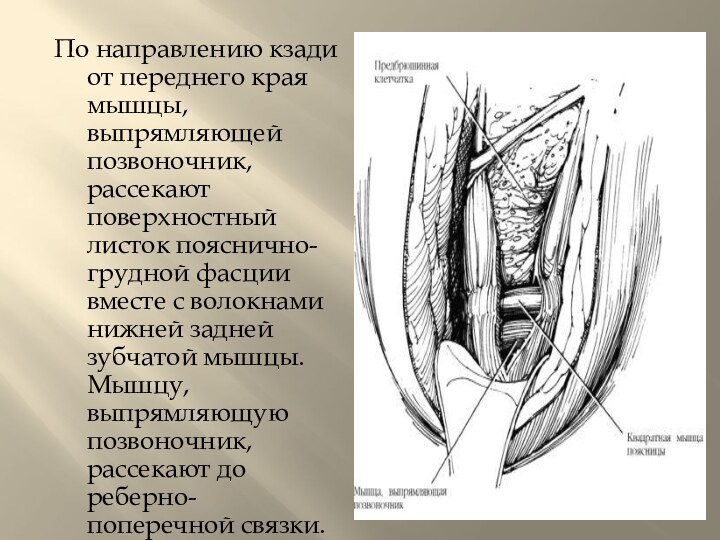
не повредить ее, а затем над пальцами рассекают пояснично-грудную фасцию по всей длине раны до мышц передней брюшной стенки. Тупо раздвигают волокна поперечной мышцы живота, обнажая забрюшинную жировую клетчатку и брюшину, которую можно отслоить и отвести кпереди.Слайд 11 По направлению кзади от переднего края мышцы, выпрямляющей
позвоночник, рассекают поверхностный листок пояснично-грудной фасции вместе с волокнами
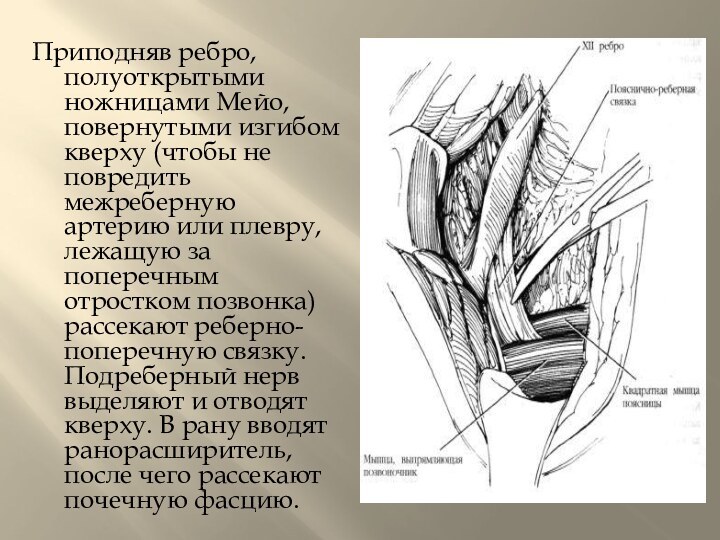
нижней задней зубчатой мышцы. Мышцу, выпрямляющую позвоночник, рассекают до реберно-поперечной связки.Слайд 12 Приподняв ребро, полуоткрытыми ножницами Мейо, повернутыми изгибом кверху
(чтобы не повредить межреберную артерию или плевру, лежащую за
поперечным отростком позвонка) рассекают реберно-поперечную связку. Подреберный нерв выделяют и отводят кверху. В рану вводят ранорасширитель, после чего рассекают почечную фасцию.
Слайд 13
Выделение почки
Тупо отслаивают медиально фасцию Героты с переходной
складкой брюшины от поверхности поясничной мышцы. Вводят ранорасширитель.
Слайд 14 Зажимом проникают через фасцию Героты в паранефральную клетчатку,
имеющую бледно-желтый оттенок. Ножницами рассекают фасцию Героты вдоль линии
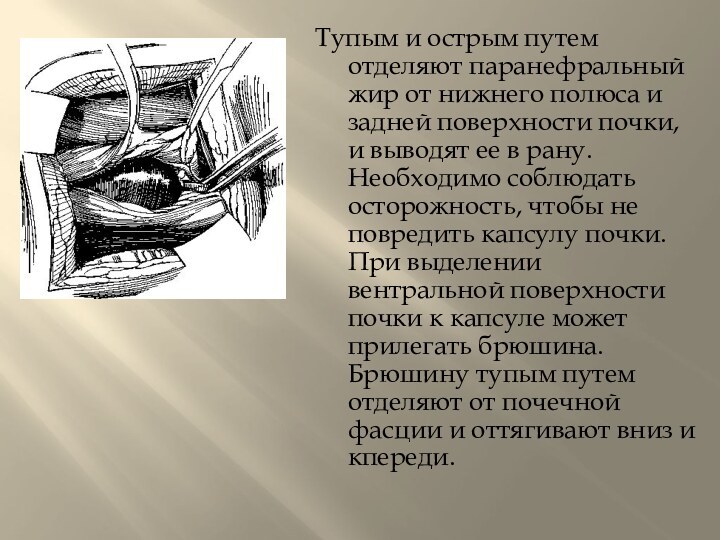
кожного разреза.Слайд 15 Тупым и острым путем отделяют паранефральный жир от
нижнего полюса и задней поверхности почки, и выводят ее
в рану. Необходимо соблюдать осторожность, чтобы не повредить капсулу почки. При выделении вентральной поверхности почки к капсуле может прилегать брюшина. Брюшину тупым путем отделяют от почечной фасции и оттягивают вниз и кпереди.Слайд 16 Приподнимают нижний полюс почки, и в забрюшинной клетчатке
отыскивают мочеточник. При его выделении необходимо избегать ранения внутренней
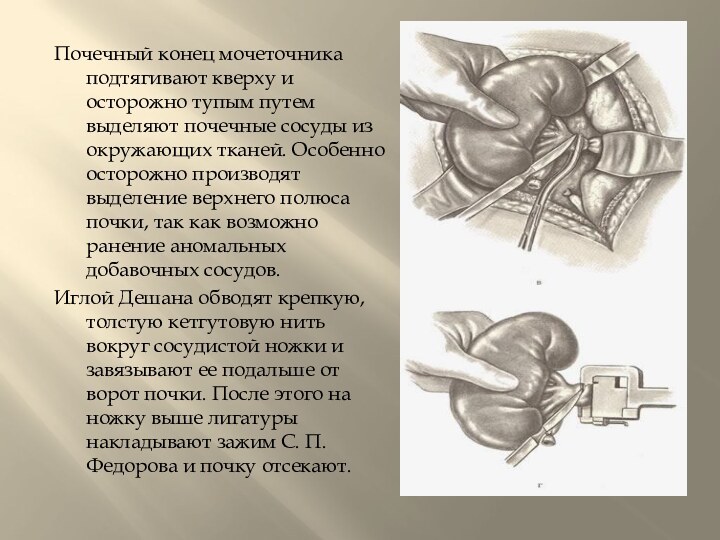
семенной вены у мужчин и яичниковой - у женщин. Выделяют мочеточник, перевязывают его на границе верхней и средней третей двумя кетгутовыми лигатурами и пересекают между ними. Культю мочеточника обрабатывают спиртовым раствором йодаСлайд 17 Почечный конец мочеточника подтягивают кверху и осторожно тупым
путем выделяют почечные сосуды из окружающих тканей. Особенно осторожно
производят выделение верхнего полюса почки, так как возможно ранение аномальных добавочных сосудов.Иглой Дешана обводят крепкую, толстую кетгутовую нить вокруг сосудистой ножки и завязывают ее подальше от ворот почки. После этого на ножку выше лигатуры накладывают зажим С. П. Федорова и почку отсекают.
Слайд 18 Накладывая вторую лигатуру, зажим постепенно открывают, затягивают лигатуру
и вновь закрывают зажим. После завязывания следующей лигатуры зажим
снимают.Некоторые хирурги в последнее время для ушивания почечной ножки используют механический танталовый шов с помощью сшивающих аппаратов УКЛ-60 и УКЛ-40 широко применяемых в торакальной хирургии.
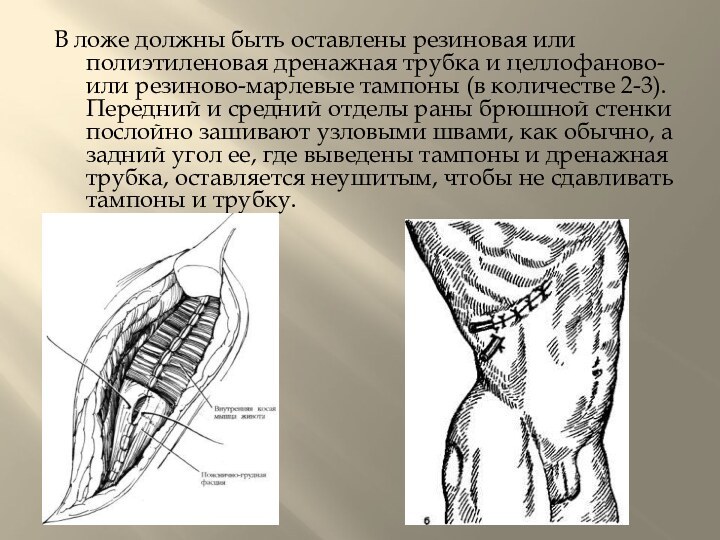
Слайд 19 В ложе должны быть оставлены резиновая или полиэтиленовая
дренажная трубка и целлофаново- или резиново-марлевые тампоны (в количестве
2-3). Передний и средний отделы раны брюшной стенки послойно зашивают узловыми швами, как обычно, а задний угол ее, где выведены тампоны и дренажная трубка, оставляется неушитым, чтобы не сдавливать тампоны и трубку.
Слайд 20
Возможные осложнения
Затруднения в мобилизации почки
Кровотечение во время нефрэктомии
Вскрытие
брюшины
Повреждение плевры
Рефлекторная анурия
Кишечнае свищи
Слайд 21
Особенности послеоперационного ведения
Особенности послеоперационного ведения больного, оперированного по
поводу острого пиелонефрита, определяются общим состоянием пациента и оставлением
тампонов и дренажных трубок в почке и в ране.При тяжелом общем состоянии больного вследствие гнойной интоксикации, септического состояния необходима интенсивная терапия, направленная на подавление микробной флоры, на уменьшение интоксикации, поддержание деятельности сердечно-сосудистой системы и других жизненно важных органов.