- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Нежелательные лекарственные реакции НПВС
Содержание
- 2. Под нежелательной лекарственной реакцией (НЛР) подразумевают любое
- 3. Варианты НЛР НПВСГастротоксичностьНефротоксичностьГематотоксичностьГепатотоксичностьБронхоспазмРеакция гиперчувствительности
- 4. ГастротоксичностьОсновным негативным свойством всех НПВС является высокий
- 5. Факторы риска гастротоксичности: женщины, возраст старше 60
- 6. В настоящее время выделен специфический синдром –
- 7. Повреждение чаще локализуется в желудке, преимущественно в
- 8. НефротоксичностьНефротоксичность является второй по значимости группой нежелательных
- 9. I. Путем блокады синтеза ПГ-Е2 и простациклина
- 10. II. НПВС могут оказывать прямое воздействие на
- 11. Факторы риска нефротоксичности: возраст старше 65 лет,
- 12. ГематотоксичностьК осложнениям терапии НПВС также относятся гематологические
- 13. В большинстве случаев отмена препарата приводит к
- 14. ГепатотоксичностьНПВС могут обусловить и гепатотоксическое действие, развивающееся
- 15. БронхоспазмВ группе лекарственных средств, способных индуцировать тяжелые
- 16. Больным бронхиальной астмой, имеющим такие проявления, как
- 17. Реакция гиперчувствительностиАллергические реакции на прием НПВС со
- 18. ПрофилактикаЖелудочно-кишечный трактБольные должны быть предупреждены о симптомах
- 19. ПочкиНеобходимо следить за появлением отеков, измерять артериальное
- 20. ПеченьПри длительном назначении НПВС необходимо своевременно выявлять
- 21. КроветворениеНаряду с клиническим наблюдением следуетодин раз в
- 22. Скачать презентацию
- 23. Похожие презентации
Под нежелательной лекарственной реакцией (НЛР) подразумевают любое неблагоприятное явление, которое развивается в момент клинического использования лекарственного препарата и не относится к его заведомо ожидаемым терапевтическим эффектам


















Слайд 3
Варианты НЛР НПВС
Гастротоксичность
Нефротоксичность
Гематотоксичность
Гепатотоксичность
Бронхоспазм
Реакция гиперчувствительности
Слайд 4
Гастротоксичность
Основным негативным свойством всех НПВС является высокий риск
развития нежелательных реакций со стороны желудочно-кишечного тракта. У 30-40%
больных, получающих НПВС, отмечаются диспептические расстройства, у 10-20% – эрозии и язвы желудка и двенадцатиперстной кишки, у 2-5% – кровотечения и перфорации.
Слайд 5
Факторы риска гастротоксичности:
женщины,
возраст старше 60 лет,
курение,
злоупотребление алкоголем,
семейный язвенный анамнез,
сопутствующие тяжелые сердечно-сосудистые
заболевания, сопутствующий прием глюкокортикоидов, иммуносупрессантов, антикоагулянтов, длительная терапия НПВС, большие дозы или одновременный прием двух или более НПВС.
Наибольшую гастротоксичность имеют аспирин, индометацин и пироксикам.
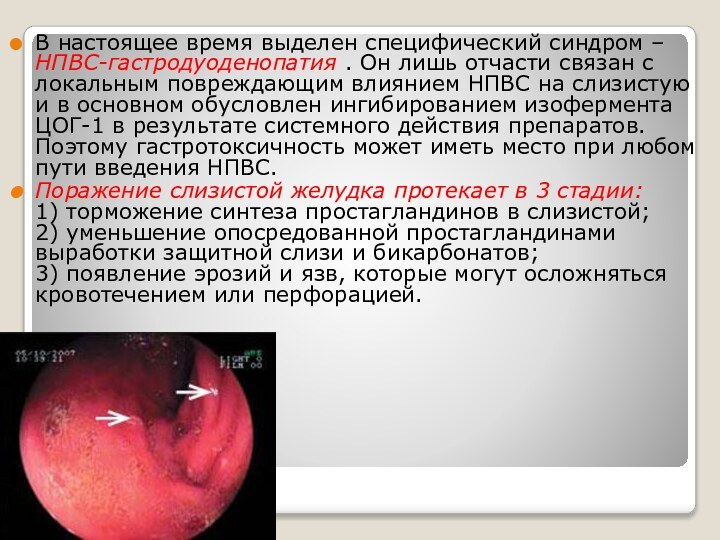
Слайд 6 В настоящее время выделен специфический синдром – НПВС-гастродуоденопатия
. Он лишь отчасти связан с локальным повреждающим влиянием
НПВС на слизистую и в основном обусловлен ингибированием изофермента ЦОГ-1 в результате системного действия препаратов. Поэтому гастротоксичность может иметь место при любом пути введения НПВС.Поражение слизистой желудка протекает в 3 стадии: 1) торможение синтеза простагландинов в слизистой; 2) уменьшение опосредованной простагландинами выработки защитной слизи и бикарбонатов; 3) появление эрозий и язв, которые могут осложняться кровотечением или перфорацией.
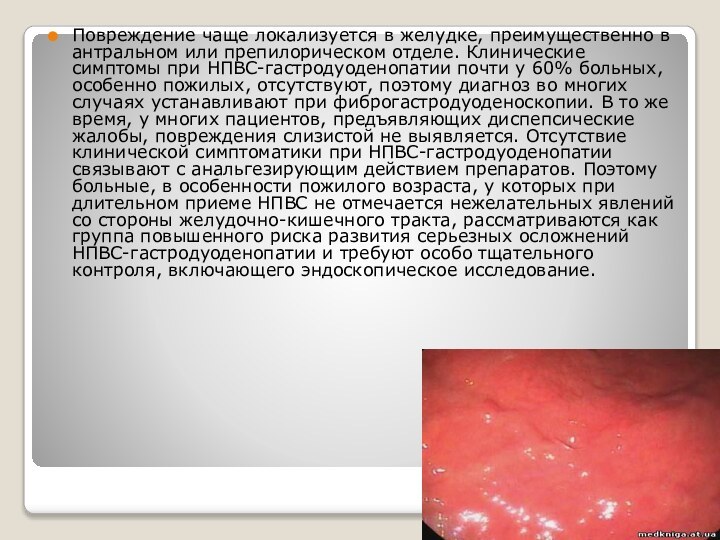
Слайд 7 Повреждение чаще локализуется в желудке, преимущественно в антральном
или препилорическом отделе. Клинические симптомы при НПВС-гастродуоденопатии почти у
60% больных, особенно пожилых, отсутствуют, поэтому диагноз во многих случаях устанавливают при фиброгастродуоденоскопии. В то же время, у многих пациентов, предъявляющих диспепсические жалобы, повреждения слизистой не выявляется. Отсутствие клинической симптоматики при НПВС-гастродуоденопатии связывают с анальгезирующим действием препаратов. Поэтому больные, в особенности пожилого возраста, у которых при длительном приеме НПВС не отмечается нежелательных явлений со стороны желудочно-кишечного тракта, рассматриваются как группа повышенного риска развития серьезных осложнений НПВС-гастродуоденопатии и требуют особо тщательного контроля, включающего эндоскопическое исследование.
Слайд 8
Нефротоксичность
Нефротоксичность является второй по значимости группой нежелательных реакций
НПВС. Выявлены два основных механизма отрицательного влияния НПВС на
почки.Слайд 9 I. Путем блокады синтеза ПГ-Е2 и простациклина в
почках НПВС вызывают сужение сосудов и ухудшение почечного кровотока.
Это ведет к развитию ишемических изменений в почках, снижению клубочковой фильтрации и объема диуреза. В результате могут происходить нарушения водно-электролитного обмена: задержка воды, отеки, гипернатриемия, гиперкалиемия, рост уровня креатинина в сыворотке, повышение артериального давления.Слайд 10 II. НПВС могут оказывать прямое воздействие на паренхиму
почек, вызывая интерстициальный нефрит (так называемая "анальгетическая нефропатия"). Наиболее
опасным в этом отношении является фенацетин. Возможно серьезное поражение почек вплоть до развития тяжелой почечной недостаточности.
Слайд 11
Факторы риска нефротоксичности:
возраст старше 65 лет,
цирроз
печени,
предшествующая почечная патология,
снижение объема циркулирующей крови,
длительный
прием НПВС, сопутствующий прием диуретиков.Наиболее выраженным влиянием на почечный кровоток обладают:
индометацин и фенилбутазон.
Слайд 12
Гематотоксичность
К осложнениям терапии НПВС также относятся гематологические изменения
в виде гипохромной микроцитарной анемии, гемолитической анемии, тромбоцитопении (последние
две формы имеют иммуноаллергическую природу). Чаще эти осложнения развиваются на фоне приёма производных пиразолона, индометацина, ацетилсалициловой кислоты.Слайд 13 В большинстве случаев отмена препарата приводит к нормализации
гемограммы в течение 1-2 недель. Но возможно тяжелое течение
осложнения, связанное со стойким угнетением кроветворения в костном мозге, которое клинически проявляются лейкопенией, агранулоцитозом, тромбоцитопенией. Обычно они развиваются при приеме анальгина и фенацетина.
Слайд 14
Гепатотоксичность
НПВС могут обусловить и гепатотоксическое действие, развивающееся по
иммуноаллергическому, токсическому или смешанному механизму. Так, производные пиразолона могут
обусловить иммуноаллергический гепатит уже в начале их приема. При приеме в течение нескольких месяцев фенилбутазона, сулиндака и диклофенака натрия может развиться токсический гепатит с клиникой желтухи.
Слайд 15
Бронхоспазм
В группе лекарственных средств, способных индуцировать тяжелые обострения
бронхиальной астмы первое место занимает ацетилсалициловая кислота.
Его причинами
могут быть аллергические механизмы, а также торможение синтеза ПГ-Е2, который является эндогенным бронходилататором.Слайд 16 Больным бронхиальной астмой, имеющим такие проявления, как отек
слизистой носа, полипозные разрастания, периорбитальный отек, уртикарные высыпания, необходимо
с настороженностью подходить к назначению нестероидных противовоспалительных препаратов. Среди больных так называемой аспириновой астмой самый высокий процент смертельных исходов, что связывают с неосторожным назначением врачами НПВС. Больным этой формой заболевания предпочтительнее назначение системных стероидных препаратов. В последние годы стали назначать ингибиторы лейкотриеновых рецепторов, что значительно улучшило прогноз при непереносимости аспирина
Слайд 17
Реакция гиперчувствительности
Аллергические реакции на прием НПВС со стороны
кожи и слизистых оболочек составляют 12-15 % всех побочных
реакций. Они чаще отмечаются при использовании пиразолонов и пиразолидинов и имеют весьма многообразные проявления от доброкачественного течения зудящей скарлатино- и кореподобной сыпи, фотосенсибилизации или крапивницы, сопровождающейся отёком до тяжелых проявлений в виде полиморфной эритемы (на любой препарат), пигментной фиксированной эритемы (специфичной для препаратов пиразолонового ряда), синдрома Стивенса-Джонсона, Лайелла.
Слайд 18
Профилактика
Желудочно-кишечный тракт
Больные должны быть предупреждены о симптомах поражения
желудочно-кишечного тракта. Каждые 1-3 месяца следует проводить анализ кала
на скрытую кровь. По-возможности, периодически проводить фиброгастродуоденоскопию.Ректальные свечи с НПВС целесообразно использовать у больных, перенесших операции на верхних отделах желудочно-кишечного тракта, и у пациентов, одновременно получающих несколько лекарственных средств. Они не должны применяться при воспалении прямой кишки или ануса и после недавно перенесенных аноректальных кровотечений.