- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Раны
Содержание
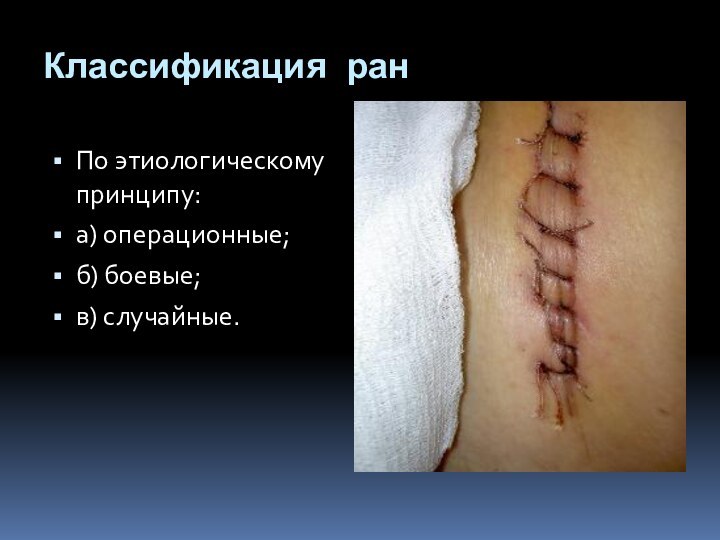
- 2. РаныРана (vulnus) – повреждение тканей и (или) органов, сопровождающееся нарушением целостности покровных тканей (кожа, слизистые оболочки).
- 3. Классификация ран По этиологическому принципу:а) операционные;б) боевые;в) случайные.
- 4. Классификация ран в зависимости от механизма травмы
- 5. Классификация ран в зависимости от механизма травмы
- 6. Классификация ран в зависимости от механизма травмы
- 7. Классификация ран в зависимости от механизма травмы
- 8. Классификация ран в зависимости от механизма травмы
- 9. Классификация ран в зависимости от механизма травмы
- 10. Классификация ран в зависимости от механизма травмы
- 11. Классификация ран по степени инфицированности Асептические (операционные)
- 12. Классификация ран по степени инфицированностиИнфицированные – раны
- 13. Классификация по отношению к полостям тела Проникающие
- 14. Классификация ранПо анатомической локализации травмы.а) головы; б)
- 15. Классификация ранПо виду поврежденной ткани:а) с повреждением
- 16. Фазы раневого процессаЗаживление ран происходит либо за
- 17. Фазы раневого процессаI. Фаза воспаления (1 –
- 18. Фазы раневого процессаIII. Фаза реорганизации рубца и
- 19. Фазы раневого процесса а) фаза гидратации (соответствует
- 20. Заживление первичным натяжением. Заживление происходит в короткие
- 21. Заживление первичным натяжением. Фаза
- 22. Заживление под струпом При поверхностных повреждениях,
- 23. Заживление вторичным натяжением Заживление ран происходит длительно,
- 24. Лечение асептических (операционных) ран Во время операции:
- 25. Лечение бактериально-загрязненных (случайных) ран. Туалет раны –
- 26. Лечение бактериально-загрязненных (случайных) ран. 2. Очищение раневой
- 27. Первичная хирургическая обработка (ПХО) ПХО - операция,
- 28. Ушивание раны. а) наглухо (редко) -
- 29. Виды швов. Первичные швы - накладывают
- 30. Гнойная рана. Развитие раневой инфекции, зависит
- 31. Гнойная рана.Вид инфекции (патогенные, условно-патогенные и непатогенные
- 32. Гнойная ранаКоличество бактерий.Менее чем 105 бактерий
- 33. Гнойная ранаЛокализация раны. Различные участки организма человека,
- 34. Клиника гнойной раныОбщие симптомы:Общая слабостьОзнобПотливостьОтсутствие аппетитаГоловная больТемпература(38
- 35. Лечение гнойных ран 1. Антибактериальная терапия
- 36. Лечение гнойных ран б)
- 37. Местное лечение. гнойной раныI. Фаза воспаления (гидратация).
- 38. Местное лечение. гнойной раны2. Лечение после ВХО
- 39. Местное лечение. гнойной раныС целью повышения эффективности
- 40. Местное лечение гнойной раныII. Фаза регенерации, фаза
- 41. Скачать презентацию
- 42. Похожие презентации






































Слайд 2
Раны
Рана (vulnus) – повреждение тканей и (или) органов,
сопровождающееся нарушением целостности покровных тканей (кожа, слизистые оболочки).
Слайд 4 Классификация ран в зависимости от механизма травмы и характера
повреждения тканей.
Резаная рана - vulnus incisum (нож, бритва, стекло).
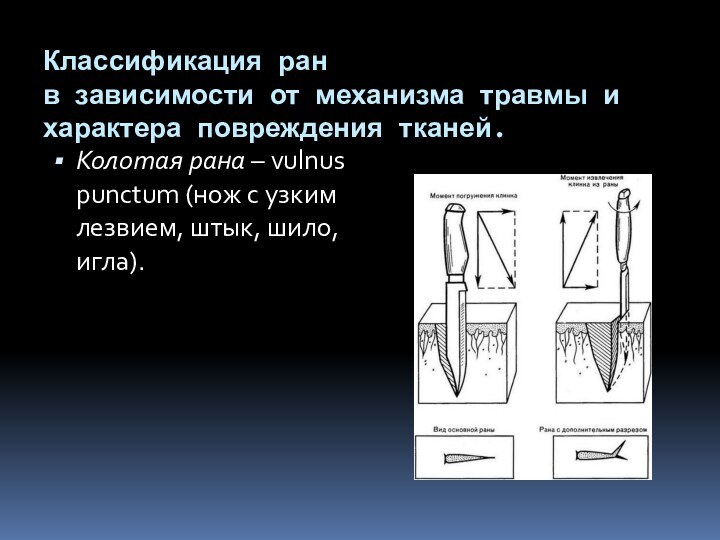
Слайд 5 Классификация ран в зависимости от механизма травмы и характера
повреждения тканей.
Колотая рана – vulnus punctum (нож с узким
лезвием, штык, шило, игла). Слайд 6 Классификация ран в зависимости от механизма травмы и характера
повреждения тканей.
Ушибленная рана – vulnus contusum (тупой предмет).
Размозжённая
рана – vulnus conquassatum (тупой предмет).Слайд 7 Классификация ран в зависимости от механизма травмы и характера
повреждения тканей.
Рваная рана – vulnus laceratum (тупой предмет, направленный
под острым углом к поверхности тела, повреждение кожных покровов изнутри концами сломанных костей). Слайд 8 Классификация ран в зависимости от механизма травмы и характера
повреждения тканей.
Рубленая рана – vulnus caesum (сабля, топор).
Слайд 9 Классификация ран в зависимости от механизма травмы и характера
повреждения тканей.
Укушенная рана – vulnus morsum (животные, человек).
Слайд 10 Классификация ран в зависимости от механизма травмы и характера
повреждения тканей.
Огнестрельная рана – vulnus sclopetarium. (пуля, осколок, вторичный
снаряд).Штанц – марка.
Слайд 11
Классификация ран по степени инфицированности
Асептические (операционные) раны –
являются следствием хирургического вмешательства проведенного в операционной с соблюдением
всех норм асептики.Бактериально-загрязнённые – все раны, полученные вне операционной в которых нет признаков инфекционного процесса (как правило до 3 суток с момента получения травмы; степень микробной контаминации не превышает 105 на 1 г ткани).
Первичное загрязнение наступает в момент получения травмы, вторичное – в процессе лечения. Однако присутствие бактерий в ране не делает развитие инфекции обязательным.
Слайд 12
Классификация ран по степени инфицированности
Инфицированные – раны с
обозначившимися клиническими и лабораторными признаками воспаления (отек, гиперемия тканей,
локальная гипертермия и др.), но без выраженного некротического и экссудативного компонента.Гнойные – раны с выраженным инфекционно-воспалительным процессом, сопровождающимся развитием очагов некроза, появлением гнойного экссудата, интоксикационного синдрома.
Первичные гнойные раны образуются при вскрытии гнойников, вторичные – образуются в процессе заживления ран, например, размозженных.
Слайд 13
Классификация по отношению к полостям тела
Проникающие –
раневой канал проникает в какую-либо полость (плевральную, брюшную, полость
сустава, полость черепа). Соответственно, неотъемлемым признаком проникающей раны является повреждение париетальной плевры, париетальной брюшины, капсулы сустава или твердой мозговой оболочки. Осложнения проникающей раны: на момент получения травмы – пневмо- и гемоторакс, повреждение внутренних органов, сосудов и др.; отдаленные – эмпиема плевры, перитонит, гнойный менингит, артрит и др.Непроникающие
Слайд 14
Классификация ран
По анатомической локализации травмы.
а) головы;
б) шеи);
в) груди;
г) живота;
д) таза;
е) конечностей.
Раны
с одновременным повреждением различных органов нескольких анатомических областей называют сочетанными (например, торакоабдоминальные ранения).По числу одновременно нанесенных повреждений:
а) одиночные раны;
б) множественные раны.
По характеру раневого канала
а) слепые;
б) касательные;
в) сквозные.
Слайд 15
Классификация ран
По виду поврежденной ткани:
а) с повреждением мягких
тканей;
б) с повреждением костей и суставов;
в) с
повреждением нервов; г) с повреждением внутренних органов;
д) с повреждением крупных сосудов.
По зонам повреждения:
а) Рана с малой зоной повреждения
Повреждения краев малозаметны с минимальной зоной некроза (операционные, резаные, колотые)
б) Раны с большой зоной повреждения
Значительное повреждение краев раны – зоны нежизнеспособных тканей, массивные кровоизлияния (ушибленные, разможенные, рваные, огнестрельные);
Комбинированые ранения – когда помимо механического фактора получение травмы сопровождалось термическим, химическим или радиационным воздействиями.
Слайд 16
Фазы раневого процесса
Заживление ран происходит либо за счёт
регенерации повреждённых тканей (эпителий, соединительная, костная ткань), либо за
счёт заполнения дефекта рубцовой недифференцированной тканью, т.е. – репарации (reparore – восстанавливать, исправлять.I. Фаза воспаления (1 – 5 день).
а) фаза сосудистых изменений (В ответ на травму развивается спазм сосудов, который сменяется их расширением и тромбированием. Плазма выходит во внеклеточное пространство, клетки крови проходят через капиллярную стенку и направляются к месту повреждения, развивается ацидоз, задержка воды, отёк тканей. Отёк и лейкоцитарная инфильтрация подготавливают рану к очищению);
Слайд 17
Фазы раневого процесса
I. Фаза воспаления (1 – 5
день).
б) фаза очищения раны от некроза (Нейтрофилы фагоцитируют микроорганизмы,
некротические массы, лизируют нежизнеспособные ткани (внеклеточный протеолиз), выделяют медиаторы воспаления. Макрофаги осуществляют протеолиз, фагоцитоз, участвуют в первичном иммунном ответе. При неосложненном течении, к 5 – 6 суткам воспаление купируется).II. Фаза регенерации (6 – 14 день)
Происходит усиление синтеза основного вещества, коллагеновых волокон фибробластами и образование капилляров (т.е. образование грануляций). Содержание воды в тканях уменьшается.
Слайд 18
Фазы раневого процесса
III. Фаза реорганизации рубца и эпителизации
(с 15 дня).
Синтетическая активность фибробластов прекращается и происходит укрепление
образующегося рубца путём построения сети из эластических волокон и появления поперечных связей между пучками коллагена. Клетки эпителия мигрируют от краёв раны на её поверхность, закрывая раневой дефект и создавая барьер для микроорганизмов. Рубец сокращается в размерах (ретракция). Нарастает прочность рубца. Формирование новых кровеносных сосудов замедляется и рубец бледнеет.
Слайд 19
Фазы раневого процесса
а) фаза гидратации
(соответствует фазе
воспаления по классификации М. И. Кузина);
б) фаза дегидратации
(соответствует
фазе регенерации и фазереорганизации рубца). И. Г. Руфанов (1957 г.)
Слайд 20
Заживление первичным натяжением.
Заживление происходит в короткие сроки (6
– 8 суток) сращением краёв раны (обычно операционной) без
видимой промежуточной ткани т.е. линейным рубцом если:зона повреждения небольшая;
края раны соприкасаются друг с другом (соединены швами), или отстоят не более чем на 10 мм друг от друга
в ране отсутствует инфекция (или её уровень ниже 105 микробных тел на 1г ткани)
нет гематом
нет очагов некроза
нет инородных тел
состояние больного удовлетворительное
Слайд 21
Заживление первичным натяжением.
Фаза воспаления не выражена.
В зону повреждения с плазмой попадает фибриноген и в
виде фибрина выпадает в ране, склеивая её края. Начиная с 3 – 4 суток между стенками раны образуются соединительнотканные сращения за счёт замещения фибрина коллагеновыми волокнами образуемых фибробластами и прорастания капилляров. Одновременно с краёв раны нарастает эпителий.
Слайд 22
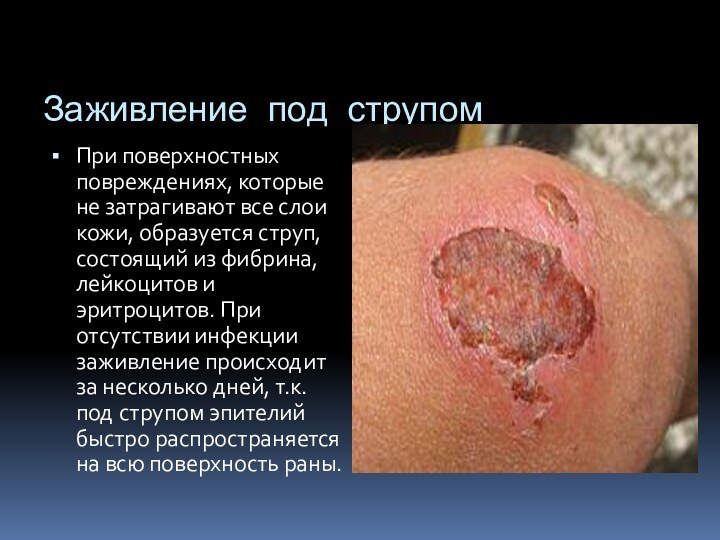
Заживление под струпом
При поверхностных повреждениях, которые не затрагивают
все слои кожи, образуется струп, состоящий из фибрина, лейкоцитов
и эритроцитов. При отсутствии инфекции заживление происходит за несколько дней, т.к. под струпом эпителий быстро распространяется на всю поверхность раны.
Слайд 23
Заживление вторичным натяжением
Заживление ран происходит длительно, обычно через
нагноение, и обязательно с образованием грануляций, если имеется:
микробное загрязнение
больше 105 микробных тел на 1г тканизначительный дефект кожных покровов (больше 1 см)
инородные тела и гематомы
некротические ткани
тяжёлое состояние больного (анемия, дистрофия, гиповитаминоз, иммунодефицитные состояния и т.д.)
Слайд 24
Лечение асептических (операционных) ран
Во время операции:
бережно обращаться
с тканями
тщательно производить гемостаз
тщательно сопоставлять края перед наложением
швов.В послеоперационном периоде:
адекватное обезболивание
профилактика вторичной инфекции (контроль за состоянием асептической повязки и за функционированием дренажей)
ускорение процессов заживления (1 – 3 сутки – холод, с 3 суток – тепловые физиотерапевтические процедуры)
ранняя активизация больных
коррекция нарушений гомеостаза (анемии, гипопротеинемии, водно-электролитного баланса и др.)
Слайд 25
Лечение бактериально-загрязненных (случайных) ран.
Туалет раны – позволяет
существенно уменьшить количество бактерий в ране (на 80 –
90%), и производится при любой перевязке, оказании первой врачебной помощи.Профилактика столбняка и бешенства – обязательные мероприятия
1. Очищение кожи вокруг раны:
удаление загрязнённой повязки,
обезжиривание и очистка кожи вокруг раны (эфир, нашатырный спирт, бензин),
удаление отслоившегося эпидермиса,
дезинфекция и дубление кожи вокруг раны спиртовым раствором антисептика (йод, йодонат, йодовидон, хлоргексидин, йодопирон, бриллиантовый зелёный).
Слайд 26
Лечение бактериально-загрязненных (случайных) ран.
2. Очищение раневой поверхности:
удаление
экссудата, сгустков крови с помощью марлевых шариков,
промывание раны водным
раствором антисептика (фурацилин, гипохлорит натрия, озон, перекись водорода и др.), удаление свободно лежащих некротических тканей,
удаление инородных тел,
наложение асептической повязки.
Слайд 27
Первичная хирургическая обработка (ПХО)
ПХО - операция, которая
проводится с соблюдением всех принципов асептики и с применением
адекватного обезболивания.Показания – наличие случайной раны, если отсутствуют признаки её инфицирования, а с момента получения до поступления в стационар прошло не более 24 часов. Профилактическое назначение антибиотиков позволяет увеличить этот срок до 48 часов, однако, во всех случаях хирург должен руководствоваться клинической картиной, т.к. иногда инфекция бурно развивается раньше 12 часов.
Этапы операции
Рассечение раны и ревизия раневого канала под контролем глаза.
Иссечение краёв, стенок и дна раны в пределах здоровых тканей единым блоком отступя 0,5 - 2,0 см от края раны.
Гемостаз.
Восстановление анатомической целостности органов и тканей.
Слайд 28
Ушивание раны.
а) наглухо (редко) - если рана резаная,
отсутствуют видимые загрязнения, находится на верхних конечностях, туловище, шее;
б) с дренированием раны (наиболее частое завершение операции) – во всех случаях, когда сохраняется риск развития инфекции;в) рану не зашивают если она:
обильно загрязнена землёй;
имеет большое количество нежизнеспособных тканей;
локализуется на нижних конечностях;
огнестрельная или укушенная;
отсроченная или поздняя ПХО
получена пациентом пожилого возраста, страдающего сахарным диабетом, анемией, иммунодефицитом, кахексией и т.д.
Слайд 29
Виды швов.
Первичные швы - накладывают сразу после завершения
операции.
Первично-отсроченные швы - накладывают до развития грануляционной ткани (1
– 5 сутки).Провизорные - накладывают сразу после операции, но нити завязывают после стихания воспалительного процесса (1 – 5 сутки).
Вторичные швы - накладывают на гранулирующие раны, заживающие вторичным натяжением.
а) ранние вторичные швы накладывают на 6 – 21 сутки,
б) поздние вторичные швы накладывают после 21 суток, в асептических условиях после иссечения рубцовых краёв раны.
Слайд 30
Гнойная рана.
Развитие раневой инфекции, зависит от нескольких факторов:
Вид
инфекции (патогенные, условно-патогенные и непатогенные бактерии).
Количество бактерий.
Степень вирулентности бактерий.
Инкубационный
период. Локализация раны.
Состояние защитных сил организма.
Слайд 31
Гнойная рана.
Вид инфекции (патогенные, условно-патогенные и непатогенные бактерии).
В
зависимости от вида микроорганизмов различают гноеродную (пиогенную, гнилостную) и
анаэробную клостридиальную (газовая гангрена) и неклостридиальную инфекцию (Bacteroides fragilis, Bacteroides melaninogenicus и др.).Также выделяют бактериально-токсическую (столбняк) и специфическую (туберкулёз, актиномикоз и др.) раневую инфекцию.
Гноеродная инфекция (Proteus vulgaris, Str.pyogenes, E.coli) характеризуется образованием обильного экссудата имеющего гнойный характер. Наряду с лейкоцитами в гное встречаются лимфоциты, эритроциты, гистиоциты, бактерии, продукты распада некротических тканей.
Слайд 32
Гнойная рана
Количество бактерий.
Менее чем 105 бактерий на
1 г тканей, как правило оказывается недостаточным для развития
раневой инфекции. Наличие крови, сыворотки, инородных тел, земли, некротических тканей, шовного материала снижает этот порог.Степень вирулентности бактерий.
Вирулентность - это степень патогенности бактерий, которая определяется их способностью размножаться в организме хозяина, вызывая заболевание.
Инкубационный период (6 – 8 часов - P.L. Friedrich, 1898).
Между моментом попадания бактерий в рану и клиническим развитием раневой инфекции проходит время, в течение которого одни приспосабливаются к новой среде, другие размножаются, третьи только выходят их спор.
Слайд 33
Гнойная рана
Локализация раны.
Различные участки организма человека, в
зависимости от их кровоснабжения характеризуются различной восприимчивостью к инфекции.
Высокая предрасположенность к инфекции у подкожной жировой клетчатки, внутренних суставных оболочек, плевры, сухожильных волокон.Состояние защитных сил организма.
Инфекционный процесс в ране развивается при нарушении равновесия между бактериями, загрязняющими рану, и защитными силами макроорганизма. Резистентность может снижаться при сахарном диабете, анемии, белковой недостаточностью, гиповитаминозе, в связи с возрастом и сопутствующими заболеваниями.
Слайд 34
Клиника гнойной раны
Общие симптомы:
Общая слабость
Озноб
Потливость
Отсутствие аппетита
Головная боль
Температура(38 –
390 С), гектическая лихорадка
Лейкоцитоз, сдвиг лейкоцитарной формулы влево, лимфоцитопения,
СОЭМестные симптомы:
Боли в ране, пульсирующие
Отёчность тканей
Инфильтрация тканей
Гиперемия кожи
Локальная гипертермия
Лимфангоит и лимфаденит
Слайд 35
Лечение гнойных ран
1. Антибактериальная терапия проводится с учётом
чувствительности возбудителей.
2. Дезинтоксикация проводится с применением следующих методик:
инфузия
солевых растворов метод форсированного диуреза (вводят в/в растворы кристаллоидов из расчёта 50 - 70 мл/кг/сут, диурез поддерживают в объёме 100 мл/час введением 40 – 200 мг фуросемида или манитола – 1 г/кг),
применение дезинтоксикационных растворов (гемодез, неокомпенсан и др.),
экстракорпоральные способы детоксикации:
а) сорбционные методы (гемосорбция, плазмосорбция, лимфосорбция) предусматривают – фильтрацию через колонки с сорбентами (угольные, ионообменные смолы и др.);
Слайд 36
Лечение гнойных ран
б) экстракционный метод (плазмаферез)
основаны на удалении из организма токсичной плазмы крови и
замене её кровезамещающими растворами и донорской плазмой;в) дренирование грудного лимфатического протока позволяет удалить лимфу, токсичность которой значительно превышает токсичность плазмы (по катетеру за сутки поступает 2 – 3 л лимфы которую замещают кровезаменителями и донорской плазмой);
г) химическое окисление токсинов крови введением в/в гипохлорита натрия (0,1%) и озонированного раствора (100 мкг/л);
д) квантовое облучение крови с помощью низкоэнергетических лазерных установок и аппаратов для УФ-облучения крови.
3. Иммунокорригирующая терапия
4. Симптоматическая терапия проводится по соответствующим показаниям.
Слайд 37
Местное лечение.
гнойной раны
I. Фаза воспаления (гидратация).
1.
Вторичная хирургическая обработка (ВХО) раны выполняется при наличии гнойного
очага, отсутствии адекватного оттока из раны, образовании обширных зон некроза и гнойных затёков. Цель ВХО – ликвидация нагноения и предупреждение распространения раневой инфекции.ВХО предусматривает: а) вскрытие гнойных очагов и затёков б) иссечение нежизнеспособных тканей в) адекватное дренирование раны
Рану не зашивают (в последующем возможно наложение вторичных швов)
Слайд 38
Местное лечение.
гнойной раны
2. Лечение после ВХО (или после
снятия швов и разведения краёв гнойной раны) заключается в
проведении мероприятий направленных на борьбу с микроорганизмами, адекватное дренирование и скорейшее очищение от некротических тканей:ежедневный туалет раны,
применение повязок с водорастворимыми антисептиками (хлоргексидин, йодопирон, гипохлорит натрия, борная кислота, диоксидин и др.),
применение повязок с гипертоническим раствором (NaCl 10%),
применение мазей на гидрофильной основе («Левосин», «Левонорсин», Сульфамеколь, «Диоксиколь», «Левомеколь»),
применение повязок с протеолитическими ферментами (трипсин, химотрипсин, химопсин и др.),
местное применение гелевых сорбентов («Гелевин», «Сефадекс», «Биогель», «Молселект») и углеродсодержащих (полифепан, актилен и др.),
пассивное и активное дренирование ран с помощью резиновых и пластмассовых трубок и «лодочек».
Слайд 39
Местное лечение.
гнойной раны
С целью повышения эффективности лечения гнойных
ран широко используются физические и смешанные методы антисептики:
ультразвуковая кавитация
ран,вакуумная обработка гнойных полостей,
обработка высокоэнергетическим лазерным излучением (СО2 – лазер, гелий-кадмиевый лазер и др.),
проточно-аспирационное закрытое дренирование раны,
обработка пульсирующей струёй антисептика,
гидропрессивная озоновая санация гнойных ран и полостей,
лечение в управляемой абактериальной среде в изоляторах общего и местного типа (t 26 – 320 С, давление 5 – 15 мм рт.ст., относительная влажность 50 – 65 %),
УВЧ, УФО, электро- и фонофорез с антибиотиками.
Слайд 40
Местное лечение гнойной раны
II. Фаза регенерации, фаза образования
и реорганизации рубца (дегидратации).
Основными задачами лечения
в фазе регенерации являются подавление инфекции и стимуляция репаративных процессов. Применяют мази, эмульсии и линименты на жировой основе, в состав которых также входят антибактериальные вещества (мазь эритромициновая, гентамициновая, тетрациклиновая, синтомициновая, фурацилиновая и др.) и вещества стимулирующие регенерацию, эпителизацию (мазь «Солкосерил», «Актовегин» и др.). Широко применяются многокомпонентные мази на жировой основе стимулирующие регенерацию и содержащие противовоспалительные вещества («Оксициклозоль», «Оксизон», бальзамический линимент по А.А. Вишневскому и др.)
Широко используется наложение вторичных швов, а при обширных дефектах – закрытие раневой поверхности расщеплённым кожным лоскутом.
С целью активизации репаративных процессов и эпителизации применяют лазеротерапию, магнитотерапию, УФ-облучение.





























