Слайд 2
План лекции
1.Понятие о канцерогенезе
2. Классификация опухолей
3.Современные методы диагностики
злокачественных опухолей.
Общеклинические методы: расспрос, осмотр, физикальное исследование пациента.
Лабораторная
диагностика и ее современные возможности.
Инструментальные методы исследования
Рентгенологическая диагностика
Другие методы лучевой диагностики .
Ультразвуковой метод
Эндоскопические методы.
Биопсия и гистологическая диагностика опухолей.
4. Современные методы лечения в онкологии
Хирургический метод
Лучевая терапия
Химеотерапия
Сочетание различных методов в онкологии
Слайд 3
Канцерогенез
Химические агенты (смолы, углеводороды, нитрозоамины, асбест, и др.)
Физические
факторы
Ионизирующее излучение
Ультрафиолетовое облучение
Механическое раздражение
Вирусы
Наследственные факторы
Пол, возраст
Нейроэндокринные факторы
Географические факторы
Социально-экономические условия
Слайд 4
Роль прото- и антионкогенов
Слайд 5
Канцерогенез
(по Подвязникову С.О.,2009)
Слайд 6
Предопухолевые состояния
Факультативный предрак – заболевание, на фоне которого
рак возникает сравнительно редко, но достоверно чаще, чем без
него
Облигатный предрак – заболевание, на фоне которого рак возникает всегда или почти всегда
Cancer in situ – единичные раковые клетки или их скопления, не прорастающие базальной мембраны
Слайд 7
Классификация опухолей по происхождению
Слайд 8
Классификация злокачественных опухолей по стадиям
1. Небольшая опухоль без
прорастания окружающих тканей и метастазирования
2. Более распространенный процесс, но
без прорастания за пределы органа и метастазирования
3. С прорастанием в близлежащие ткани + метастазы в регионарных лимфоузлах
4. Опухоль любого размера с отдаленными метастазами
Слайд 9
Классификация злокачественных опухолей по системе TNM
T - первичный
очаг (характеризуют размеры и прорастание – от Т0 до
Т4)
N – метастазы в регионарные лимфоузлы
M – отдаленные метастазы
Например: Т2 N1 М0
Слайд 10
Возможности раннего выявления злокачественных новообразований
Онкологическая настороженность всех медработников
и населения
Профосмотры.
Слайд 11
Онкологическая настороженность – это:
Организация сети онкологических кабинетов
Знание ранних
симптомов опухолей
Знание предраковых заболеваний и их своевременное лечение
Профосмотры и
выявление «групп риска»
Тщательное обследование каждого пациента
Привычка в трудных случаях предполагать возможность атипичной формы болезни
Слайд 13
Клинические проявления злокачественных опухолей
Феномен интоксикации
Феномен опухолевидного образования
Феномен
деструкции
Феномен обтурации
Феномен компрессии
Паранеопластические синдромы
Слайд 14
Распространение опухолей
Проникающий рост в окружающие ткани
Метастазирование по лимфатическим
сосудам
Метастазирование по кровеносным сосудам
Имплантационный путь (по серозным оболочкам)
Слайд 15
Методы диагностики опухолей
Анамнез: постоянное нарастание симптомов, синдром «малых
признаков»
Объективное исследование: осмотр, пальпация мягких тканей и лимфатических узлов,
гинекологическое и ректальное исследования
Лабораторные методы
Неспецифические: анализ крови (Л, СОЭ),
Наличие скрытой крови в выделениях больного
Атипичные клетки в биологических жидкостях
Специфические (раковые) антигены
Слайд 16
Инструментальная диагностика опухолей
Рентгенологический(обзорная рентгенография, томография, рентгеноконтрастные исследования, компьютерная
томография)
УЗИ
Радиологический
МРТ
Эндоскопия
Цитологический (мазки, соскобы)
Биопсия (гистологическое исследование)
Слайд 17
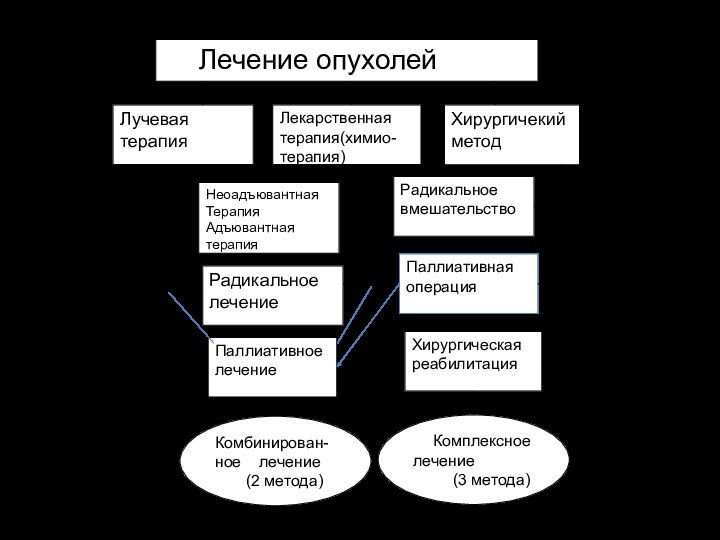
Методы лечения опухолей
Хирургический
Радикальный
Паллиативный
Хирургическая реабилитация
Лучевой
Дистанционный
Контактный (внутриполостной, внутритканевой, аппликационный)
Терапевтический (моно-,
полихимеотерапия)
Иммунологический
Активная специфическая иммунотерапия
Пассивная иммунотерапия
Неспецифическая
Гипертермия
Генная терапия
Комбинированный метод
Слайд 19
Хирургическое лечение – наиболее эффективный метод радикального лечения
опухолей
Требования:
Расширенный объем операции требует тщательной подготовки пациента (трофический статус,
анемия, электролитные нарушения, нарушения свертываемости)
Возможность проведения срочной биопсии
Возможность облучения ложа опухоли (ИОЛТ)
Послеоперационное лечение (ПХТ,ЛТ, уход)
Слайд 20
Виды хирургического лечения
(радикальное, паллиативное)
Хирургическая операция
Криодеструкция
Лазерная деструкция
Деваскуляризация(Эмболизация , перевязка
артерий)
Слайд 21
Принципы хирургического лечения злокачественных опухолей
Абластика
Антибластика
Зональность
Футлярность
Слайд 22
Абластика – комплекс мер по предупреждению распространения опухолевых
клеток во время операции
Разрезы в пределах здоровых тканей
Избегать травмирования
ткани опухоли
Ранняя перевязка венозных сосудов
Первязка полых органов выше и ниже опухоли
Удаление опухоли единым блоком с клетчаткой и рег. лимфоузлами
Перед манипуляциями с опухолью отграничить рану салфетками
Смена(обработка)перчаток, инструментов и салфеток после удаления опухоли
Слайд 23
Антибластика – уничтожение отдельных клеток опухоли (отделившихся от
основной ее массы) во время операции
Физическая антибластика:
Использование электроножа
Использование лазера
Использование
криодеструкции
Облучение опухоли
Химическая антибластика
Обработка раневой поверхности 700 спиртом
В/в введение противоопухолевых препаратов на операционном столе
Регионарная перфузия химиопрепаратами
Слайд 24
Зональность и футлярность
Зональность - удаление не только
опухоли, но и возможных зон распространения раковых клеток. При
этом используется широкое иссечение с удалением всего органа или большей его части с регионарными лимфоузлами и сосудами, собирающими лимфу из этой зоны.
Футлярность - удаление всего фасциального футляра, желательно вместе с фасцией.
Слайд 25
Лучевая терапия
История лучевой терапии
8 ноября 1895 года
- открытие Вильгельма Конрада Рентгена
1896 г.- применение рентгеновских лучей
в лечении кожных заболеваний
1896 - открытие радиоактивности А. Беккерелем
1898 г. Кюри выделили из урановой руды радий
1897 - французские врачи Э. Бенье и А. Данло впервые применили излучение с лечебной целью
11.09.1901 г профессор William Pusey (Чикаго, США) провел однократные облучения лимфоузлов у 2 больных лимфогранулематозом
1909 г C.Beck,. использовал рентгеновские лучи для лечения 7 больных с неоперабельными опухолями желудка
В 1934 г. супруги Жолио-Кюри впервые получили в лаборатории искусственные радиоактивные изотопы
1940 г -Создание первого бетатрона (Н. Керст - Иллинойский университет),
С 1938 по 1943 г. нейтроны были впервые применены для лечения злокачественных новообразований
1968 г. Hatanaka (Япония), начал лечить с помощью нейтроно-захватной терапии безнадежных пациентов с опухолями мозга
Слайд 26
История ЛТ
1946 г. Р.Вильсон предложил использовать пучки
протонов в лучевой терапии;
в 1954 г. начаты работы
в США ,в 1967 г. начаты работы в России
Около 40 лет исследовательских работ было потрачено на поиски "идеального" иона, который, создавая наиболее эффективное поражение в конце пробега, обеспечивал бы минимальное поражение здоровых тканей на входе.
В 1980-1990 годы было доказано, что «идеальным" является ион углерода.
Г.Чиба (Япония) - опыт клинического использования ионов углерода.
Несмотря на очень высокую стоимость лучевая терапия пучком заряженных частиц (протоны или тяжелые ионы) должна стать приоритетной в ближайшие годы, поскольку данный метод является наиболее эффективным и щадящим среди всех известных до сих пор методов облучения.
Слайд 27
Виды облучения
Внутреннее облучение осуществляют при введении в организм
(через рот или внутривенно) радиоактивного вещества
Внутриполостное облучение
Внутритканевое облучение
Внешнее облучение
Общее
(редко)
Местное
дистанционное облучение (телетерапия) (30—120 см).
Близкофокусное облучение (3—7 см)
контактное (аппликационное, брахитерапия) облучение
Сочетанное облучение
Слайд 28
Почему опухолевые клетки более чувствительны к облучению?
первичное лучевое
повреждение опухоли и нормальных тканей практически идентичны, однако существует
различие в конечном клиническом эффекте: регрессия опухоли при относительной сохранности нормальных тканей
преимущества нормальных тканей перед опухолевыми заключаются в тесной нейрогуморальной связи первых с организмом-носителем, за счет чего быстрее и полнее осуществляется репарация
Опухолевые клетки имеют повышенную митотическую активность
Слайд 29
4 фракции опухолевых клеток
Активно пролиферирующие
Не участвующие в процессе
деления (G0) – резерв опухолевого роста
Неспособные к делению
Умирающие
Слайд 30
Чувствительность клеток к ЛТ
Быстро размножающиеся клетки млекопитающих проходят
четыре стадии цикла:
митоз,
1 промежуточный период (GI),
синтез
ДНК
II промежуточный период (G2).
Наиболее чувствительны к облучению клетки в фазах митоза и G2 (которая непосредственно предшествует митозу). Максимальная резистентность к радиации наблюдается в период синтеза ДНК.
Слайд 31
Радиочувствительные опухоли
Лимфомы
Мелкоклеточный рак легкого
Саркома Юинга
Семинома
Слайд 32
Основные направления современной лучевой терапии злокачественных опухолей
1. Широкое
использование различных вариантов облучения в комбинации с хирургическим лечением
с целью улучшения результатов и расширением возможности выполнения радикальных органосохраняющих, функционально щадящих операций.
2. Применение лучевой терапии в самостоятельном варианте или в сочетании с противоопухолевыми химиотерапевтическими препаратами в качестве эффективного консервативного радикального или паллиативного лечения некоторых форм злокачественных опухолей.
3. Совершенствование техники и технологии на всех этапах лучевой терапии – предлучевой топометрии, компьютерного планирования и управления процессом облучения, что позволит осуществить прецизионное облучение мишени и избегать развития серьезных осложнений.
Слайд 33
Схемы лучевой терапии
Дозы облучения
разовые – 2-10 Грэй
Суммарные дозы
облучения: 40 - 120 Гр
Варианты фракционирования доз
Мелкое – по
2 - 2,5 Гр
Среднее – по 3 - 5 Гр
Крупное – по 8 – 10 Гр
Грей - единица поглощенной дозы (1 Гр = 100 рад) 1 грей равняется 1 джоулю энергии на 1 килограмм массы
Слайд 34
Осложнения лучевой терапии
Лучевые реакции
Общие (анорексия, тошнота, слабость, диарея,
угнетение гемопоэза)
Местные
Лучевые повреждения
Дерматиты
Индуративный отек
Лучевые язвы
Фиброз, стенозы полых органов
Серозиты
Слайд 35
Лечение лучевых повреждений
Препараты, улучшающие регенерацию
Противовоспалительные
Кортикостероиды
Антибиотики
Протеолитические ферменты
Сосудистые
Симптоматические
Слайд 36
История химиотерапии
1941 г. Хиггинс – лечение рака предстательной
железы эстрогенами
1942 г. Гудман, Джилмен – лечение лейкозов производными
иприта
1950 г. Л.Ф.Ларионов (СССР) создание новоэмбихина
Слайд 37
Химиотерапевтические препараты
Алкилирующие (циклофосфамид, хлорамбуцил, миелосан,бензотэф
Антиметаболиты (метатрексат, фторурацил, меркаптопурин
Противоопухолевые
антибиотики (актиномицин,рубомицин,блеомицин)
Препараты растительного происхождения (винкристин, винбластин, колхамин)
Ферментные препараты(L-аспарагиназа)
Гормональные препараты
(андрогены, эстрогены, кортикостероиды)
Антигормоны(блокаторы рецепторов) –тамоксифен, флютамид, супрефакт)
Слайд 38
Основные принципы химиотерапии
1. У больного должен быть гистологически
подтвержденный тип опухоли, чувствительный к химиотерапии.
2. Подбор препарата соответственно
его спектру действия
3. Выбор оптимальной дозы, режима и способа введения
4. Мониторный контроль за токсичным действием назначенных химиопрепаратов.
5. Контроль за проявлениями болезни, чтобы регулировать процесс лечения.
Слайд 39
Таргетные препараты - новое направление в химиотерапии
Цель: поразить
опухолевые клетки, сохранив здоровые
Способы достижения:
Тумор-акивируемые препараты (Кселода)
Моноклональные антитела к
факторам, регулирующим рост опухолей ( эпидермальный фактор роста, фактор ангиогенеза) - герцептин, авастин и др.
Антитела с адсорбированными препаратами (цитостатики или радиоактивные)
Область применения : ОПУХОЛИ, МАЛОЧУВСТВИТЕЛЬНЫЕ К ТРАДИЦИОННОЙ ХИМИОТЕРАПИИ (рак пищевода, кишечника, легких и др.)
Слайд 40
Показания для химиотерапии
Высокочувствительные опухоли (радикальное лечение)
Лимфома
Беркита
Хорионэпителиома
Острый лимфобластный лейкоз у детей
Семинома яичка
Лимфогранулематоз
Комплексное лечение
- предопераионное
лечение
- адъювантная терапия (профилактика рецидивов, метастазов)
Паллиативное лечение
Слайд 41
Факторы, влияющие на эффективность лечения
Характер опухоли (быстрота роста,
масса, морфология)
Предшествующее лечение
Состояние пациента
Слайд 42
Противопоказания к химиотерапии
Беременность
Терминальные состояния, кахексия
Тяжелые нарушения функции жизненно-важных
органов
Декомпенсированный сахарный диабет
Выраженная анемия (НВ ниже 60 г/л)
Лейкопения (менее
3*109/л)
Тромбоцитопения (менее 10*109/л)
Аллергические реакции
Слайд 43
Способы введения
Внутривенно
Внутримышечно
Перорально
Внутриартериально (регионарная перфузия)
Внутриплеврально
Внутрикостно
Внутрибрюшинно
Интралюмбально
Слайд 44
Особенности введения цитостатиков
Необходимость длительных инфузий
Исключение экстравазаций (местный токсический
эффект)
Повторные курсы в течение длительного времени (годы и десятки
лет)
Все это требует освоения новых технологий для успешного применения совпеменных препаратов
Слайд 45
Побочные действия
Местные реакции
Некрозы
Флебиты
Общетоксическое действие
Костный мозг: панцитопения
ЖКТ: диспептический синдром(тошнота,рвота,диарея),
язвы(5фторурацил)
Лихорадка
Кожные реакции, алопеция
Полиневриты (винкристин, винбластин)
Кардиопатия (адриамицин)
Пневмониты, фиброз (блеомицин,
нитрозомочевина)
Нефротоксичность (цисплатин)
Гепатотоксичногсть (метотрексат, карминомицин, дактиномицин и др.)
Слайд 46
Купирование тошноты, рвоты
Церукал (20мг 2-3 р/д)
Этаперазин (4-8 мг
4-3р)
Дексаметазон (12 мг в/м перед х/т)
Дроперидол (2,5 мг ч-з
4 часа)
Диазепам (за ½ ч 5-10 мг)
Новобан (5мл в/в кап, далее 5 мг х3р/д)
Зофран ( 8мг в/в перед х/т,далее 8мг х3р)
Китрил (3 мг в/в перед х/т)
Слайд 47
Степени интенсивности побочных реакций
0 – нет изменений
1 -
минимальные( не влияют на самочувствие и жизнедеятельность, минимальные изменения
лабор. показ.
2 – умеренные (нарушения активности , лаб. показателей, треб. Коррекции)
3 – резкие (необх.активное лечение, отсрочка или прекращение химеотерапии)
4 – опасные для жизни (срочная отмена х/т +лечение)
Слайд 48
21 век - Новые технологии
«Интервенционная радиология» –
малоинвазивные вмешательства под контролем рентгеновых и других лучей
Эндоскопическая техника
Сочетание
различных методов ( эмболизация артерий, региональная химиотерапия, внутриартериальное введение радиоактивных препаратов)
Слайд 49
Статус больного (ВОЗ)
0. Активен без ограничений
1. Способен к
легкой или сидячей работе
2. Обслуживает себя, но нетрудоспособен
3. Обсуживает
себя с ограничениями ,в постели более 50% времени
4. Полная инвалидность
Слайд 50
Оценка эффективности терапии
1. Полная регрессия – отсутствие опухолевого
роста на срок не менее 4 недель
2.Частичная регрессия –
уменьшение массы опухоли более, чем на 50% на срок не менее 4 недель
3. Стабилизация – уменьшение менее, чем на 50%, либо увеличение до 25% при отсутствии новых поражений
4. Прогрессирование – рост более, чем на 25%
Слайд 51
Исходы лечения
Полная ремиссия или выздоровление
(5-летняя полная ремиссия)
Частичная ремиссия
Стабилизация процесса
Прогрессирование
Смерть