- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Тромбоэмболия лёгочной артерии
Содержание
- 2. ОпределениеТромбоэмболия лёгочной артерии (ТЭЛА)- окклюзия артериального русла
- 3. В 90% случаев ТЭЛА развивается как грозное
- 5. Факторы высокого риска (относительный риск> 10)Перелом (тазобедренный
- 6. Факторы умеренного риска (относительный риск 2-9)Артроскопическая хирургическая
- 7. Факторы низкого риска (относительный риск< 2)Постельный режим
- 10. Клиническая картинаЖалобы и симптомыОдышкаБоли в грудиКашельОбморокКровохарканьеОбъективные признакиТахипноэ
- 11. Оценка клинической вероятности ТЭЛА
- 13. Оценка клинической вероятности ТЭЛА
- 14. Тяжесть ТЭЛАТяжесть ТЭЛА следует понимать, как индивидуальную
- 15. Основные маркеры, пригодные для стратификации риска при острой ТЭЛА
- 16. Непосредственная клиническая оценка госпитализированных пациентов на наличие
- 17. ДиагностикаД-димерКомпрессионная проба при ультразвуковом исследовании вен нижних
- 18. D-димер1.«Негативный результат высокочувствительного определения D-димера надежно исключает
- 20. КУЗИ вен нижних конечностейЕдинственным подтвержденным (валидным) диагностическим
- 21. Вентиляционно-перфузионная сцинтиграцияДаже один дефект несоответствующей сегментарной перфузии
- 23. Компьютерная томографияОтрицательный результат однодетекторной КТ (ОДКТ) не
- 25. Ангиография лёгкихДиагностические критерии острой ТЭЛА при прямой
- 27. ЭхокардиографияУ пациента с подозрением на ТЭЛА, находящегося
- 28. Признаки ЭКГ при ТЭЛАИнверсия Т в отведениях
- 29. Рентген органов грудной клетки
- 32. Лечение ТЭЛАСтабилизация гемодинамики и дыханияТромболитическая терапияАнтикоагулянтная терапияХирургической лечение
- 33. Стабилизация гемодинамики и дыханияИВЛ (подача кислорода через
- 34. Тромболитическая терапияАбсолютные противопоказанияГеморрагический инсульт в анамнезе.Ишемический инсульт
- 35. Рекомендованные схемы тромболизиса при ТЭЛА
- 36. Антикоагулянтная терапияГепарин- 80 ЕД/кг болюсно, 18 ЕД/кг/час,
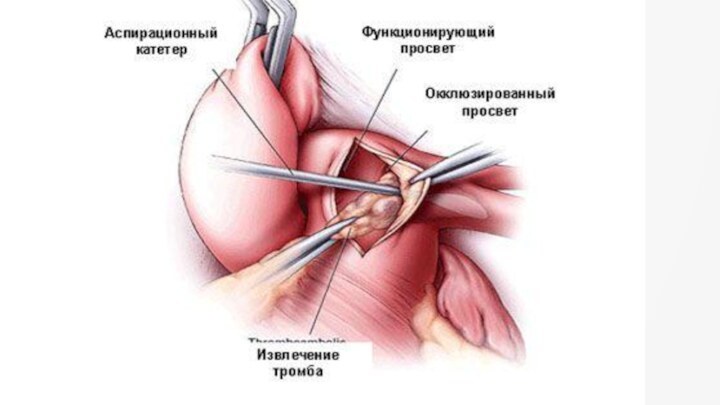
- 37. Хирургическое лечение ТЭЛАХирургическая эмболоэктомия из легочной артерииЧрезкожная катетерная эмболоэктомия и фрагментация тромбаУстановка венозных фильтров
- 40. Терапевтическая стратегия при ТЭЛА с высоким рискомУ
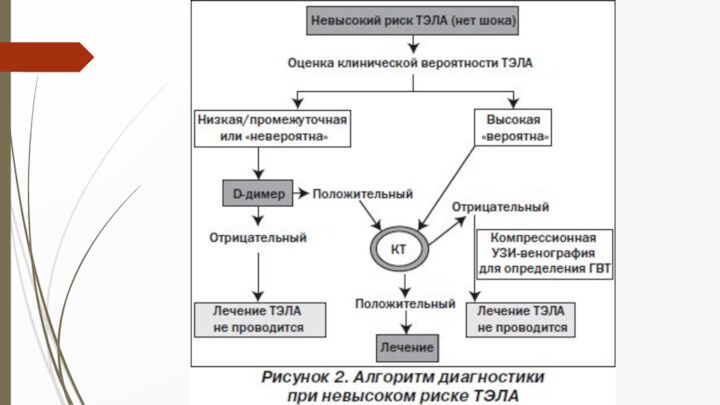
- 41. Терапевтическая стратегия ТЭЛА с невысоким рискомПациенты с
- 42. Скачать презентацию
- 43. Похожие презентации








































Слайд 3 В 90% случаев ТЭЛА развивается как грозное осложнение
тромбоза глубоких вен (ТГВ) нижних конечностей. Это обстоятельство позволило
объединить ТГВ и ТЭЛА, являющиеся составляющими единого патологического процесса, в термин «венозный тромбоэмболизм» (ВТЭ), синонимы – венозные тромбоэмболии, венозная тромбоэмболическая болезнь. В большинстве случаев ТЭЛА является последствием ТГВ. Среди пациентов с проксимальным ТГВ примерно у 50% при сканировании легких выявляется ассоциированная ТЭЛА, как правило, клинически асимптомная. Примерно у 70% пациентов с ТЭЛА в случае применения чувствительных методов диагностики можно обнаружить ТГВ в нижних конечностях. Хотя ТГВ и ТЭЛА являются проявлениями одного заболевания, а именно, ВТЭ, однако, ТЭЛА имеет ряд свойств, отличных от ТГВ. Риск смерти, связанный с первоначальным острым эпизодом, либо с рецидивом ТЭЛА, выше у пациентов с ТЭЛА, чем у пациентов с ТГВ. Показатель летальности в острых случаях– от 7 до 11%. Кроме того, эпизоды рецидива ТЭЛА примерно в три раза более вероятны после первичной ТЭЛА, чем после ТГВ (примерно 60% после ТЭЛА, 20% после ТГВ).
Слайд 5
Факторы высокого риска (относительный риск> 10)
Перелом (тазобедренный сустав
или бедро)
Эндопротезирование тазобедренного или коленного сустава
Обширная общая хирургическая операция
Обширная
травмаПовреждение спинного мозга
Слайд 6
Факторы умеренного риска (относительный риск 2-9)
Артроскопическая хирургическая операция
на коленном суставе
Установка ЦВК
Химиотерапия
Хроническая сердечная или дыхательная недостаточность
Гормонозаместительная терапия
Злокачественный
новообразованияПрием оральных контрацептивов
Паралич
ВТЭ в анамнезе
Тромбофилия
Слайд 7
Факторы низкого риска (относительный риск< 2)
Постельный режим больше3
дней
Ограничение движения в связи с нахождением в положении сидя
Возраст
Лапароскопическая
хирургияОжирение
Беременность, послеродовое состояние
Варикозное расширение вен
Слайд 10
Клиническая картина
Жалобы и симптомы
Одышка
Боли в груди
Кашель
Обморок
Кровохарканье
Объективные признаки
Тахипноэ (>
20 в мин)
Тахикардия (> 100 уд. в мин)
Признаки ТГВ
Цианоз
Лихорадки
(> 38,5)
Слайд 14
Тяжесть ТЭЛА
Тяжесть ТЭЛА следует понимать, как индивидуальную оценку
риска ранней смерти, связанного с ТЭЛА, а не как
анатомический феномен (форму), или распределение внутрилегочных эмболов. Поэтому в рекомендациях предлагается заменить потенциально вводящие в заблуждение термины «массивная», «субмассивная» и «немассивная» ТЭЛА на предполагаемый «уровень риска ранней смерти в связи с ТЭЛА».ТЭЛА можно разделить на несколько уровней риска ранней смерти (понимается, как риск наступления смерти во время госпитализации или в течение 30 дней) на основании наличия маркеров риска. Для практических целей маркеры, пригодные для стратификации риска при ТЭЛА, можно классифицировать на три группы.
Слайд 16 Непосредственная клиническая оценка госпитализированных пациентов на наличие или
отсутствие клинических маркеров позволяет подразделять состояния на «ТЭЛА с
высоким риском» и «ТЭЛА с невысоким риском». Данную классификацию следует также применять к пациентам с подозрением на ТЭЛА, поскольку она помогает в выборе оптимальной диагностической стратегии и первоначального лечения.ТЭЛА с высоким риском – это неотложное состояние с угрозой для жизни, требующее специфической диагностической и терапевтической стратегии (ранний риск смерти >15%).
ТЭЛА с невысоким риском можно подразделить (по наличию маркеров ДПЖ и/или поражения миокарда) на ТЭЛА со средним риском и ТЭЛА с низким риском. ТЭЛА со средним риском диагностируется в тех случаях, когда, как минимум один маркер ДПЖ или один маркер поражения миокарда оказывается положительным. ТЭЛА с низким риском диагностируется в тех случаях, когда все исследованные маркеры ДПЖ и поражения миокарда оказываются отрицательными (ранний риск смерти в связи с ТЭЛА <1%).
Слайд 17
Диагностика
Д-димер
Компрессионная проба при ультразвуковом исследовании вен нижних конечностей
и компьютерно-томографическая венография (Кузи вен нижних конечностей)
Вентиляционно-перфузионная сцинтиграфия
Компьютерная томография
Ангиография
легкихЭхокардиография
ЭКГ, рентген ОГК
Слайд 18
D-димер
1.«Негативный результат высокочувствительного определения D-димера надежно исключает ТЭЛА
у больных с низкой и средней вероятностью ТЭЛА, в
то время как тест со средней чувствительностью – только у больных с низкой вероятностью.2. Измерение D-димера не рекомендовано у больных с высокой клинической вероятностью ТЭЛА, так как нормальный результат не исключает ТЭЛА с достаточной надежностью, несмотря на применение высокочувствительных анализов.
Слайд 20
КУЗИ вен нижних конечностей
Единственным подтвержденным (валидным) диагностическим критерием
КУЗИ для ТГВ является неполная сжимаемость вены, что указывает
на наличие тромба, в то время, как критерии кровотока являются ненадежными.
Слайд 21
Вентиляционно-перфузионная сцинтиграция
Даже один дефект несоответствующей сегментарной перфузии может
являться индикатором высокой вероятности ТЭЛА. Положительная прогностическая ценность (ППЦ)
этого критерия является достаточным доказательством наличия ТЭЛА, требующим назначения долгосрочной антикоагулянтной терапии у большинства пациентов. Два и более дефекта несоответствующей сегментарной перфузии обладают более высокой ППЦ для ТЭЛА, и такой результат обычно считается подтверждением ТЭЛА.
Слайд 23
Компьютерная томография
Отрицательный результат однодетекторной КТ (ОДКТ) не является
надежным для исключения ТЭЛА, а сочетание отрицательного результата ОДКТ
и отсутствия проксимального ТГВ при УЗИ вен нижних конечностей у пациентов с невысокой клинической вероятностью ассоциируется с 3-ме-сячным тромбоэмболическим риском, равным примерно 1%.После введения в клиническую практику многодетекторной КТ (МДКТ) с высоким пространственным и временным разрешением и качеством артериального контрастирования крови, КТ ангиография в клинической практике стала предпочтительным методом визуализации сосудистой системы легких при подозрении на ТЭЛА. Она позволяет адекватно визуализировать легочные артерии, как минимум, до сегментарного уровня. Чувствительность МДКТ 83%, специфичность 96%.Отрицательный результат МДКТ является адекватным критерием для исключения ТЭЛА у пациентов с невысокой клинической вероятностью ТЭЛА. Результаты ОДКТ и МДКТ, указывающие на наличие тромба до сегментарного уровня, в большинстве случаев можно считать адекватным подтверждением ТЭЛА. У пациентов с невысокой клинической вероятностью для надежного исключения ТЭЛА («исключенная ТЭЛА») отрицательный результат ОДКТ необходимо сочетать с отрицательным результатом КУЗИ, в то время как МДКТ можно применять, как самостоятельный тест.
Слайд 25
Ангиография лёгких
Диагностические критерии острой ТЭЛА при прямой ангиографии
заключаются в прямом подтверждении наличия тромба, либо дефекта наполнения,
либо отсечения ответвления легочной артерии. С помощью прямой ангиографии можно визуализировать малые тромбы размером 1 или 2 мм в субсегментарных артериях. К другим непрямым признакам ТЭЛА относится медленный поток контрастного вещества, региональная гипоперфузия и отсроченный или ослабленный венозный кровоток в легких, но эти признаки не являются общепризнанными.
Слайд 27
Эхокардиография
У пациента с подозрением на ТЭЛА, находящегося в
критическом состоянии, проведение ЭхоКГ особенно показано при принятии решения
относительно неотложной помощи. У пациента с шоком и гипотензией отсутствие ЭхоКГ-признаков перегрузки или дисфункции ПЖ практически исключает ТЭЛА, как причину нарушения гемодинамики. Основная роль ЭхоКГ при ТЭЛА с невысоким риском заключается в дальнейшей диагностической стратификации в категорию среднего или низкого риска.
Слайд 28
Признаки ЭКГ при ТЭЛА
Инверсия Т в отведениях V1-V4
QR-
форма в отведении V1
Классический тип S1Q3T3
Неполная или полная блокада
правой ножки пучка Гисса
Слайд 32
Лечение ТЭЛА
Стабилизация гемодинамики и дыхания
Тромболитическая терапия
Антикоагулянтная терапия
Хирургической лечение
Слайд 33
Стабилизация гемодинамики и дыхания
ИВЛ (подача кислорода через нос)
Допамин-
2-5 мкг/кг/мин с постепенным увеличением до оптимальной дозы
Добутамин- 2,5
мкг/кг/мин с увеличением каждые 15-30 минут на 2,5 мкг/кг/мин до нужного результата, побочного эффекта или достижения дозы 15 мкг/кг/минЭуфиллин- 2,4%-15мл+5% р-р глюкозы
Атропин- 0,1%-,05(1)мл
Антибиотикотерапия в течении 7-10 дней (цефалоспорины, макролиды, полусинтетические пенициллины)
Инфузионная терапия (не должна превышать 500 мл/сутки)
Слайд 34
Тромболитическая терапия
Абсолютные противопоказания
Геморрагический инсульт в анамнезе.
Ишемический инсульт в
течение последних 6 месяцев.
Кровотечения, геморрагические диатезы.
Черепно-мозговая травма или нейрохирургическое
вмешательство на головном или спинном мозге в течение последних 3 недель.Недавнее (до 1 мес.) кровотечение из желудочно-кишечного тракта или мочеполовых путей.
Подозрение на расслаивающую аневризму аорты.
Злокачественные новообразования.
Аллергические реакции на ТЛТ в анамнезе (при введении стрептокиназы).
Относительные противопоказания
Транзиторная ишемическая атака в течение последних 6 месяцев.
Артериальная гипертензия 180/110 мм рт.ст. и выше.
Язвенная болезнь желудка или двенадцатиперстной кишки в фазе обострения.
Хирургические вмешательства в течение последних 3 недель.
Травматичные или длительные (более 10 минут) реанимационные мероприятия.
Пункция непережимаемых сосудов.
Тромбоз глубоких вен нижних конечностей.
Острый перикардит.
Инфекционный эндокардит.
Тяжелые заболевания печени.
Беременность.
Стрептококковая инфекция в течение последних 3 месяцев.
Предшествующее лечение стрептокиназой давностью от 6 дней до 6 месяцев (другие препараты не противопоказаны);
Прием непрямых антикоагулянтов.
Слайд 36
Антикоагулянтная терапия
Гепарин- 80 ЕД/кг болюсно, 18 ЕД/кг/час, с
контролем АЧТВ
Низкомолекулярный гепарин Эноксапарин 1,0 мг/кг каждые 12часов или
1,5 мг/кг один раз в деньФондапаринукс 5-10 мг один раз в день
Оральные антикоагулянты (варфарин)
Антикоагуляция с применением НФГ, НМГ или фондапаринукса должна проводиться не менее 5 дней. ОАК назначают как можно скорее, желательно в один день с первоначальной антикоагуляцией - на фоне введения гепаринов (НФГ или НМГ) не менее 5 дней – до получения «целевого» значения международного нормализованного отношения (МНО) в 2 последовательных анализах.