Слайд 2
Доврачебная помощь при травмах
и острых хирургических заболеваниях
органов брюшной
полости
Повреждения живота делятся на закрытые и открытые. Закрытые повреждения
могут быть с повреждением и без повреждения внутренних органов. Открытые повреждения могут быть непроникающими и проникающими.
Повреждения живота могут сопровождаться травматическим шоком, острой кровопотерей, развитием перитонита.
Слайд 3
Ушиб брюшной стенки
Последовательность действий:
1. Наложить пузырь со льдом
на место травмы.
2. Провести госпитализацию на носилках в положении
лежа на спине в хирургическое отделение.
Слайд 4
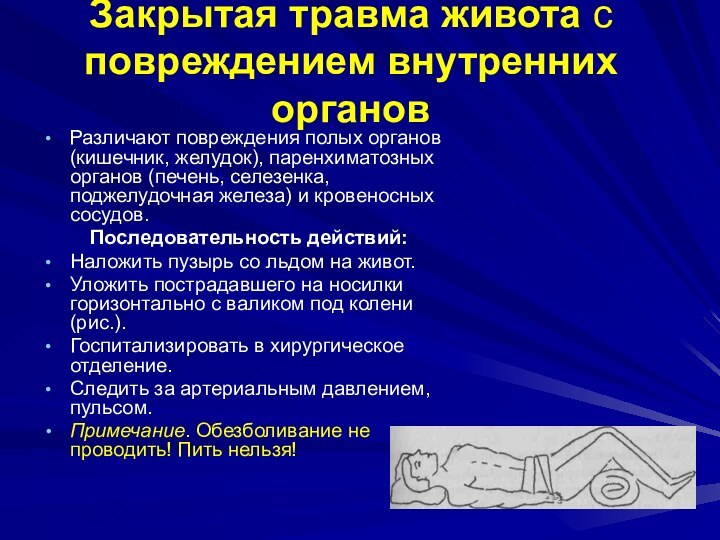
Закрытая травма живота с повреждением внутренних органов
Различают повреждения
полых органов (кишечник, желудок), паренхиматозных органов (печень, селезенка, поджелудочная
железа) и кровеносных сосудов.
Последовательность действий:
Наложить пузырь со льдом на живот.
Уложить пострадавшего на носилки горизонтально с валиком под колени (рис.).
Госпитализировать в хирургическое отделение.
Следить за артериальным давлением, пульсом.
Примечание. Обезболивание не проводить! Пить нельзя!
Слайд 5
Непроникающее ранение живота
Последовательность действий:
Обработать вокруг раны раствором антисептика.
Наложить
на рану асептическую повязку.
Наложить пузырь со льдом на повязку.
Уложить
пострадавшего на носилки горизонтально на спину.
Госпитализировать в хирургическое отделение.
Решить вопрос о профилактике столбняка.
Слайд 6
Проникающее ранение живота с выпадением внутренних органов
Последовательность действий:
Уложить
пострадавшего на носилки горизонтально с валиком под колени.
Обработать вокруг
раны раствором антисептика.
Наложить вокруг выпавших органов марлевый валик.
Наложить асептическую влажно-высыхающую повязку с изотоническим раствором натрия хлорида поверх раны и органов.
Госпитализировать в хирургическое отделение.
Следить за артериальным давлением, пульсом.
Примечание: Нельзя поить пострадавшего.
Слайд 7
«Острый живот»
В понятие «острого живота» входят такие заболевания,
как острый аппендицит, острый холецистит, острый панкреатит, перитонит, острая
кишечная непроходимость, прободная язва желудка и кишечника.
Последовательность действий:
Уложить пострадавшего на носилки горизонтально с валиком под колени.
Наложить пузырь со льдом на живот.
Госпитализировать в хирургическое отделение.
Примечание: Противопоказано применение грелок, клизм, слабительных, промывание желудка, обезболивание. Пить нельзя!
Слайд 8
Ущемленная грыжа живота
Последовательность действий:
Уложить пострадавшего на носилки горизонтально
с валиком под колени.
Наложить пузырь со льдом на живот.
Госпитализировать
в хирургическое отделение.
Примечание. Нельзя вправлять грыжу и проводить обезболивание.
Слайд 9
Желудочно-кишечные кровотечения
Последовательность действий:
Уложить пострадавшего на носилки на бок
с приподнятым ножным концом.
Наложить пузырь со льдом на живот.
Не
давать пациенту пить.
Госпитализировать в хирургическое отделение.
Слайд 10
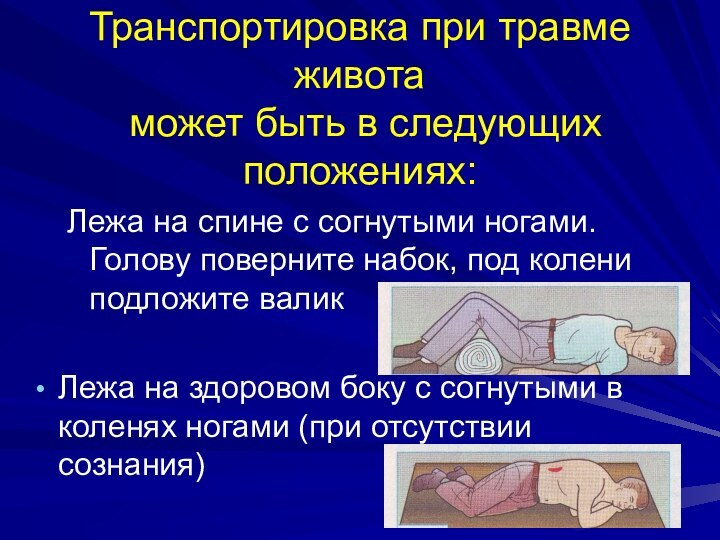
Транспортировка при травме живота
может быть в следующих
положениях:
Лежа на спине с согнутыми ногами. Голову поверните набок,
под колени подложите валик
Лежа на здоровом боку с согнутыми в коленях ногами (при отсутствии сознания)
Слайд 11
Оказание доврачебной помощи при проникающих ранениях грудной клетки
Слайд 12
Проникающие ранения грудной клетки могут быть сопряжены с
повреждением жизненно важных органов (легких и сердца), возможно также
внутреннее кровоизлияние. Наибольшую опасность создает воздух, поступающий в плевральную полость, что приводит к развитию пневмоторакса.
Слайд 13
Пневмоторакс
сопровождается характерным шумом и свистом при входе и
выходе воздуха из раны.
Слайд 14
Первая помощь
при проникающих ранениях грудной клетки состоит в
защите раны от инфекции,
ликвидации развившегося пневмоторакса
и предупреждении
возможного шока.
Слайд 15
обработайте кожу вокруг раны йодом или раствором бриллиантовой
зелени
немедленно наложите герметизирующую повязку. Для этого можно использовать
лейкопластырь, полиэтиленовый пакет или клеенку
фиксацию повязки производите при выдохе
Слайд 16
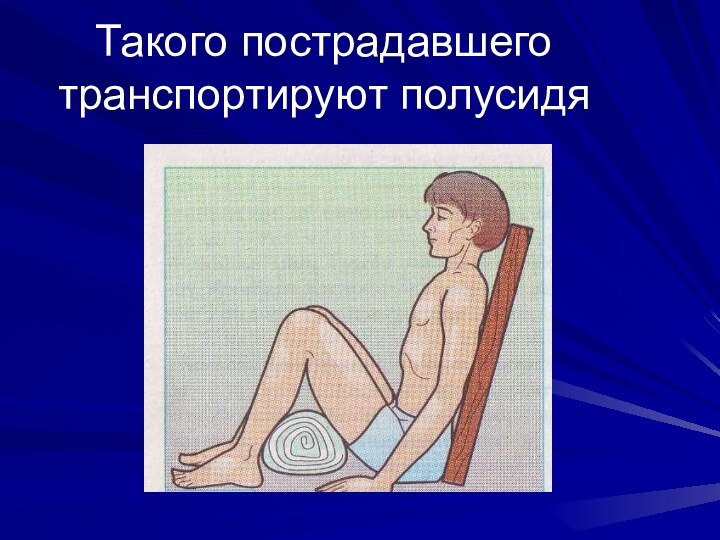
Такого пострадавшего транспортируют полусидя
Слайд 17
При наличии инородного предмета в ране его извлекать
нельзя!
Если предмет выходит за пределы раны, его максимально
фиксируют и вокруг него накладывают повязку.
Это касается не только случаев проникающего ранения грудной клетки, а любых ран.
Слайд 19
На месте происшествия
установить причину отравления, вид токсического вещества,
его количество и путь поступления в организм, по возможности
узнать время отравления, концентрацию токсического вещества в растворе или дозировку в лекарственных препаратах. Данные подготовить для сообщения врачу.
Следует учитывать, что поступление токсического вещества в организм возможно не только через рот (пероральные отравления), но и через дыхательные пути (ингаляционные отравления), через незащищенные кожные покровы (перкутан-ные отравления), после инъекций токсических доз лекарственных препаратов (инъекционные отравления) или при введении токсических веществ в различные полости организма (прямую кишку, влагалище, наружный слуховой проход и пр.).
Слайд 20
Необходимо помнить!
Все пострадавшие с клиническими признаками острых отравлений
подлежат срочной госпитализации в специализированные центры по лечению отравлений
или больницы скорой помощи.
Слайд 21
Неотложная помощь при острых экзогенных отравлениях
Сочетанное проведении
следующих лечебных мероприятий:
ускоренном выведении токсических веществ из организма
(методы активной детоксикации);
срочном применении специфической (антидотной) терапии, благоприятно изменяющей метаболизм токсического вещества в организме или уменьшающей его токсичность;
симптоматической терапии, направленной на защиту и поддержание той функции организма, которая преимущественно поражается данным токсическим веществом.
Слайд 22
Методы активной детоксикации организма
При отравлениях токсическими веществами, принятыми
внутрь, обязательным и экстренным мероприятием является промывание желудка через зонд.
Промывание
желудка проводят 12-15 л воды комнатной температуры (18-20 °С) порциями по 300-500 мл. При тяжелой интоксикации у больных, находящихся в бессознательном состоянии (отравления снотворными препаратами, фосфорорганическими инсектицидами и пр.), желудок промывают повторно 2-3 раза в первые сутки после отравления.
По окончании промывания в желудок вводят 100-150 мл 30% раствора сульфата натрия или вазелинового масла в качестве слабительного средства.
Для адсорбции находящихся в пищеварительном тракте токсических веществ применяют активированный уголь с водой (в виде кашицы по одной столовой ложке внутрь до и после промывания желудка) или 5-6 таблеток карболена.
Слайд 23
В коматозном состоянии больного при отсутствии кашлевого и
гортанного рефлексов с целью предотвращения аспирации рвотных масс в
дыхательные пути желудок не промывают без врача (промывание проводят после предварительной интубации трахеи)
Слайд 24
Рвотные средства (апоморфин) и вызывание рвоты раздражением задней
стенки глотки противопоказано у больных раннего детского возраста (до
5 лет), в сопорозном или бессознательном состоянии, а также у лиц, отравившихся прижигающими ядами.
Слайд 25
Вывод:
Доврачебная помощь при отравлениях через рот заключается в
проведении промывания желудка (если больной в сознании) и применении
энтеросорбентов (активированный уголь)
Слайд 26
При укусах змей, пчёл подкожном или внутримышечном введении
токсических доз лекарственных средств
местно применяют холод на 6-8 ч.
дать
больному антигистаминный препарат (супрастин, тавегил)
наложение жгута на конечность противопоказано.
Слайд 27
При ингаляционных отравлениях
вынести пострадавшего на чистый воздух,
уложить,
обеспечить проходимость дыхательных путей, освободить от стесняющей одежды.
Лечение проводят в зависимости от вида вызвавшего отравление вещества. Персонал, работающий в зоне поражения, должен иметь средства защиты (изолирующий противогаз).
Слайд 28
При попадании токсических веществ на кожу необходимо обмывание
кожных покровов проточной водой.
При введении токсических веществ в полости
(в прямую кишку, влагалище, мочевой пузыри) следует провести их промывание с помощью клизм, спринцевания и т. д.
Слайд 29
Специфическая (антидотная) терапия при острых отравлениях
Слайд 30
введение в желудок различных сорбентов (яичного белка, активированного
угля), препятствующих резорбции ядов (химические противоядия контактного действия).
химические противоядия
парентерального действия: например, использование тиоловых и комплексообразующих веществ (унитиол, ЭДТЛ) для образования растворимых соединений (хелатов) с металлами и ускоренного выделения их с мочой посредством форсированного диуреза.
Слайд 31
использование антиметаболитов: например, применение этилового алкоголя при отравлении
метиловым спиртом и этиленгликолем, что позволяет задержать образование в
печени опасных метаболитов этих соединений («летальный синтез») - формальдегида, муравьиной или щавелевой кислоты
Слайд 32
биохимические противоядия: например, при отравлении фосфорорганическими соединениями применение
реактиваторов холинэстеразы (дипироксим), позволяющих нарушить связь ядов с ферментами.
Слайд 33
фармакологические противоядия: антагонизм между атропином и ацетилхолином, прозерином
и пахикарпином позволяет ликвидировать многие опасные симптомы отравления этими
препаратами
Слайд 34
Использование противоядных сывороток для уменьшения токсического влияния животных
токсинов (иммунологические противоядия): например, противозмеиная поливалентная сыворотка.
Слайд 35
Обратите внимание!
Специфическая (антидотная) терапия сохраняет свою эффективность только
в ранней «токсикогенной» фазе острых отравлений и может быть
использована лишь при условии достоверного кпинико-лабораторного диагноза соответствующего вида интоксикации. В противном случае антидот может сам оказать токсическое влияние на организм.
Слайд 36
Симптоматическая терапия
определяется клиническими проявлениями интоксикации (дезинтоксикация), судорожным синдромом
(удерживать больного, повернуть голову набок), нарушением дыхания (проверить проходимость
дыхательных путей, ИВЛ) и нарушением сердцебиения (НМС)
Слайд 37
Утопление —
смерть или терминальное состояние, возникающее в результате проникновения воды (реже —
других жидкостей и сыпучих материалов) в лёгкие и дыхательные пути.
Слайд 38
Перов В. Г.: «Утопленница», 1867
Слайд 39
Типы утопления
«Мокрое» утопление — возникает, когда в дыхательные
пути и лёгкие попадает большое количество жидкости. Как правило,
это случается с теми людьми, которые до последнего борются за жизнь. Встречается в среднем в 20% случаях.
«Сухое» утопление возникает, когда происходит спазм голосовой щели и в результате жидкость не проникает в лёгкие. Встречается в среднем в 35% случаях.
Синкопальное утопление происходит при рефлекторной остановке сердца из-за спазма сосудов. В этом случае потерпевший, как правило, сразу идёт на дно. Встречается в среднем в 10% случаях.
Смешанный тип утопления характеризуется наличием признаков как «мокрого», так и «сухого» типов. Встречается в среднем в 20% случаях.
Слайд 40
Необходимо иметь в виду, что смерть находящегося в
воде человека может наступить не только от утопления, но
и в результате других причин (сердечно-сосудистых заболеваний, различных травм и др.).
Слайд 41
Механизм утопления
При утоплении в пресной воде происходит разжижение
крови.
При утоплении в солёной воде происходит прямо противоположный процесс
- сгущение крови (гемоконцентрация).
Слайд 42
не умеющий плавать человек, попавший в воду, делает
глубокие вдохи во время борьбы за свою жизнь. Вследствие этого
происходит попадание некоторого количества воды в лёгкие и потеря сознания. Так как тело человека полностью погружено в воду и продолжаются дыхательные движения, то лёгкие постепенно полностью заполняются водой. В это время могут произойти судороги мышц тела. Через некоторое время происходит остановка сердца. Через несколько минут после этого начинаются необратимые изменения в коре головного мозга. При активной борьбе за свою жизнь организму требуется больше кислорода, т.о. гипоксия усиливается и смерть наступает в более короткие сроки.
Слайд 43
Обратите внимание!
При утоплении в холодной воде, особенно у
детей с небольшой массой тела и высокой регенерационной способностью
организма, иногда возможно полное или частичное восстановление функций мозга после 5-10 минут после утопления.
Слайд 44
Причины утопления
Пренебрежение элементарными мерами предосторожности (не заплывать за
буйки, не купаться в нетрезвом виде, не купаться в
сомнительных водоёмах, не купаться в шторм). При утоплении большую роль играет фактор страха.
Утопление может возникнуть и у любителей подводного плавания. Подчас это ещё более опасно, чем простое утопление, особенно если нырять в одиночку. Часто утопление аквалангистов сопровождается так называемой «кессонной болезнью».
Слайд 45
Спасение утопающих
Спасти тонущего человека можно в первые 3-6
минут с начала утопления. Однако, при утоплении в очень
холодной воде в отдельных случаях этот срок достигает 20-30 минут.
Подплывать к тонущему человеку желательно сзади. После этого необходимо перевернуть его на спину так, чтобы его лицо было на поверхности воды и быстро транспортировать к берегу.
Следует помнить, что у утопающего человека развит так называемый «инстинкт самосохранения» и он может уцепиться за своего спасателя и потянуть на дно. Если это произошло, то ни в коем случае нельзя паниковать. Надо сделать глубокий вдох и нырнуть на глубину. Тонущий потеряет опору и разожмёт руки.
Слайд 46
Итак:
извлечь пострадавшего из воды
определить пульс и вид утопления. Мокрое утопление
характеризуется синюшным видом лица и кожи
необходимо удалить воду из
дыхательных путей пострадавшего: человека кладут на согнутое колено и похлопывают по спине.
Слайд 47
Удаление инородных предметов изо рта пострадавшего при истинном
утоплении
Слайд 48
Удаление воды из лёгких пострадавшего при истинном
утоплении
Слайд 49
Затем, в случае отсутствия пульса, немедленно приступают к непрямому
массажу сердца и искусственному дыханию.
В случае сухого или синкопального
утопления необходимо сразу приступать к реанимационным мероприятиям.
Слайд 50
Внимание!
Если человека удалось очень быстро вытащить из воды
и он не успел потерять сознание, то необходимо всё
равно вызвать скорую помощь, так как даже в этом случае существует риск осложнений.
Каждого пострадавшего необходимо обязательно показать врачу, даже в случае отличного самочувствия после реанимации! Существует опасность отёка лёгких и других тяжких последствий. Только через одну неделю можно будет с уверенностью сказать, что его жизнь вне опасности!
Слайд 51
Неотложная помощь при попадании инородных тел
в кожу,
ухо, нос, глаза и дыхательные пути
Слайд 52
Инородные тела в коже (занозы)
Обычно это кусочки
металла, дерева или стекла.
Тщательно вымойте руки и место
проникновения инородного тела с мылом
Если инородное тело находится на поверхности и его можно прочно ухватить, удалите его пинцетом
Если инородное тело полностью вошло под кожу, тогда возьмите стерильную иглу и разорвите кожу над инородным телом. Захватите инородное тело пинцетом и удалите его
После удаления инородного тела обработайте рану перекисью водорода и смажьте мазью с антибиотиком.
В случае, если вы не смогли удалить инородное тело самостоятельно, обратитесь за медицинской помощью. Также обратитесь к врачу, если на месте занозы образовалось нагноение.
Слайд 53
Основные признаки наличия инородного тела в ухе:
Наличие видимого
предмета застрявшего в ушном проходе
Боль и дискомфорт в ухе
(боль может усиливаться при надавливании)
Ухудшение слуха с одной стороны
Слайд 54
Первая помощь в случае инородного тела в ухе
Наклоните голову вбок, ухом вниз, чтобы попытаться сместить инородное
тело.
Если в ухо попало насекомое, поверните голову ухом вверх и влейте в него растительное, оливковое или детское масло. Вливание масла поможет удалить насекомое из уха.
Масло должно быть теплым, но не горячим. Используйте масло только для удаления насекомых. Не используйте масло, если есть подозрение на повреждение уха (боль, кровотечение или выделения из уха).
Во всех других случаях, когда удаление инородного тела из уха не удалось или невозможно, следует немедленно обратиться за медицинской помощью.
Слайд 55
Не вводите в ухо различные инструменты. Не пытайтесь
удалить инородное тело ватной палочкой, спичкой или любым другим
инструментом, т.к. вы можете ввести инородное тело еще глубже в ухо и тем самым повредить его.
Удалите инородное тело, его хорошо видно и его можно легко захватить пинцетом.
Слайд 56
Первая помощь при инородном теле в глазу
Если вам
в глаз попало инородное тело (соринка, щепка, мелкое насекомое),
попробуйте удалить его промыв глаз чистой водой. Если вам не удалось удалить инородное тело из глаза самостоятельно, обратитесь за медицинской помощью.
Слайд 57
Чтобы помочь другому человеку:
Постарайтесь успокоить пострадавшего и убедить
его не пытаться извлечь соринку самостоятельно
Тщательно вымойте руки с мылом
Посадите человека
на хорошо освещенное место
Аккуратно осмотрите глаз, чтобы найти инородное тело. Оттяните нижнее веко вниз и попросите человека посмотреть вверх. Затем наоборот, оттяните верхнее веко и попросите посмотреть вниз.
Если инородное тело свободно располагается на поверхности глаза, попытайтесь удалить его, промыв глаз водой. Если удалить инородное тело не получается, обратитесь за медицинской помощью.
Слайд 58
Внимание!
Не пытайтесь удалить инородное тело, если оно проникло
в глазное яблоко.
Не пытайтесь удалить большое инородное тело, которое
мешает закрыть глаз.
Слайд 59
В каких случаях следует обратиться за медицинской помощью
при инородном теле в глазу?
Если вы не можете удалить
инородное тело самостоятельно
Если инородное тело проникло в глазное яблоко или поцарапало его
Если в результате попадания инородного тела в глаз резко ухудшается зрение
Если поврежденный глаз краснеет, появляется боль и чувство присутствия инородного тела в глазу даже после его удаления
Слайд 60
Первая помощь при инородном теле в носу
Не пытайтесь
удалить инородное тело пинцетом или каким-либо другим инструментом если
его невозможно хорошо захватить
Если инородное тело небольшого размера, не пытайтесь вдохнуть его. Наоборот, дышите через рот, пока инородное тело не будет удалено
В случае, когда инородное тело попало в нос, высморкайтесь аккуратно. Если инородное тело только в одной ноздре, то прежде чем сморкаться, закройте противоположную ноздрю
Если инородное тело эластичное и его хорошо видно, то постарайтесь удалить его с помощью пинцета.
В случае, когда вышеперечисленные методы не помогают удалить инородное тело из носа, обратитесь за медицинской помощью.
Слайд 61
Первая помощь при инородном теле в гортани
Если вы
вдохнули инородное тело, НЕМЕДЛЕННО ОБРАТИТЕСЬ ЗА
МЕДИЦИНСКОЙ ПОМОЩЬЮ. Пока не
приехала скорая помощь выполните несколько приемов по удалению инородного тела из гортани или верхних дыхательных путей.
Слайд 62
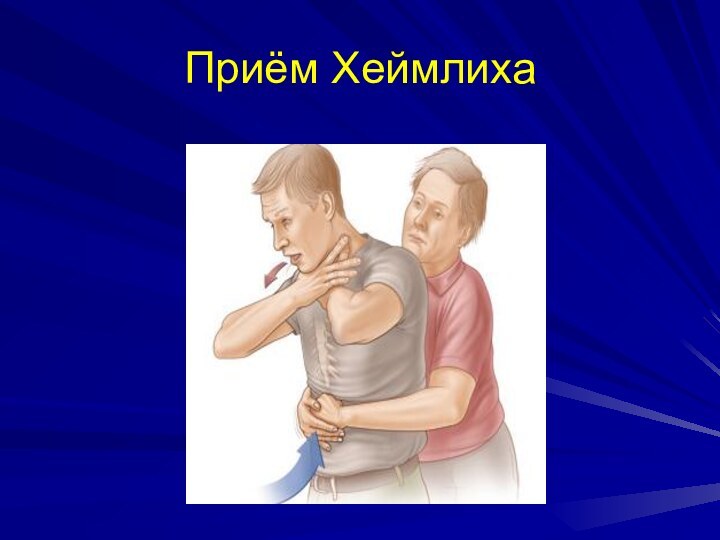
При вдыхании инородного тела поверните пострадавшего к себе
спиной и нанесите основанием ладони 5 ударов между лопаток.
Затем,
если инородное тело еще не удалено, выполните прием Хеймлиха: встаньте сзади пострадавшего и обхватите его обеими руками за талию, затем сожмите одну руку в кулак, а другой крепко захватите кулак. Затем прижмите кулак к животу и сделайте резкое движение внутрь и вверх. Повторите маневр Хеймлиха 5 раз.
Для удаления инородного тела из дыхательных путей у маленького ребенка: переверните ребенка на живот, лицом вниз, одним пальцем проверьте рот ребенка и извлеките инородные тела, оставшиеся во рту. Далее нанесите несколько ударов ладонью между лопаток ребенка. Если это не помогло и ребенок продолжает задыхаться, возьмите его за ноги и встряхните.
Слайд 64
В случае, когда вы находитесь одни дома и
вдохнули инородное тело, используйте маневр Хеймлиха на себе:
Сожмите одну
руку в кулак и положите себе на живот выше пупка.
Затем придерживая кулак другой рукой, упритесь кулаком к твердой поверхности (стол, скамейка).
Затем с силой упритесь животом на кулак. Повторите маневр Хеймлиха 5 раз.