Слайд 2
Нейромышечный блок (НМБ)
при оперативных
вмешательствах
Ежегодно
более 400 млн людей получают миорелаксанты для оптимизации условий
для проведения хирургических вмешательств и облегчения искусственной вентиляции1.
1. Grosse-Sundrup M, et al. BMJ 2012;345:e4934.
Слайд 3
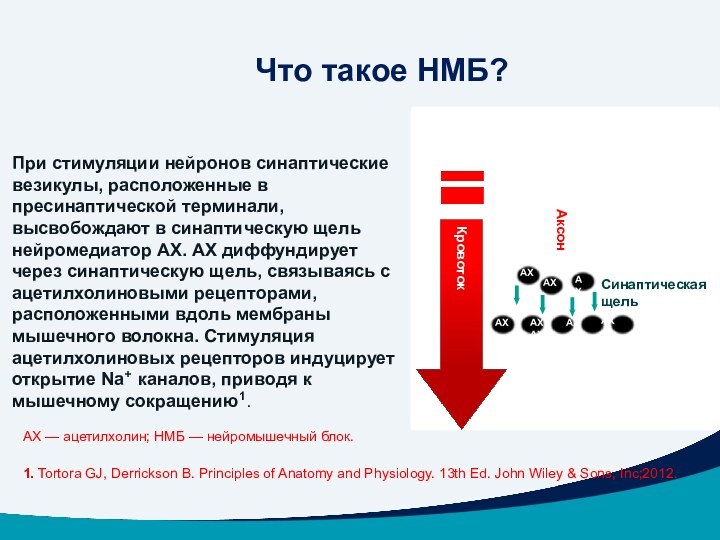
АХ — ацетилхолин; НМБ — нейромышечный блок.
1. Tortora
GJ, Derrickson B. Principles of Anatomy and Physiology. 13th
Ed. John Wiley & Sons, Inc;2012.
При стимуляции нейронов синаптические везикулы, расположенные в пресинаптической терминали, высвобождают в синаптическую щель нейромедиатор АХ. АХ диффундирует через синаптическую щель, связываясь с ацетилхолиновыми рецепторами, расположенными вдоль мембраны мышечного волокна. Стимуляция ацетилхолиновых рецепторов индуцирует открытие Na+ каналов, приводя к мышечному сокращению1.
Что такое НМБ?
АХ АХ АХ АХ
Мышечно е волокно
АХ
АХ
АХ
Синаптическая щель
АХ
Кровоток
Аксон
Слайд 4
АХ — ацетилхолин; НМБ — нейромышечный блок; МР
— миорелаксант.
1. Wilson J et al. Crit Care Nurse
2012;32:e1–9.
2. Harris A et al. The Internet Journal of Orthopedic Surgery 2007;7:2.
3. Padmaja D, Mantha S. Indian J Anaesth 2002;46:279–288.
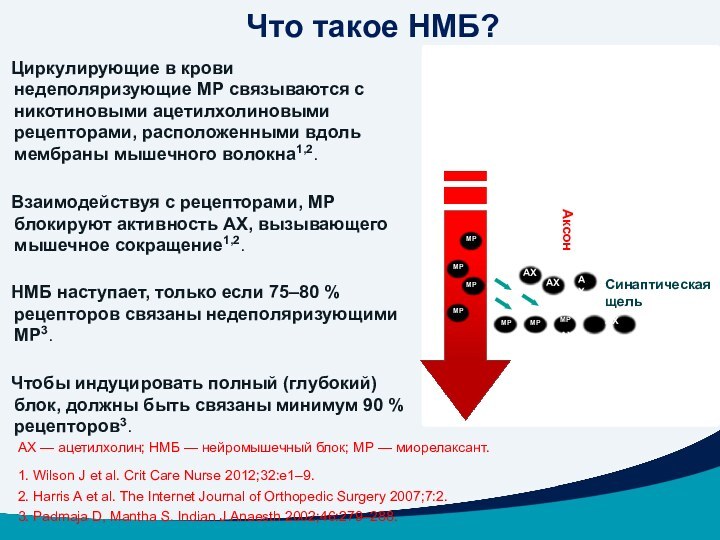
Циркулирующие в крови недеполяризующие МР связываются с никотиновыми ацетилхолиновыми рецепторами, расположенными вдоль мембраны мышечного волокна1,2.
Взаимодействуя с рецепторами, МР блокируют активность АХ, вызывающего мышечное сокращение1,2.
НМБ наступает, только если 75–80 % рецепторов связаны недеполяризующими МР3.
Чтобы индуцировать полный (глубокий) блок, должны быть связаны минимум 90 % рецепторов3.
Что такое НМБ?
АХ
АХ
АХ
МР
МР АХ
Синаптическая щель
АХ
Мышечно е волокно
Аксон
МР
МР
МР
МР
МР
.
Слайд 5
laparoscopic-surgery.html. Accessed March 7, 2014. 4. Chui P
et al. Anaesth
Глубокий НМБ в течении оперативного вмешательства позволяет:
❑
Облегчить интубацию трахеи1.
❑ Потенцировать расслабление скелетной
мускулатуры.
Обеспечить неподвижность пациента2.
Снизить риск развития кашля и реакции на эндотрахеальную трубку2; повреждения органов в результате неожиданного движения пациента2,3.
❑ Создавать пневмоперитонеум с низким давлением.
1. Mencke T et al. Anesthesiology. 2003;98:1049–1056.
2. Welliver M et al. Drug Des Devel Ther. 2008;2:49–59.
3. Nguyen JH et al. In: Wetter PA, ed. Prevention and Management of Laparoendoscopic Surgical Complications. 2nd ed. Society of Laparoendoscopic Surgeons; 2011:chap 15.
Управление НМБ позволяет достичь оптимальных хирургических условий, включая лапароскопические процедуры
Слайд 6
Потенциальные преимущества, связанные
с нейромышечным блоком
1. Mencke T
et al. Anesthesiology. 2011;364:1195–1206.
2. Schlaich N et al.
Acta Anaesthesiol Scand. 2000;44:720–726.
3. Chui PT et al. Anaesth Intensive Care. 1993;21:163–171.
4. King M. Anesthesiology. 2000;93:1392–1397.
Оптимизация условий для проведения интубации.1
Минимизация нежелательных движений2
Улучшение доступа к операционному полю путем создания пневмоперитонеума с низким давлением.3
Улучшение условий для проведения хирургических вмешательств.4
Слайд 7
Условия для интубации без НМБ
Условия для интубации с
НМБ
1. Mencke T, et al. Anesthesiology. 2003;98(5):1049–1056. 2. Lemmens
HJM, et al. BMC Anesthesiol. 2010;10(1):15. 3. Turner JM, In: MattaBF, et al. Textbook of Neuroanaesthesia and Critical Care. London, England: Greenwich Medical Media Ltd; 2000:171–179.
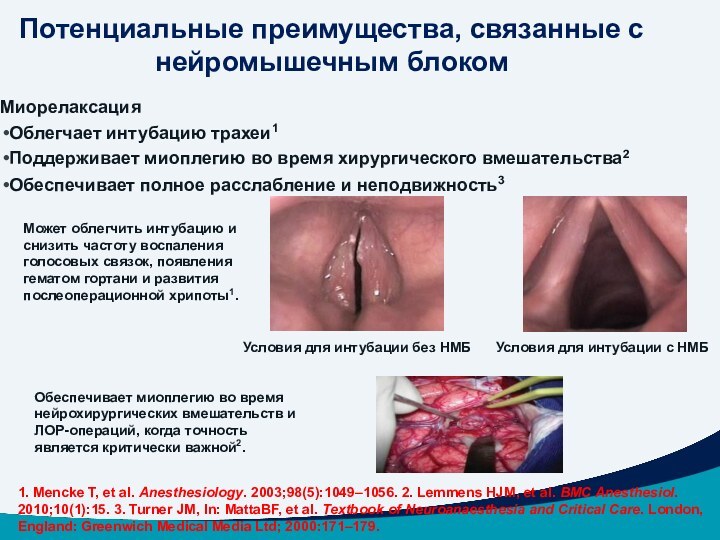
Обеспечивает миоплегию во время нейрохирургических вмешательств и
ЛОР-операций, когда точность является критически важной2.
Может облегчить интубацию и снизить частоту воспаления голосовых связок, появления гематом гортани и развития послеоперационной хрипоты1.
Миорелаксация
Облегчает интубацию трахеи1
Поддерживает миоплегию во время хирургического вмешательства2
Обеспечивает полное расслабление и неподвижность3
Потенциальные преимущества, связанные с нейромышечным блоком
Слайд 8
Улучшенный доступ и визуализация
при создании пневмоперитонеума
с низким давлением
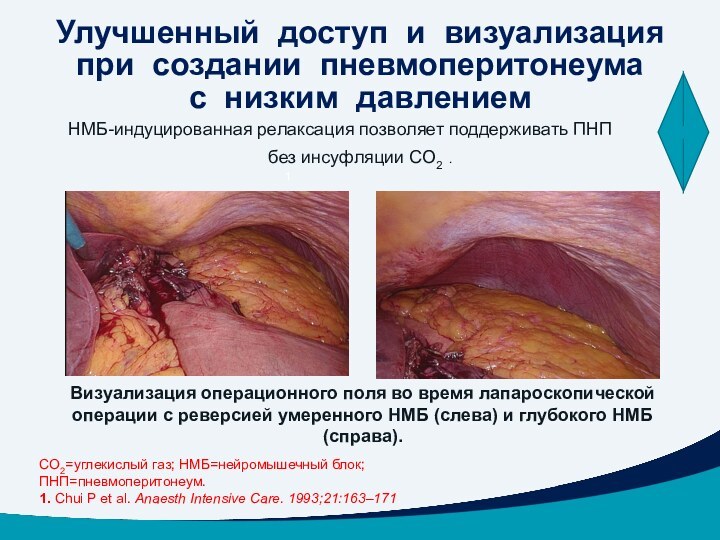
НМБ-индуцированная
релаксация позволяет поддерживать ПНП
без инсуфляции CO2 .
1
Визуализация операционного поля
во время лапароскопической операции с реверсией умеренного НМБ (слева) и глубокого НМБ (справа).
CO2=углекислый газ; НМБ=нейромышечный блок; ПНП=пневмоперитонеум.
1. Chui P et al. Anaesth Intensive Care. 1993;21:163–171.
Слайд 9
Глубина
нейромышечного
блока
Слайд 10
Список литературы:
1. King M et al. Anesthesiology 2000;93:1392–1397.
Достаточное
рабочее пространство.1
Миорелаксация, адекватная/соответствующая хирургическим условиям.2
Ожидания хирурга
2. Martini CH et
al. Br J Anaesth 2014;112:498–505.
Слайд 11
Точка зрения хирурга: можно ли достичь дополнительной миорелаксации
при более глубоком НМБ?
Чтобы обеспечить неподвижность пациента до конца
операции?
Чтобы минимизировать риски, вызванные движениями рук?
Точка зрения анестезиолога: как обеспечить максимальные комфорт и безопасность для пациента?
Как оптимизировать условия для проведения вентиляции?
Можно ли сократить время пребывания в палате пробуждения или ОРИТ?
Что думают хирург и анестезиолог при проведении лапароскопической процедуры
НМБ — нейромышечный блок; ОБ — операционный блок.
Слайд 12
НМБ — нейромышечный блок; TOF — четырехразрядная стимуляция

(отношение).
Дизайн исследования: рандомизированное контролируемое исследование по определению глубины НМБ,
обеспечивающей отличные условия для выполнения лапароскопической гистерэктомии. Пациентки (N=100) были рандомизированы для индуцирования неглубокого или глубокого НМБ во время лапароскопической гистерэктомии1.
Справочная литература:
Низкая доза рокурония → неглубокий НМБ 11 пациенток, 22 %
1. Dubois PE et al. Eur J Anaesthesiol 2014;31:1–7.
Высокая доза рокурония → глубокий НМБ 11 пациенток, 22 %
Низкая доза рокурония →
неглубокий НМБ 4 пациентки, 8 %
Высокая доза рокурония -глубокий НМБ 4 пациентки, 8%.
Недопустимо
Низкая доза рокурония →
неглубокий НМБ 14 пациенток, 28 %
Высокая доза рокурония → глубокий НМБ 0 пациенток
Методы1
Группа 1: неглубокий НМБ, индуцированный низкой интубационной дозой рокурония (0,45 мг/кг), с последующим спонтанным восстановлением или введением поддерживающей болюсной дозы 5 мг при недопустимых условиях для проведения хирургического вмешательства.
Группа 2: глубокий НМБ, индуцированный более высокой интубационной дозой рокурония (0,6 мг/кг), с последующим повторяемым введением 5 мг болюсно при TOF >2.
Экспозиция операционного поля оценивалась по 4- балльной шкале (1 = отлично; 2 = хорошо, но не оптимально; 3 = плохо, но допустимо; 4 = недопустимо и невозможно продолжать операцию).
Глубокий НМБ улучшает условия для проведения лапароскопических вмешательств1
Максимальная оценка
Отлично
Низкая доза рокурония → неглубокий НМБ 21 пациентка, 42 %
Плохо
Хорошо
Высокая доза рокурония
→ глубокий НМБ 34 пациентки, 68 %
Слайд 13
Реализация протокола Fast track/ERAS в хирургическом стационаре (роль
анестезиолога)
ERAS: Ускоренное восстановление после операции (Enhanced Recovery After Surgery)
Слайд 14
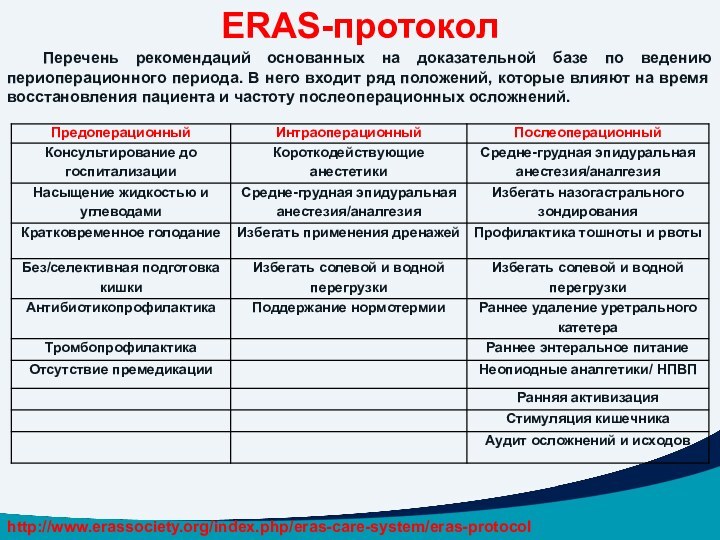
ERAS-протокол
Перечень рекомендаций основанных на доказательной базе по ведению
периоперационного периода. В него входит ряд положений, которые влияют
на время восстановления пациента и частоту послеоперационных осложнений.
http://www.erassociety.org/index.php/eras-care-system/eras-protocol
Слайд 15
Наибольшая опасность
Давление
— физическая величина, равная отношению
силы к площади поверхности приложения этой силы
Лапароскопическая хирургия
- основа Fast track
Слайд 16
Преимущества низкого давления пневмоперитониума
В группе низкого давления (7
mm Hg) по сравнению с группой стандартного давления (12
mm Hg):
• Интенсивность послеоперационной боли ниже на 22,2%
• Интенсивность френикус-синдрома ниже в 2,1 раза
• Достоверно лучшее (p<0,01) качество жизни
Surg. Endosc. (2003) 17: 533-538 DOI: 10. 1007/s 00464-002-9121-2
Обзор 15 исследований (n=690) В группах низкого давления:
• Меньше интенсивность послеоперационной боли
• Меньшая частота френикус-синдрома
• Меньше потребность в аналгетиках
Gurusamy KS, Samraj K, Davidson BR. Low pressure versus standard pressure pneumoperitoneum in laparoscopic cholecystectomy.Cochrane Database of Systematic Reviews 2009, Issue 2. Art. No.: CD006930. DOI: 10.1002/14651858.CD006930.pub2.
Слайд 17
Что может сделать анестезиолог для снижения внутрибрюшного давления

при лапароскопии?
Рекомендации ERAS при гастрэктомии «Для обеспечения оптимального доступа,
особенно в лапароскопической хирургии необходима глубокая НМБ».
Рекомендации ERAS по ведению больных в плановой хирургии прямой кишки/тазовых органов «Адекватная миорелаксация требуется при обширной внутритазовой резекции, особенно при лапароскопиях».
Рекомендации ERAS по ведению больных в плановой хирургии толстой кишки «Поддержание глубокого НМБ во время операции облегчает визуализацию и хирургический доступ».
Anesth Analg. 2015 Jan;120(1):51-8. doi: 10.1213/ANE.0000000000000471. Laparoscopic surgery and muscle relaxants: is deep block helpful? Kopman AF1, Naguib M.
Acta Anaesthesiol Scand. 2015 Feb 13. doi: 10.1111/aas.12491. [Epub ahead of print] Deep neuromuscular block reduces intra-abdominal pressure requirements during laparoscopic cholecystectomy: a prospective observational study. VAN Wijk RM1, Watts RW, Ledowski T, Trochsler M, Moran JL, Arenas GW.

Вес3
Аномалии никотиновых рецепторов4
Патологии натриевых или кальциевых каналов4
Индивидуальные особенности пациентов могут приводить к непредсказуемым началу и продолжительности действия МР, а также времени реверсии НМБ.1–5
Одновременное применение других препаратов может влиять на развитие и продолжительность НМБ. У пациентов с заболеваниями печени и/или желчевыводящих путей, а также почечной недостаточностью наблюдалась пролонгация действия МР. Состояния, связанные с пролонгированным временем циркуляции, включая заболевания сердечно-сосудистой системы, преклонный возраст и отечные состояния, приводящие к увеличению объема распределения, могут замедлять наступление действия препаратов. Продолжительность действия также может быть пролонгированной из-за сниженного плазменного клиренса. У пациентов с нейромышечными нарушениями или полиомиелитом в анамнезе ответ на миорелаксанты может существенно отличаться. Во время хирургических вмешательств в условиях гипотермии действие миорелаксантов усиливается, а его продолжительность увеличивается. У пациентов с ожирением может наблюдаться пролонгированное действие и отсроченная спонтанная реверсия НМБ при расчете доз в соответствии с фактической массой тела. Также известно, что у пациентов с ожогами развивается устойчивость к недеполяризующим миорелаксантам. Серьезные нарушения электролитного баланса, изменение рН крови и дегидратация должны по возможности корректироваться.
1. Xiaobo F et al. Braz J Med Biol Res. 2012;45:676–680. 2. Arain S et al. Acta Anaesthesiol Scand. 2005;49:312–315.
3. Fujimoto M et al. Can J Anaesth. 2013;60:552–556. 4. Martyn A et al. Anaesthesia. 2009;64(Suppl 1):1–9.
5. Claudius C et al. Anaesthesia. 2009;64(Suppl 1):10–21.
Слайд 19
aОстрые респираторные осложнения (послеоперационная дыхательная недостаточность, обструкция дыхательных

путей), неприятные симптомы мышечной слабости у пациента после пробуждения,
большее время пребывания в ПП, отсрочка экстубации трахеи. Пролонгированный НМБ в ПП связан с повышенным риском развития выраженных послеоперационных бронхолегочных осложнений1.
bДанные по МР средней продолжительности действия. В 72 % случаев МР длительного действия демонстрируют TOF <0,92. cУ очень небольшого количества пациентов (1–3 %) развиваются клинически значимые реакции, которые можно объяснить неадекватным восстановлением нейромышечной проводимости1.
НМБ — нейромышечный блок; ПП — послеоперационная палата; ПОК — послеоперационная остаточная кураризация; TOF — четырехразрядная стимуляция.
1. Murphy GS, Brull SJ. Anesth Analg 2010;111:120–128.
Риски, связанные с остаточным НМБ или ПОК
пациентов демонстрируют
TOF-отношение <0,9 →ПОК (по данным мета- анализа)1,2,b,c
40%
Остаточный блок — это основной и частый фактор риска развития послеоперационных осложнений (обобщеноa):1
Послеоперационная дыхательная недостаточность, приводящая к гипоксии1.
Фарингеальная обструкция, нарушения глотания1.
Критические респираторные осложнения в ПП1.
Слайд 21
Актуальные вопросы мономиорелаксации
Комбинированная миоплегия:
Недеполяризующий миорелаксант – прекураризация малыми
дозами
Сукцинилхолин – для интубации трахеи
Недеполяризующий миорелаксант – для поддержания
миоплегии.
Быстрая индукция миоплегии
Короткая продолжительность действия сукцинилхолина
Отрицательные эффекты сукцинилхолина
Мономиоплегия:
Недеполяризующий миорелаксант –
для интубации трахеи и
поддержания миоплегии.
«Медленная» индукция миоплегии
Продолжительная миоплегия
Отсутствие отрицательных эффектов сукцинилхолина
Ситуация в настоящее время
Слайд 22
Почему используют сукцинилхолин?
Быстрота наступления эффекта и кратковременность действия
Низкая
цена
Практика
Привычка
Боязнь продолжительного действия и побочных эффектов недеполяризующих миорелаксантов в
случае невозможности проведения интубации
Слайд 23
Отрицательные эффекты сукцинилхолина:
Мышечные фасцикуляции
Послеоперационная миалгия
Гиперкалиемия
Повышение ВГД, ВЧД и
ВЖД
Кардиоваскулярные расстройства
Анафилактические реакции
Злокачественная гипертермия
Использование сукцинилхолина
для интубации трахеи
Sparr HJ. Anästhesist 2002; 51: 565-567
Gronert GA. Anesthesiology 1975; 43: 89-99
Слайд 24
Использование сукцинилхолина в других странах
Германиия:
«Применение сукцинилхолина рекомендуется ограничить
и использовать для интубации только в критических ситуациях»
«Не рекомендуется
использовать сукцинилхолин при обычных интубациях»
Великобритания:
Нет официальных рекомендаций по использованию сукцинилхолина.
Основная причина низкой частоты использования сукцинилхолина для
интубации:«если нет необходимости в быстрой последовательной индукции и нет потенциальных проблем с дыхательными путями, то интубируют на других миорелаксантах и не используют сукцинилхолин, тем самым избегая его побочных эффектов»
Слайд 25
Мономиорелаксация – это использование одного миорелаксанта для интубации
и поддержания миоплегии на всем протяжении анестезии
Слайд 26
Преимущества мономиорелаксации
Меньшая медикаментозная нагрузка
Меньший риск взаимодействия с
другими препаратами и перекрестной аллергии
Более простой режим назначения
Более управляемая
миорелаксация
Экономичность
Слайд 27
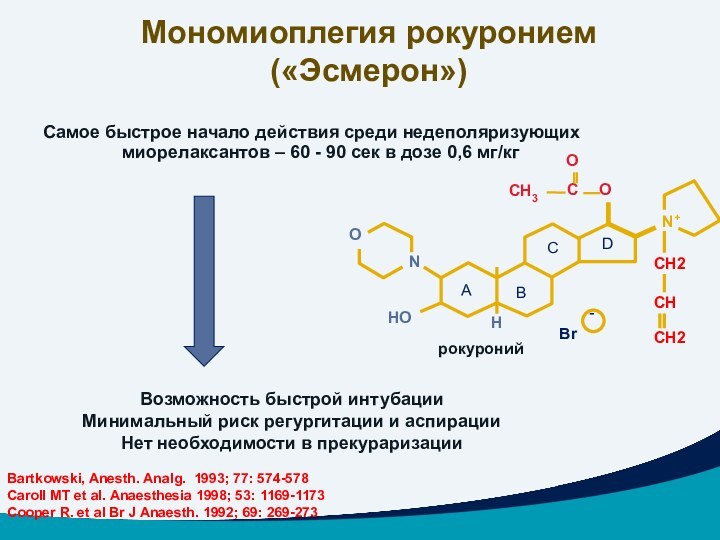
Самое быстрое начало действия среди недеполяризующих миорелаксантов –
60 - 90 сек в дозе 0,6 мг/кг
Возможность быстрой
интубации
Минимальный риск регургитации и аспирации
Нет необходимости в прекураризации
Мономиоплегия рокуронием («Эсмерон»)
Bartkowski, Anesth. Analg. 1993; 77: 574-578
Caroll MT et al. Anaesthesia 1998; 53: 1169-1173
Cooper R. et al Br J Anaesth. 1992; 69: 269-273
Слайд 28
Краткое описание профиля действия
Недеполяризующий миорелаксант из группы аминостероидов
(раствор, готовый для применения, во флаконах).
Быстрое начало действия: при
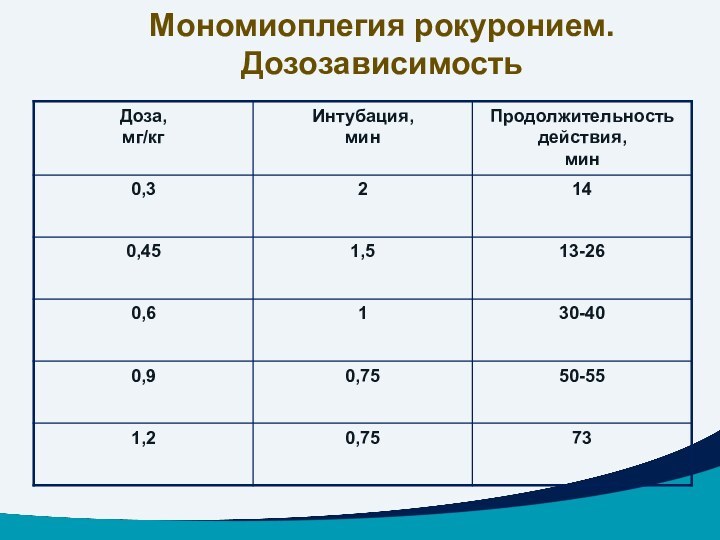
стандартной интубационной дозе 0,6 мг/кг интубация может быть выполнена через 60 – 90 секунд (30-40 секунд при «быстрой последовательной индукции» удвоенной дозой). Введение интубационной дозы в течение 5 секунд.
Средняя продолжительность действия: при стандартной интубационной дозе 0,6 мг/кг – 30-40 мин.
Дозозависимый эффект – продолжительность действия зависит от выбранной дозы.
Минимальное влияние на параметры сердечно-сосудистой системы и высвобождение гистамина.
Отсутствие активных метаболитов.
Booij LHDJ. Anaesthesia 1991; 46: 341-3; Cornet JP. Eur J Anaesthesiol 1994; 11: 78-81
Broek L van den. J Clin Anesth 1994; 6: 288-96; Levy JH. Interface 1992; 39-41
Слайд 29
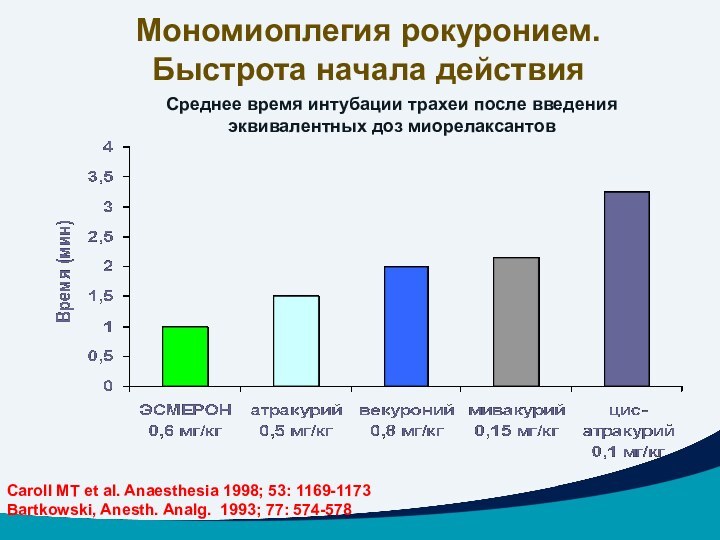
Среднее время интубации трахеи после введения эквивалентных доз
миорелаксантов
Caroll MT et al. Anaesthesia 1998; 53: 1169-1173
Bartkowski, Anesth.
Analg. 1993; 77: 574-578
Мономиоплегия рокуронием.
Быстрота начала действия
Слайд 30
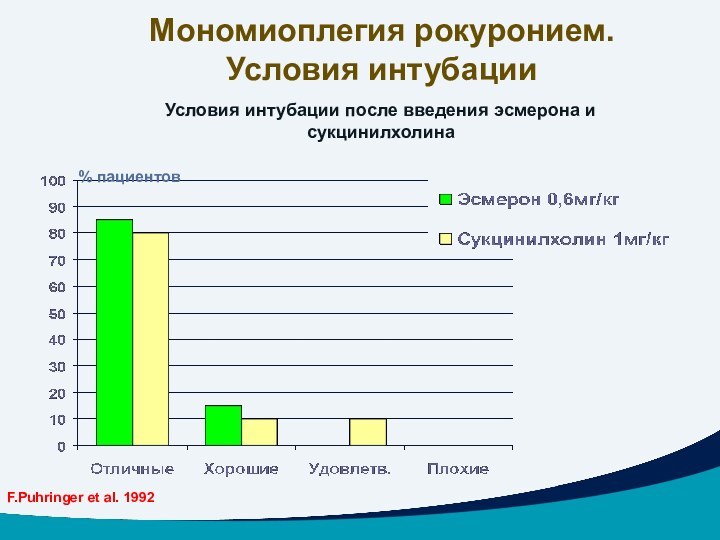
Условия интубации после введения эсмерона и сукцинилхолина
% пациентов
F.Puhringer
et al. 1992
Мономиоплегия рокуронием.
Условия интубации
Слайд 31
Мономиоплегия рокуронием. Дозозависимость
Слайд 32
Время (мин)
0
Глубина нейромышечного блока (%)
25
90
100
Начальная доза
0,6 мг/кг
20
60
40
90
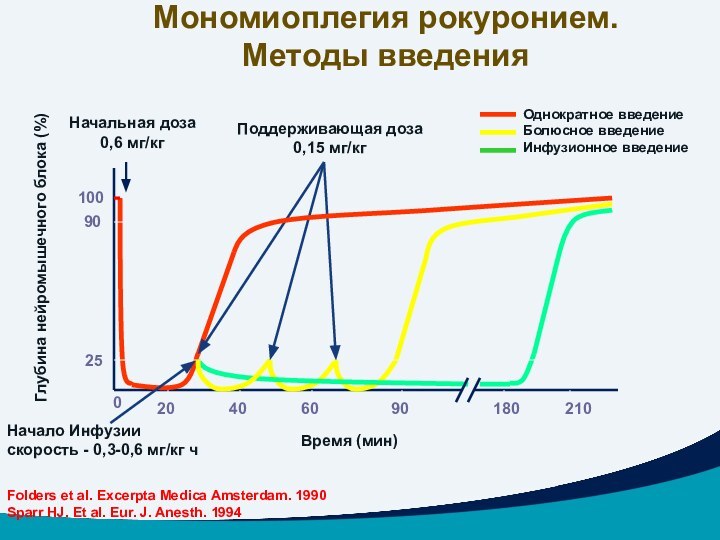
Однократное
введение
Болюсное введение
Инфузионное введение
Начало Инфузии
скорость - 0,3-0,6 мг/кг ч
Поддерживающая доза
0,15 мг/кг
180
210
Конец
инфузии
Folders et al. Excerpta Medica Amsterdam. 1990
Sparr HJ. Et al. Eur. J. Anesth. 1994
Мономиоплегия рокуронием.
Методы введения
Слайд 33
100
80
60
40
20
0
20
40
60
Van den Broek L et al. Eur J
Anaesthesiol 1994
Контроль амплитуды мышечного
сокращения (%)
Время (мин)
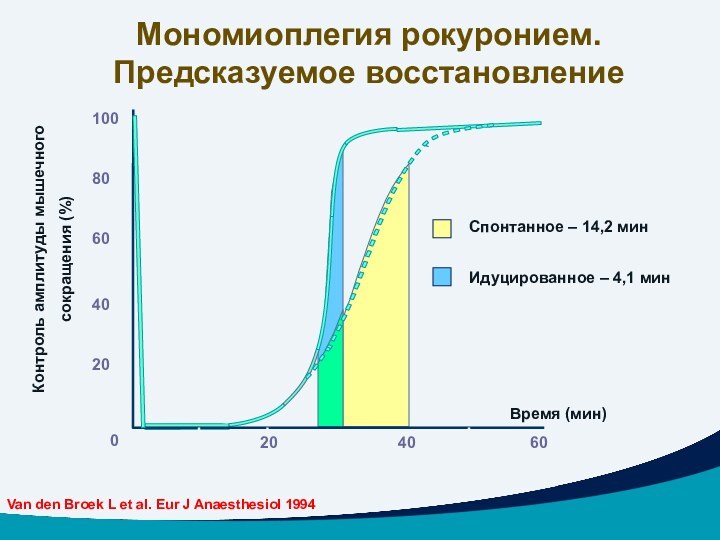
Спонтанное – 14,2
мин
Идуцированное – 4,1 мин
Мономиоплегия рокуронием. Предсказуемое восстановление
Слайд 34
Остаточный блок может приводить к отсрочке выписки пациента
из ПИТ
Спонтанная реверсия НМБ непредсказуема.
Пациенты демонстрировали различную скорость спонтанной
реверсии НМБ.
aВремя от инъекции одной интубационной дозы до достижения восстановления амплитуды ответа в 25 % от контрольного1.
1. Merck Sharp & Dohme Limited. Esmeron 10 mg EU Summary of Product Characteristics. electronic Medicines Compendium (eMC); 2014.
2. Merck Sharp & Dohme Limited. Norcuron 10 mg UK Summary of Product Characteristics. electronic Medicines Compendium (eMC); 2011.
30–40
Рокуроний1,a
45 60 75
Минуты
15 30
90
Продолжительность клинического действия при введении дозы 0,6 мг/кг взрослым пациентам.
Векуроний2,a
45
Минуты
15
30
60
75
90
24–60
Продолжительность клинического действия при введении доз 0,08–0,1 мг/кг взрослым пациентам.
Реверсия НМБ
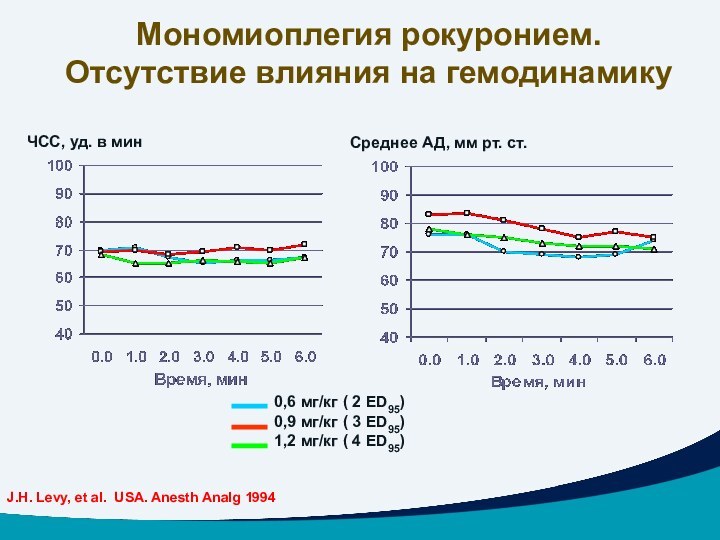
( 2 ED95)
0,9
мг/кг ( 3 ED95)
1,2 мг/кг ( 4 ED95)
J.H. Levy, et al. USA. Anesth Analg 1994
ЧСС, уд. в мин
Среднее АД, мм рт. ст.
Мономиоплегия рокуронием. Отсутствие влияния на гемодинамику
Слайд 36
ЭСМЕРОН
Атракуриум
Мивакуриум
Тубокурарин
Время (мин)
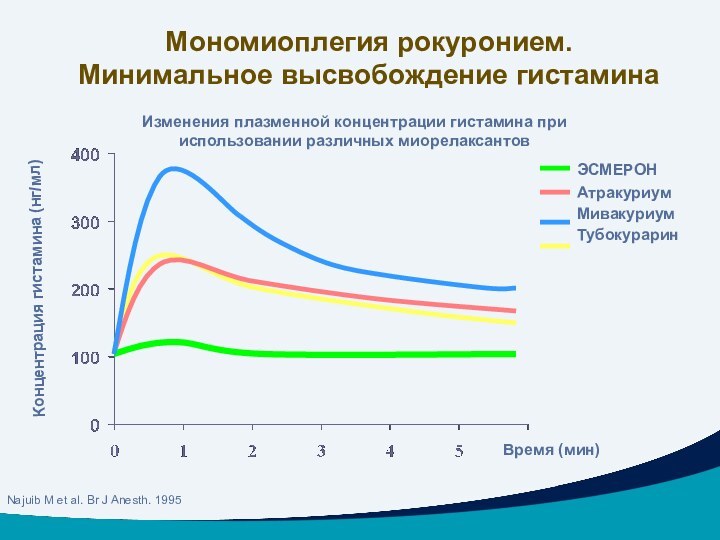
Концентрация гистамина (нг/мл)
Изменения плазменной концентрации гистамина при
использовании различных миорелаксантов
Najuib M et al. Br J Anesth.
1995
Мономиоплегия рокуронием.
Минимальное высвобождение гистамина
Слайд 37
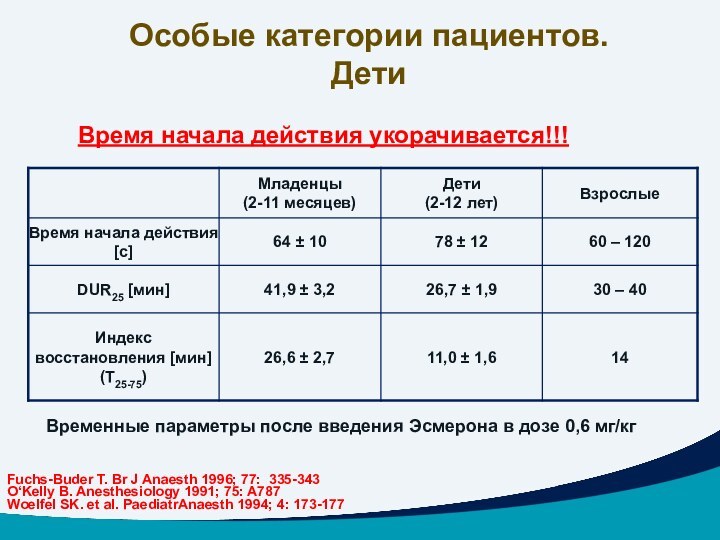
Особые категории пациентов.
Дети
Временные параметры после введения Эсмерона в
дозе 0,6 мг/кг
Fuchs-Buder T. Br J Anaesth 1996;
77: 335-343
O‘Kelly B. Anesthesiology 1991; 75: A787
Woelfel SK. et al. PaediatrAnaesth 1994; 4: 173-177
Время начала действия укорачивается!!!
Слайд 38
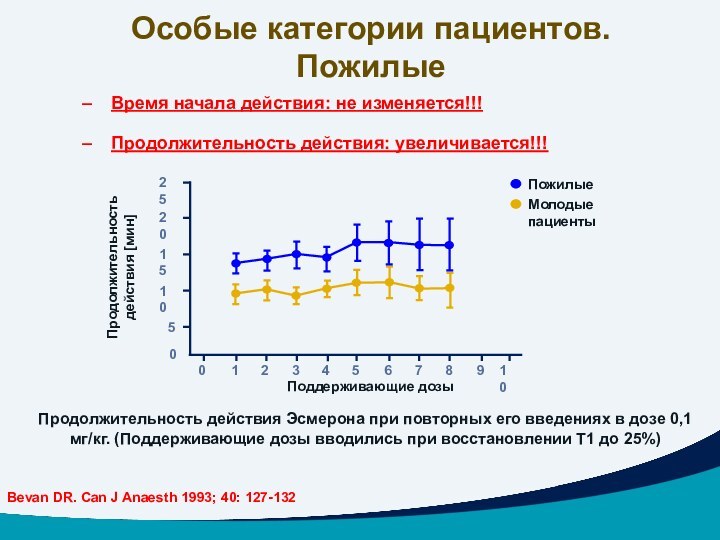
Особые категории пациентов.
Пожилые
Время начала действия: не изменяется!!!
Продолжительность
действия: увеличивается!!!
Продолжительность действия Эсмерона при повторных его введениях в
дозе 0,1 мг/кг. (Поддерживающие дозы вводились при восстановлении T1 до 25%)
Bevan DR. Can J Anaesth 1993; 40: 127-132
Слайд 39
1. Lemmens HJM et al. BMC Anesthesiol. 2010;10(1):15.
2. Meretoja OA. Paediatr Anaesth. 2010;20(7):591–604.
3. Tammisto T,
et al. Anesth Analg. 1995;80(3):543–547.
4. Rossiter JD, et al. Eye (Lond). 2006;20(1):55–58.
5. Ogunnaike BO, et al. Anesth Analg. 2002;95(6):1793–1805.
6. Harris AM, et al. Internet J Orthop Surg. 2007;7(2).
7. Caldwell JE. J Crit Care. 2009;24(1):21–28.
Краткосрочные вмешательства, допускающие быструю реверсию4,7:
Хирургия века
Непродолжительные офтальмологические вмешательства
Хирургическая биопсия
Нейрохирургия1,2
Открытая абдоминальная хирургия1–3
Офтальмологические вмешательства2,4
Лапароскопия2,5
Ортопедические вмешательства2,6
Вмешательства, которые могут завершиться раньше запланированного
Вмешательства, при которых требуется расслабление мышц и неподвижность:
ЛОР1,2
Миорелаксация: значение при проведении
некоторых типов вмешательств
Слайд 40
НМБ — нейромышечный блок; МР — миорелаксант; САМР
— селективный антидот миорелаксантов.
aОпределено как TOF-отношение ≥0,9.
Список литературы:
1.
Bridion® Summary of Product Characteristics 2014.
2. 2. Welliver M. Drug Des Devel Ther 2008;2:49–59.
Брайдан® — инновационный селективный антидот миорелаксантов (САМР)1,2
Модифицированный гамма-циклодекстрин надежно инкапсулирует молекулы миорелаксантов рокурония и векурония1,2.
Это снижает количество молекул МР, доступных для блокирования никотиновых рецепторов в нейромышечном соединении1,2.
Результат — реверсия НМБ, индуцированного рокуронием или векуронием!!!1,a
Что такое «Брайдан»
(сугаммадекс натрия)?
Слайд 41
НМБ — нейромышечный блок.
Список литературы:
1. Geldner G et
al. Anaesthesia 2012;67:991–998.
2. Blobner M et al. Eur
J Anaesthesiol 2010;27:874–881.
3. Jones RK et al. Anesthesiol 2008;109:816–824.
Брайдан®: более быстрая реверсия умеренного и глубокого НМБ в сравнении с неостигмином1–3.
Более ранняя экстубация трахеи в группе Брайдана® в сравнении с группой неостигмина1.
Достижение более глубокого НМБ во время операции с возможностью быстрой и предсказуемой реверсии в конце хирургического вмешательства позволяет улучшить визуализацию операционного поля и доступ к нему1.
Брайдан®: быстрая реверсия
даже глубокого НМБ
Слайд 42
aРеверсия от повторного появления второго ответа (T2). bРеверсия

до достижения отношения TOF=0,9.
cНа основе данных, полученных от 48
пациентов, получивших сугаммадекс, и 48 пациентов, получивших неостигмин1.
Дизайн: многоцентровое рандомизированное исследование эффективности сугаммадекса (2 мг/кг) и неостигмина (50 μг/кг) + гликопирролат (10 μг/кг) в отношении реверсии умеренного НМБ, индуцированного рокуронием. Оба препарата вводились при повторном появлении Т2. Первичная конечная точка: время от введения сугаммадекса или неостигмина до достижения отношения TOF=0,9 в популяции с назначенным лечением (ITT), включающей всех пациентов, получивших сугаммадекс или неостигмин + гликопирролат и прошедших ≥1 анализ эффективности (48 пациентов в группе)1.
Брайдан®: реверсия умеренной релаксации
Умеренный блокa
Неостигмин 50 μг/кг +гликопирролат (10 μк/кг)(n=45)
Среднее время реверсии индуцированного рокуронием НМБb
(первичная конечная точка)1,c.
Среднее (95 % ДИ): 18,6 мин (14,2–24,4)1.
Среднее (95 % ДИ): 18,6 мин (14,2–24,4)1.
Пациентов, достигших полной реверсии в течение 5 мин. У 98 % пациентов реверсия умеренного НМБ происходит
в течение 101 мин1.
Разная скорость реверсии НМБ1.
18,5 мин
1 1%
Брайдан
2 мг/кг (n=47)
Среднее время реверсии индуцированного рокуронием
НМБ (первичная конечная
b
точка)1,c.
Среднее (95 % ДИ): 1,5 мин (1,3–1,6)1. Пациентов достигших полной реверсии умеренного НМБ в течении 5 мин1
1,4 мин
98%
Предсказуемая реверсия НМБ1.
Слайд 43
Брайдан®: реверсия глубокой релаксации
Глубокий блокa
Неостигмин 70 μг/кг +

гликопирролат (14 μг/кг) (n=37)
Брайдан
4 мг/кг (n=37)
49,0
мин
Среднее время реверсии индуцированного
рокуронием глубокого
НМБb (первичная конечная точка)1,c.
Межквартильный размах 35,7–65,61.
0%
реверсии глубокого НМБb в течение
5 мин1.
Разная скорость реверсии НМБ1. Предсказуемая реверсия НМБ1.
aРеверсия от появления сокращений PTC=1–2. bВосстановление нейромышечной функции до достижения отношения TOF=0,91. cНа основе расчетных данных; 37 пациентов в группе1.
Дизайн: многоцентровое рандомизированное исследование фазы III по оценке эффективности и безопасности препаратов сугаммадекс и неостигмин + гликопирролат в отношении реверсии глубокого НМБ, индуцированного рокуронием. Пациенты рандомизированы для введения сугаммадекса (4 мг/кг) или неостигмина (70 μг/кг) + 14 μг/кг гликопирролата; оба препарата вводились при повторном появлении сокращений PTC=1–2. Первичная конечная точка: время от введения сугаммадекса или неостигмина до достижения отношения TOF=0,9 в популяции ITT, получивших сугаммадекс или неостигмин и прошедших ≥1 анализ эффективности (37 пациентов в группе)1.
1. Jones RK, et al. Anesthesiology. 2008;109(5):816–824.
Среднее время реверсии индуцированного рокуронием глубокого НМБb (первичная конечная
точка)1,c.
Межквартильный размах 2,1–4,11.
97%
пациентов достигли полной реверсии глубокого НМБb в течение 5 мин1.
2,7мин
Слайд 44
Брайдан® — предсказуемая полная и быстрая реверсия НМБ
любой глубины1,2.
Брайдан® — возможность применения у пациентов с ожирением,
заболеваниями легких, а также пожилых пациентов; высокий потенциал использования при лапароскопических и открытых абдоминальных вмешательствах, а также ЛОР-операциях3–6.
Брайдан®: оптимизация управления НМБ
ЛОР — ухо, горло, нос; НМБ — нейромышечный блок.
Список литературы:
1. Blobner M et al. Eur J Anaesthesiol 2010;27(10):874–881.
2. Jones RK et al. Anesthesiology 2008;109(5):816–824.
3. Welliver M et al. Drug Des Devel Ther 2008;2:49–59.
4. Lemmens HJM et al. BMC Anesthesiol 2010;10(1):15.
5. Meretoja OA. Paediatr Anaesth 2010;20(7):591–604.
Слайд 45
Брайдан обеспечивает предсказуемое, полное и быстрое восстановление после
миорелаксации всех уровней1–4.
Брайдан предназначен для5:
реверсии индуцированной рокуронием или векуронием
миорелаксации у взрослых5;
стандартной реверсии индуцированной рокуронием и векуронием миорелаксации у детей и подростков (2–17 лет)5.
Брайдан®: оптимизация управления НМБ
1. Jones RK, et al. Anesthesiology. 2008;109(5):816–824.
2. Blobner M et al. Eur J Anaesthesiol. 2010;27(10):874–881.
3. Sabo D, et al. J Anesth Clin Res. 2011;2(6):140.
4. Geldner G, et al. Anaesthesia.2012;67(9):991–998.
5. BRIDION SPC. March 2014.
Слайд 46
В ходе наблюдательного когортного исследования по сравнению показателей

общих больничных затрат и продолжительности пребывания пациентов с послеоперационными
осложнениями и без них больничные затраты на одного прооперированного пациента с легочными осложнениями были в 12 раз выше1.
Дизайн исследования: наблюдательное когортное исследование с участием 1008 пациентов, включенных в национальную программу по улучшению качества хирургической помощи на протяжении 1 года, для расчета больничных затрат, связанных с развитием послеоперационных осложнений. Результаты указывают на то, что частота развития незначительных (6,3 %, 64 события) и критических (6,6 %, 67 событий) осложнений была сходной. Средние больничные затраты были ниже при обслуживании пациентов без осложнений (4487 долларов США) в сравнении с пациентами с незначительными (14 094 долларов США) и критическими (28 356 долларов США) осложнениями. С поправкой на различия в данных пациентов критические осложнения были связаны с увеличением затрат на 11 626 долларов США (95 % ДИ, 9419–13 832 долларов США; P<0,001).1
Послеоперационное восстановление – важный фактор, определяющий финансовые и медицинские затраты стационара
1. Dimick JB, et al. H J Am Coll Surg. 2004;199(4):531–537.
Слайд 47
Брайдан®: ключевая информация по безопасности
Противопоказания: повышенная чувствительность к

любому из компонентов; беременность; дети до 2-х лет; тяжёлая
почечная и/или печеночная недостаточность (клиренс креатинина < 30 мл/мин); период кормления грудью.
Повторное введение сугаммадекса:
В исключительных ситуациях при рекураризации рекомендуемая повторная доза сугаммадекса составляет 4 мг/кг. После введения повторной дозы сугаммадекса необходимо осуществлять мониторинг нейромышечной проводимости до момента полного восстановления нейромышечной функции.
Повторное введение рокурония бромида или векурония бромида после введения сугаммадекса: Через 24 ч. Если после введения БРАЙДАНа в течение 24 необходимо снова развитие нейромышечного блока, то рекомендуется использовать нестероидные миорелаксанты вместо рокурония или векурония.
Особые указания:
У детей и подростков (от 2 до 17 лет) БРАЙДАН® рекомендован к применению только для устранения неглубокого нейромышечного блока, вызванного рокуронием.
На настоящий момент нет данных по применению БРАЙДАНа у пациентов, получающих рокуроний или векуроний в условиях ОИТ.
Лекарственные взаимодействия:
В ходе клинических исследований не было выявлено случаев лекарственных взаимодействий БРАЙДАНА с другими препаратами. Данные доклинических исследований дают возможность предположить, что клинически значимое лекарственное взаимодействие маловероятно, за возможным исключением торемифена, флуклоксациллина, фузидовой кислоты и гормональных контрацептивов.
Слайд 48
Побочные эффекты:
Дисгевзия (металлический или горький привкус), осложнения при

проведении анестезии (появление двигательной активности, кашля, гримасничанья). В ряде
случаев было отмечено непреднамеренное восстановление сознания во время проведения анестезии. Однако связь с введением БРАЙДАНА была расценена как маловероятная. У нескольких человек после применения БРАЙДАНА наблюдались реакции, подобные аллергическим (покраснения, эритематозная сыпь). При ведении пациентов с осложнениями со стороны легких в анамнезе врач всегда должен помнить о возможности развития бронхоспазма (в клинических исследованиях по применению БРАЙДАНА бронхоспазм отмечался у 2х пациентов с легочными осложнениями в анамнезе, причинно-следственная связь не была полностью исключена)
Результаты исследований, проведенных с участием добровольцев, выявили невыраженную (17-22%) и кратковременную (‹30 мин) пролонгацию протромбинового/активированного частичного тромбопластинового времени после введения БРАЙДАНа. Однако клинические исследования продемонстрировали отсутствие клинически значимого влияния на частоту пери- и постоперационных кровотечений при введении БРАЙДАНа с или без сопутствующего применения антикоагулянтов. Поскольку в исследованиях, выполненных в условиях in vitro, было отмечено наличие фармакодинамического взаимодействия БРАЙДАНа с антикоагулянтами, необходимо соблюдать осторожность при введении БРАЙДАНа пациентам, получающим антикоагуляционную терапию в связи с уже имеющимся сопутствующим заболеванием. Данное фармакодинамическое взаимодействие не является клинически значимым для пациентов, получающих стандартную послеоперационную профилактическую терапию антикоагулянтами.
Брайдан®: ключевая информация по безопасности (продолжение)
Слайд 49
МОНИТОРИНГ
НЕЙРОМЫШЕЧНОЙ
ПРОВОДИМОСТИ
Слайд 50
Целесообразность мониторинга
Поскольку чувствительность к релаксантам значительно отличается, следует

проводить мониторинг нервно-мышечной передачи у всех больных, получающих релаксанты
среднего или длительного действия. Кроме того, стимуляция периферического нерва позволяет оценить миорелаксацию при быстрой последовательной индукции, а также при продолжительной инфузии миорелаксантов короткого действия.
Дж. Эдвард Морган-мл.,Мэгид . Михаил, Майкл Дж. Марри. Клиническая анестезиология 4-е издание Кн. 1. Стр. 171-172. 2013г.
«По моему мнению, практика, основанная на доказательствах, подсказывает, что врачи должны всегда количественно оценивать степень восстановления нейромышечной передачи с помощью объективного мониторинга»
Viby-Mogensen: Postoperative residual curarization and evidens-based anesthesia Br J Anesth. 84:301, 2000.
Монитор нейро-мышечной передачи 1 на пациенто-место в операционной, манипуляционной, диагностическом кабинете.
ПРИКАЗ от 15 ноября 2012 г. N 919н ОБ УТВЕРЖДЕНИИ ПОРЯДКА ОКАЗАНИЯ МЕДИЦИНСКОЙ ПОМОЩИ ВЗРОСЛОМУ НАСЕЛЕНИЮ ПО ПРОФИЛЮ "АНЕСТЕЗИОЛОГИЯ И РЕАНИМАТОЛОГИЯ" Приложение N 6 п/п 8.
Слайд 51
Принципы стимуляции периферических нервов
1. Электрическая стимуляция должна быть
на 20-25% больше, чем необходимо для максимального ответа (сокращения
всех иннервируемых мышечных волокон).
2. Импульс передается через поверхностные одноразовые электроды с серебром 7-11 мм в диаметре (детские), возможно использование подкожных игольчатых электродов.
3. В анестезиологической практике наиболее популярна стимуляция локтевого нерва, но иногда используют малоберцовый, лицевой, задний большеберцовый и др. (результат, полученный на одной мышце не может быть автоматически экстраполирован на другие.
4. Для обеспечения точности измерений импульсы должны быть монофазными, длительностью 0,2-0,3 секунды, безопасными - с постоянной силой тока, а не напряжения (питание от батарей), должен быть обеспечен подогрев или контроль температуры.
«Анестезия» Р. Миллер 7 изд. Под ред. Ronald D. Miller, md Перевод с англ. Под общей редакцией К. М. Лебединского. 2015. T. 2 Cтр. 1626-1629.
Слайд 52
Паттерны стимуляции
Для оценки нейромышечной функции наиболее часто применяют
следующие виды стимуляции:
1. Одиночная (single-twitch, ST). Применяется редко, в
основном при индукции анестезии.
2.Тетаническая стимуляция (ТЕТ). Применяется редко, используется для оценки остаточного блока, но очень болезнена у пациентов в сознании и может вызвать продолжительное восстановление стимулируемой мышцы, не отражая состояние других мышечных групп.
3. Посттетанический счет (POST TETANIC COUNT, РТС).
Применяется при отдельных операциях (например, в офтальмологии и микрохирургии), когда должна быть исключена даже минимальная мышечная активность больного.
4. Стимуляция двойной вспышкой (DOUBLE-BURST, DBS). Используют для исключения остаточного нейромышечного блока.
Слайд 53
Паттерны стимуляции (продолжение)
5. Четырехразрядная стимуляция (TOF, TRAIN-0F-F0UR). Серия

из 4 последовательных импульсов частотой 2 ГЦ в течение
2 сек. Соотношение мышечных ответов на первый и четвертый импульс серии – чувствительный индикатор действия недеполяризующих релаксантов. Отсутствие четвертого ответа соответствует 75% нервно-мышечной блокаде, отсутствие третьего- 80% и отсутствие второго- 90% (100% здесь- максимальная нервно-мышечная блокада). Таким образом глубину блока можно определить напрямую при стимуляции при неизвестном предоперационном состоянии. TOF менее болезненна и не влияет на степень нейромышечной блокады1–3.
1. Ali HH,Utting JE, Gray C: Quantitative assessment of residual antidepolarizing block( part III). Br J Anaesth 43:478,1971.
2. Дж. Эдвард Морган-мл.,Мэгид. Михаил, Майкл Дж. Марри. Клиническая анестезиология 4-е издание Кн. 1. Стр. 173-175. 2013г.
3. «Анестезия» Р. Миллер 7 изд. Под ред. Ronald D. Miller, md Перевод с англ. Под общей редакцией К. М. Лебединского. 2015. T. 2 Cтр. 1626-1627.
Слайд 54
Принцип работы монитора TOF-Watch (Organon, подразделение Schering-Plough corp.)
Регистрация
ответа на стимуляцию методом акселеромиографии. В основе второй закон
Ньютона (Сила равна массе, умноженной на ускорение. Если масса постоянна, ускорение прямо пропорционально силе. Поэтому после стимуляции нерва можно измерить ускорение движения пальца). Используется пьезоэлектрическая керамическая пластина с электродами с обеих сторон. Воздействие силы на электрод генерирует электрическое напряжение, пропорциональное ускорению электрода. При стимуляции локтевого нерва фиксированный на большом пальце датчик отображает электрический сигнал, который образуется при движении пальца. Прибор также позволяет измерить РТС, ST, DBS, ТЕТ и локализовать периферические нервы при проводниковой анестезии.
Слайд 55
Недеполяризующий нейромышечный блок
После введения недеполяризующего миорелаксанта в
дозе достаточной для интубации трахеи можно заметить четыре фазы
нейромышечного блока:
1. Интенсивный нейромышечный блок. Развивается в течение 3-6 минут, отсутствуют ответы на любой вид стимуляции («период без ответа»). Длительность зависит от препарата, дозы и индивидуальных особенностей пациента.
2. Глубокий нейромышечный блок. Отсутствие ответов на TOF-стимуляцию и наличием РТС больше 1.
3. Умеренный (хирургический) блок. Начинается с первого ответа на TOF-стимуляцию, что соответствует 90-95% степени нейромышечной блокады. Наличие 1-2 ответов обычно отражает достаточную для большинства хирургических вмешательств релаксацию. При поверхностной анестезии, однако, пациент может двигаться, давиться или кашлять.
Слайд 56
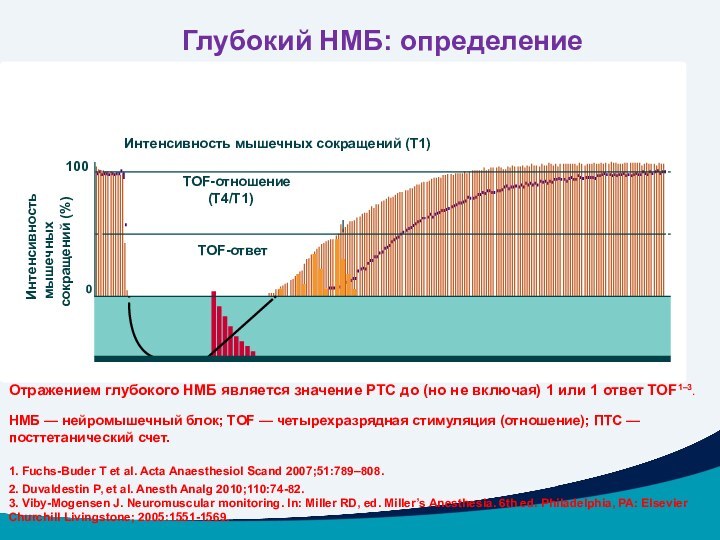
Отражением глубокого НМБ является значение PTC до (но
не включая) 1 или 1 ответ TOF1–3.
НМБ — нейромышечный
блок; TOF — четырехразрядная стимуляция (отношение); ПTC — посттетанический счет.
1. Fuchs-Buder T et al. Acta Anaesthesiol Scand 2007;51:789–808.
2. Duvaldestin P, et al. Anesth Analg 2010;110:74-82.
3. Viby-Mogensen J. Neuromuscular monitoring. In: Miller RD, ed. Miller’s Anesthesia. 6th ed. Philadelphia, PA: Elsevier Churchill Livingstone; 2005:1551-1569.
Глубокий НМБ: определение
0
100
Интенсивность мышечных
сокращений (%)
TOF-отношение (T4/T1)
TOF-ответ
Интенсивность мышечных сокращений (Т1)
Слайд 57
Недеполяризующий нейромышечный блок (продолжение)
4. Восстановление. Соответствует появлению
4 ответа на TOF-стимуляцию. Ранее считалось, что соотношение от
0,7 до 0,75 отражает адекватное восстановление нейромышечной функции. Однако сейчас полагают, что измеренное соотношение TOF должно превышать 0,8 или даже 0,9 для того, чтобы исключить клинически значимую остаточную миорелаксацию, которая снижает чувствительность хеморецепторов к гипоксии, вызывает легочные осложнения, провоцирует функциональную недостаточность глоточных мышц, мышц верхней части пищевода и предрасполагает к регургитации и аспирации желудочного содержимого.
«Анестезия» Р. Миллер 7 изд. Под ред. Ronald D. Miller, md Перевод с англ. Под общей редакцией К. М. Лебединского. 2015. T. 2 Cтр. 1626-1627.
Слайд 58
В ходе одного анализа пациенты, нуждающиеся в повторной
интубации и внеплановом переводе в палату интенсивной терапии, демонстрировали
риск развития летального исхода в больнице, более чем в 90 раз превышающий показатели пациентов, не нуждающихся в интубации6.
1. Murphy GS, et al. Anesth Analg. 1997;102(5A):3–8.
2. Murphy GS, Brull SJ. Anesth Analg. 2010;111(1):120–128.
3. Eriksson LI, et al. Anesthesiology.1997;87(5):1035–1043.
4. Kopman AF, et al. Anesthesiology. 1997;86(4):765–771.
5. Berg H, et al. Acta Anaesthesiol Scand. 1997;41(9):1095–1103.
6. Grosse-Sundrup M, et al. BMJ 2012;345:e6329.
Нарушения функций глотки и пищевода2,3
Неадекватная реверсия НМБ и риск развития послеоперационных респираторных осложнений
Осложнения, связанные с остаточным НМБ
Отношение TOF
Гипоксемия и обструкция верхних дыхательных путей1
Местные и системные послеоперационные осложнения2,4,5