- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Хронические гепатиты. Циррозы печени
Содержание
- 2. Хронический гепатит Хронический гепатит — полиэтиологический
- 3. Этиология и патогенез.Самая частая причина хронического гепатита
- 4. Хронический персистирующий гепатит характеризуется слабым иммунным ответом
- 5. Обследование пациентов с хроническим гепатитом.Обязательные лабораторные исследования.Однократно:
- 8. Цирроз печениЦирроз печени (ЦП) — хроническое полиэтиологическое
- 9. Вид печени при циррозе
- 10. ЭтиологияВирусный гепатит является причиной развития вирусного цирроза
- 11. Международная классификация болезней (МКБ-10).1. Фиброз и цирроз
- 13. Клиническая картинаУ 20% пациентов ЦП протекает латентно
- 14. Осмотр: исхудание вплоть до истощения; атрофия мускулатуры,
- 15. .У пациентов с ЦП происходят нарушения и
- 16. Течение ЦП хроническое, прогрессирующее, с обострениями и
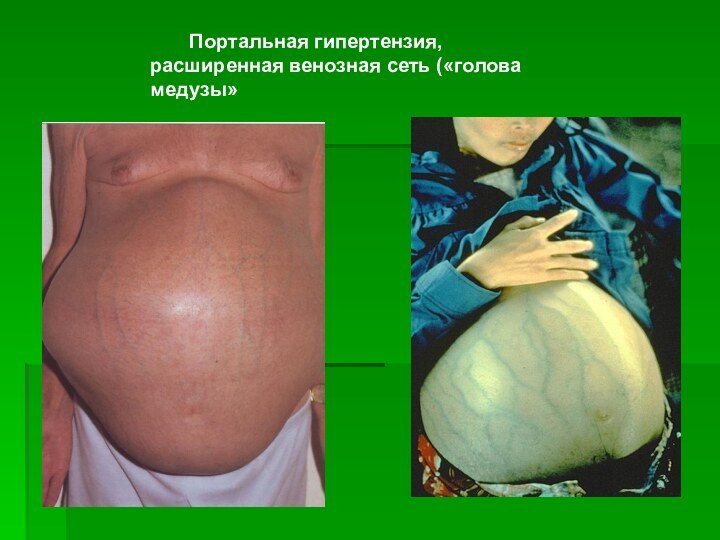
- 18. Портальная гипертензия, расширенная венозная сеть («голова медузы»
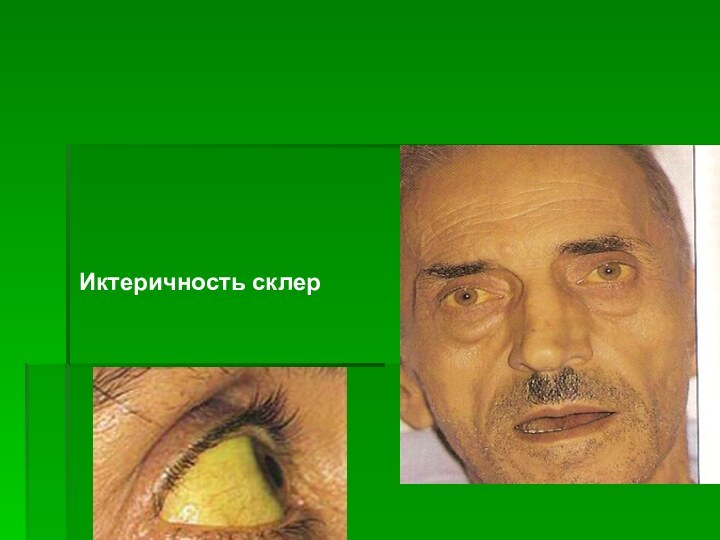
- 19. Иктеричность склер
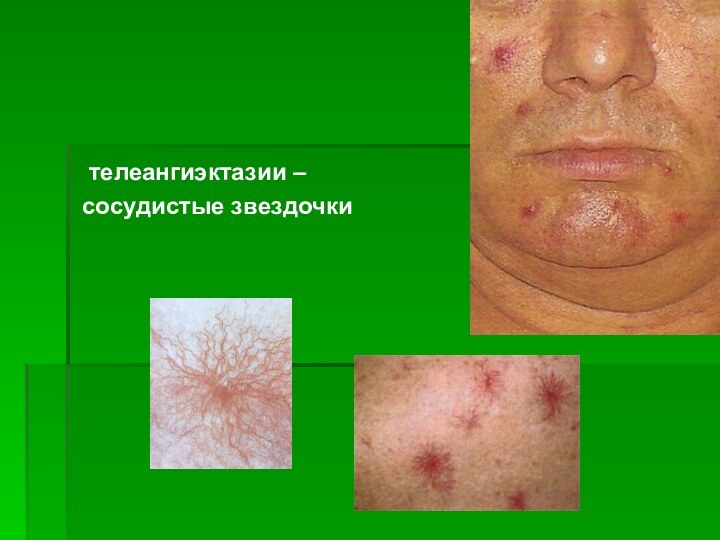
- 20. телеангиэктазии – сосудистые звездочки
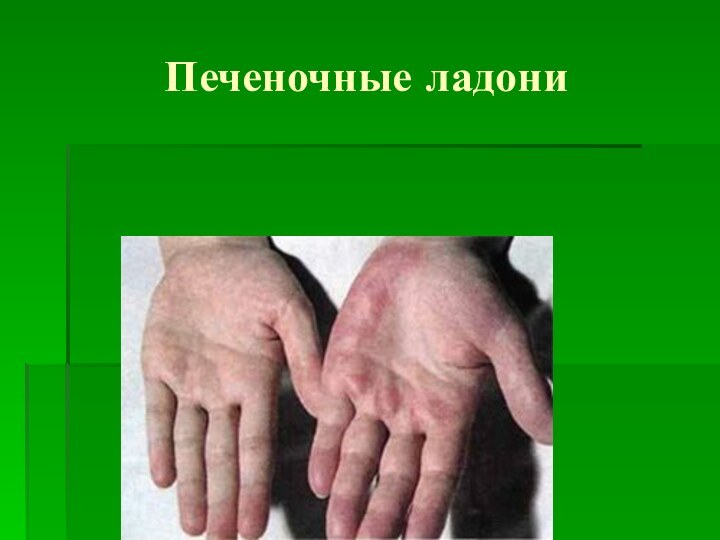
- 21. Печеночные ладони
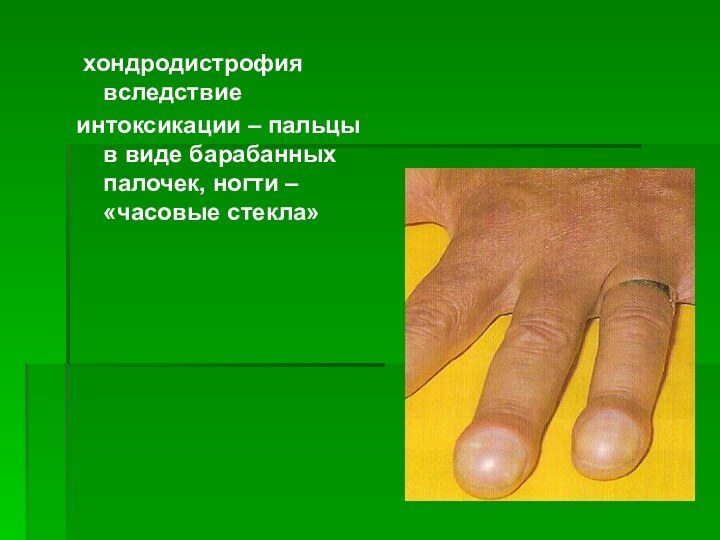
- 22. хондродистрофия вследствие интоксикации – пальцы в виде барабанных палочек, ногти – «часовые стекла»
- 23. Белые ногти
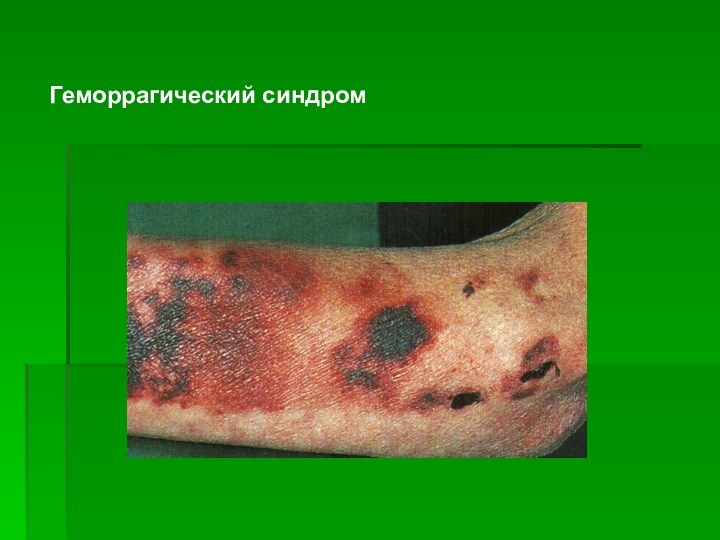
- 24. Геморрагический синдром
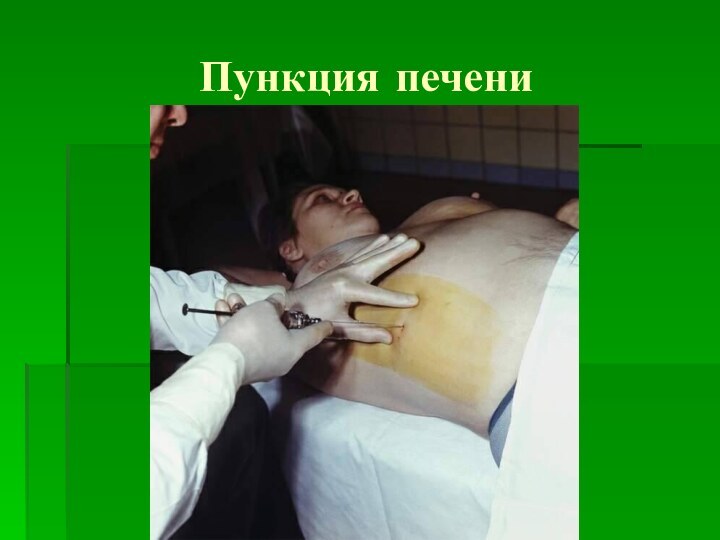
- 26. Пункция печени
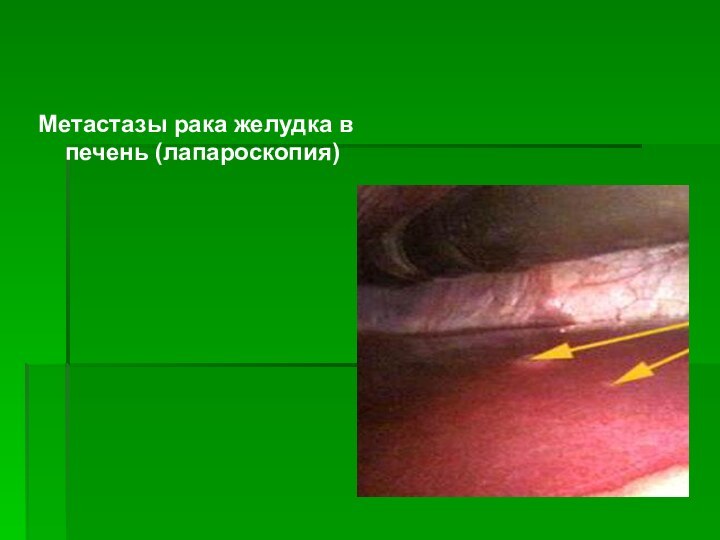
- 27. Метастазы рака желудка в печень (лапароскопия)
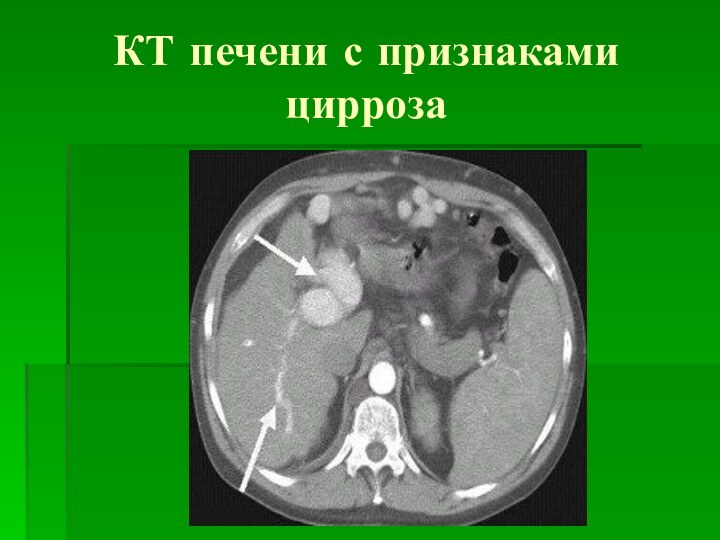
- 28. КТ печени с признаками цирроза
- 29. Скачать презентацию
- 30. Похожие презентации
Хронический гепатит Хронический гепатит — полиэтиологический диффузный воспалительный процесс в печени, продолжающийся более 6 месяцев и не сопровождающийся нарушением архитектоники печени (дольковой структуры).



















Слайд 2
Хронический гепатит
Хронический гепатит — полиэтиологический диффузный воспалительный процесс
Слайд 3
Этиология и патогенез.
Самая частая причина хронического гепатита —
перенесенный острый вирусный гепатит. Перенесенный острый вирусный гепатит В
— одна из наиболее частых разновидностей хронического гепатита (в 5—10% случаев).Основные пути передачи вируса В: парентеральный (различные инъекции, особенно внутривенные гемотрансфузии), половой и от матери к плоду.
Хронический вирусный гепатит В может трансформироваться в цирроз печени, на фоне которого может развиться рак печени. Антитела к вирусу В остаются в крови от 1—5 лет и более.
Слайд 4 Хронический персистирующий гепатит характеризуется слабым иммунным ответом организма
на антигены вируса гепатита В:
При хроническом активном гепатите имеют
место условия для развития иммуновоспалительного процесса в печени, развиваются некрозы печеночной ткани. Вирус гепатита С часто приводит к развитию хронического гепатита, который может трансформироваться в цирроз печени и рак. Переход в 50—80% случаев.
Пути передачи вируса гепатита С: парентеральный, половой и от матери к плоду (через плаценту).
Злоупотребление алкоголем — одна из важнейших причин гепатита. Аутоиммунные реакции в патогенезе аутоиммунного гепатита
Некоторые лекарственные средства могут вызывать хронический лекарственный гепатит.
Слайд 5
Обследование пациентов с хроническим гепатитом.
Обязательные лабораторные исследования.
Однократно: БАК:
содержание холестерина, амилазы; группа и резус-фактор крови; копроцитограмма; кал
на скрытую кровь; гистологическое исследование биоптата; цитологическое исследование биоптата; вирусные маркеры (HBs, Aq, HbeAq, антитела к вирусам гепатита В, С, А).Двукратно: OAK (+ ретикулоциты, тромбоциты); БАК: общий белок, белковые фракции, АсАТ, АлАТ, ЩФ; ОАМ; иммуноглобулины крови.
Обязательные инструментальные исследования.
Однократно: УЗИ печени, желчного пузыря, поджелудочной железы, селезенки; БАК: мочевая кислота, медь, калий, натрий, ферритин; антитела к гладкой мускулатуре, митахондриям, нуклеарным телам (если отрицательные реакции на антитела к вирусам); медь мочи; парацетамол и другие токсические вещества в крови по показаниям; коагулограмма; ЭФГДС; чрезкожная биопсия печени; эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ); компьютерная томография.
Консультации специалистов по показаниям: окулиста, уролога, гинеколога, хирурга.
Слайд 6 Клиническая
картина хронического гепатита
Жалобы пациентов на общую слабость, утомляемость, повышенную
температуру тела (до 37,5°С), похудание, тяжести и боли в правом подреберье после еды, ощущение горечи во рту, вздутие живота, неустойчивый стул. При осмотре: желтушность кожи и склер (не всегда), похудание, сухость кожи, при высокой степени активности процесса — геморрагические явления (носовые кровотечения, геморрагические высыпания на кожи). Можно обнаружить на коже «сосудистые звездочки». Возможен кожный зуд. Ладони розового цвета — «печеночные» ладони.
При высокой степени активности гепатита появляется асцит, что чаще всего указывает на развитие цирроза печени.
Объективное обследование выявляет гепатомегалию разной степени выраженности.
У большинства пациентов хронический гепатит С протекает малосимптомно или даже бессимптомно (латентно).
Однако, в 25% случаев развивается цирроз печени. Учитывая малосимптомное течение и сход в цирроз печени, вирус С называют «ласковым убийцей».
Слайд 7
ДМИ:
OAK: анемия, лимфопения, увеличение СОЭ.
БАК: гипербилирубинемия, гипоальбуминемия, повышение содержания аминотрансфераз, щелочной фосфатазы.
Иммунологический анализ крови: снижение количества и функции Т-лимфоцитов – супрессоров, обнаружение циркулирующих иммунных комплексов.
Определяется сывороточные маркеры вирусов
Пункционная биопсия обнаруживает участки некроза паренхимы печени.
Инструментальные данные:
Радиоизотопная гепатография — нарушение секретно-экскреторной функции печени.
УЗИ и сканирование — диффузное увеличение печени.
Слайд 8
Цирроз печени
Цирроз печени (ЦП) — хроническое полиэтиологическое диффузное
прогрессирующее заболевание печени, характеризующееся значительным уменьшением количества функционирующих гепатоцитов,
нарастающим фиброзом, перестройкой нормальной структуры паренхимы и развитием в последующем печеночной недостаточности и портальной гипертензии.
Слайд 10
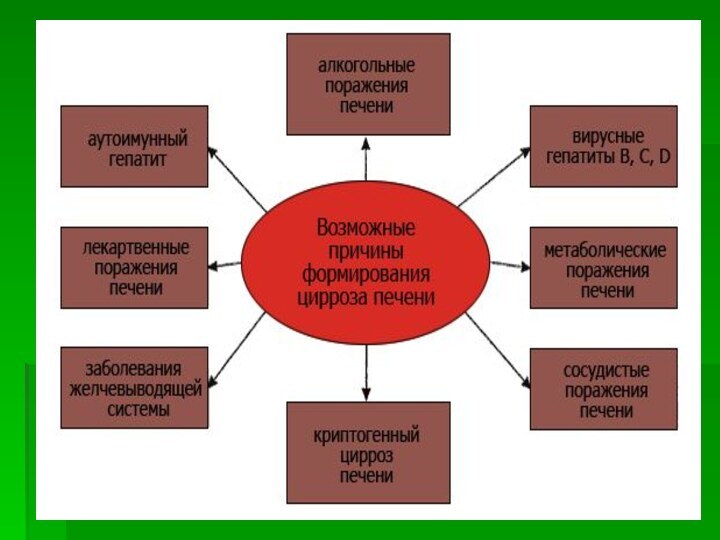
Этиология
Вирусный гепатит является причиной развития вирусного цирроза печени.
Алкогольный
цирроз печени. В 50% случаев хроническая алкогольная интоксикация является
причиной развития ЦП. Заболевание обычно развивается через 10—15 лет после начала злоупотребления алкоголем.Билиарный ЦП развивается вследствие длительного нарушения оттока желчи
Криптогенный ЦП — неизвестной этиологии. Сюда относятся первичный билиарный ЦП и др.
Длительный венозный застой в печени способствует развитию ЦП. Венозный застой чаще всего обусловлен сердечной недостаточностью (кардиальный цирроз печени).
Слайд 11
Международная классификация болезней (МКБ-10).
1. Фиброз и цирроз печени.
2.
Первичный билиарный ЦП неуточненный.
3. Портальная гипертензия (с осложнениями).
4. Алкогольный
ЦП.
Слайд 13
Клиническая картина
У 20% пациентов ЦП протекает латентно и
выявляется случайно во время обследования по поводу какого-то другого
заболевания. У 20% пациентов диагноз ЦП устанавливается лишь после смерти.Жалобы пациентов: боли в области правого подреберья и в подложечной области, усиливающиеся после еды (острой, жирной пищи), физической нагрузки.
тошнота, иногда рвота (возможна кровавая рвота при кровотечении из расширенных вен пищевода);
чувство горечи и сухости во рту;
кожный зуд (при холестазе и накоплении в крови желчных кислот);
утомляемость, раздражительность; похудание;
половая слабость (у мужчин), нарушение менструального цикла (у женщин).
Слайд 14 Осмотр: исхудание вплоть до истощения; атрофия мускулатуры, снижение
мышечного тонуса и силы; сухая, желтушно-бледная кожа.
Желтуха в поздних стадиях. Желтуха появляется вначале на склерах, нижней поверхности языка, нёбе, на лице, ладонях, подошвах, на всей коже. Желтуха может быть разного оттенка. пальцы в виде «барабанных палочек» с гиперемией кожи у ногтевых лунок;
расширение вен брюшной стенки вследствие затруднения кроватока в печени (из за фиброза).
Выявление малых признаков ЦП:
«сосудистые звездочки» на коже верхней половины туловища — телеангиоэктазии — в виде паучков;
эритема ладоней — ярко-красная окраска теплых ладоней, иногда стоп («печеночные» ладони):
лакированный, отечный не обложенный язык брусничного красного цвета; красная окраска слизистой оболочки полости рта;
гинекомастия у мужчин;
в выраженных случаях характерно появление асцита могут появляться и отеки нижних конечностей,
явления геморрагического диатеза (нарушается функция печени — уменьшается вы работка фактора свертывания крови).
Слайд 15
.
У пациентов с ЦП происходят нарушения и в
эндокринной системе: повышается содержание сахара в крови, развивается сахарный
диабет, нарушается функциональное состояние половых желез, снижается количество состояния надпочечников, нарушается функциональное состояние ЦНС, которое проявляется симптомами токсической энцефалопатии: астенизация, нарушение сна, снижение памяти, головные боли, дрожание пальцев рук, апатия.Слайд 16 Течение ЦП хроническое, прогрессирующее, с обострениями и ремиссиями
энцефалопатия с развитием печеночной комы;
профузные кровотечения из расширенных вен пищевода;
кровотечения из варикозно расширенной нижней геморроидальной вены; тромбоз воротной вены;
вторичная бактериальная инфекция (пневмония, сепсис, перитонит); прогрессирующая печеночно-почечная недостаточность; трансформация ЦП в цирроз-рак.
Слайд 17
Алкогольный цирроз печени.
Развивается
у 1/3 лиц, страдающих алкоголизмом, в срок от 5 до 20 лет.Характерными для алкогольного ЦП являются следующие клинико-лабораторные особенности: анамнестические данные на длительное злоупотребление алкоголем; характерный «облик алкоголика» — одутловатое лицо с покрасневшей кожей, мелкими телеангиоэктазиями, багровым носом, тремор рук, век, языка; отечные цианотичные веки, выпуклые глаза с инъецированными склерами, эйфоричная манера поведения,
прекращение приема алкоголя приводит к ремиссии или стабилизации патологического процесса в печени.
При продолжении приема алкоголя ЦП неуклонно прогрессирует.
Слайд 22
хондродистрофия вследствие
интоксикации – пальцы в виде
барабанных палочек, ногти – «часовые стекла»
Слайд 25
Лабораторные данные.
OAK: признаки анемии, увеличение СОЭ.
ОАМ: протеинурия, билирубинемия, отсутствие уробилина.
Анализ кала на стеркобилин — слабо положительный или отрицательный. БАК: гипербилирубинемия (за счет конъюгированной фракции). Увеличивается содержание ЩФ, меди, холестерина. Уменьшение железа. Повышается активность аминотрансфераз, диспротенемия.
Иммунологический анализ крови: снижено общее количество Т-лимфоцитов и Т-лимфитов-супрессоров, повышение количества ЦИК, увеличено содержание JqM, qA, JqI.
Инструментальные данные.
УЗИ печени и желчевыводящих путей: увеличение печени крупных желчных протоков; УЗИ селезенки: спленомегалия;
ФЭГДС — варикозно расширенные вены;
Пункционная биопсия печени.
Радиоизотопная гепатография с бенгальской розой, меченой J131 — резкое нарушение экскреторной функции печени;
инфузионная холангиография.