Слайд 2
Количество больных анемией – 1,9 млрд. (27,9%) человек
(ВОЗ, 2010);
Каждый год в РФ регистрируется около 1 млн.
360 тыс. случаев анемии;
Ежегодный темп прироста анемий составляет 6,6%;
За последние 15 лет частота анемий у взрослого населения возросла в 2,5 раза;
У пожилых распространенность анемий составляет 10-12% и увеличивается с возрастом, приближаясь к 50%;
У госпитализированных больных анемия отмечается в 20%.
… и в жизни
Слайд 3
АНЕМИЯ – это клинико-гематологический синдром, который характеризуется уменьшением
содержания гемоглобина и числа эритроцитов в единице объема крови.
Анемия может быть как самостоятельным заболеванием, так и симптомом других заболеваний.
!
Слайд 4
Заболевания ассоциированные с анемией
Злокачественные новообразования
Инфекции
Коллагенозы
Ревматоидный артрит
Почечная недостаточность
Гипотиреоз
Хроническая сердечная
недостаточность
Сахарный диабет
Острая и хроническая кровопотеря
Нарушение всасывания
Повышенная потребность
Алиментарная недостаточность
Лимфопролиферативные заболевания
Гемолиз
Печеночная
недостаточность
Болезни кожи
Слайд 5
КРИТЕРИИ АНЕМИИ (ВОЗ):
для мужчин:
уровень гемоглобина
г/л
Слайд 6
СТЕПЕНЬ ТЯЖЕСТИ АНЕМИИ
Лёгкая степень
Hb 110 –
90 г/л
Средняя степень
Hb 90 – 70 г/л
Тяжелая степень
Hb < 70 г/л
Слайд 7
Клиническая картина анемии
1. Анемический синдром
2. Синдром гемолиза
3. Синдром
неэффективного эритропоэза
4. Синдром дизэритропоэза
5. Синдром сидеропении
6. Синдром гиперспленизма
7. Синдром
перегрузки железом
Слайд 8
Анемический синдром
Проявления зависят от тяжести анемии и скорости
ее развития
Слабость и утомляемость
Снижение и извращение аппетита
Одышка, сердцебиение
Головокружение
Шум в
ушах, мелькание «мушек»
Обмороки
Утяжеление приступов стенокардии
Слайд 10
Синдром гемолиза
ПРИЧИНЫ: дефекты оболочки эритроцитов, деструкция антителами, внутриклеточная
деструкция, неиммунное повреждение
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ: желтушное окрашивание склер,
кожи, тёмная моча, увеличение печени и селезенки
ЛАБОРАТОРНЫЕ АНАЛИЗЫ: возможно снижение НЬ и эритроцитов, ускорение СОЭ, ретикулоцитоз, повышение непрямого билирубина и ЛДГ, уробилиноген в моче, стеркобилин в кале
Миелограмма: раздражение красного ростка
Слайд 11
Синдром неэффективного эритропоэза
состояние, при котором активность костного мозга
увеличена, но выход созревших эритроцитов в кровь снижен из-за
повышенного разрушения в костном мозге эритробластов.
ПРИЧИНЫ:
тяжелая анемия вне зависимости от причин;
анемия при хронических заболеваниях;
некоторые формы наследственных анемий;
клональные анемии (ПНГ, МДС)
СИМПТОМЫ:
возможно развитие костных деформаций при длительном существовании вследствие расширения плацдарма кроветворения
Слайд 12
Синдром дизэритропоэза
Морфологические признаки нарушенного созревания эритроцитов в костном
мозге, косвенное указание на существующий неэффективный эритропоэз (многоядерные эритробласты,
дольчатые ядра, хроматиновые мостики, кариорексис).
ПРИЧИНЫ:
МДС, тяжелые формы любых анемий, мегалобластные анемии, талассемия, сидеробластные анемии;
ПРОЯВЛЕНИЯ: нетяжелый гемолиз, сопутствующий другим признакам анемии
Слайд 13
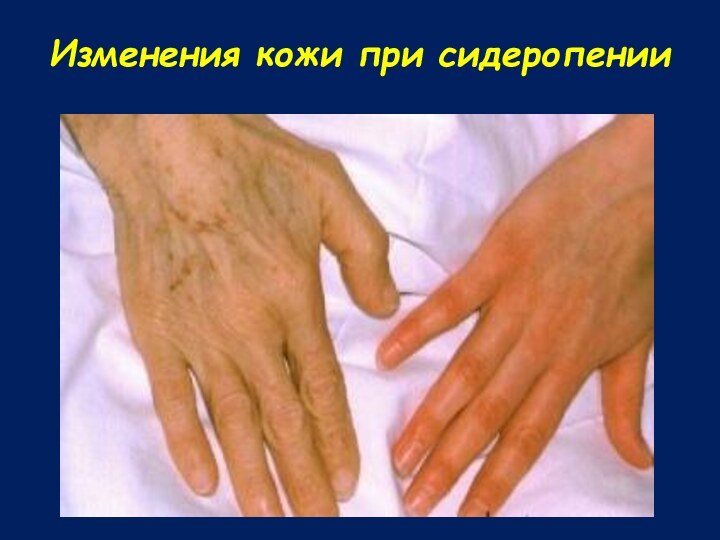
Синдром сидеропении и латентный дефицит железа
Изменения кожи и
её придатков
Извращение вкуса и обоняния
Мышечная гипотония (недержание мочи)
Миалгии
Снижение внимания
Ухудшение
памяти
Железо сыворотки крови:
У женщин 12-25 мкмоль/л
У мужчин 13-30 мкмоль/л
ОЖСС 45-62 мкмоль/л
Ферритин 30-300 нг/мл
Насыщение трансферина железом 25-45%
Слайд 14
Изменение вкуса при железодефиците
«Ее зеленоватая кожа и вздувшийся,
твердый, как барабан, живот, свидетельствовали о плохом здоровье и
постоянном недоедании... Долго ее не могли заставить есть. Никто не мог понять, почему она не умирает с голоду, пока не открыли, что Ребекке по вкусу только влажная земля да куски известки, которые она отдирает ногтями от стен... Землю и известку она ела тайком, с сознанием вины, и старалась делать запасы, чтобы полакомиться на свободе, когда никого не будет рядом».
Габриэль Г. Маркес «Сто лет одиночества»
Слайд 17
Изменения ногтей при сидеропении
КОЙЛОНИХИИ
Слайд 18
Синдром гиперспленизма
Сочетание увеличенных размеров селезенки с повышенной клеточностью
костного мозга и цитопеническим состоянием периферической крови.
ПРИЧИНЫ:
Венозный застой, внепеченочная
портальная гипертензия;
Клеточная инфильтрация селезенки при опухолевых процессах и лимфопролиферативных состояниях;
Саркоидоз;
Амилоидоз;
Экстрамедуллярное кроветворение;
Болезнь Гоше;
Инфекции (ЦМВ, токсоплазмоз) и др.
Слайд 19
Синдром перегрузки железом
ПРИЧИНЫ:
Повышенное всасывание
Дополнительное введение
Трансфузии эритроцитарной массы
Образование железа
при усиленной гибели клеток
ПОСЛЕДСТВИЯ:
гемосидероз внутренних органов
Слайд 21
Основные показатели красной крови и эритроцитарные индексы
Слайд 22
Нормальные показатели гемограммы
Слайд 23
АНИЗОЦИТОЗ – увеличение доли эритроцитов разного размера в
мазке крови (определяется по RDW)
Микроциты – эритроциты, чей диаметр
при подсчете в мазке, менее 6,5 мкм;
Шизоциты – эритроциты диаметром менее 3 мкм, а также обломки эритроцитов;
Макроциты – большие эритроциты диаметром более 8 мкм, с сохраненным просветлением в центре;
Мегалоциты – гигантские эритроциты диаметром более 12 мкм без просветления в центре.
Слайд 24
ПОЙКИЛОЦИТОЗ – увеличение количества эритроцитов различной формы в
мазке крови
Имеют дифференциально-диагностическое значение:
Сфероциты, овалоциты, стоматоциты,
серповидные клетки
Определяются при
широком спектре патологии:
Мишеневидные эритроциты, акантоциты, дакриоциты, шизоциты, эхиноциты
Слайд 25
РАСЧЁТ ЭРИТРОЦИТАРНЫХ ИНДЕКСОВ
Ht (%) = RBC* x MCV
/ 1000
MCV (фл) = Ht (%) х 1000 /
RBC*
MCH (пг) = Нb (г/л) / RBC x 10
MCHC (г/л) = Hb (г/л) / Ht (%)
RDW (%) = SD / MCV x 100
Где SD – стандартное отклонение
ЦП = 3 х Hb / RBC*
* - 3 первые цифры показателя RBC
12
!
Слайд 26
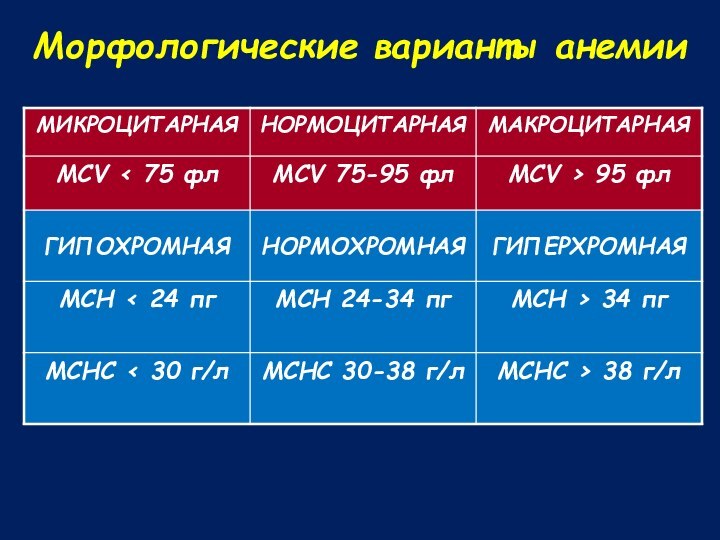
Морфологические варианты анемии
Слайд 27
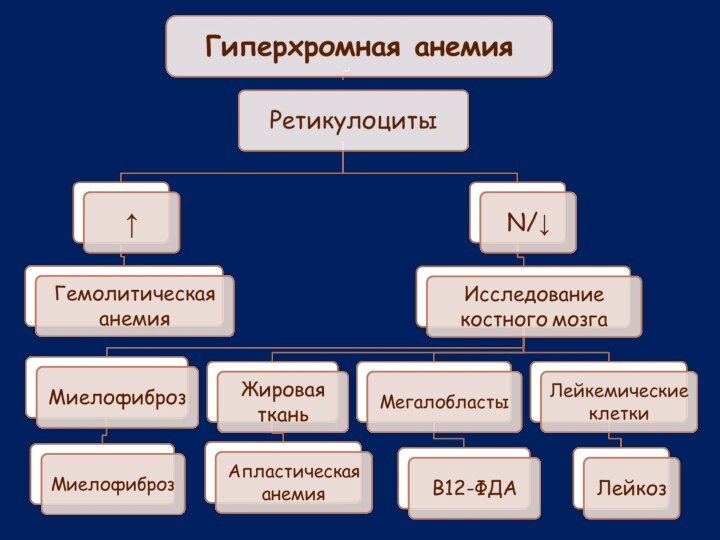
Дифференциальный диагноз анемии в зависимости от количества ретикулоцитов
Слайд 28
Клинико-патогенетическая классификация анемий
(по D.Natan и F.Oski, 2003)
I. Анемии,
обусловленные острой кровопотерей
II. Анемии, возникающие в результате нарушений эритропоэза
III.
Анемии, возникающие в следствие повышенной деструкции эритроцитов
IV. Анемии, развивающиеся в результате сочетанных причин
Слайд 29
I. Анемия, обусловленная острой кровопотерей
(острая постгеморрагическая анемия)
СТАДИИ:
1) Рефлекторно-сосудистая
компенсация
Первые сутки – лейкоцитоз (до 20 тыс/мл) с нейтрофильным
сдвигом, тромбоцитоз (до 1 млн/мл)
2) Гидремическая компенсация – снижение НЬ, Ht и эритроцитов, возможен гемолиз, азотемия
3) Костномозговая компенсация: повышение Эпо, гиперплазия эритроидного ростка в костном мозге, ретикулоцитоз, пойкилоцитоз, полихромазия, нормобластоз
Слайд 30
Постгеморрагическая анемия
Этиология
Травмы, разрыв аневризм сосудов, хирургические операции
Желудочно-кишечные кровотечения
Почечные
кровотечения
Маточные кровотечения
Кровотечения вследствие патологии системы гемостаза
Диагностика
Анамнез
Объективный осмотр
Самый низкий уровень
гематокрита наблюдается спустя 48-72 часа после кровопотери
Лечение
Остановка кровотечения
Противошоковая терапия
Кровезаместительная терапия
!
Слайд 31
II. Анемии, возникающие в результате дефицитного эритропоэза
За счёт
нарушенного созревания (микроцитарные):
Железодефицитные
Нарушение транспорта, утилизации или реутилизации железа
2) За
счет нарушения дифференцировки эритроцитов:
Апластические анемии
Дизэритропоэтические анемии
3) За счет нарушения пролиферации клеток-предшественниц эритропоэза (макроцитарные):
В12-дефицитные
Фолиево-дефицитные
Слайд 32
Железодефицитная анемия (ЖДА)
- полиэтиологичное заболевание, развивающееся в результате
снижения общего количества железа в организме и характеризующееся прогрессирующим
микроцитозом и гипохромией эритроцитов
Железодефицитная анемия – самое частое в мире заболевание, которым страдают 788,6 млн. человек (41,5% всех анемий)
!
Слайд 33
Причины ЖДА
Алиментарный дефицит железа (диета, вегетарианство, недоедание)
Повышение потребности
в железе (частые роды, многоплодная беременность, лактация, быстрый рост,
интенсивные занятия спортом, недоношенность)
Кровопотеря (носовые кровотечения, диафрагмальная грыжа, дивертикул, полип или опухоль ЖКТ, метроррагии, синдром Гудпасчера)
Снижение абсорбции (мальабсорбция, воспалительные заболевания кишечника, ахлоргидрия, гастрэктомия)
Слайд 34
Морфологическая характеристика ЖДА
Микроцитарная
MCV < 75 фл
Гипохромная
MCH < 24
пг
MCHC < 30 г/л
Нормо- или
гипорегенераторная
Rt 0,5 –
1%
Возможен тромбоцитоз на ранних этапах!
Слайд 35
Микроскопическая картина крови при ЖДА
Слайд 36
Общие подходы к лечению ЖДА
ЖДА нельзя вылечить
без препаратов железа!
Показания для парентерального применения препаратов железа:
- тяжелая ЖДА;
- непереносимость пероральных препаратов железа;
- нарушения всасывания
- необходимости быстрого насыщения организма железом (планируется оперативное вмешательство)
Трансфузии эритроцитов только по жизненным показаниям!
- тяжелая анемия с резко выраженными явлениями гипоксии
- анемическая прекома и кома
- кислородное голодание тканей при продолжающемся кровотечении
- тяжелая анемия у больного, нуждающегося в экстренной операции
- острая анемия, вызванная массивной кровопотерей (травма, операция, шок, роды) с потерей свыше 30% ОЦК
Врач Мелампас в Греции за 1500 лет до н.э. для избавления принца Ификласа Тезалия от полового бессилия, возникшего у него на почве постгеморрагической анемии, давал ему вино с ржавчиной, соскобленной с лезвия старого ножа
Слайд 37
Принципы лечения ЖДА
Устранение причины железодефицита
Препараты железа из расчета
200-300 мг железа в сутки за 3 приёма натощак
Преимущественно
пероральный прием препаратов железа
Критерии эффективности лечения: ретикулоцитарный криз на 7-10 день лечения, значимый прирост уровня гемоглобина через 3-4 недели, исчезновение клинических проявлений
Прием поддерживающей дозы после нормализации показателей
Общая продолжительность лечения 4-6 мес.
Слайд 38
Препараты железа
*- в сочетании с аскорбиновой кислотой; **-
с фолиевой кислотой
Слайд 39
Сидеробластная анемия
Нарушено встраивание железа в порфириновое кольцо, железо
в избыточном количестве накапливается в митохондриях клеток предшественников эритроцитов
При
специальной окраске в мазке костного мозга выявляют кольцевидные сидеробласты -предшественники эритроцитов, перегруженные железом
Слайд 40
Сидеробластная анемия
Врожденная Х-сцепленная сидеробластная анемия (дефицит аминолевулинатсинтазы)
Синдром Пирсона
(дефект митохондриальных белков) СПОН в периоде новорожденности, гибель в
первые месяцы жизни
Приобретенная сидеробластная анемия (прием изониазида, отравление свинцом)
Ранняя стадия миелобластного лейкоза
Ювенильный ревматоидный артрит
Слайд 41
Лабораторная диагностика СБА
Микроцитарная
MCV < 75 фл
Гипохромная
MCH < 24
пг
MCHC < 30 г/л
Норморегенераторная
Rt 0,5 – 1%
Повышенный уровень
сывороточного железа, снижение уровня порфиринов
Лечение: пиридоксин и дефероксамин
Слайд 42
Мегалобластные анемии
- группа заболеваний, характеризующаяся специфическими изменениями клеток
крови и костного мозга в результате нарушения синтеза ДНК,
вызванного недостатком витамина В12 (болезнь Аддисона-Бирмера, пернициозная анемия) или фолиевой кислоты
Слайд 44
Лекарственные препараты, вызывающие МБА
Ингибиторы дегидрофолатредуктазы (метотрексат, сульфасалазин, аминоптерин,
прогуанил, триметоприм, триамтерен)
Антиметаболиты (6-меркаптопурин, 6-тиогуанин, азатиоприн, ацикловир, 5-фторурацил, зидовудин)
Ингибиторы
редуктазы РНК (цитозар, гидроксимочевина)
Антиконвульсанты (дифенил, фенобарбитал)
Комбинированные оральные контрацептивы
Другие (метформин, неомицин, колхицин)
Слайд 45
Клиническая картина
1. Анемический синдром
2.Желудочно-кишечные нарушения
(анорексия, глоссит, снижение секреции
в желудке)
3. Неврологические симптомы (В12)
(парестезии, гипорефлексия, нарушения походки и
др.)
4. Синдром неэффективного эритропоэза
5. Синдром дизэритропоэза
Слайд 46
Лабораторная диагностика МБА
Макроцитарная
MCV > 100 фл
Гиперхромная
MCH > 100
пг
MCHC > 36 г/л
Гипорегенераторная
Rt < 0,5%
ВОЗМОЖНО:
Лейкопения, сдвиг «вправо»,
умеренная тромбоцитопения, тельца Жолли и кольца Кебота.
Содержание в крови витамина В12 в норме – 180-900 пг/мл, фолиевой кислоты - 3-17 нг/мл
Слайд 47
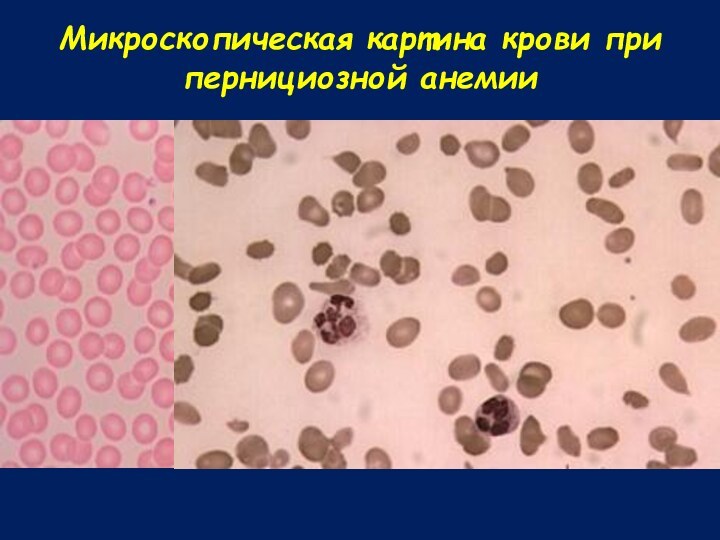
Микроскопическая картина крови при пернициозной анемии
Слайд 48
Принципы лечения МБА
Полноценное питание; дегельминтизация;
Витамин В12 (цианкобаламин)
200-400 мкг 1 раз в сутки в/м 4-5 недель;
Пожизненные
поддерживающие дозы витамина В12 (200-400 мкг в месяц);
Фолиевая кислота: 5-10мг/сутки в течение 3-4 месяцев. Приём поддерживающих доз;
Динамика лабораторных показателей: ретикулоцитарный криз на 5-8 день;
Эр. масса - по жизненным показаниям.
Слайд 49
Врожденная апластическая анемия
Анемия Фанкони панцитопения + пороки развития
Пороки
развития пальцев, верхних конечностей, почек, маленький рост, микроцефалия, у
части больных задержка психомоторного развития
С рождения повышен уровень HbF
Легкая степень тромбоцитопении может быть выявлена в грудном возрасте
Развернутые признаки апластической анемии появляются чаще в возрасте 5 лет
Костный мозг малоклеточный, угнетение всех ростков кроветворения
При хромосомном анализе обнаруживают разрывы, пробелы или перестановки хромосом
Слайд 50
Врожденная апластическая анемия
Анемия Даймонда-Блекфана - парциальное поражение красного
ростка + у части детей ВПР
Признаки анемии появляются в
первые 6 месяцев, характерно снижение гемоглобина с несоответствующим этому уровню низким количеством ретикулоцитов
Содержание HbF повышено
При биопсии КМ выявляется обеднение эритроидного ростка
Следует дифференцировать с транзиторной эритробластопенией детского возраста – обратимой супрессией костного мозга вследствие инфицирования парвовирусом В19
Слайд 51
Приобретенные апластические анемии
В большинстве случае причина остается неясной
Факторы,
приводящие к развитию апластической анемии:
Ионизирующее излучение
Прием препаратов (левомицетин,
препараты золота, противоэпилептические средства, производные хинина)
Воздействие бензола и других токсичных соединений
Вирусные инфекции (вирусы Эпштейна-Барра, гепатита, ВИЧ, парвовирус)
Нарушения в иммунной системе – выработка антител к предшественникам эритроцитов
Возможна изолированная эритроцитарная аплазия и панцитопения.
Слайд 52
Лечение апластической анемии
Прекращение контакта с провоцирующим фактором
Заместительная терапия
(эритроцитарная или тромбоцитарная масса)
Факторы роста – GM-CSF (лейкомакс), G-CSF
Антилимфоцитарный иммуноглобулин
Иммуносупрессивная терапия (ГКС, циклоспорин)
Симптоматическая терапия (гемостатическая, антибактериальная терапия)
Трансплантация костного мозга или стволовых клеток
Слайд 53
III. Анемии, возникающие в следствие повышенной деструкции эритроцитов
1)Приобретенный
гемолиз (неэритроцитарные причины):
Аутоиммунный
Неиммунный (яды, медикаменты и др.)
Травматический (искусственные клапаны,
гемодиализ)
Клональный (ПНГ)
2) Гемолиз, обусловленный аномалиями эритроцитов:
Мембранопатии
Ферментопатии
Гемоглобинопатии
3) Гиперспленизм – внутриклеточный гемолиз
(сначала снижается уровень тромбоцитов, анемия развивается позже)
Слайд 54
Анемии вследствие повышенного разрушения эритроцитов
Острый гемолиз может быть
угрозой для жизни, выражены симптомы, связанные с острой гипоксией
тканей (тахикардия, одышка, слабость, утомляемость)
Хронический гемолиз несмотря на тяжелую анемию симптомы выражены умеренно
Врожденные
Приобретенные
Внесосудистый гемолиз (в печени и селезенке)
Внутрисосудистый гемолиз (в кровеносных сосудах)
Слайд 55
Врожденные гемолитические анемии
Мембранопатии (наследственный сфероцитоз, наследственный эллиптоцитоз)
Ферментопатии (дефицит
Г-6-ФДГ, дефицит пируваткиназы)
Гемоглобинопатии (талассемии, серповидноклеточная анемия)
Ферментопатии и гемоглобинопатии распространены
в регионах с высоким уровнем заболеваемости малярией (страны бассейна Средиземного моря, Юго-Восточной Азии)
Слайд 56
Мембранопатии
Наследственный сфероцитоз (болезнь Минковского-Шоффара) - самый распространенный вид
мембранопатии в умеренном климатическом поясе
Большинство мембранных нарушений связаны с
аномалиями транспорта катионов и воды через мембрану эритроцитов
Слайд 57
Наследственный сфероцитоз
Клиника зависит от тяжести заболевания, характерны анемия,
желтуха, ЖКБ
Диагностика: выявление в мазке периферической крови сфероцитов, снижение
осмотической устойчивости эритроцитов, возможны идентификация мембранных белков, генетический анализ
Лечение: спленэктомия при тяжелом гемолизе
Слайд 58
Ферментопатии
Дефицит глюкозо-6-фосфатдегидрогеназы наиболее частая ферментопатия
Снижение активности ферментов гликолиза
приводит к повышению чувствительности эритроцитов к окислительному стрессу
Гемолиз может
быть спровоцирован приемом лекарств, вирусными инфекциями
Клиника зависит от выраженности дефицита Г-6-ФДГ, характерна желтуха, потемнение мочи. Гемолиз может быть хроническим при выраженном дефиците и эпизодическим при легком дефиците Г-6-ФДГ, возможен острый внутрисосудистый гемолиз
Диагностика: определение активности Г-6-ФДГ в эритроцитах, генетический анализ
Лечение: избегать провоцирующих гемолиз факторов, при тяжелом гемолизе заместительная терапия (трансфузии эритроцитарной массы)
Слайд 59
Гемоглобинопатии
Связаны с мутацией генов, кодирующих аминокислотные последовательности и
синтез глобиновых цепей
Талассемии (α- и β– талассемия)
Серповидноклеточная анемия
Гемоглобинопатия
С, Е
Сочетание различных мутаций глобиновых цепей
Слайд 60
Талассемии
Снижение синтеза глобиновых цепей
Неэффективный эритропоэз
Гипохромная микроцитарная анемия различной
степени тяжести
Избыток α- или β – глобиновых цепей, преципитация
Hb, сокращение продолжительности жизни эритроцитов – гемолиз, холелитиаз, спленомегалия
Перегрузка организма железом из-за увеличения его абсорбции в ЖКТ и повторных трансфузий
Слайд 61
α-талассемия
Бессимптомный носитель (потеря 1 гена α-глобина)
Легкая степень (потеря
2 генов α-глобина) легкая микроцитарная анемия
Средняя степень (потеря 3
генов α-глобина), Н-гемоглобинопатия, микроцитарная анемия, желтуха, спленомегалия
Тяжелая степень (потеря 4 генов α-глобина), высокая концентрация гемоглобина Барта (γ4) приводит к тканевой гипоксии, без внутриутробных трансфузий выживание плода невозможно
Слайд 62
β-талассемия
Малая β-талассемия - умеренный микроцитоз и гипохромия эритроцитов
Промежуточная β-талассемия - гипохромная микроцитарная анемия средней степени тяжести,
задержка физического развития, гепатоспленомегалия, потребность в трансфузиях
Большая β-талассемия (анемия Кули, гомозиготы по тяжелой мутации β-глобина) выраженный гемолиз, неэффективный эритропоэз, аномалии скелета, выраженная зависимость от трансфузий, перегрузка железом
Слайд 63
Талассемии
Диагностика
Гипохромная микроцитарная анемия
Электрофорез гемоглобина, жидкостная хроматография – увеличение
уровня HbF, HbA2 (при β-талассемии)
Молекулярно-генетический анализ
Легкие формы талассемий
часто ошибочно расценивают как дефицит железа и безуспешно лечат препаратами железа
!
Слайд 64
Талассемии
Лечение
Диета – употребление чая с пищей для снижения
абсорбции железа
Заместительная терапия (трансфузии эритроцитов)
Дефероксамин, деферипрон для выведения избытка
железа с мочой
Спленэктомия
Трансплантация костного мозга при тяжелой талассемии.
Слайд 65
Серповидноклеточная анемия
Точечная мутация гена β-цепи
HbS обладает в
дезоксигенированном состоянии низкой растворимостью и способен к полимеризации, что
приводит к гемолизу эритроцитов
Гетерозиготы по HbS редко имеют выраженные клинические проявления
В первые месяцы жизни течение бесcимптомное из-за высокого уровня HbF
Слайд 66
Серповидноклеточная анемия
Клиническая картина
Гемолитическая анемия, ЖКБ
Вазооклюзионные кризы, провоцируемые инфекцией,
переохлаждением, физической и эмоциональной нагрузкой, пребыванием в местах с
низким напряжением кислорода, что приводит к тканевой гипоксии, инфарктам, болевым приступам, неврологическим нарушениям.
Инфаркты селезенки способствуют развитию функционального аспленизма, повышенной чувствительности к инфекциям. Скопление эритроцитов в селезенке приводит к секвестрационному кризу.
Транзиторная супрессия костного мозга парвовирусом В19 может вызвать апластический криз.
Диагностика: электрофорез гемоглобина, тест с метабисульфитом, генетический анализ
Лечение: инфузионная терапия, обезболивание, антибактериальная и заместительная терапия, препараты гидроксимочевины для активации синтеза HbF
Слайд 67
Микроскопическая картина крови при серповидноклеточной анемии
Слайд 68
Приобретенные гемолитические анемии
Изоиммунные
Антигенная несовместимость эритроцитов матери и плода
Трансфузия
несовместимой крови
Аутоиммунные
Идиопатические
При инфекционных заболеваниях
При приеме лекарств
В структуре аутоиммунных заболеваний
Механическое
повреждение эритроцитов:
Протезы клапанов сердца, сосудов
Микроангиопатическая гемолитическая анемия
Прямое воздействие на мембрану эритроцитов гемолитических ядов
Слайд 69
Приобретенные аутоиммунные гемолитические анемии
С тепловыми антителами, опосредована Ig
класса G, антитела активны при 37°С, гемолиз чаще внесосудистый,
происходит в селезенке, эффективны иммуносупрессивная терапия, спленэктомия
С холодовыми антителами, опосредована Ig класса М, активны при 0-30°С, возможен внутрисосудистый гемолиз с участием комплемента, внесосудистый гемолиз происходит в печени, у детей связана с инфицированием микоплазмой, ЦМВ, спленэктомия, иммуносупрессия часто неэффективны
Слайд 70
IV. Анемии при хронических заболеваниях
- вторичные состояния,
развивающиеся при длительно текущих заболеваниях и сопровождающиеся сниженной продукцией
эритроцитов и нарушением реутилизации железа
Наиболее частые причины АХЗ:
Инфекции (туберкулёз, бронхоэктатическая болезнь, инфекционный эндокардит, бруцеллёз)
Злокачественные опухоли
Системные заболевания соединительной ткани (РА, СКВ)
Хронические заболевания печени, кишечника
Болезни почек, сопровождающиеся ХПН
Слайд 71
Патогенез АХЗ
1) Нарушение метаболизма железа
2) Супрессия эритропоэза
3) Неадекватная
продукция Эпо
4) Гемолиз
Принципы лечения АХЗ
Лечение основного заболевания
Назначение эритропоэтина (150-500
МЕ/кг 2-3 раза в неделю)
Трансфузии эритроцитарной массы
Назначение витаминов группы В
Слайд 74
Нормохромная анемия
Ретикулоциты
Повышен (>1,5%)
В норме или снижен (
снижено
Гемолитическая анемия
Острая постгеморрагическая анемия
Сывороточное железо
Анемия при хронических заболеваниях или
ЖДА (начальная стадия)
Повышено
Отравление свинцом
Анемия при хронических заболеваниях