Слайд 2
Аномалия Петерса
Аномалия Петерса - состояние, при котором выявляют врождённое
помутнение центральной части роговицы в сочетании с мезенхимальным дисгенезом
радужки и эктопией хрусталика.
Одна из теорий возникновения дисгенеза Петерса - прекращение нормальной функции развивающегося эндотелия в сочетании с внутриутробным подвывихом хрусталика, произошедшим до или после его полного развития.
Слайд 3
ПАТОГЕНЕЗ
Грубая врождённая деформация УПК приводит к формированию плоскости
иридокорнеальных сращений и нарушению опока внутриглазной жидкости.
КЛИНИЧЕСКАЯ КАРТИНА
Характерны низкий
рост, расщелины губы или нёба, заболевания органа слуха и задержка умственного развития. Различают два клинических варианта заболевания.
Синдром Петерса типа I - типичное нубекулярное (облачковидное) центральное помутнение роговицы, окаймлённое тяжами радужки (рис. 33-52), которые пересекают переднюю камеру от зрачкового пояса радужки до роговицы. Хрусталик прозрачный с правильным расположением. Глаукома присоединяется в 30% случаев.
Слайд 4
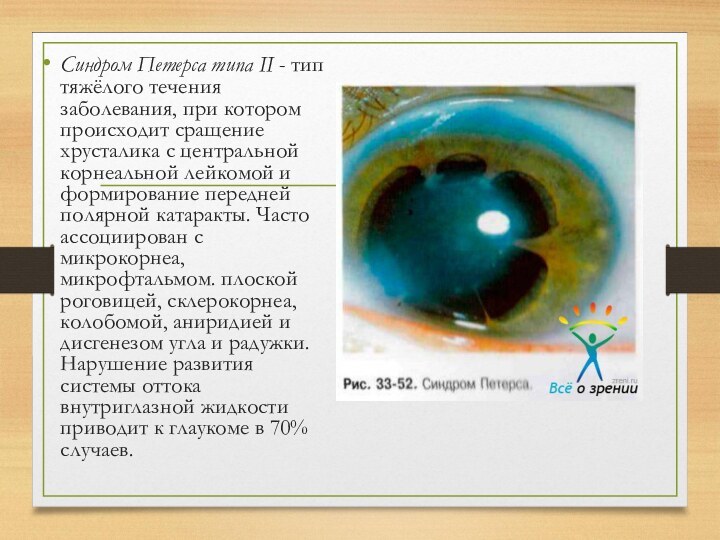
Синдром Петерса типа II - тип тяжёлого течения заболевания,
при котором происходит сращение хрусталика с центральной корнеальной лейкомой
и формирование передней полярной катаракты. Часто ассоциирован с микрокорнеа, микрофтальмом. плоской роговицей, склерокорнеа, колобомой, аниридией и дисгенезом угла и радужки. Нарушение развития системы оттока внутриглазной жидкости приводит к глаукоме в 70% случаев.
Слайд 5
Инструментальные исследования
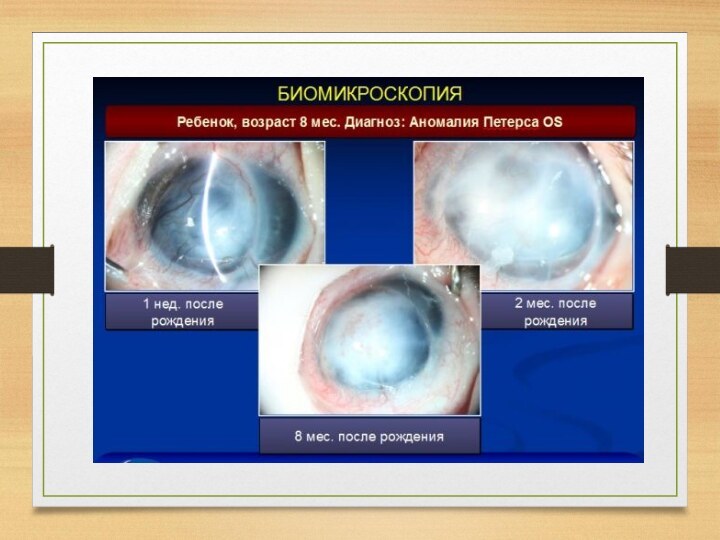
При биомикроскопии выявляют центральное помутнение роговицы, врождённую переднюю полярную
катаракту, иридокорнеальные тяжи, сращения с полюсом люксированного в переднюю
камеру хрусталика.
Офтальмоскопия затруднена.
При гониоскопии определяют частично или полностью закрытый передними периферическими синехиями угол, в УПК — мезенхимальную ткань.
В-сканирование и ультразвуковая биомикроскопия позволяют выявить степень патологических изменений передней камеры глаза: передние центральные и периферические синехии, эктопию хрусталика.
Слайд 7
Дифференциальная диагностика
Проводят с врождённой декомпенсированной глаукомой, сопровождаемой помутнением
роговицы, врождёнными увеитами и кератитами.
ЛЕЧЕНИЕ
Лечение синдрома заключается в проведении
кератопластики с реконструкцией передней камеры, при втором типе синдрома — с ленсэктомией. При развитии вторичной глаукомы показаны фистулизирующие операции. Исход кератопластики в большинстве случаев определяется степенью компенсации ВГД.
Слайд 8
Синдромом Марфана
Синдромом Марфана принято называть наследственное заболевание, обусловленное
повреждением гена, принимающего участие в синтезе фибриллина, который является
составной частью волокон соединительных тканей.
В результате изменений, вызванных патологией, возникает повышенная растяжимость тканей, которая и является причиной проявлений заболевания.
Впервые данный синдром был описан в 1896 году Антонио Марфаном - французским педиатром, который выявил аномальные изменения в костной ткани у пятилетней девочки. Заболевание не имеет широкого распространения.
Слайд 9
Типичные симптомы
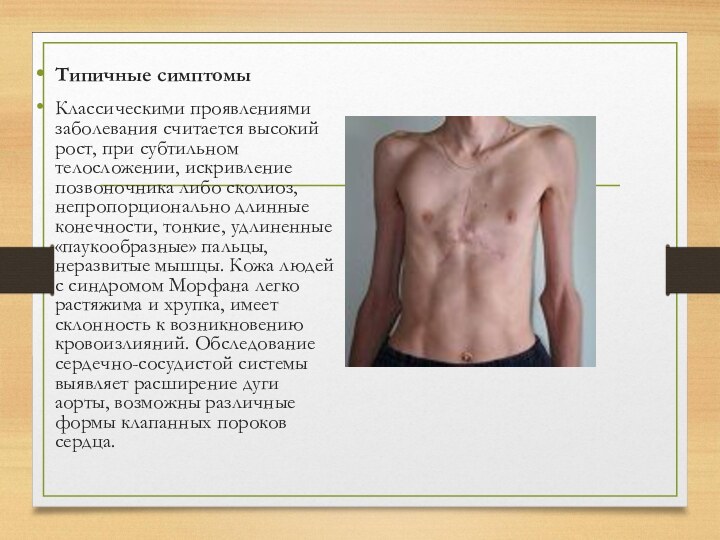
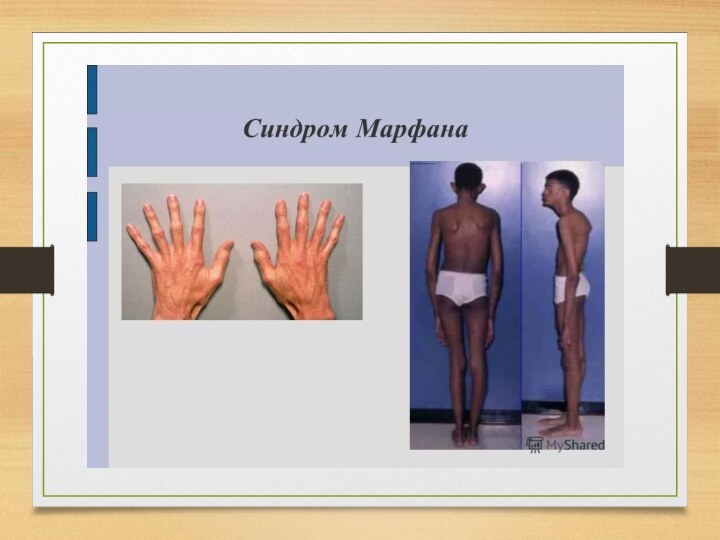
Классическими проявлениями заболевания считается высокий рост, при
субтильном телосложении, искривление позвоночника либо сколиоз, непропорционально длинные конечности,
тонкие, удлиненные «паукообразные» пальцы, неразвитые мышцы. Кожа людей с синдромом Морфана легко растяжима и хрупка, имеет склонность к возникновению кровоизлияний. Обследование сердечно-сосудистой системы выявляет расширение дуги аорты, возможны различные формы клапанных пороков сердца.
Слайд 11
Эктопия (вывих, смещение) хрусталика у пациентов с синдромом
Марфана
Эктопия, или вывих хрусталика, часто является первым диагностическим признаком,
выявляющим пациентов с синдромом Марфана. Приблизительно у 65% людей с синдромом Марфана развивается эктопия хрусталика. Обычно это происходит в возрасте до 10 лет. Вывих хрусталика достаточно редко присутствует при рождении, но может произойти уже на третьем-четвертом месяце жизни. Часто вывих хрусталика является результатом травмы. Эктопия хрусталика может прогрессировать, по данным статистики это происходит в 16% случаев среди детей и 8% среди взрослых. Существуют разные степени вывиха хрусталика, следовательно, жалобы пациента могут быть различны: от малой близорукости, до серьезного астигматизма.
Слайд 12
Миопия и астигматизм при синдроме Марфана
При синдроме Марфана

во многих случаях глазное яблоко больше или длиннее нормы,
что вызывает миопию (близорукость). Часто смещение хрусталика или искривление роговицы вызывают астигматизм. При осевой близорукости и незначительной степени эктопии хрусталика острота зрения может быть исправлена с помощью очков или специальных (торических) контактных линз. Использование обычных контактных линз противопоказано для людей с синдромом Марфана, так как их глаза, как правило, больше среднестатистической нормы и имеют аномально глубокую переднюю камеру, в то время как стандартные контактные линзы малы, и как следствие слишком подвижны (создается эффект "дворников").
Рефракционная лазерная хирургия зрения противопоказана большинству людей с синдромом Марфана, так как роговица в ряде случаев уже заметно уплощена. Так же, большинство людей с синдромом Марфана имеют близорукость больше -10 диоптрий. Вывих хрусталика, является противопоказанием к ыполнению лазерной коррекции зрения.
Аномалии рефракции у детей с синдромом Марфана встречаются в 66% случаев. С диагностической и лечебной точки зрения крайне важно оценить зрение у детей как можно раньше. В случае если головной мозг ребенка не получит должной зрительной картины с обоих глаз в возрасте до 10 или, в крайнем случае, 12 лет, по причине амблиопии достижение хорошего зрения уже будет невозможно.
Слайд 13
Косоглазие у пациентов с синдромом Марфана
Косоглазие обнаруживается в 19-45%

случаев у больных с синдромом Марфана (по сравнению с
3-5% в общей популяции). Следовательно, при выявлении косоглазия необходимо провести полный офтальмологический осмотр пациента. При этом в общей популяции преобладает сходящееся косоглазие, для синдрома Марфана характерно расходящееся косоглазие. Горизонтальное косоглазие встречается при синдроме Марфана в 12% случаев, в отличие от общего населения в 2-5% случаев.
Вторичная глаукома у пациентов с синдромом Марфана
Вторичная глаукома развивается у 35% людей с синдромом Марфана в течение их жизни, часто в более раннем возрасте, чем в среднем среди населения. Поэтому среди людей с синдромом Марфана измерение внутриглазного давления должно быть частью обычного обследования. Если медикаментозное лечение не приносит успеха, глаукома успешно оперируется.
Катаракта у пациентов с синдромом Марфана
Катаракта встречается гораздо чаще у пациентов с синдромом Марфана, чем в общей популяции. Пик заболеваемости приходится на возраст 40 - 50 лет. Благодаря применению новых технологий и методик, катаракта успешно оперируется.