Слайд 2
Почечно – клеточный рак (ПКР)
Злокачественная опухоль почки, которая
развивается из эпителия проксимальных канальцев и собирательных трубочек.
Впервые ПКР
был описан Konig в 1826 г.
Пик заболеваемости 60 – 70 лет.
Клиническая онкоурология /Под ред. Б.П.Матвеева. – М.:АБВ-Пресс, 2011. – 934с.
Слайд 3
Терминология
аденокарцинома почки
гипернефрома
гипернефроидный рак
опухоль Гравитца
Слайд 4
Эпидемиология
2–3% всех эпителиальных опухолей
84400 новых случаев в
2012 году в Европейском Союзе;
34700 смертей связанных
с этим типом
рака
частота заболеваемости среди мужчин в 1,5 раза выше, чем среди женского населения
Ferlay J, Steliarova-Foucher E, Lortet-Tieulent J, et al. Cancer incidence and mortality patterns in Europe: estimates for 40 countries in 2012. Eur J Cancer 2013 Apr;49(6):1374-403.
Слайд 5
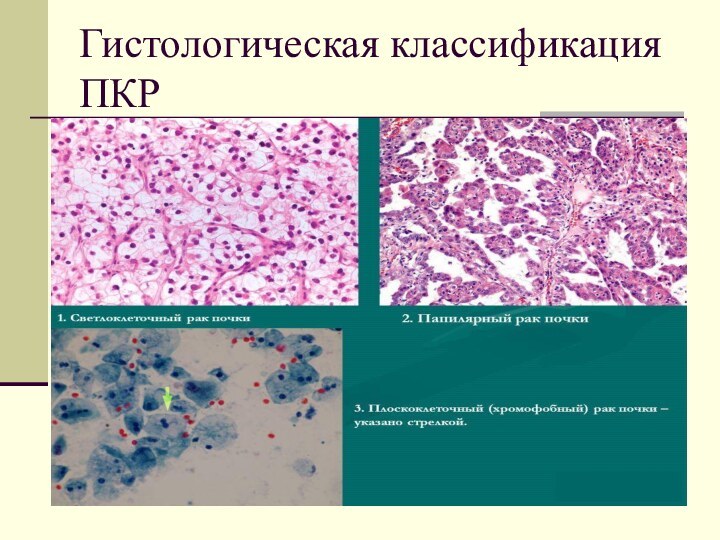
Гистологическая классификация ПКР
Слайд 6
Гистологические градации по
Furman (1983)
Оценка степени злокачественности опухоли почки
в зависимости
от нарушения ядерной структуры
Слайд 8
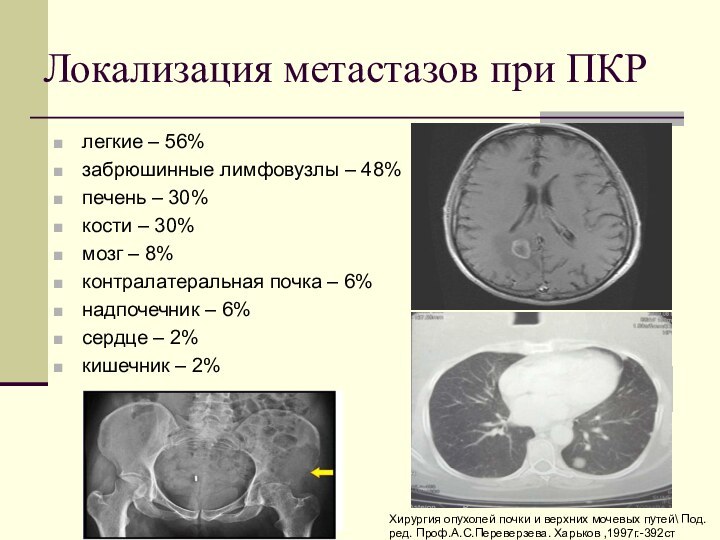
Локализация метастазов при ПКР
Хирургия опухолей почки и верхних
мочевых путей\ Под. ред. Проф.А.С.Переверзева. Харьков ,1997г.-392ст
легкие – 56%
забрюшинные
лимфовузлы – 48%
печень – 30%
кости – 30%
мозг – 8%
контралатеральная почка – 6%
надпочечник – 6%
сердце – 2%
кишечник – 2%
Слайд 9
Клинические особенности течения ПКР
бессимптомность
локальные симптомы
паранеопластический синдром
сочетание типично урологических
с системными или паранеопластическими
Слайд 10
Классическая триада ПКР (локальные симптомы)
боль в боку
макроскопическая гематурия
пальпируемое
образование в брюшной полости
Patard JJ, Leray E, Rodriguez A,
et al. Correlation between symptom graduation, tumor characteristics and survival in renal cell carcinoma. Eur Urol 2003 Aug;44(2):226-32.
Слайд 11
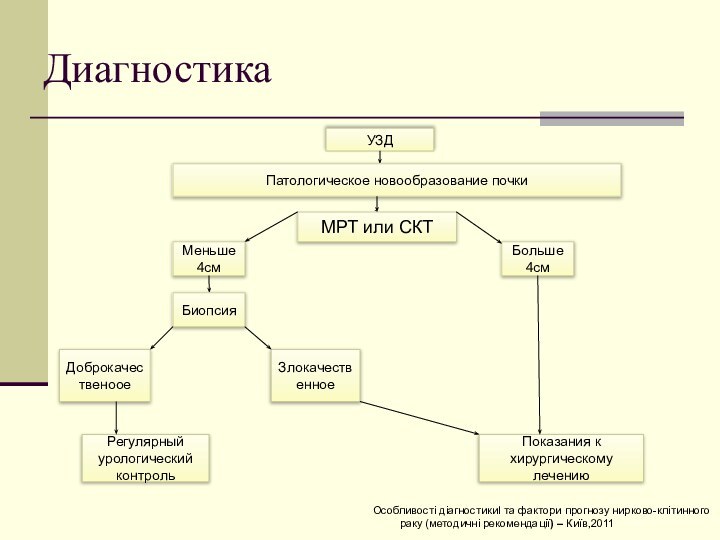
Диагностика
Особливості діагностикиІ та фактори прогнозу нирково-клітинного раку (методичні
рекомендації) – Київ,2011
УЗД
Патологическое новообразование почки
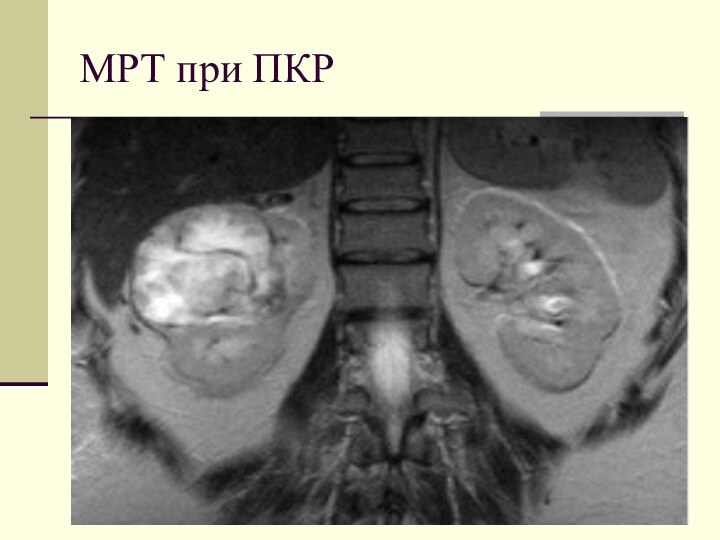
МРТ или СКТ
Меньше 4см
Больше 4см
Биопсия
Доброкачественоое
Злокачественное
Регулярный
урологический контроль
Показания к хирургическому лечению
Слайд 12
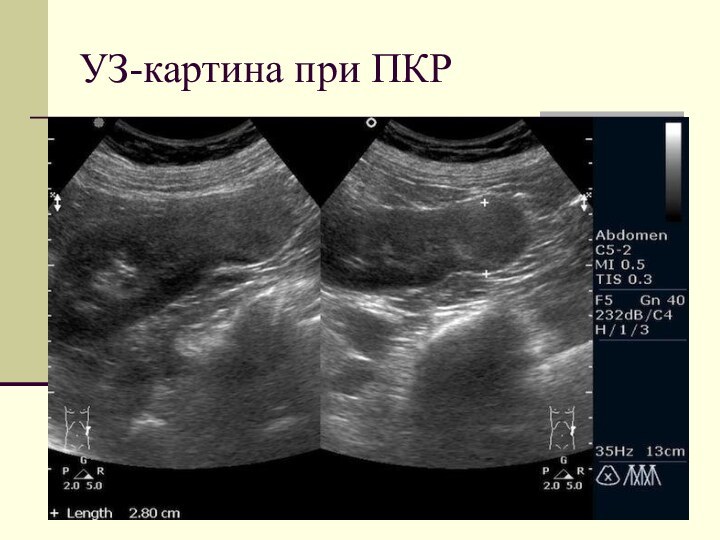
Основные вопросы, на которые необходимо ответить при УЗИ
Визуализация
(имеется опухоль или нет), размеры опухоли
Дифференциальный диагноз
Имеется ли распространение
в жировую клетчатку, проникновение в венозную систему?
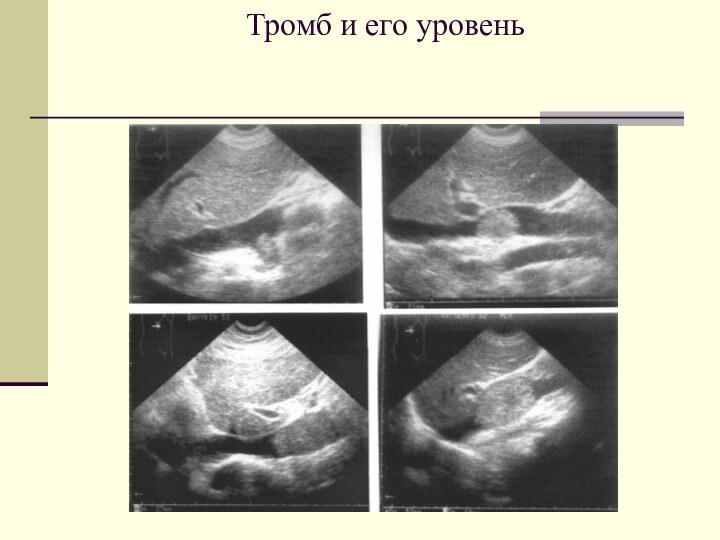
Если выявлен тромб – какова локализация его дистального конца?
Доступна ли опухоль для органосохраняющей операции (локализация узла, его отношение к полостной системе и почечным сосудам)?
Имеет ли место поражение соседних органов?
Имеются ли метастазы в лимфоузлы и в печени?
Слайд 15
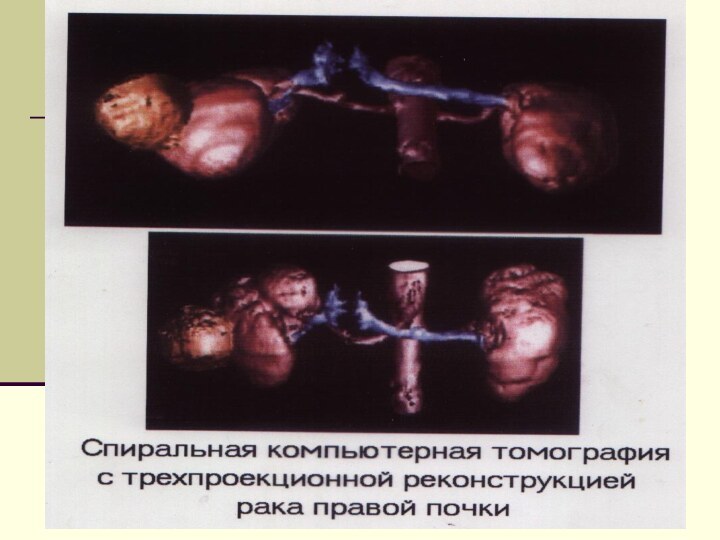
КТ-позволяет установить:
локализацию и размеры опухолевого образования;
отношение опухоли к
чашечно-лоханочной системе;
глубину прорастания паренхимы;
структуру опухоли;
инфильтрацию паранефрального жира;
тромбирование почечных вен
(исключить или выявить);
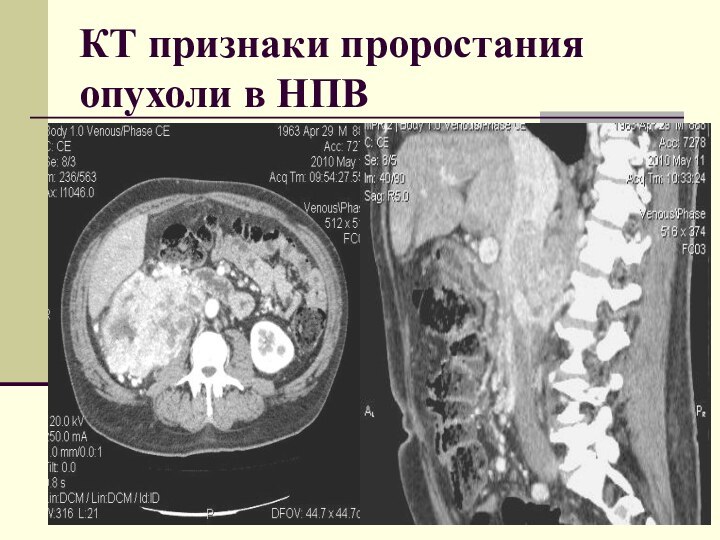
опухолевый тромбоз нижней полой вены;
увеличение регионарных лимфатических узлов, их консистенцию, локализацию и размеры;
инвазию опухоли в соседние органы;
абдоминальную пенетрацию;
метастазы в печени;
метастазы в костях.
Слайд 16
КТ признаки проростания опухоли в НПВ
Слайд 18
МРТ, как дополнительный метод относительно:
выявления контрастирования в новообразованиях
почек
исследования местно развившегося злокачественного образования
неубедительные сведения о степени поражения
венозной системы при КТ
Hricak H, Demas BE, Williams RD et al. Magnetic resonance imaging in the diagnosis and staging of
renal and perirenal neoplasms. Radiology 1985;154(3):709–15.
Слайд 20
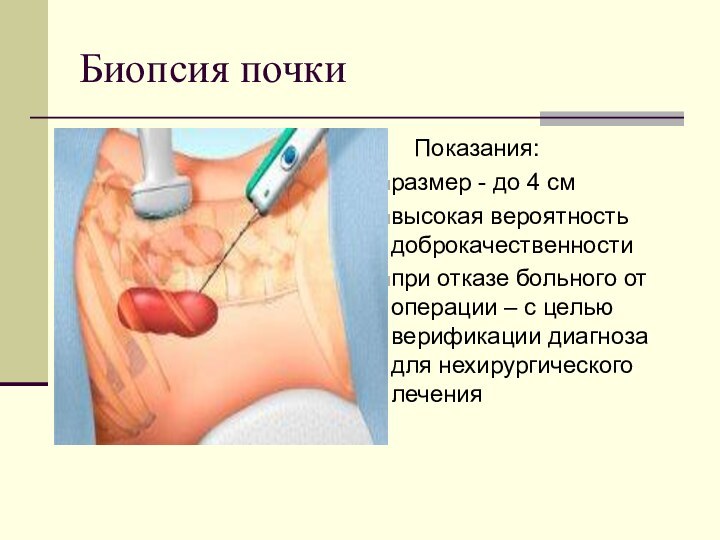
Биопсия почки
Показания:
размер - до 4 см
высокая вероятность доброкачественности
при отказе больного от операции –
с целью верификации диагноза для нехирургического лечения
Слайд 21
Биопсия почки
Абсолютные противопоказания:
нарушение свертываемости крови (тромбоцитопении, геморрагические
диатезы, прием антикоагулянтов, аспирина)
аневризма почечной артерии
тромбоз почечных вен
гидронефроз
кавернозный
туберкулез почки
кома или тяжёлое нарушение психики
Относительные противопоказания:
тяжелая диастолическая гипертония (выше 110 мм рт. ст.)
выраженная почечная недостаточность
далеко зашедшая стадия общего атеросклероза
узелковый периартериит
миеломная болезнь
Особливості діагностикиІ та фактори прогнозу нирково-клітинного раку (методичні рекомендації) – Київ,2011
Слайд 22
Хирургические методы лечения ПКР
простая нефрэктомия
радикальная нефрэктомия
расширенная нефрэктомия
лимфаденэктомия
нефрэктомия
с венакаватромбэктомией
энуклеация опухоли
резекция почки с опухолью
хирургия ex-vivo с
аутотрансплантацией почки
удаление метастазов
эмболизация как этап расширенной нефрэктомии
эмболизация паллиативная
Хирургия опухолей почки и верхних мочевых путей\ Под. ред. Проф.А.С.Переверзева. Харьков ,1997г.-392ст.
Слайд 23
Цель и дизайн
Цель работы: ретроспективная оценка осложнений органосохраняющей
хирургии ПКР пациентов ОКЦУН им.Шаповала с 2005 по 2012
гг.
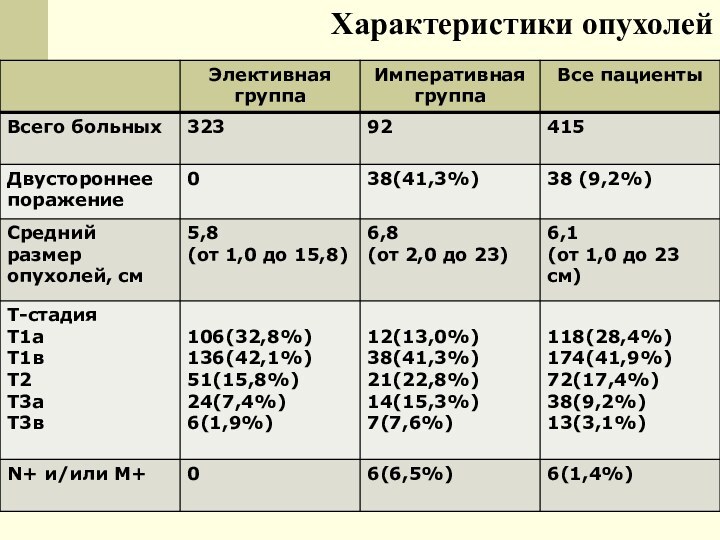
Проанализированы и/б 415 пациентов
Группу императивных показаний составили 92 пациента (22,2%), элективных – 323 больных (77,8%).
Слайд 25
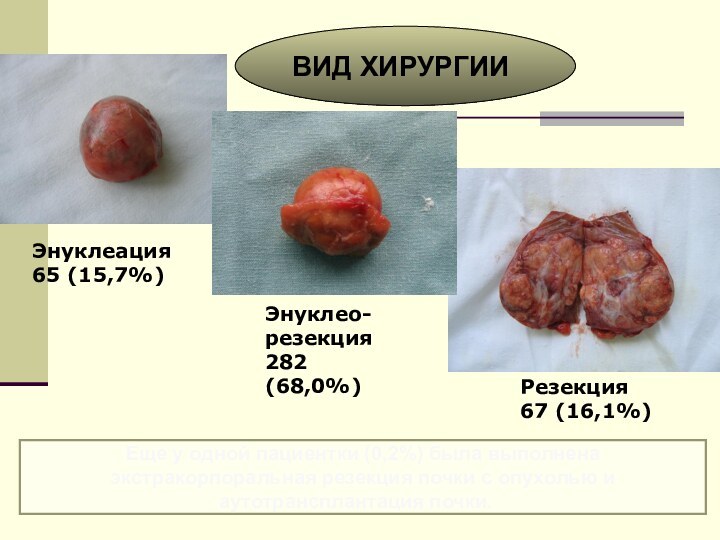
Энуклеация
65 (15,7%)
Энуклео-резекция
282 (68,0%)
Резекция
67 (16,1%)
ВИД ХИРУРГИИ
Еще
у одной пациентки (0,2%) была выполнена экстракорпоральная резекция почки
с опухолью и аутотрансплантация почки.
Слайд 26
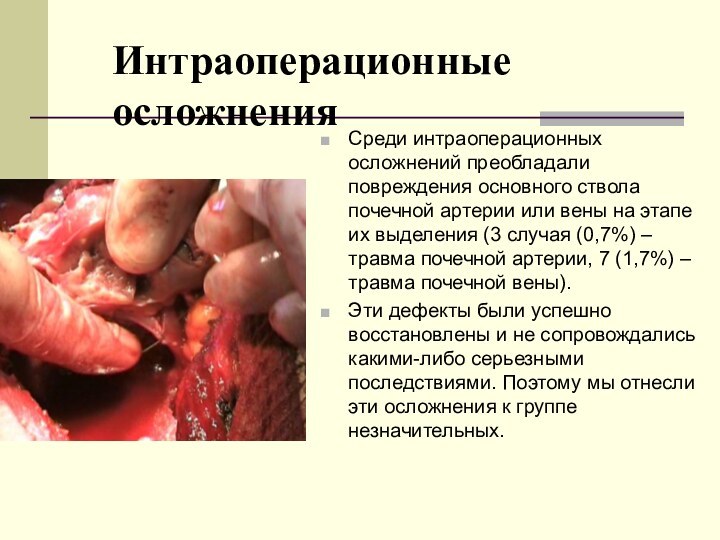
Интраоперационные осложнения
Среди интраоперационных осложнений преобладали повреждения основного ствола
почечной артерии или вены на этапе их выделения (3
случая (0,7%) – травма почечной артерии, 7 (1,7%) – травма почечной вены).
Эти дефекты были успешно восстановлены и не сопровождались какими-либо серьезными последствиями. Поэтому мы отнесли эти осложнения к группе незначительных.
Слайд 27
Интраоперационная кровопотеря
У 11 (2,7%) больных отмечена значительная кровопотеря
(от 1000 до 2500 мл) при выполнении органосохраняющей хирургии
( в одном случае из-за травмы основного ствола почечной артерии у пациента с аневризмой аорты и единственной функционирующей почкой, в остальных наблюдениях при удалении больших и мультифокальных опухолей без почечной ишемии у пациентов из группы императивных показаний).
Слайд 28
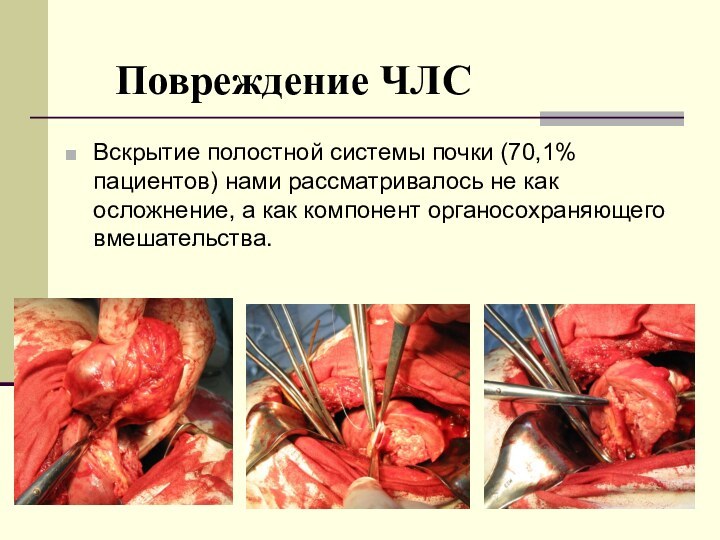
Повреждение ЧЛС
Вскрытие полостной системы почки (70,1% пациентов) нами
рассматривалось не как осложнение, а как компонент органосохраняющего вмешательства.
Слайд 29
Повреждение мочеточника
Необычное осложнение, заключающееся в пересечении мочеточника на
уровне его средней трети, было выявлено у двух пациентов
(0,5%) при выполнении энуклеорезекции опухолей нижнего полюса почки размерами 18 см и 23 см. В обоих случаях произведено наложение уретеро-уретероанастомоза на мочеточниковом стенте.
Интраоперационные осложнения
Слайд 30
Общий уровень интраоперационных осложнений
Таким образом, общий уровень интраоперационных
осложнений составил 7,2% (30 из 415 пациентов). При этом
уровень клинически значимых осложнений не превышал 5,5%.
Слайд 31
Ранние послеоперационные осложнения
Общая частота ранних послеоперационных осложнений в
нашем исследовании составила 20,9%:
императивная группа – 52,2%
элективная группа
– 13,0%
Частота значительных осложнений - 8,2%:
императивная группа – 25,0%
элективная группа – 4,3%
Слайд 32
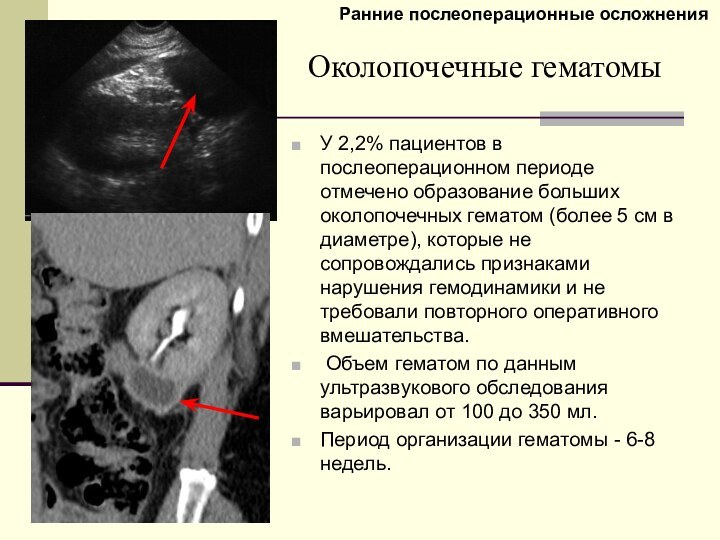
Околопочечные гематомы
У 2,2% пациентов в послеоперационном периоде отмечено
образование больших околопочечных гематом (более 5 см в диаметре),
которые не сопровождались признаками нарушения гемодинамики и не требовали повторного оперативного вмешательства.
Объем гематом по данным ультразвукового обследования варьировал от 100 до 350 мл.
Период организации гематомы - 6-8 недель.
Ранние послеоперационные осложнения
Слайд 33
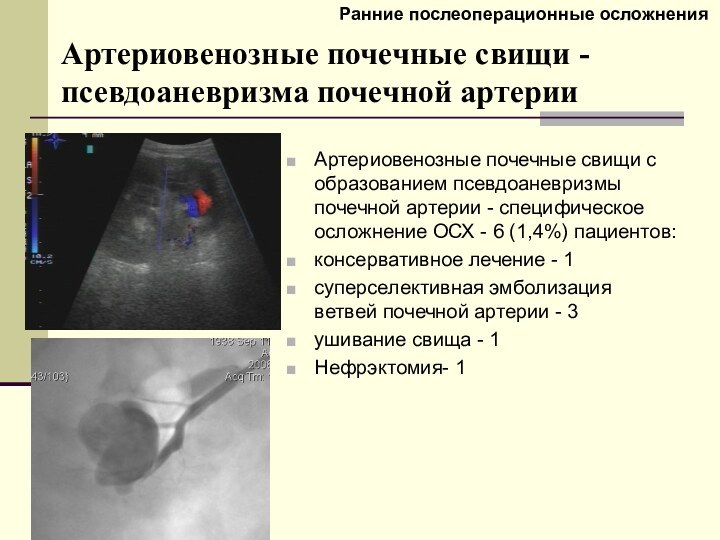
Артериовенозные почечные свищи -псевдоаневризма почечной артерии
Артериовенозные почечные свищи
с образованием псевдоаневризмы почечной артерии - специфическое осложнение ОСХ
- 6 (1,4%) пациентов:
консервативное лечение - 1
суперселективная эмболизация ветвей почечной артерии - 3
ушивание свища - 1
Нефрэктомия- 1
Ранние послеоперационные осложнения
Слайд 34
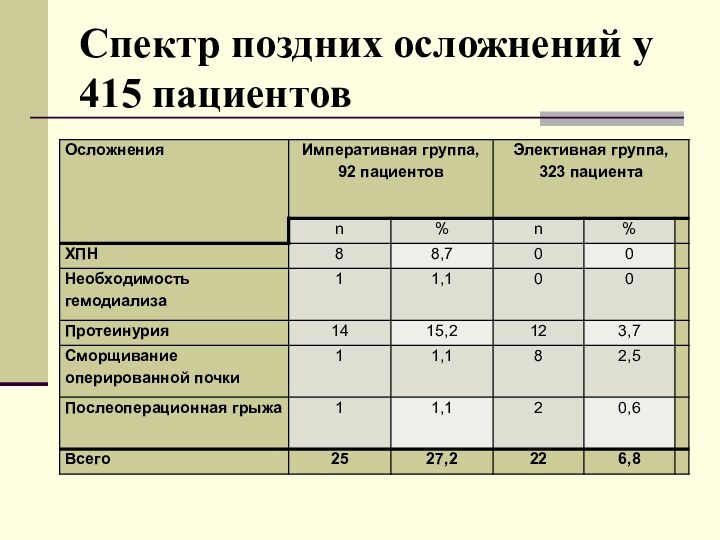
Поздние послеоперационные осложнения
Осложнения, возникшие в период от 30
дней до одного года, рассматривались в исследовании как поздние:
хроническая
почечная недостаточность
протеинурия
сморщивание почки
необходимость проведения гемодиализа
послеоперационные грыжи
Слайд 35
Спектр поздних осложнений у 415 пациентов
Слайд 36
Альтернативные методы интервенционного лечения
чрескожная радиочастотная аблация
микроволновая и лазерная
аблация
криоаблация
аблация сфокусированной ультразвуковой волной высокой интенсивности – HIFU
Zini L,
Perrotte P, Jeldres C, et al. A population-based comparison of survival after nephrectomy vs nonsurgical management for small renal masses. BJU Int 2009 Apr;103(7):899-904
Слайд 37
Консервативная терапия
Химиотерапия
комбинация 5-фторурацила с иммунопрепаратами
Иммунотерапия
Интерферон-альфа в монорежиме и
в сочетании с бевацизумабом
Интерлейкин-2
Ингибиторы ангиогенеза
сорафениб (Нексавар®);
сунитиниб (Сутент®);
бевацизумаб (Авастин®) в
комбинации с ИФН-альфа;
пазопаниб (Вотриент®);
темсиролимус (Торизел®);
эверолимус (Афинитор®).
Слайд 38
Неблагоприятные прогностические факторы ПКР
Отдаленные метастазы
1.Число метастазов - >1
2.Локализация
метастазов – печень
3.Гистологический тип – саркоматоидный вариант
4.Гистологическая градация G
3 – 4
5.Анемия – Hb<10g\l(жен.) и Hb<12g\l(мужчины)
6.СОЭ - >30мм\час
7.Общесоматический статус-ECO G 2 - 3
8.Потеря веса
Gospodarowicz M.K.,Montie J.E. Prognostic factors: renal cell carcinoma. Advances in the evaluation and management of renal cancer. P-529,1995.
Слайд 39
Прогноз ПКР
группа (а) – хороший прогноз: больные с
pT1-pT3 – но p N0 M0 V0
группа (б) –
сомнительный прогноз: больные с метастазами в лимфоузлы или венозной инвазией
группа (в) – плохой прогноз: больные с pT4; с метастазами в лимфоузлы и инвазией в вену; больные с отдаленными метастазами
Giberti C., Oneto F., Martorana G., Rovida S. Radical nefrectomy for renal cell carcinoma: long-term results and prongnostic factors on series of 328 cases. Eur.Urol., 1997, v.3, №1, р.40-48.
Слайд 40
Заключение
Интраоперационные осложнения значительно чаще встречаются при ОСХ ПКР,
чем при радикальной нефрэктомии и отмечены нами в 7,2%
(значимых – 5,5%)
Ранние послеоперационные осложнения составили 20,9% (значимых – 8,2%)
Поздние послеоперационные – 11,3%
Их возникновение зависит от размеров, локализации опухоли, показаний к хирургии (императивные, элективные), хирургического опыта, возраста пациентов.