Слайд 2
История развития туберкулеза
Заболевание людей туберкулезом известно с древних
времен. Последствия туберкулеза позвоночника были найдены в скелете человека,
жившего в каменном веке.
Яркие проявления туберкулеза – кашель, мокрота, кровохарканье, истощение – описаны еще Гиппократом, Галеном, Авиценной.
Слайд 3
Открытие, удостоенное Нобелевской премии
В1882 году немецким ученым Робертом
Кохом был открыт возбудитель туберкулеза, который в течение более
века сокращенно обозначался как БК –бациллы Коха, а в диагнозе указывалось: БК(+) или БК(-).
24 марта
«Всемирный день
борьбы с туберкулезом»
Слайд 4
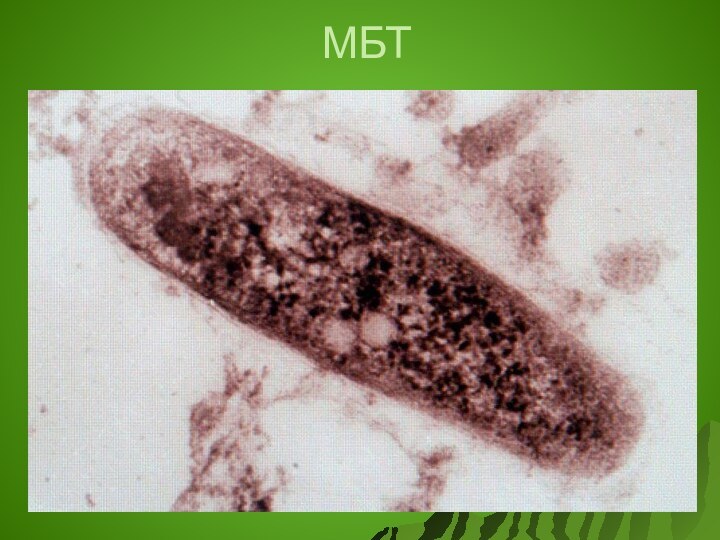
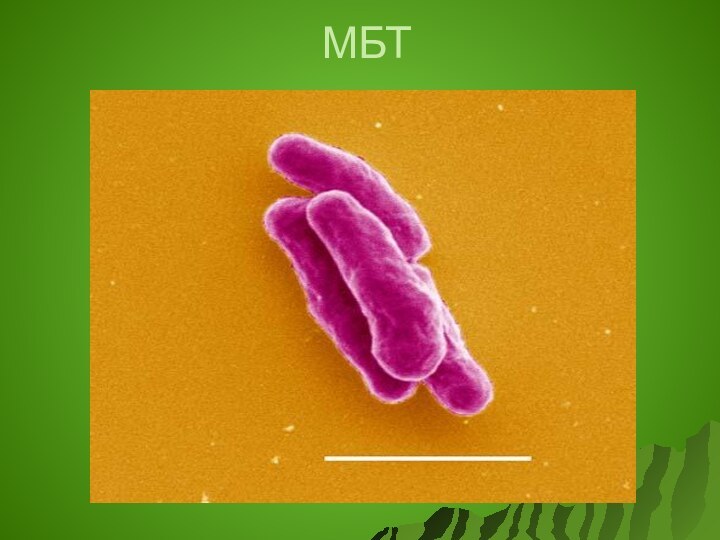
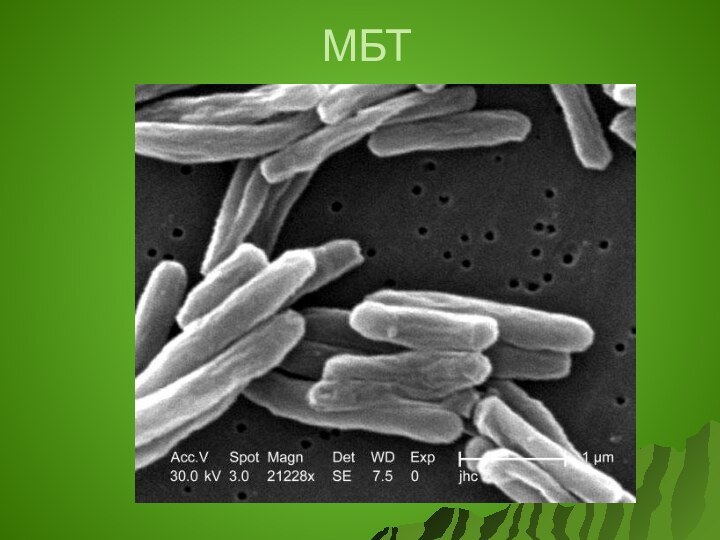
Возбудитель туберкулеза -
Кислотоустойчивые микобактерии (род Mycobacterium).
Всего известно 74 вида таких микобактерий. Они широко распространены
в почве, воде и среди людей. Однако туберкулез у человека вызывают 3 вида микобактерий:
человеческий (humanus)
бычий (bovis)
промежуточный (africanus)
Относится к прокариотам
Имеет форму слегка изогнутой
или прямой палочки со слегка закругленными концами,
длиной 1,5 х 0,8 мкм.
Слайд 8
Возбудитель туберкулеза, его свойства
Относится к прокариотам. Ядро примитивное
– без оболочки, ядрышка и основных белков (гистонов), а
в цитоплазме нет высокоорганизованных органелл (митохондрий, аппарата Голджи, лизосом).
Клеточная стенка состоит из 3-х слоев, обеспечивает стабильность размеров и формы МБТ, ее механическую, химическую и осмотическую защиту от действия щелочи и кислоты.
корд-фатор (фосфатидная фракция липидов клеточной стенки) препятствует завершению фагоцитоза в макрофагах.
Вызывает развитие гиперчувствительности замедленного типа (ГЗТ) и слабое образование антител.
В случаях развития устойчивости МБТ к противотуберкулезным препаратам наблюдается утолщение клеточной стенки.
Слайд 9
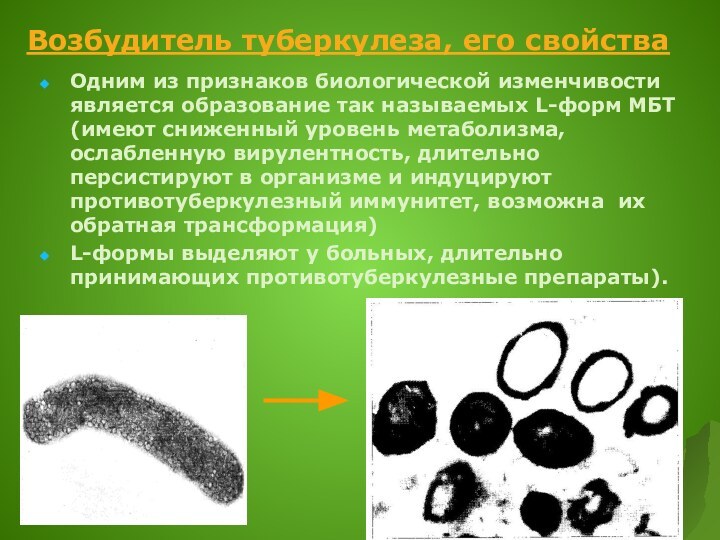
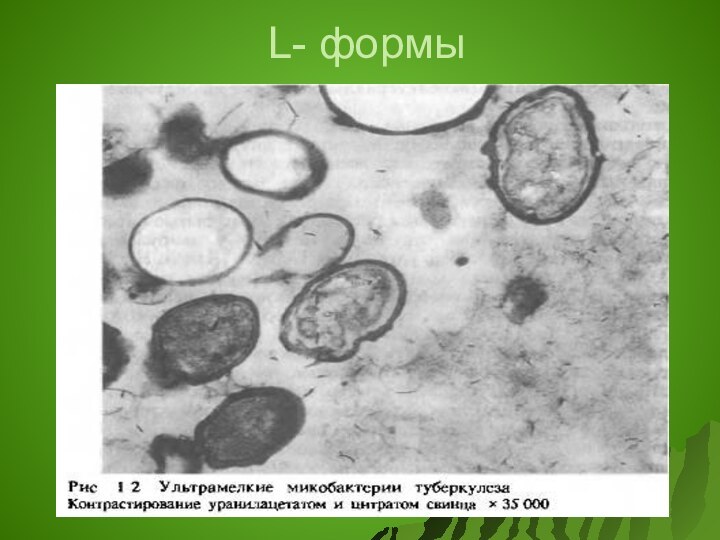
Одним из признаков биологической изменчивости является образование так
называемых L-форм МБТ (имеют сниженный уровень метаболизма, ослабленную вирулентность,
длительно персистируют в организме и индуцируют противотуберкулезный иммунитет, возможна их обратная трансформация)
L-формы выделяют у больных, длительно принимающих противотуберкулезные препараты).
Возбудитель туберкулеза, его свойства
Слайд 11
Туберкулез у людей
наиболее часто возникает
при заражении
человеческим
видом
возбудителя.
Его обнаруживают
более чем у 90% взрослых
и
детей с туберкулезом
органов дыхания
и 80-85% больных
внелегочным туберкулезом.
МБТ бычьего вида выявляют у 10-15% больных туберкулезом легких и 15-20% - туберкулезом кожи, костей и суставов, периферических лимфатических узлов, мочеполовой системы.
Слайд 12
Эпидемиология туберкулеза
В настоящее время в мире ежегодно
заболевают туберкулезом более 8-10 млн. человек, 95% из них
- жители развивающихся стран, при этом 3-4 млн. человек ежегодно умирают от туберкулеза.
Слайд 13
Эпидемиологический процесс
1. Источник инфекции;
2. Механизм и пути передачи
инфекции;
3. Восприимчивый организм.
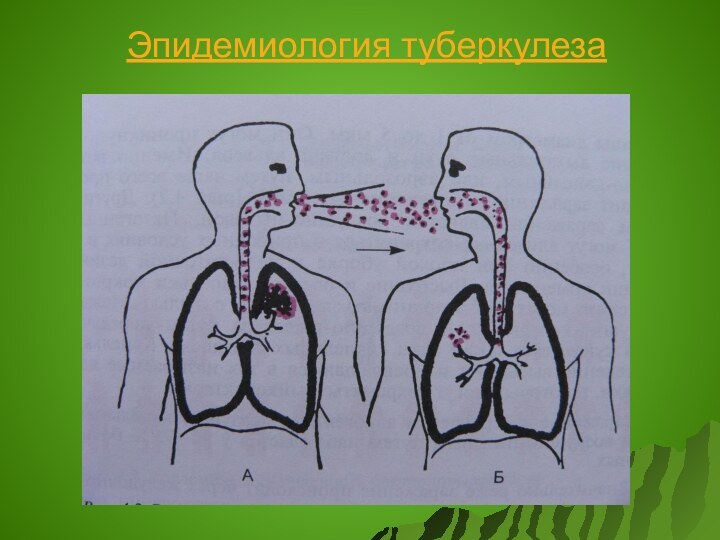
Источником заражения является больной туберкулезом легких человек
или животное (чаще крупный рогатый скот).
Пути передачи туберкулезной инфекции следующие: 90-95% аэрогенный (воздушно-капельный и воздушно-пылевой), алиментарный, контактный и внутриутробный (вертикальный).
Слайд 15
Факторы риска:
1. Социальные:
Низкий материальный уровень
Длительное пребывание в очагах
туберкулезной инфекции
Военные конфликты
Стресс
Плохая экологическая обстановка
Этим факторам наиболее подвержены мигранты,
беженцы, бездомные, безработные.
Заключенные
2. Медико-биологические:
ВИЧ – инфекция
Алкоголизм
Наркомания
Сахарный диабет
ЯБЖ и ДПК
Пневмокониозы (профессиональные), ХОБЛ
Психические заболевания
Беременность, роды и послеродовый период
Продолжительная гормональная и цитостатическая терапия
Слайд 16
Патогенез туберкулеза
Известна разная видовая восприимчивость к этому заболеванию:
наиболее чувствительны морские свинки, кролики, обезьяны, коровы; устойчивы лошади,
крысы, собаки, кошки.
Человек также обладает высокой устойчивостью к туберкулезной инфекции, о чем свидетельствует высокая степень инфицированности туберкулезом и сравнительно малая заболеваемость
В основе естественной резистентности к туберкулезу лежат различные механизмы. Ведущая роль принадлежит клеточному иммунитету, хотя не умоляется роль гуморального иммунитета , а также неспецифических, физико-химических факторов защиты.
Слайд 17
Патогенез
В развитии туберкулеза выделяют 2 периода:
Первичный
Вторичный
Первичный- начинается с момента первого внедрения в организм МБТ, но благодаря адекватной реакции защитных систем заболевание не развивается! Завершение этого периода связано с разрушением большей части МБТ и элиминацией из организма остатков микробных тел. Небольшая часть МБТ инкапсулируется в остаточных изменениях, которые определяются лишь микроскопически.
При несостоятельности иммунной системы развивается первичный туберкулез (клинические формы: туберкулезная интоксикация, ТВГЛУ, ПТК), характерный для детского и подросткового возраста.
Слайд 18
Патогенез туберкулеза
МБТ
пути передачи
дыхательные пути, ЖКТ (внеклеточно)
лизоцим (слюна, миндалины)
МЦК, комплимент
Размножается внеклеточно (латентный микробизм)
Лимфогематогенным путем распространяется по организму
(бактериемия)
Органы с богатым микроциркуляторным руслом (легкие, лимфоузлы, корковый слой почек, эпифизы и метафизы костей, ампулярно-фимбриональные отделы маточных труб, увеальный тракт глаза)
Фагоцитоз (полинуклеарные лейкоциты)
Проникновение Макрофаги(альвеолярные)
в клетку Т-лимфоциты(Т-хелперы СД4, Т-супрессоры СД8)
В-лимфоциты (гуморальное звено)
Туберкулезная гранулема (остаточные изменения после сформировавшегося иммунитета)
Слайд 19
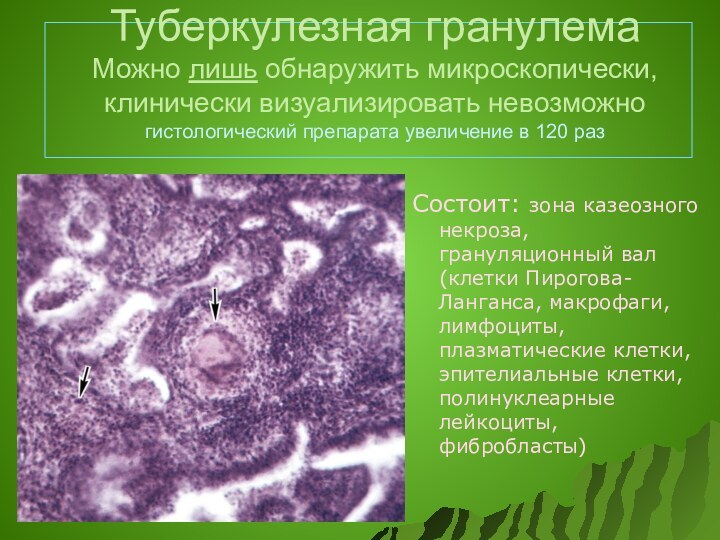
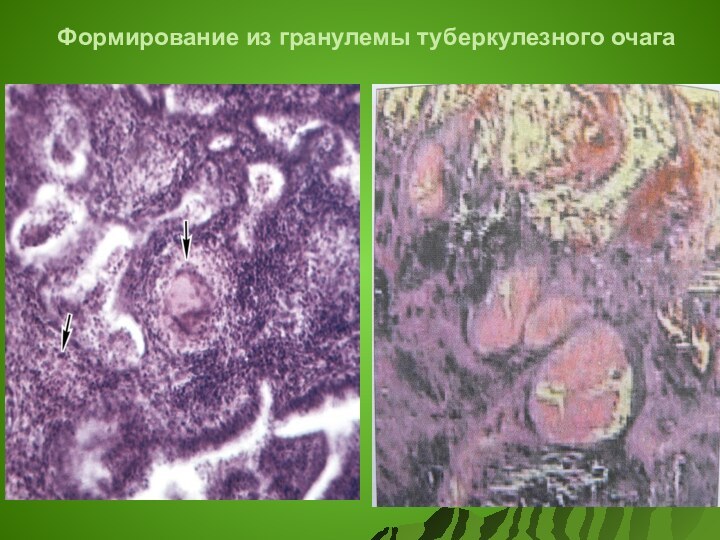
Туберкулезная гранулема
Можно лишь обнаружить микроскопически, клинически визуализировать невозможно
гистологический
препарата увеличение в 120 раз
Состоит: зона казеозного некроза, грануляционный
вал (клетки Пирогова-Ланганса, макрофаги, лимфоциты, плазматические клетки, эпителиальные клетки, полинуклеарные лейкоциты, фибробласты)
Слайд 20
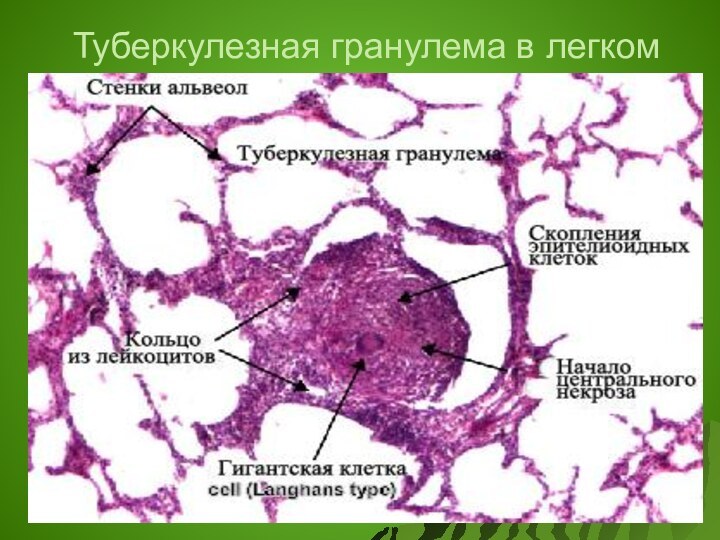
Туберкулезная гранулема в легком
Слайд 21
Вторичный период туберкулезной инфекции (вторичный туберкулез) развивается 2
путями:
1) Экзогенная суперинфекция – повторное заражение МБТ человека, перенесшего
первичный период туберкулезной инфекции.
2) Эндогенная реактивация – реактивация остаточных посттуберкулезных изменений.
Обязательным условием развития вторичного туберкулеза является:
Снижение клеточного иммунитета
Высокая вирулентность бактерий (устойчивость к ПТП, массивное поступление МБТ (длительный контакт с бактериовыделителем)
Факторы риска: социальные и медико-биологические
Полинуклеарные лейкоциты
Макрофаги(альвеолярные)
Т-лимфоциты
В-лимфоциты (гуморальное
звено)
Неконтролируемое размножение МБТ
Прогрессирование
процесса
Прогрессирование
процесса
Незавершенный фагоцитоз
Недостаточная активация
Высокая вирулентность МБТ
Туберкулезная гранулема
Туберкулезный очаг
Туберкулезный инфильтрат
Формирование полостей и каверн
Слайд 23
Формирование из гранулемы туберкулезного очага
Слайд 24
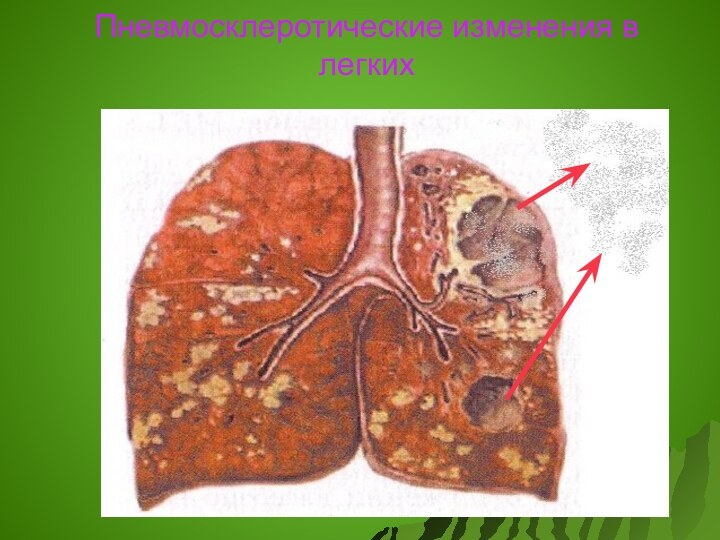
Пневмосклеротические изменения в легких
Слайд 25
Туберкулинодиагностика
Это диагностический тест для определения специфической сенсибилизации организма
к МБТ.
Применяется для массовой туберкулинодиагностики (пр.Манту) и индивидуальных обследований
(пр.Пирке, пр.Коха).
Выявлением туберкулеза должна заниматься общая лечебная сеть!!!
Слайд 26
При правильной организации мероприятий по раннему
выявлению туберкулеза ежегодно туберкулинодиагностикой должно охватываться 95% детского и
подросткового населения
2009г: 1-14 лет 98,1%
2010г: 1-14 лет 99,1%
2011г: 1-14 лет 96,4%, 15-17лет 83%
Слайд 27
Статистика
г.Салехард
В 2011г впервые выявлено 4 детей с активным
туберкулезом!!! (ТОД-3, ТПЛ-1) МБТ(+)МЛУ
3 детей с кальцинатами! (то
есть последствия перенесенного туберкулеза)
За 1 квартал 2012г- выявлен 1 случай
активного туберкулеза у ребенка(ТПЛ) и
1 случай неактивного туберкулеза у R.
Слайд 28
Цели массовой туберкулинодиагностики:
Выявление лиц впервые инфицированных МБТ («вираж
туб проб»)
Выявление лиц с гиперергическими и усиливающимися реакциями на
туберкулин
Отбор контингентов для V БЦЖ-М детей в возрасте 2мес и старше, не получивших прививку в роддоме, и для R-БЦЖ
Ранняя диагностика ТБ у детей и подростков
Определение эпидемиологических показателей по ТБ (инфицированность населения МБТ, ежегодный риск инфицирования МБТ)
Слайд 29
Оценка результатов пр.Манту с 2ТЕ
Результат оценивают через 72ч
путем измерения размера инфильтрата (папулы) в мм. Линейкой с
миллиметровыми делениями измеряют и регистрируют поперечный размер инфильтрата. При отсутствии инфильтрата измеряют гиперемию.
При постановке пр.Манту реакцию считают:
Отр при полном отсутствии инфильтрата
Сомн инфильтрат 2-4мм или гиперемия любого размера
Положит инфильтрат 5мм и более.
Слабополож инфильрат 5-9мм,
средней интен-ти 10-14мм,
выраженными 15-16мм,
гиперергическая реакция инфильтрат 17мм (21мм) + везикуло-некротические реакции независимо от размера инфильтрата с лимфангоитом или без него.
Слайд 30
Результаты пр.Манту фиксируют в учетной форме №063, в
мед карте ребенка (ф №026/у) и в истории развитии
ребенка (ф.№112).
При этом отмечают: - предприятие изготовитель туберкулина, номер серии, срок годности; -дату проведения; -введение препарата в левое или правое предплечье(четный год –правое); -результат пробы инфильтрат или гиперемия.
Слайд 31
Проба Манту безвредна как для здоровых детей и
подростков, так и для лиц с различными соматическими заболеваниями.
Противопоказания: 1) кожные заб-я, о. и хр. инфекционные и соматические заб-я (в том числе эпилепсия) в период обострения
2) аллергические состояния, ревматизм в о. и подостр. фазах, идиосинкразия с выраженными кожн проявлениями в период обострения
3) В детских учреждениях карантин по детским инфекциям(пробу ставят через 1 мес после исчезновения клинич симптомов или сразу после снятия карантина).
Пр.Манту планировать до проведения проф прививок, или через 1 мес после проф прививки.
Слайд 32
Направление к фтизиатру:
Впервые полож реакцию (п.5мм и более),
не связанную с вакцинацией БЦЖ («вираж»)
Резкое усиление чувствительности к
туберкулину на 6мм и более в течении одного года
Постепенное, в течении нескольких лет, усиление чув-ти к туберкулину с образованием инфильтрата раз-ми 12мм и более
Стойко (на протяжении 3-4г) сохраняется инфильтрат 12мм и более
Выраженная (15-16мм) и гиперергическая реакция.
Тубконтакт
Дети из «группы риска» 1р в год
Слайд 33
Для направления к фтизиатру должны иметь сведения:
О вакцинации
(ревакцинации) БЦЖ
Результатах туб проб по годам по годам
О контакте
с больным туберкулезом
ФГ обследования окружения ребенка
О перенесенных хронических и аллергических заболеваниях
Заключение соответствующих специалистов при наличии сопутствующей патологии
О предыдущих обследованиях у фтизиатра
ОАК, ОАМ, кал на я/глист (RgОГК )
Слайд 34
Группы риска
Дети, нуждающиеся в постановке пр.Манту 2 р/год
в условиях общей лечебной сети:
Больные СД, ЯБЖ, болезни крови,
системные заболевания, ВИЧ-инфицированные, получающие длительную гормональную терапию (более 1мес)
С хр. Неспецифическими заболеваниями (пневмонией, бронхитом, тонзилитом), субфебрилитетом неясной этиологии
Не вакцинированны против туберкулеза, независимо от возраста ребенка (Детям не привитым вакцициной БЦЖ в период новорожденности при сохранении мед противопоказаний, пр.Манту ставят 2 раза в год, начиная с 6мес возраста до получения ребенком прививки вакц БЦЖ-М.)
Детям из социальных групп риска.
Слайд 35
ОЛС должна контролировать движение детей в «Д» группах
учета
«0» гр ДУ наблюдение до 3мес (иногда до 6мес)
VIА,VIБ,VIВ
– 1год (2года)
Слайд 36
Вакцинацию БЦЖ осуществляют здоровым новорожденным детям на 3-7
сутки БЦЖ-М.
Ревакцинации подлежат дети в возрасте 7 и 14
лет, имеющие отриц пр. Манту.
Инфицированные МБТ дети, имеющие отр. Пр.Манту, ревакцинации не подлежат!
Интервал между постановкой пр.Манту и ревакцинацией должен быть не менее 3 дней и не более 2 недель!
Слайд 37
Вакцинация и ревакцинация БЦЖ
Вакцинацию БЦЖ осуществляют здоровым новорожденным
детям на 3-7 сутки БЦЖ-М.
Ревакцинации подлежат дети в возрасте
7 и 14 лет, имеющие отр пр. Манту.
Инфицированные МБТ дети, имеющие отр. пр.Манту, ревакцинации не подлежат!
Интервал между постановкой пр.Манту и ревакцинацией должен быть не менее 3 дней и не более 2 недель!
Слайд 38
Наблюдение за вакцинированными и ревакцинированными детьми проводят врачи
и м/с ОЛС. Через 1,3,6,12мес должны проверить прививочную реакцию
с регистрацией размера и характера (папула, пустула, корочка, с отделяемым или без него, рубчик, пигментация).
Зарегистрировано:
- ДУ ф №063/у и ф.026/у
- н/о ф. №063/у и ф.№112/у