Слайд 2
Классификация возбудителей бруцеллёза
4 группа по Берджи - грамотрицательные
аэробные и микроаэрофильные палочки и кокки
семейство Brucellaceae
род Brucella
виды (10):
B. melitensis (95 – 97% случаев в РФ)
B. abortus
B. suis
B. canis
B. neotomae
B. ovis
виды делятся на биовары
Слайд 3
Морфологические и тинкториальные свойства
Мелкие коккобактерии
Грамотрицательные
Образуют микрокапсулу
Неподвижны
Спор не
образуют
Слайд 4
Культуральные свойства
прихотливы
на простых средах не растут
в первых генерациях
размножаются медленно (1 – 3 недели)
печеночные среды (бульон и
агар)
кровяные и сывороточные среды
в бульоне – равномерное помутнение
на агаре – сероватые, мелкие, выпуклые, блестящие колонии (S-формы)
B. abortus требует 5 – 10 % СО2
Слайд 5
Биохимические свойства
ферментируют глюкозу и арабинозу с образованием
кислоты без газа
не образуют индол
для B. abortus образование
H2S вариабельно
B. melitensis не образует H2S
B. suis образует H2S
Антигенные свойства
О-антиген (ЛПС)
Слайд 6
Эпидемиология
Источник B. abortus –
крупный рогатый скот
Слайд 7
Источник B. melitensis –
мелкий рогатый скот (овцы,
козы)
Слайд 9
Эпидемиология
Пути передачи:
алиментарный – через мясо, непастеризованное молоко
и молочные продукты (например, сыр брынза)
контактный (через неповрежденную кожу
и слизистые)
аэрогенный
Слайд 10
Эпидемиология
Восприимчивый коллектив
– любой человек без специфического
иммунитета.
Группы риска:
- работники животноводства
- работники предприятий,
обрабатывающих и заготавливающих продукты животноводства
- ветеринары
В очагах бруцеллеза сезонный подъем заболеваемости людей связан с периодами отела, окота или опороса у животных.
Слайд 11
Факторы патогенности бруцелл
адгезины:
микрокапсула
белки наружной мембраны
ферменты патогенности:
гиалуронидаза (придаёт
высокую инвазивность)
нейраминидаза
токсины:
эндотоксин (ЛПС)
агрессины:
низкомолекулярные протеины, ингибирующие слияние фагосомы и
лизосомы и подавляющие “окислительный взрыв” (незавершенный фагоцитоз)
каталаза и супероксиддисмутаза (защищают бруцелл от перекисей и других бактерицидных форм кислорода )
являются факультативными внутриклеточными паразитами клеток РЭС
Слайд 12
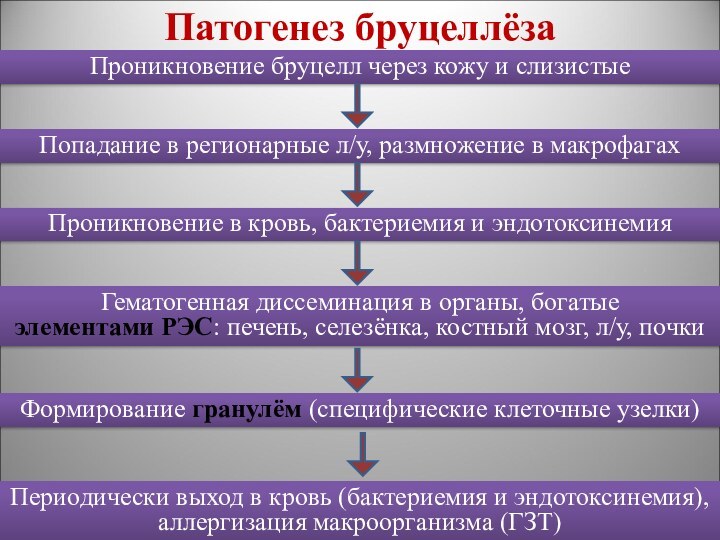
Патогенез бруцеллёза
Проникновение бруцелл через кожу и слизистые
Попадание
в регионарные л/у, размножение в макрофагах
Проникновение в кровь, бактериемия
и эндотоксинемия
Гематогенная диссеминация в органы, богатые
элементами РЭС: печень, селезёнка, костный мозг, л/у, почки
Формирование гранулём (специфические клеточные узелки)
Периодически выход в кровь (бактериемия и эндотоксинемия), аллергизация макроорганизма (ГЗТ)
Слайд 13
Клиника бруцеллёза
острый бруцеллез
1,5 – 2 месяца
подострый
бруцеллез
до 6 месяцев
хронический бруцеллез
более 6 месяцев
Слайд 14
Клиника острого и подострого бруцеллёза
Длительная волнообразная лихорадка (у
большей части больных сочетается с ознобами), самочувствие остаётся хорошим
Проливные
поты
Гепатоспленомегалия
Полилимфаденопатия
Артралгии, миалгии
Поражения ЦНС токсического характера: головная боль, утомляемость, нарушения сна и др.
Может быть розеолезная сыпь на коже
Слайд 15
Клиника хронического бруцеллёза
Поражения опорно-двигательного аппарата:
артриты крупных суставов
сакроилеит
миозиты
бурситы
тендовагиниты
Поражения центральной и периферической нервной системы
Поражения половой системы:
орхит, эпидидимит
у мужчин
сальпингит, оофорит, эндометрит, НМЦ у женщин
Может быть субфебрилитет
Слайд 16
Лабораторная диагностика
Бактериологическое исследование проводится в лабораториях ООИ
Исследуемый материал
– кровь (особенно во время лихорадки), пунктат костного мозга
и л/у, моча, реже – желчь, испражнения, суставная жидкость.
Методы диагностики:
Экспресс-метод
ПЦР
РИФ
ИФА
Слайд 17
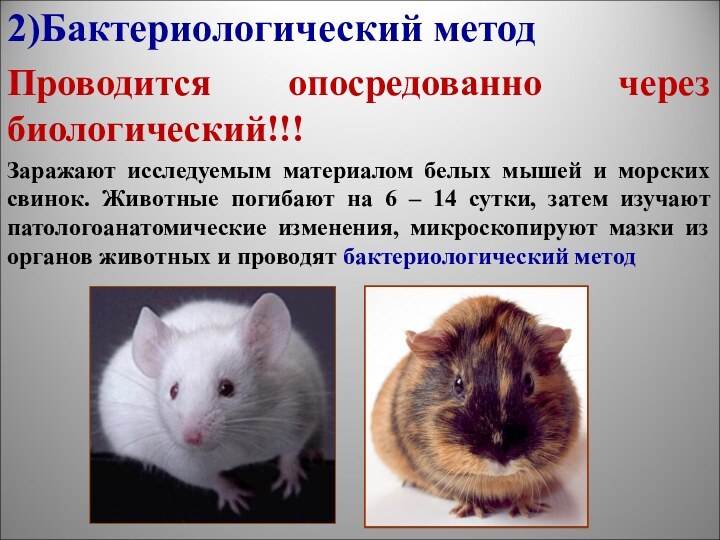
2)Бактериологический метод
Низкая высеваемость возбудителя
Медленный рост (инкубация от 5
до 30 суток)
B. abortus требует 5 – 10
% СО2
Материал засевают на:
печёночный бульон (МПБ + настой из говяжьей печени):
равномерное помутнение
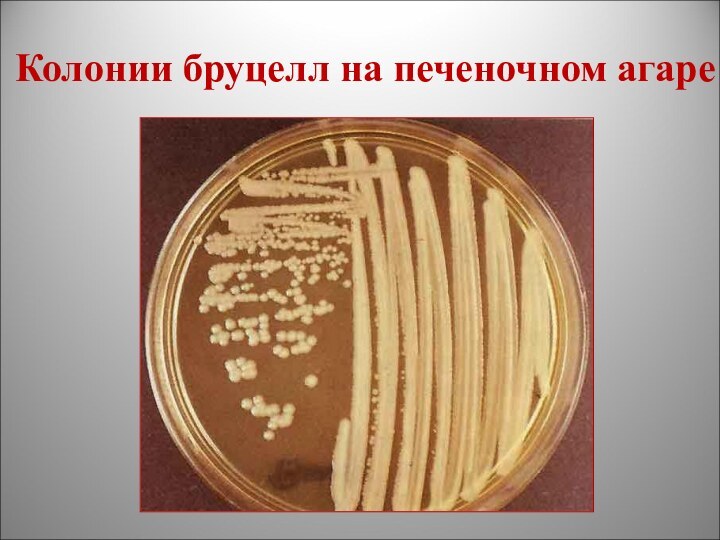
печёночный агар (МПА + настой из говяжьей печени):
сероватые, мелкие, выпуклые, блестящие колонии (S-формы) (фото)
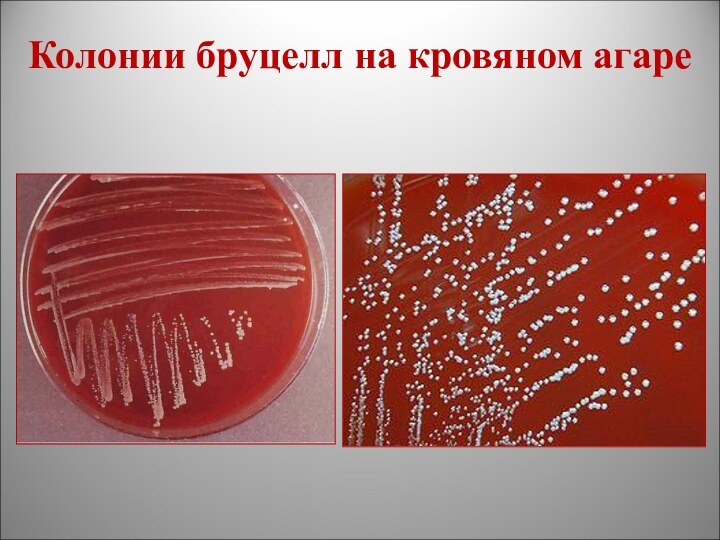
кровяной агар (фото)
Слайд 18
Колонии бруцелл на печеночном агаре
Слайд 19
Колонии бруцелл на кровяном агаре
Слайд 20
Мазок из колоний, окраска по Граму
Слайд 21
Идентификация чистой культуры:
по биохимическим свойствам:
ферментируют глюкозу и арабинозу
до кислоты без газа
не образуют индол
для B. abortus
образование H2S вариабельно
B. melitensis не образует H2S
B. suis образует H2S
по антигенным свойствам (РА)
по фаголизабельным свойствам
бактериостатические тесты Хеддельсона:
основаны на бактериостатическом действии анилиновых красителей – фуксина и тионина:
B. abortus растет на среде с фуксином, не растет с тионином
B. suis растет на среде с тионином, не растет с фуксином
B. melitensis растет на обеих средах
Слайд 22
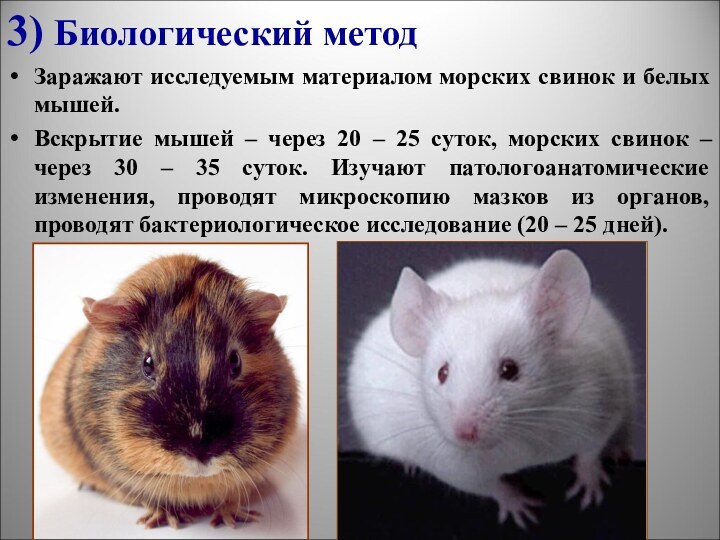
3) Биологический метод
Заражают исследуемым материалом морских свинок и
белых мышей.
Вскрытие мышей – через 20 – 25 суток,
морских свинок – через 30 – 35 суток. Изучают патологоанатомические изменения, проводят микроскопию мазков из органов, проводят бактериологическое исследование (20 – 25 дней).
Слайд 23
4) Серологический метод – 1-ый основной
Необходимо применять серодиагностику
в комплексе с кожно-аллергической пробой,
т.к. серодиагностика и кожно-аллергическая
проба в различные периоды заболевания имеют разную диагностическую ценность.
В первые 6 месяцев заболевания диагностическая ценность серологического метода выше, чем аллергического; серологические реакции в этот период оказываются положительными почти в 98% случаев.
По мере удлинения срока заболевания процент положительных серологических реакций (реакция агглютинации, РПГА) начинает падать.
В поздние периоды заболевания большую диагностическую ценность имеет реакция Кумбса и внутрикожная аллергическая проба.
Слайд 24
4) Серологический метод – 1-ый основной
пластинчатая (качественная) РА
– Хеддельсона
развернутая (количественная) РА – Райта
развернутая РПГА
РСК
ИФА
нРИФ
проба Кумбса
(на выявление неполных АТ)
Слайд 26
Единый бруцеллезный диагностикум содержит антигены трех патогенных для
человека видов бруцелл (бруцеллы инактивированы нагреванием), подкрашен метиленовым синим.
Используется для реакции Хеддельсона и Райта
Слайд 27
Учет реакции Хеддельсона
реакцию окончательно учитывают через 8 минут
отсутствие
агглютинации во всех дозах сыворотки - реакция «отрицательная»
агглютинация только
в первой дозе или в первой и второй дозах сыворотки - результат «сомнительный»
агглютинация во всех дозах сыворотки - результат «положительный»
при положительной реакции Хеддельсона ставят развёрнутую реакцию РА - Райта для определения титра АТ (диагностический титр 1:200)
Слайд 28
При хроническом бруцеллёзе (более 6 месяцев) реакция агглютинации
может быть отрицательной, т.к. у больного становится больше неполных
АТ
Для выявления неполных АТ ставится реакция (проба) Кумбса с использованием антиглобулиновой сыворотки против иммуноглобулинов человека
Слайд 29
5) Метод кожно-аллергических проб – 2-ой основной
Кожно-аллергическая проба
Бюрне основана на способности организма, сенсибилизированного бруцеллезным антигеном, специфически
отвечать местной реакцией на внутрикожное введение бруцеллезного аллергена (ГЗТ).
Реакция выявляется у больных позднее, чем антитела, и сохраняется годами после исчезновения клинических симптомов.
Необходимо иметь в виду, что аллергическая реакция может быть положительной в случаях бессимптомной инфекции, а также у привитых живой бруцеллезной вакциной.
Слайд 30
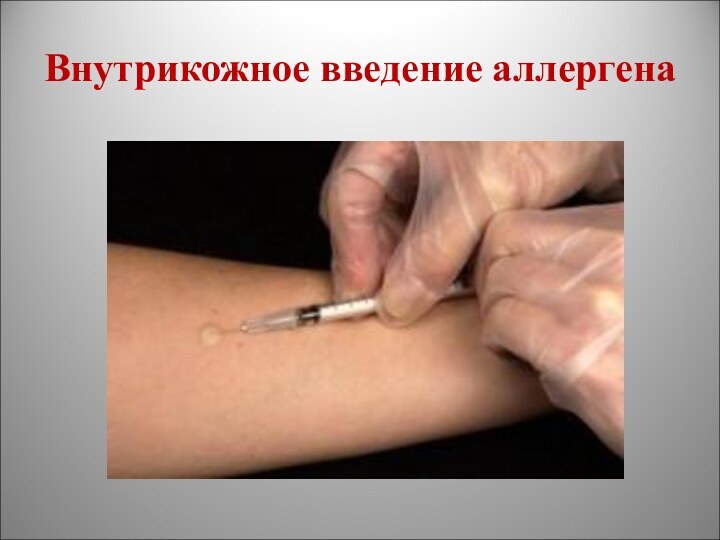
Для постановки пробы Бюрне используют бруцеллин.
Бруцеллин – это
полисахаридно-белковый комплекс из вакцинного штамма Brucella abortus 19-BA полученный
методом кислотного гидролиза.
Вводится 0,1 мл внутрикожно в ладонную поверхность предплечья.
Учет реакции производится через 24 - 72 часа.
Результат считается положительным, если образуется инфильтрат и гиперемия размером не менее 2 см в диаметре.
Слайд 31
Внутрикожное введение аллергена
Слайд 33
Вакцина бруцеллёзная живая
содержит живые клетки B. abortus
вакцинного (аттенуированного) штамма 19BA
штамм получен американским учёным Беком путём
многократных пересевов бруцелл на питательных средах при комнатной температуре. Учёная П.А. Вершилова доказала, что все 3 вида бруцелл создают перекрёстный иммунитет друг против друга
используется для профилактики бруцеллёза по эпид. показаниям группам риска, ревакцинация – через 1 год
Слайд 34
Вакцина бруцеллёзная лечебная
содержит штаммы Brucella melitensis и Brucella
abortus, инактивированные нагреванием
Слайд 35
Классификация возбудителя туляремии
4 группа по Берджи - грамотрицательные
аэробные и микроаэрофильные палочки и кокки
семейство Brucellaceae
род Francisella
вид F.
tularensis (делится на биовары)
Слайд 36
Морфологические и тинкториальные свойства
Мелкие коккобактерии
Грамотрицательные
Образуют микрокапсулу
Неподвижны
Спор не
образуют
Слайд 37
Культуральные свойства
прихотливы, на простых средах не растут
желточные среды
(свернутая желточная среда Мак-Коя)
кровяной агар с добавлением глюкозы и
цистеина (среда Френсиса)
на агаре – беловатые, мелкие, выпуклые, блестящие колонии
в жидких средах образуют плёнку
Слайд 38
Биохимические свойства
ферментирует глюкозу, мальтозу, маннозу с образованием
кислоты без газа
образует H2S
Антигенные свойства
О-антиген (ЛПС)
Vi-антиген (поверхностно-оболочечный)
Слайд 39
Эпидемиология
Источник инфекции – животные, в основном –
грызуны (суслики, ондатры, тарбаганы и др.) (зооноз).
Слайд 40
Эпидемиология
Пути передачи:
контактный
трансмиссивный (комары, клещи, слепни и др.)
алиментарный
и водный
воздушно-капельный
Восприимчивый коллектив
– любой человек без специфического иммунитета.
Группы риска: охотники, промысловики и др.
Слайд 41
Факторы патогенности F. tularensis
адгезины:
микрокапсула
белки наружной мембраны
ферменты патогенности:
гиалуронидаза
(придаёт высокую инвазивность)
нейраминидаза
токсины:
эндотоксин (ЛПС)
агрессины:
капсула
вещества, подавляющие лизосомальную функцию фагоцитов
(макрофагов) (незавершенный фагоцитоз)
Слайд 42
Патогенез туляремии
Проникновение через кожу и слизистые глаз, дыхательной
и пищеварительной систем
Размножение во входных воротах (первичный аффект)
и регионарных л/у, незавершённый фагоцитоз, воспаление л/у
(бубонная, язвенно-бубонная, глазо-бубонная, ангинозно-бубонная, абдоминальная, легочная формы )
Нарушение барьерной функции л/у, проникновение в кровь, бактериемия и эндотоксинемия
Гематогенная диссеминация, образование гранулём во внутренних органах и лимфоузлах
(септическая форма)
Слайд 43
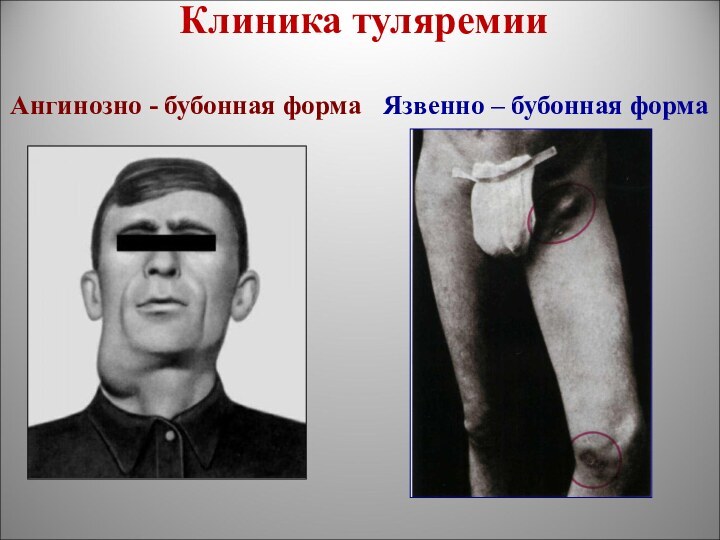
Клиника туляремии
Ангинозно - бубонная форма
Язвенно – бубонная форма
Слайд 44
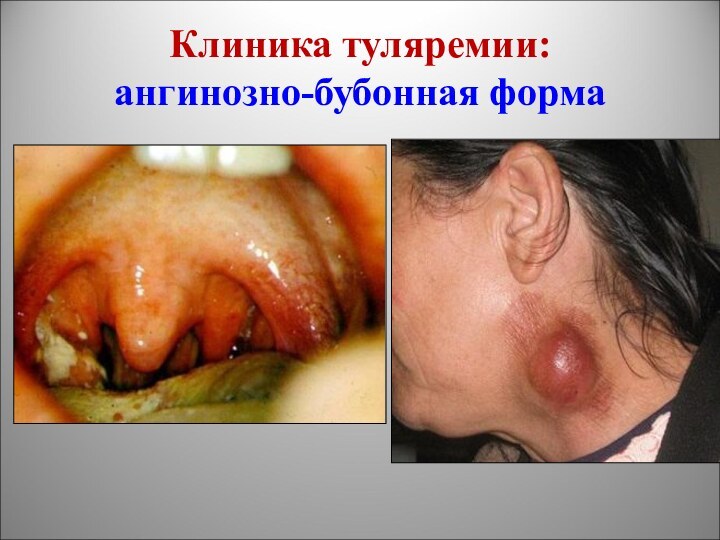
Клиника туляремии:
ангинозно-бубонная форма
Слайд 45
Лабораторная диагностика
Проводится в лабораториях ООИ
Исследуемый материал – отделяемое
язв, конъюнктивы глаза, пунктат бубона, плёнка из зева, мокрота,
кровь.
Методы диагностики:
Экспресс-метод
ПЦР
РИФ
ИФА
Слайд 46
2)Бактериологический метод
Проводится опосредованно через биологический!!!
Заражают исследуемым материалом белых
мышей и морских свинок. Животные погибают на 6 –
14 сутки, затем изучают патологоанатомические изменения, микроскопируют мазки из органов животных и проводят бактериологический метод
Слайд 47
F. tularensis в мазке-отпечатке из селезёнки
(окраска по
Романовскому-Гимзе)
Слайд 48
Посев материала от животных проводят на:
желточные среды
свернутая желточная среда Мак-Коя
кровяной агар с добавлением глюкозы и
цистеина (среда Френсиса)
на агаре – беловатые, мелкие, выпуклые, блестящие колонии
Слайд 49
Колонии францизелл
на желточном агаре
Слайд 50
Идентификация чистой культуры:
по биохимическим свойствам:
ферментирует глюкозу, мальтозу, маннозу
до кислоты без газа
образует H2S
по антигенным свойствам:
реакция агглютинации на
стекле
Слайд 51
3) Серологический метод – 1-ый основной
развернутая РА
развернутая
РПГА
РСК
ИФА
Слайд 52
4) Метод кожно-аллергических проб – 2-ой основной
Для постановки
пробы используют тулярин
Тулярин – это взвесь инактивированных нагреванием францизелл
вакцинного штамма
Вводится 0,1 мл внутрикожно в ладонную поверхность предплечья (есть тулярин для накожного применения)
Учет реакции производится через 24 - 72 часа
Результат считается положительным, если образуется инфильтрат и гиперемия размером не менее 5 мм в диаметре
У вакцинированных или переболевших людей проба остаётся положительной несколько лет. У больных проба становится положительной с 3 – 5 дня болезни