Слайд 2
ФУНКЦИИ СЕРДЦА
Функция автоматизма - способность сердца вырабатывать электрические
импульсы при отсутствии внешних воздействий.
Функция проводимости - способность к
проведению возбуждения, возникшего в каком-либо участке сердца, к другим отделам сердечной мышцы.
Функция сократимости - способность сердечной мышцы сокращаться в ответ на возбуждение.
Слайд 3
Нормальная функция СУ осуществляется за счет спонтанной деполяризации
его пейсмейкерных N-клеток (автоматизм) и проведения возникающих импульсов транзиторными
T-клетками на миокард предсердий через синоатриальную (СА) зону (синоатриальная проводимость).
Нарушения любого из этих компонентов приводят к дисфункции синусового узла (ДСУ)
Клинические рекомендации по диагностике и лечению нарушений ритма сердца и проводимости от 2013 года, Минздрав РФ, Общество специалистов по неотложной кардиологии
Слайд 4
Синоатриальный узел (СУ,узел Киса-Флека) - это небольшая масса специализированных
волокон сердца, которая находится в стенке правого предсердия, длиной
10-20 мм, шириной 3-5 мм.
Клеткам СУ присущ автоматизм - способность вырабатывать электрические импульсы для сокращения сердца в покое 60-80 уд/мин.
Узел состоит из двух типов клеток:
Р-клетки генерируют импульсы возбуждения
T-клетки проводят импульсы от синусового узла к предсердиям
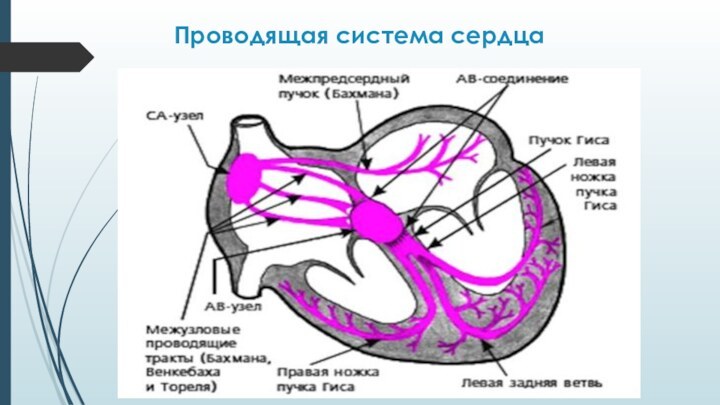
От СУ по предсердиям электрический импульс распространяется по проводящим трактам:
передний - Бахмана (связывает правое и левое предсердие)
средний - Венкебаха - к верхнезадней части АВ узла.
задний тракт Тореля (более длинный) заканчивается у нижнего края АВ-узла.
Слайд 6
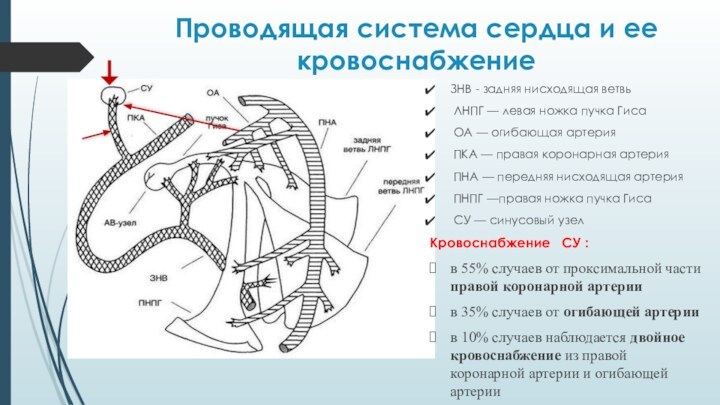
Проводящая система сердца и ее кровоснабжение
ЗНВ - задняя
нисходящая ветвь
ЛНПГ — левая ножка пучка Гиса
ОА
— огибающая артерия
ПКА — правая коронарная артерия
ПНА — передняя нисходящая артерия
ПНПГ —правая ножка пучка Гиса
СУ — синусовый узел
Кровоснабжение СУ :
в 55% случаев от проксимальной части правой коронарной артерии
в 35% случаев от огибающей артерии
в 10% случаев наблюдается двойное кровоснабжение из правой коронарной артерии и огибающей артерии
Слайд 7
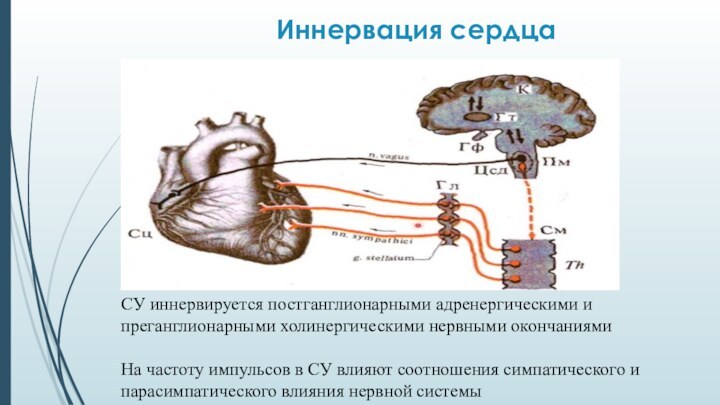
Иннервация сердца
СУ иннервируется постганглионарными адренергическими и преганглионарными холинергическими
нервными окончаниями
На частоту импульсов в СУ влияют соотношения симпатического
и парасимпатического влияния нервной системы
Слайд 8
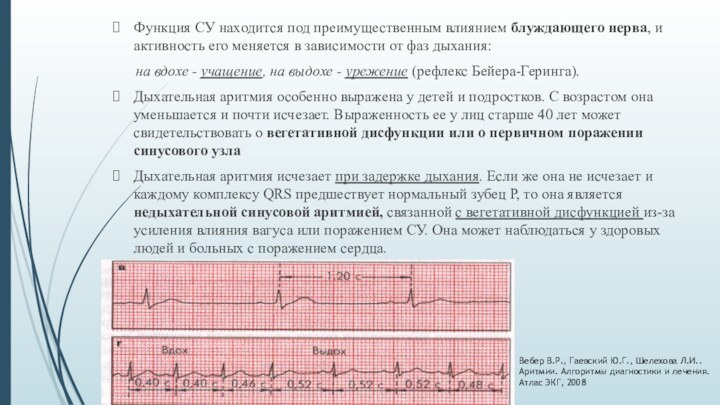
Функция СУ находится под преимущественным влиянием блуждающего нерва,
и активность его меняется в зависимости от фаз дыхания:
на вдохе - учащение, на выдохе - урежение (рефлекс Бейера-Геринга).
Дыхательная аритмия особенно выражена у детей и подростков. С возрастом она уменьшается и почти исчезает. Выраженность ее у лиц старше 40 лет может свидетельствовать о вегетативной дисфункции или о первичном поражении синусового узла
Дыхательная аритмия исчезает при задержке дыхания. Если же она не исчезает и каждому комплексу QRS предшествует нормальный зубец Р, то она является недыхательной синусовой аритмией, связанной с вегетативной дисфункцией из-за усиления влияния вагуса или поражением СУ. Она может наблюдаться у здоровых людей и больных с поражением сердца.
Вебер В.Р., Гаевский Ю.Г., Шелехова Л.И.. Аритмии. Алгоритмы диагностики и лечения. Атлас ЭКГ, 2008
Слайд 9
Предпочтительным термином является «дисфункция синусового узла», а термин
СССУ предлагают использовать в случаях ДСУ с клинической симптоматикой
Клинические
рекомендации по диагностике и лечению нарушений ритма сердца и проводимости от 2013 года, Минздрав РФ, Общество специалистов по неотложной кардиологии
Слайд 10
Синдром слабости синусового узла (СССУ)
СССУ — это
сочетание клинических и электрокардиографических признаков, отражающих структурные повреждения СУ,
его неспособность нормально выполнять функцию водителя ритма сердца и/или обеспечивать регулярное проведение автоматических импульсов к предсердиям
Слайд 11
Частота выявления ДСУ растет с возрастом, у
лиц старше 50 лет она составляет 0,17%.
Частота симптоматичных
случаев ДСУ оценивается по количеству имплантаций искусственных водителей ритма (ИВР) или ЭКС.
На долю ДСУ приходится около половины всех имплантаций ЭКС, а частота распределения их по возрасту носит бимодальный характер с пиками в интервалах 20— 30 и 60—70 лет
Клинические рекомендации по диагностике и лечению нарушений ритма сердца и проводимости от 2013 года, Минздрав РФ, Общество специалистов по неотложной кардиологии
Слайд 12
В диагностике ДСУ важнейшей задачей является подтверждение связи
клинической симптоматики с брадикардией, т. е. выявление клинико-электрокардиографической корреляции
Слайд 13
Классификация дисфункций СУ
А. Внутренняя (органическая)
В. Внешняя (функциональная)
Склерозно-фиброзно-дегенеративная болезнь:
пожилые люди
Инфильтрация: амилоидоз, жировое перерождение, опухоли
Ишемия: атеросклероз, спазм, тромбоэмболия
КА
Кальцификация артерий СУ
Воспаление: бактериальное, вирусное, паразитарное
Коллагенозы: ревматизм, СКВ,склероз
Прогрессирующие нервно-мышечные заболевания (б-нь Фридрейха)
Эндокринные: гипотиреоз, феохромоцитома, быстрая потеря веса
Постоперационная : ВПС
Врожденная: гипоплазия СУ,
Повышенный тонус n.vagus:
симптом каротидного синуса, спортсмены, повышение внутричерепного давления
Обструктивная желтуха
Медикаментозный: бета-блокаторы, антагонисты кальция, дигиталис, клонидин, допегит, амиодарон, новокаинамид, дизопирамида фосфат, литий, хинидин, никотин
Слайд 14
Классификация дисфункций СУ
А. Внешняя (функциональная) этиология
Повышение тонус n.vagus:
вазовагальный синкопе
ишемия мозга, субарахноидальное
кровоизлияние
нарушение глотания,
рвота
тяжелая физическая нагрузка
при гиперкальциемии
при анестезии
при пробе Вальсальвы
во время сна
при КАГ
при химической и электрической кардиоверсии,
острая интоксикация
препаратами
спонтанное купирование СВТ
в глазной хирургии
метаболическая гиперкалиемия
при гипотермии
Слайд 15
Этиология лекарственных ДСУ
ß-адреноблокатор + верапамил
ß-адреноблокатор +дилтиазем
Амиодарон
+верапамил
Амиодарон +дилтиазем
ß-адреноблокатор + амиодарон
Гликозиды
Клофелин
Слайд 16
Признаки дисфункции СУ у спортсменов
Хроническое перенапряжение миокарда во
время регулярных физических тренировок у спортсменов приводит к повышению
тонуса n.vagus и подавлению автоматизма СА узла, возникновению зависящих от брадикардии аритмий
Отличием от первичной ДСУ является резкое увеличение ЧСС у спортсменов в период физической нагрузки (оценка с
помощью ХолтерЭКГ, ВЭМ)
Синусовая брадикардия допускается как физиологическая находка у профессиональных спортсменов, которые нередко имеют ЧСС от 40 до 50 в мин. во время отдыха и пробуждения и ЧСС до 30 в мин во время сна с синусовыми паузами или АВ- блокадой второй степени первого типа, дающими асистолические интервалы до 2,8 сек.
Слайд 17
Хронотропная несостоятельность
Хронотропный индекс представляет собой отношение, выраженное
в процентах, разности между пиковой ЧСС на максимуме нагрузки
и ЧСС покоя (хронотропный ответ) к разности между предсказанной по возрасту максимальной ЧСС, вычисляемой по формуле ЧСС max (мин–1) = 220 – возраст, и ЧСС покоя (хронотропный резерв):
(ЧСС max – ЧСС покоя)
ЧСС (220-возраст)- ЧСС покоя х 100%
В норме хронотропный индекс ≥ 80%
Клинические рекомендации по диагностике и лечению нарушений ритма сердца и проводимости от 2013 года, Минздрав РФ, Общество специалистов по неотложной кардиологии
Слайд 18
Дисфункция синусового узла
персистирующая, чаще выраженная, синусовая брадикардия;
остановка синусового
узла и синоатриальные блокады;
персистирующие фибрилляция и трепетание предсердий с
низкой частотой желудочковых сокращений;
синдром тахикардии—брадикардии;
хронотропная несостоятельность
Клинические рекомендации по диагностике и лечению нарушений ритма сердца и проводимости от 2013 года, Минздрав РФ, Общество специалистов по неотложной кардиологии
Слайд 19
ЭКГ-признаки дисфункции синоатриального узла
медленное и нестойкое восстановление функции
СА узла после электрической/фармакологической дефибрилляции или кардиоверсии
миграция водителя
ритма между синусовым и атриовентрикулярным узлами или наличие парасистолии
3. замещающие выскальзывающие ритмы
4. сочетание с дистальными аритмиями и блокадами (АВ блокада 1-3 степени, пароксизмальные АВ узловые тахикардии)
Слайд 20
Синусовая брадикардия
Наиболее частой формой ДСУ является синусовая брадикардия.
Редкий предсердный ритм при этом характеризуется возбуждением предсердий из
области СУ, а при наличии аритмии интервалы R—R изменяются плавно от цикла к циклу.
В основе СБ лежит снижение функции автоматизма СУ. Более выраженные нарушения автоматизма СУ приводят к остановке СУ, проявляющейся синусовой паузой различной продолжительности.
Клинические рекомендации по диагностике и лечению нарушений ритма сердца и проводимости от 2013 года, Минздрав РФ, Общество специалистов по неотложной кардиологии
Слайд 21
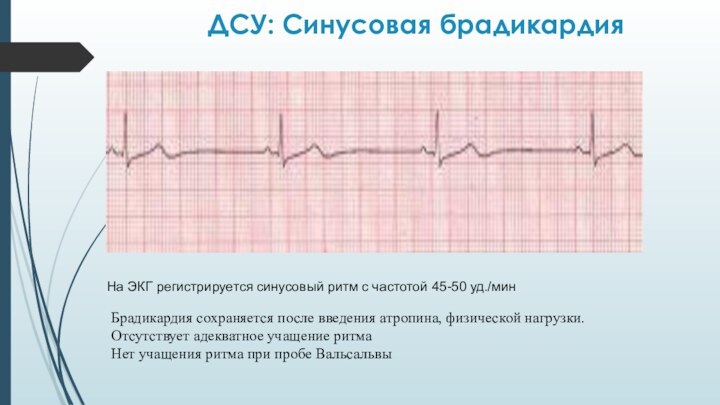
ДCУ: Синусовая брадикардия
На ЭКГ регистрируется синусовый ритм с
частотой 45-50 уд./мин
Брадикардия сохраняется после введения атропина, физической нагрузки.
Отсутствует
адекватное учащение ритма
Нет учащения ритма при пробе Вальсальвы
Слайд 22
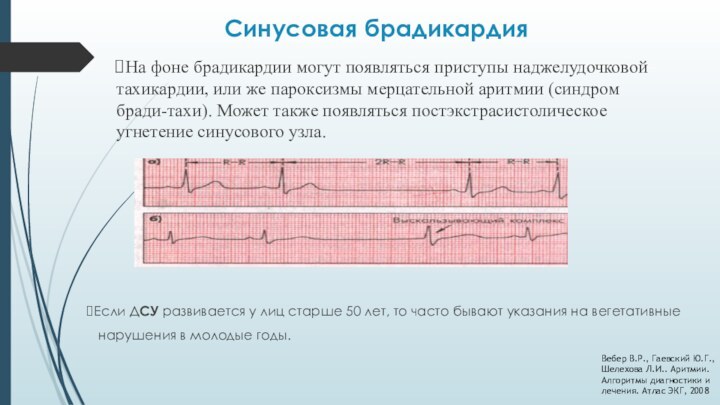
Синусовая брадикардия
На фоне брадикардии могут появляться приступы наджелудочковой
тахикардии, или же пароксизмы мерцательной аритмии (синдром бради-тахи). Может
также появляться постэкстрасистолическое угнетение синусового узла.
Вебер В.Р., Гаевский Ю.Г., Шелехова Л.И.. Аритмии. Алгоритмы диагностики и лечения. Атлас ЭКГ, 2008
Если ДСУ развивается у лиц старше 50 лет, то часто бывают указания на вегетативные
нарушения в молодые годы.
Слайд 23
Считается, что предельное снижение частоты ритма днем в
покое определяется величиной 40 в 1мин, ночью — 35
в 1мин и не зависит от пола и возраста. Допускается также развитие синусовых пауз, длительность которых до 2 с — нередкое явление у здоровых лиц. Но их длительность в норме не может превышать 3 с.
Эти состояния могут быть отнесены к нормальным только в тех случаях, когда они бессимптомны и имеется адекватный прирост частоты синусового ритма в ответ на физическую нагрузку
Клинические рекомендации по диагностике и лечению нарушений ритма сердца и проводимости от 2013 года, Минздрав РФ, Общество специалистов по неотложной кардиологии
Слайд 24
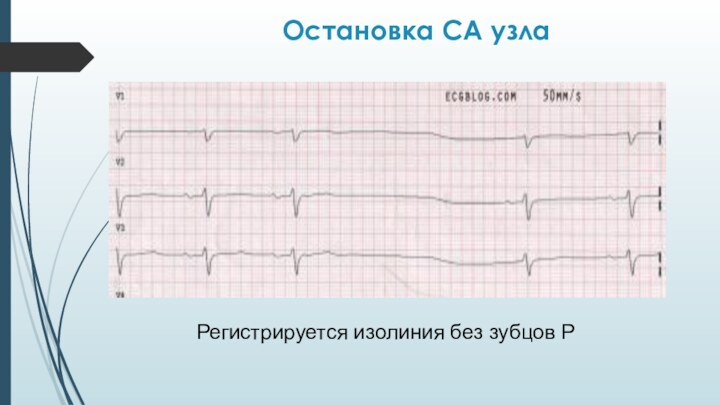
Остановка синусового узла
Внезапное периодическое исчезновение синусового ритма и
замена его на короткое время эктопическим ритмом
Нередко остановка синусового
узла наступает сразу после приступа тахикардии (НЖТ, ФП).
Остановка чаще бывает кратковременной и может быть более продолжительной
Длительный период асистолии, превышающий два интервала РР и некратный одному интервалу РР
Слайд 25
Остановка СА узла
Регистрируется изолиния без зубцов Р
Слайд 26
Если пауза короче предшествующего периода 2 РР, то
для констатации остановки СУ требуется, чтобы она была более
2 сек
Критерием остановки СУ предлагается считать длительность паузы более 3 с, что исключает ее физиологический характер.
Клинические рекомендации по диагностике и лечению нарушений ритма сердца и проводимости от 2013 года, Минздрав РФ, Общество специалистов по неотложной кардиологии
Слайд 27
Остановка (арест) синусового узла
Остановка СУ – внезапное прекращение
активности СУ с отсутствием сокращений предсердий и желудочков.
Остановка СУ развивается остро и без дисфункции СУ у пациентов с выраженной ваготонией, с синдромом каротидного синуса, при погружении в ледяную воду, при острой ишемии миокарда во время приступа стенокардии, а также при приеме некоторых ААП
Клинически остановка СУ проявляется синкопальным синдромом с выпадением тонов пульса. На ЭКГ возможны длинные паузы без QRS, замещающий узловой ритм
Вебер В.Р., Гаевский Ю.Г., Шелехова Л.И.. Аритмии. Алгоритмы диагностики и лечения. Атлас ЭКГ, 2008
Слайд 28
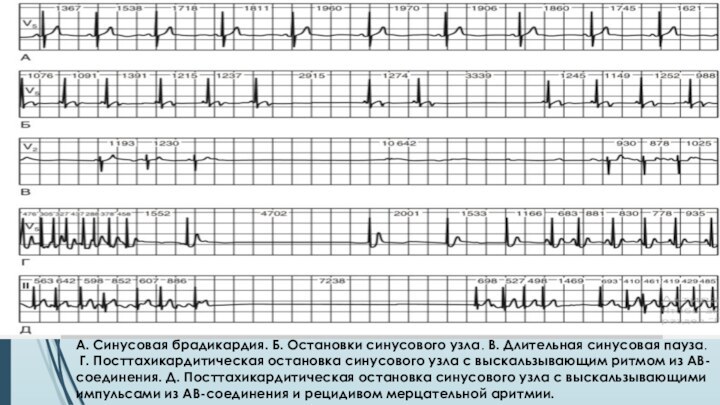
А. Синусовая брадикардия. Б. Остановки синусового узла. В.
Длительная синусовая пауза.
Г. Посттахикардитическая остановка синусового узла с
выскальзывающим ритмом из АВ-соединения. Д. Посттахикардитическая остановка синусового узла с выскальзывающими импульсами из АВ-соединения и рецидивом мерцательной аритмии.
Слайд 29
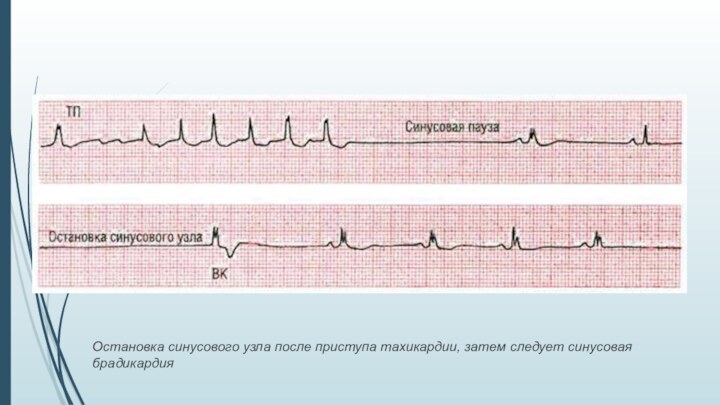
Остановка синусового узла после приступа тахикардии, затем следует
синусовая брадикардия
Слайд 30
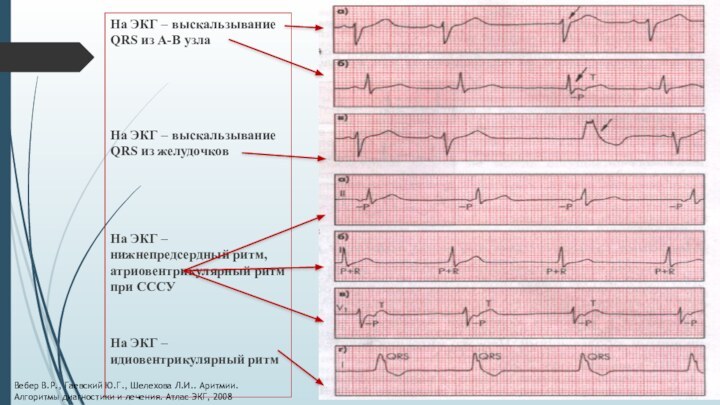
На ЭКГ – выскальзывание QRS из А-В узла
На
ЭКГ – выскальзывание QRS из желудочков
На ЭКГ – нижнепредсердный
ритм, атриовентрикулярный ритм при СССУ
На ЭКГ – идиовентрикулярный ритм
Вебер В.Р., Гаевский Ю.Г., Шелехова Л.И.. Аритмии. Алгоритмы диагностики и лечения. Атлас ЭКГ, 2008
Слайд 31
Синоаурикулярные блокады
Синоаурикулярные блокады часто возникают на фоне синусовой
брадикардии
Появление синоаурикулярной блокады имеет периодический характер
Во время СА блокады
возникают выскакивающие эктопические сокращения или эктопические ритмы.
Слайд 32
Синоаурикулярные блокады
Причины:
Блокада в проведении импульса от СУ к
предсердиям (блокирование в окружающей ткани предсердий)
Импульс не образуется в
СУ
Импульс СУ имеет недостаточную силу, чтобы вызвать возбуждение предсердий
Предсердия не воспринимают импульс
Различают синоаурикулярную блокаду I, II и III степени.
Слайд 33
Синоаурикулярная блокада I степень
I степень проявляется замедленным образование
импульса в СУ или замедленным проведением их к предсердиям.
На
обычной ЭКГ синоаурикулярная блокада I степени не может быть выявлена, так как на ЭКГ не отражается возбуждение СУ
Потенциал СУ можно зарегистрировать при электрической стимуляции предсердий
Слайд 34
Синоаурикулярная блокада II степени Мобитц I
При СА блокаде
часть импульсов из СУ не доходят до предсердий, что
приводит к выпадению Р и QRS.
СА блокада II степени I типа имеет периоды Самойлова- Венкебаха (Мобитц I)
Наблюдается постепенное прогрессирующее укорочение интервалов РР с последующим выпадением Р и QRS
После выпадения Р и QRS цикл повторяется: укорочение интервала РР в начале цикла происходит быстрее, чем в конце
Пауза не равняется двум нормальным интервалам РР
Возможно проведение импульса из СУ в виде 3:2 или 4:3 или 5:4
Слайд 35
СА блокада 2 степени Мобитц 1
Постепенное укорочение интервала
Р-Р. Длительность паузы меньше удвоенного значения предыдущего интервала Р-Р
Слайд 36
Синоаурикулярная блокада II степени Мобитц II
Нарушение проведения импульса
из СУ к предсердиям
Выпадение Р и QRS, что приводит
к паузе, асистолии, во время которой восстанавливается синоаурикулярная проводимость
Длительность паузы кратна двум интервалам РР
Блокада синоаурикулярная может возникать регулярно после 3, 4 или 5 сокращения
Могут выпадать несколько комплексов РQRS подряд, при этом в отличие от остановки СУ пауза будет кратной двум интервалам РР
Может выпадать каждый второй Р QRS и давать на ЭКГ стойкую брадикардию, уменьшая ритм в два раза. При этом возможно внезапное учащение ритма в два раза при физической нагрузке или после введения атропина
Слайд 37
СА блокада 2 степени Мобитц 2
Равенство интервалов Р-Р
между собой Длительность паузы равна величине интервала Р-Р, умноженного
на 2
Слайд 38
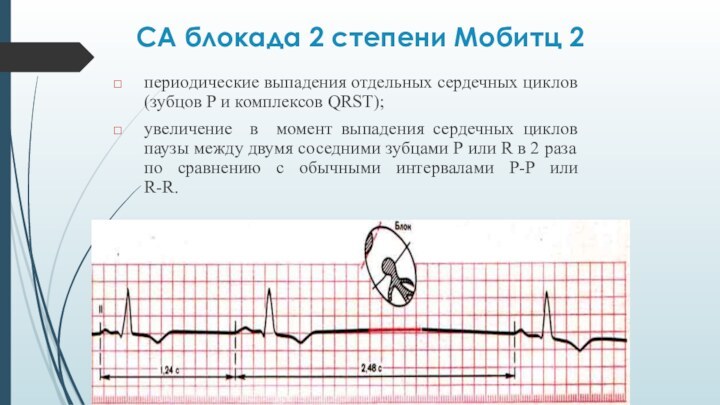
СА блокада 2 степени Мобитц 2
пеpиодические выпадения отдельных
сеpдечных циклов (зубцов Р и комплексов QRST);
увеличение в момент
выпадения сеpдечных циклов паузы между двумя соседними зубцами Р или R в 2 pаза по сpавнению с обычными интеpвалами Р-Р или
R-R.
Слайд 39
Синоаурикулярная блокада III
СА блокада III степени=полная синоаурикулярная блокада
На
ЭКГ изолиния до тех пор, пока не начнут действовать
автоматические центры II или III порядка (чаще из предсердий или АВ узла)
СА полная блокада может быть преходящей или постоянной
Если не возникают эктопические сокращения на фоне асистолии, то может наступить или МЭС или смерть
Отличие от остановки СУ – постоянное отсутствие деятельности СУ, тогда как остановка СУ– периодическое нарушения деятельности СУ
Слайд 40
Брадисистолическая форма фибрилляции предсердий
Стойкая брадисистолическая форма ФП
Ритм
сокращения желудочков мало учащается при физической нагрузке, после введения
атропина и ортостатической пробе
Слайд 41
Синдром «тахи – бради»
Чередование периодов тахикардии и брадикардии.
Сразу
после окончания синусовой тахикардии, пароксизма ФП или ТП, НЖТ
в течение какого-то периода отмечается резкая брадикардия (выраженная синусовая брадикардия, остановка синусового узла).
Во время брадикардии могут быть сокращения из эктопических очагов.
Неадекватное значительное урежение ритма при назначении даже небольших доз бета-блокаторов.
Слайд 42
В момент прекращения аритмии создаются благоприятные условия для
развития длительной асистолии, поскольку автоматизм СУ и водителей ритма
второго порядка находятся в угнетенном состоянии.
Это, как правило, приводит к клинической симптоматике, и подобное состояние в виде синдрома тахикардии—брадикардии впервые описал Д. Шорт в 1954 г.
Клинические рекомендации по диагностике и лечению нарушений ритма сердца и проводимости от 2013 года, Минздрав РФ, Общество специалистов по неотложной кардиологии
Слайд 43
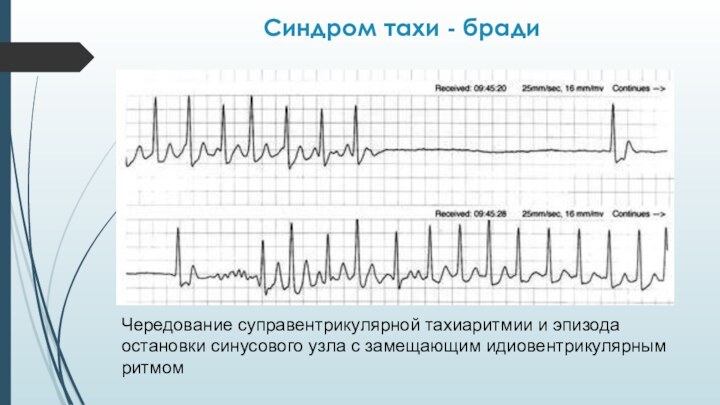
Синдром тахи - бради
Чередование суправентрикулярной тахиаритмии и эпизода
остановки синусового узла с замещающим идиовентрикулярным ритмом
Слайд 44
Клиника
Течение ДСУ может быть бессимптомным даже при наличии
пауз 4 сек. и более
Частые жалобы: чувство головокружения,
обмороки и обморочные состояния, ощущение сердцебиения, загрудинная боль и одышка, чувство усталости, раздражительность, забывчивость
При чередовании тахи- и брадикардии могут беспокоить сердцебиения, а также головокружения и обмороки в период пауз после спонтанного прекращения тахиаритмии
Все перечисленные симптомы неспецифичны и носят
транзиторный характер
Слайд 45
Клиника
С прогрессированием заболевания и дальнейшим нарушением кровообращения церебральная
симптоматика становится более выраженной
Предобморочные состояния сопровождаются появлением резкой
слабости, шума в ушах. Обмороки кардиальной природы (синдром Морганьи-Эдем-Стокса) характеризуются отсутствием ауры, судорог
Ограничение хронотропного резерва при нагрузке проявляется слабостью, одышкой, может развиваться хроническая сердечная недостаточность
Слайд 46
Течение ДСУ
Латентное течение ДСУ: клиники нет, есть признаки
ДСУ по ЭФИ
Компенсированное течение: синусовая брадикардия (только при усилении
вагусного влияния)
Декомпенсированное течение (манифистирующее течение): признаки при ХМ ЭКГ, клинические проявления
Слайд 47
Методы диагностики СССУ
Поверхностная ЭКГ
Холтеровское мониторирование ЭКГ
Велоэргометрия (с предварительной отменой антиаритмических препаратов за 3-5 суток
до исследования)
Чреспищеводная электрокардиостимуляция
(с предварительной отменой антиаритмических препаратов за 3-5 суток до исследования)
ЭФИ сердца
Слайд 48
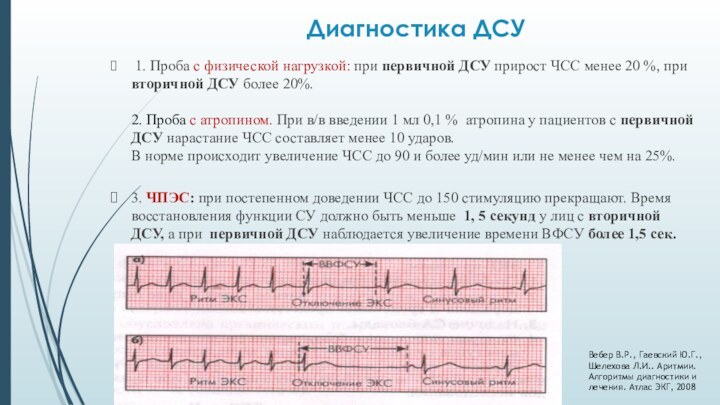
Диагностика ДСУ
1. Проба с физической нагрузкой: при первичной
ДСУ прирост ЧСС менее 20 %, при вторичной ДСУ
более 20%.
2. Проба с атропином. При в/в введении 1 мл 0,1 % атропина у пациентов с первичной ДСУ нарастание ЧСС составляет менее 10 ударов.
В норме происходит увеличение ЧСС до 90 и более уд/мин или не менее чем на 25%.
3. ЧПЭС: при постепенном доведении ЧСС до 150 стимуляцию прекращают. Время восстановления функции СУ должно быть меньше 1, 5 секунд у лиц с вторичной ДСУ, а при первичной ДСУ наблюдается увеличение времени ВФСУ более 1,5 сек.
Вебер В.Р., Гаевский Ю.Г., Шелехова Л.И.. Аритмии. Алгоритмы диагностики и лечения. Атлас ЭКГ, 2008
Слайд 49
Пробы с физической нагрузкой
При выполнении нагрузочных проб
при нормальной функции синусового узла должна достигаться субмаксимальная ЧСС
Критериями первичной ДСУ является недостаточное нарастание ЧСС:
на первой ступени менее 90 уд/мин.
на 2-й ступени – менее 100 уд/мин.
на 3-й и 4-й – менее 110 – 125 уд/мин.
(у женщин пороговые ЧСС несколько выше).
При вторичной дисфункции нарастание ЧСС нормальное
Слайд 50
Атропиновая проба применяется главным образом для подтверждения диагноза
вторичной дисфункции синусового узла у пациентов молодого и среднего
возраста
Слайд 51
Диагностика ДСУ
Дополнительные методы:
Синокаротидная проба: синусовая пауза более 3
сек
Проба Вальсальвы: отсутствует увеличение ЧСС при пробе и выраженная
брадикардия после нее
Результаты электрофизиологического исследования (инвазивного или неинвазивного)
Слайд 52
Диагностика ДСУ с помощью чреспищеводной электрокардиостимуляции (ЧП ЭКС)
По
протоколу исследования определяются:
время восстановления синусового узла (ВВФСУ)
корригированное
время восстановления синусового узла (КВВФСУ)
относительное время восстановления функции синусового узла (ОВВФСУ)
эффективный рефрактерный период АВ соединения (ЭРП АВC)
точка Венкебаха
Л.В. Чирейкин, Ю.В. Шубик, М.М. Медведев, Б.А. Татарский«Чреспищеводная электрокардиография и электрокардиостимуляция»
Слайд 53
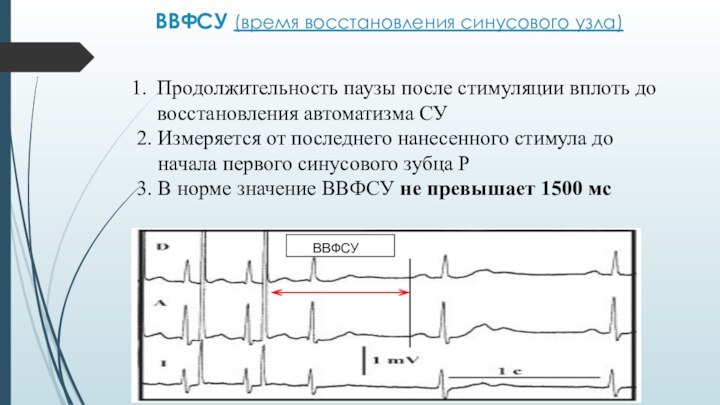
ВВФСУ (время восстановления синусового узла)
Продолжительность паузы после
стимуляции вплоть до восстановления автоматизма СУ
2. Измеряется от последнего
нанесенного стимула до
начала первого синусового зубца Р
3. В норме значение ВВФСУ не превышает 1500 мс
Слайд 54
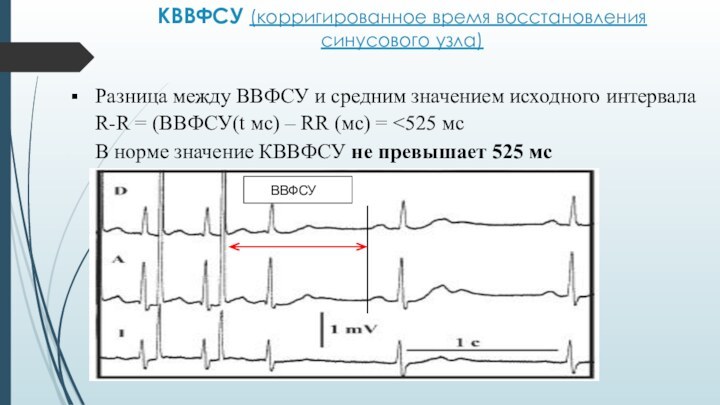
КВВФСУ (корригированное время восстановления синусового узла)
Разница между
ВВФСУ и средним значением исходного интервала R-R = (ВВФСУ(t
мс) – RR (мс) = <525 мс
В норме значение КВВФСУ не превышает 525 мс
Слайд 55
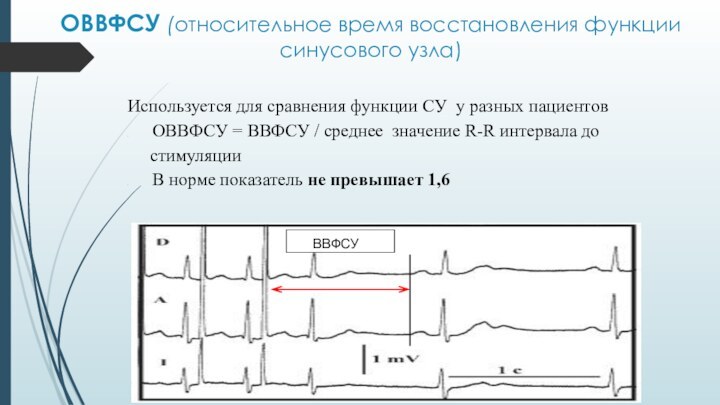
ОВВФСУ (относительное время восстановления функции синусового узла)
Используется для
сравнения функции СУ у разных пациентов
ОВВФСУ = ВВФСУ
/ среднее значение R-R интервала до
стимуляции
В норме показатель не превышает 1,6
Слайд 56
ЭРП АВС (эффективный рефрактерный период АВ соединения)
На
фоне базового ритма (100, 110, 120 ударов в минуту)
выполняется постепенное уменьшение длительности программированного стимула до тех пор, пока на ЭКГ не будет зарегистрировано выпадение комплекса на ЭКГ
В норме ЭРП АВС 260-340 мс
SЭРП АВ соединения соответствует расстоянию между экстрастимулами
Слайд 57
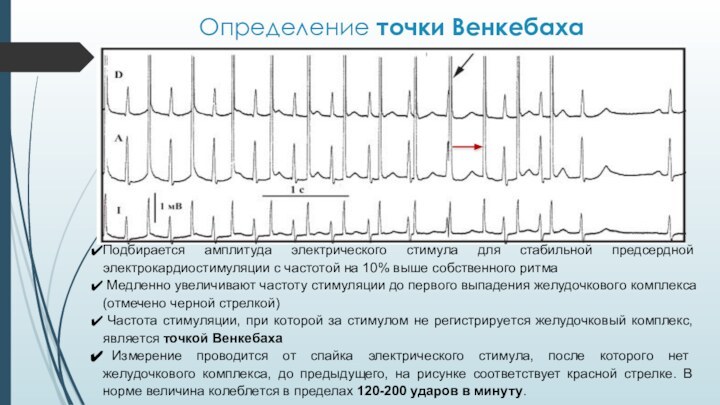
Определение точки Венкебаха
Подбирается амплитуда электрического стимула для стабильной
предсердной электрокардиостимуляции с частотой на 10% выше собственного ритма
Медленно увеличивают частоту стимуляции до первого выпадения желудочкового комплекса (отмечено черной стрелкой)
Частота стимуляции, при которой за стимулом не регистрируется желудочковый комплекс, является точкой Венкебаха
Измерение проводится от спайка электрического стимула, после которого нет желудочкового комплекса, до предыдущего, на рисунке соответствует красной стрелке. В норме величина колеблется в пределах 120-200 ударов в минуту.
Слайд 58
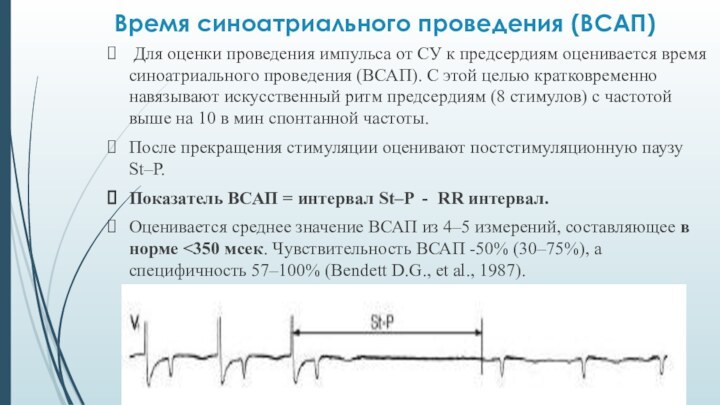
Время синоатриального проведения (ВСАП)
Для оценки проведения
импульса от СУ к предсердиям оценивается время синоатриального проведения
(ВСАП). С этой целью кратковременно навязывают искусственный ритм предсердиям (8 стимулов) с частотой выше на 10 в мин спонтанной частоты.
После прекращения стимуляции оценивают постстимуляционную паузу St–P.
Показатель ВСАП = интервал St–P - RR интервал.
Оценивается среднее значение ВСАП из 4–5 измерений, составляющее в норме <350 мсек. Чувствительность ВСАП -50% (30–75%), а специфичность 57–100% (Bendett D.G., et al., 1987).
Слайд 60
Показания к имплантации электрокардиостимулятора
Электрокардиографические критерии:
Время восстановления функции
синусового узла при электрофизиологическом исследовании (ВВФСУ) более 3500мс
Корригированное
время восстановления функции синусового узла (КВВФСУ) более 2300мс.
Клинические критерии:
Наличие обусловленных брадикардией коронарной недостаточности, застойной сердечной недостаточности, высокой систолической артериальной гипертензии (независимо от ЧСС)
Приступы Морганьи-Эдамс-Стокса в анамнезе (хотя бы однократно)
Слайд 61
Лечение дисфункции синусового узла
Устранение брадикардии с ее клиническими
проявлениями
Устранение сопутствующих нарушений ритма сердца и предупреждение тромбоэмболических осложнений
Лечение
основного заболевания
NB! Больные с бессимптомным течением ДСУ при отсутствии органических заболеваний сердца и сопутствующих аритмий лечения не требуют.
В то же время такие пациенты должны избегать лекарственных препаратов, угнетающих функцию СУ,
Клинические рекомендации по диагностике и лечению нарушений ритма сердца и проводимости от 2013 года, Минздрав РФ, Общество специалистов по неотложной кардиологии
Слайд 62
Лечение дисфункции СУ
Антитромботическая терапия должна проводиться во всех
случаях сопутствующих предсердных тахиаритмий в полном соответствии с рекомендациями
по антитромботической терапии фибрилляции предсердий
Клинические рекомендации по диагностике и лечению нарушений ритма сердца и проводимости от 2013 года, Минздрав РФ, Общество специалистов по неотложной кардиологии
Слайд 63
Лечение дисфункций СУ
Дисфункция СУ не является фактором риска
смерти.
Лечения требуют предсинкопальные или синкопальные эпизоды либо клинические проявления
низкого сердечного выброса
Подходы к лечению:
При вторичной ДСУ – восстановить вегетативный баланс (верапамил 120 мг в сутки в сочетании с беллоидом 1т 4 раза в день) или клоназепам 0,5 мг на ночь
При симптоматических приступах СВ тахиаритмии – профилактическая ААП
Слайд 64
Лечение ДСУ
Отменяют все препараты, которые могут способствовать нарушению
проводимости
Необходимо исключение гиперкалиемии или гипотиреоза, при котором больной
может быть ошибочно направлен на установку постоянного ЭКС
Со временем прогрессирование нарушений проводимости может потребовать установку электрокардиостимулятора
Слайд 65
Лечение ДСУ
При легкой степени: жалобы на слабость, неустойчивость
походки, головокружение - можно использовать антихолинэргические препараты: атропин 0,1
% по 5-10 капель 3 раза, беллатаминал 1 таб. 3-4 раза в день, при более выраженных проявлениях –нифедипин 1т. 2-3 раза, изадрин 5мг 2-3 раза под язык; эуфиллин 0,9 г в сутки (до 2т 3 раза в день).
При наличии синдрома «бради-тахи» можно использовать аллапинин 25 мг 2-3 раза в день: он не урежает, а даже учащает ритм и предупреждает развитие приступов мерцательной аритмии; назначение дигоксина для урежения ритма при тахисистолии.
Слайд 66
Лечение дисфункции синусового узла
Постоянная электростимуляция сердца устраняет клинические
проявления ДСУ, но не влияет на общую смертность.
Однокамерная
предсердная стимуляция (режим AAIR) или двухкамерная стимуляция (режим DDDR) обладают преимуществами перед однокамерной стимуляцией желудочков (режим VVIR):
повышается толерантность к физической нагрузке
снижается частота развития фибрилляции предсердий и тромбоэмболических осложнений.
Клинические рекомендации по диагностике и лечению нарушений ритма сердца и проводимости от 2013 года, Минздрав РФ, Общество специалистов по неотложной кардиологии
Слайд 67
I. Показана имплантация ЭКС:
1. Когда установлена связь между
клиническими симптомами и электрокардиографическими проявлениями дисфункции синусового узла, спонтанной
или ятрогенной как следствие длительной лекарственной терапии, от которой нельзя отказаться.
2. При хронотропной несостоятельности, сопровождающейся симптоматикой
(Класс I)
Клинические рекомендации по диагностике и лечению нарушений ритма сердца и проводимости от 2013 года, Минздрав РФ, Общество специалистов по неотложной кардиологии
Слайд 68
Рекомендации по постоянной кардиостимуляции при дисфункции синусно- предсердного
узла
Клинические рекомендации:
«Брадиаритмии»// 2017г
Слайд 69
II. Имплантация ЭКС целесообразна:
1. При дисфункции СУ
с частотой ритма сердца менее 40 в 1мин., возникающей
спонтанно или вследствие необходимой лекарственной терапии, когда четкая связь не документирована между выраженной симптоматикой, характерной для брадикардии, и действительным наличием брадикардии (Класс IIа)
2. При синкопальных состояниях невыясненного происхождения, когда выраженные нарушения функции СУ установлены по результатам ЭФИ (Класс II в)
Клинические рекомендации по диагностике и лечению нарушений ритма сердца и проводимости от 2013 года, Минздрав РФ, Общество специалистов по неотложной кардиологии
Слайд 70
III. Имплантация ЭКС может обсуждаться:
1. Когда постоянная частота
ритма сердца во время бодрствования составляет менее 40 в
1мин при минимально выраженной симптоматике
( Класс III )
Клинические рекомендации по диагностике и лечению нарушений ритма сердца и проводимости от 2013 года, Минздрав РФ, Общество специалистов по неотложной кардиологии
Слайд 71
IV. Имплантация ЭКС не показана:
1. При дисфункции
СУ у больных без клинической симптоматики, включая тех, у
которых синусовая брадикардия менее 40 мин–1 является следствием длительной лекарственной терапии.
2. При дисфункции СУ, если четко документировано, что симптомы, предполагавшие наличие брадикардии, в действительности не связаны с редким ритмом.
3. При дисфункции СУ с симптомами брадикардии, вызванной обратимыми причинами или лекарственной терапией, не являющейся необходимой
Клинические рекомендации по диагностике и лечению нарушений ритма сердца и проводимости от 2013 года, Минздрав РФ, Общество специалистов по неотложной кардиологии