- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Экстрагенитальная патология
Содержание
- 2. Экстрагенитальная патология (ЭГП) – это многочисленная группа разнообразных
- 4. Знание влияния экстрагенитальной патологии на течение беременности
- 5. Это связано, во-первых, с иммунной перестройкой реактивности
- 6. Специалисты выделяют ряд заболеваний, которые могут осложнить
- 7. Нарушения ритма сердца
- 8. Аритмии: экстрасистолы предсердные, узловые или желудочковые, реже
- 9. Экстрасистолия в родах может быть вызвана увеличенным притоком
- 10. Пароксизмалъная тахикардия во время беременности встречается реже, чем
- 11. Лечение:успокаивающие средства (беседа и валериана, элениум);если нет
- 12. Мерцательная аритмия — наиболее опасная форма эктопической аритмии и связана,
- 13. Лечение:при мерцании предсердия нужно тахисистолическую форму перевести
- 14. Нарушение проводимости — различные варианты блокады проводящей системы
- 15. Лечение:Кортикостероиды — преднизолон по 20 мг —
- 16. Гипертоническая болезнь и беременность
- 17. Как правило, гипертоническая болезнь (ГБ) уже существует до беременности
- 18. При 1-й степени риска осложнения беременности минимальны в
- 19. При разрешенной вынашиваемой беременности следует наблюдаться не
- 20. ЛечениеРежим труда и отдыха; ограничение соли до
- 21. симпатолитики (октадин, изобарин, комелин, салотензин) дают слабый
- 22. производные клофелина (кленидин, гемитен) —можно применять центральный
- 23. ганглиоблокаторы (пентамин, арфонад, бензогексоний) — тормозят проведение импульса
- 24. бета-адреноблокаторы (фенталамин, тропафен) эффективны при повышенном выбросе
- 25. В лечении ГБ у беременных широкое применение
- 26. Пиелонефрит
- 27. Среди экстрагенитальной патологии у беременных заболевания почек
- 28. Пиелонефрит является наиболее частой клинической формой (10-12%)
- 29. Гестационный пиелонефритПиелонефрит, возникший впервые во время беременности , родов или раннем послеродовом периоде
- 30. Физиологические измененияпонижение тонуса (гипотония) и моторики (дискинезия,
- 31. механическое сдавливание во второй половине беременности мочеточников
- 32. Клиника пиелонефритаЧаще всего пиелонефрит возникает на 22-28-й
- 33. ДиагностикаОАК: Лейкоцитоз, СОЭОАМ: бактериурияАнализ мочи по Нечипоренко:лейкоциты
- 34. УЗИ почек: За счёт отёка паранефральной
- 35. ОсложненияНевынашивание беременностиВнутриутробная гипоксияЗадержка роста плодаВнутриутробное инфицирование плодаГестоз
- 36. Показания к госпитализацииОбострение пиелонефритаСнижение функции почекПрисоединение гестозаУгрожающий
- 37. Лечениекомплексное, длительное(4-8 недель), индивидуальное1) В острой стадии
- 38. 3) Дезинтоксикационная и десенсебилизирующая терапия4)При отсутствии отёков
- 39. 6)Антибактериальная терапия:В 1-ом триместре беременности применяются природные
- 40. В первом триместре беременности используют полусинтетические пенициллины
- 41. Кроме того, используются сульфаниламидные препараты, производные нитрофурана,
- 42. Сахарный диабет беременных
- 43. Гестационный сахарный диабет– это сахарный диабет, развивающийся
- 44. Факторы способствующие развитиюПолностью причины развития гестационного диабета
- 45. Во-вторых, наличие наследственности по сахарному диабету. Если
- 46. Признаки и выявление СДДля гестационного диабета характерно
- 47. По результатам одного анализа натощак диагноз не
- 48. Осложнения При некомпенсированном сахарном диабете, в том
- 49. Во втором триместре у плода развивается своя
- 50. Для плода опасен не только высокий сахар,
- 51. Чем опасен гестационный диабет для матери? Некомпенсированный
- 52. ЛечениеОчень часто для компенсации гестационного диабета достаточно
- 53. Увеличить потребление продуктов, содержащих большое количество клетчатки
- 54. Анемия Беременных
- 55. Анемия - это осложнение беременности, которое характеризуется снижением уровня гемоглобина и количества эритроцитов.
- 56. Причиной возникновения анемии у беременных является повышенное
- 57. СимптомыОбщая слабость, быстрая утомляемость, головокружение, иногда обморочные
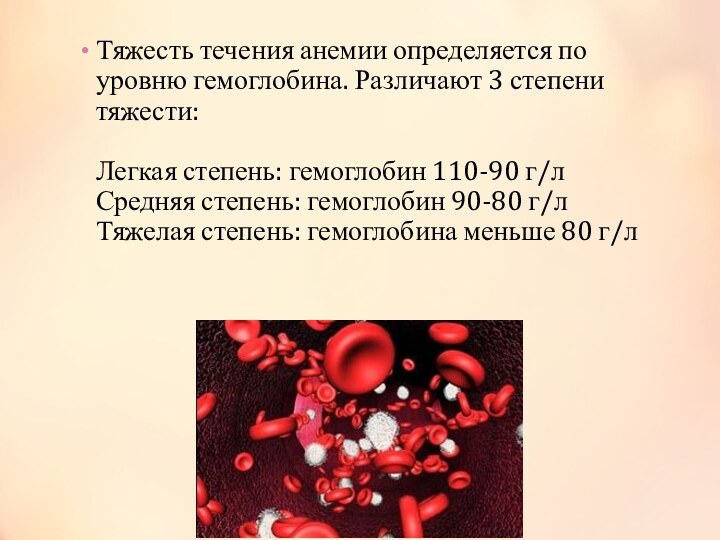
- 58. Тяжесть течения анемии определяется по уровню гемоглобина.
- 59. Анемия осложняет течение беременности, родов и послеродового
- 60. Диагностика включает обследование в женской консультации и
- 61. ЛечениеСуществует множество препаратов железа, причем ни один
- 62. Так, ферроцерон способен вызвать диспепсию, нарушение мочевыделения. Поэтому если
- 63. Если во время беременности не удалось
- 64. Скачать презентацию
- 65. Похожие презентации
Экстрагенитальная патология (ЭГП) – это многочисленная группа разнообразных и разнозначимых болезней, синдромов, состояний у беременных женщин, объединенных лишь тем, что они не являются гинекологическими заболеваниями и акушерскими осложнениями беременности.

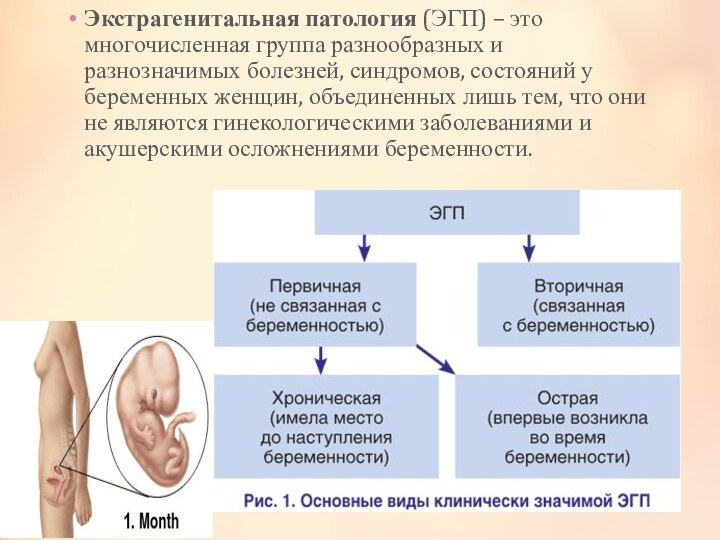




















































Слайд 4 Знание влияния экстрагенитальной патологии на течение беременности и
развитие плода позволяют правильно вести беременность, сохранить здоровье женщины
и получить здоровое потомство. В подавляющем большинстве во время беременности течение заболевания ухудшается.
Слайд 5
Это связано,
во-первых, с иммунной перестройкой реактивности женского
организма.
Во-вторых, во время беременности меняется нейроэндокринная регуляция, что
приводит к ухудшению течения сахарного диабета, гипертонической болезни, заболеваний щитовидной железы, надпочечников. В третьих, играют свою роль и физиологические изменения, происходящие в организме во время беременности.
Слайд 6 Специалисты выделяют ряд заболеваний, которые могут осложнить течение
беременности, и поэтому требуют обязательного наблюдения и консультации у
врача при планировании и во время беременности, а также постановки на специальный учет.Слайд 8 Аритмии: экстрасистолы предсердные, узловые или желудочковые, реже политопные
(предсердные или желудочковые). Беременность предрасполагает к экстрасистолии, особенно в
III триместре из-за высокого стояния диафрагмы. Эмоциональное возбуждение также способствует возникновению экстрасистолии.
Слайд 9 Экстрасистолия в родах может быть вызвана увеличенным притоком крови
к сердцу от матки во время схваток и потуг,
болью, страхом. Но в 70 % экстрасистолия у беременных и рожениц связана с органическим поражением сердца: пороки, миокардит. И сама экстрасистолия способствует возникновению нарушения кровообращения.Слайд 10 Пароксизмалъная тахикардия во время беременности встречается реже, чем экстрасистолия,
и может развиваться у здоровых женщин во второй половине
беременности, исчезает после родов, что указывает на ее рефлекторное экстракардиальное происхождение. Приступ пароксизмальной тахикардии (ПТ) характеризуется частотой сердечных сокращений от 130—160 до 220 ударов в минуту, ритмичностью, внезапностью возникновения и окончания. Жалобы на сердцебиение и чувство дискомфорта. При затяжном приступе ПТ — боли в области сердца, головокружение, слабость. Тошнота и рвота характеризуют больное сердце. ЭКГ позволяет установить источник ПТ — наджелудочковый (предсердный и узловой) и желудочковый, причем последняя свидетельствует о глубоком поражении сердца и вызывает или усугубляет сердечную недостаточность.
Слайд 11
Лечение:
успокаивающие средства (беседа и валериана, элениум);
если нет эффекта
— стимуляция блуждающего нерва: односторонний попеременный массаж от каротидного
синуса, давление на глазное яблоко;при отсутствии эффекта — в/в изептин, пропранолол (введение индерала не рекомендуется, т.к. он адреноблокатор, который может усиливать сокращения матки и приводить к прерыванию беременности);
при заболевании сердца ПТ лечится строфантином гипотонии в/в, в/м новокаинамид. Хинидин противопоказан, так как является протоплазматическим ядом и вызывает гибель плода и аборт.
Слайд 12 Мерцательная аритмия — наиболее опасная форма эктопической аритмии и связана, как
правило, с органическими заболеваниями сердца.
ЭКГ-исследование выявляет не только МА,
но и локализацию нарушения ритма: предсердное или желудочковое. При этом желудочковая форма требует реанимации. МА при беременности — опасное осложнение: материанская смертность при ней составляет 20 %, перинатальная — 50 %. Родоразрешение с учетом нарушения кровобращения производится одномоментным кесаревым сечением.
Слайд 13
Лечение:
при мерцании предсердия нужно тахисистолическую форму перевести в
нормосистолическую (строфантин, калий).
Пароксизм МА лечат новокаинамидом, а при неэффективности
— панангином и изоптином.Электроимпульсное лечение противопоказано из-за опасности отслойки плаценты. Необходим гепарин для профилактики тромбозов, а после родов непрямые антикоагулянты, в случае использования которых кормить ребенка грудью нельзя из-за опасности геморрагических проявлений.
Слайд 14 Нарушение проводимости — различные варианты блокады проводящей системы различного
уровня: синаурикулярная, предсердно-желудочковая и желудочковая. Наибольшее значение имеет предсердно-желудочковое
нарушение проводимости.Различают 3 степени: замедление предсердно-желудочковой проводимости; неполная АВ-блокада; полная АВ-блокада.
Женщинам с 3-й степенью нарушения проводимости беременность противопоказана, в других же случаях можно вынашивать.
Слайд 15
Лечение:
Кортикостероиды — преднизолон по 20 мг — позволяют
ликвидировать предсердно-желудочковую блокаду. Надо помнить, что при полной АВ-блокаде
увеличивается ударный и минутный объем, а систолическое АД повышается.Атропин, эфедрин, изодрин, алупент, эуфиллин понижают степень блокады, увеличивают число сокращений желудочков только временно и могут быть использованы в родах с добавлением внутривенного введения соды.
При полной АВ-блокаде и сердечной недостаточности можно применять гликозиды, в то время как при неполной они противопоказаны, так как усугубляют блокаду. В этих случаях используют эуфиллин, мочегонные, адонис.
Слайд 17
Как правило, гипертоническая болезнь (ГБ) уже существует до беременности и
проявляется во время ее, так как беременность — состояние
стресса, сопровождающееся разнообразными невротическими проявлениями, в том числе и сосудодвигательными реакциями. Считается, что в первом триместре беременности АД неустойчиво, с 13 до 20 недель снижается, с 28 — повышается.Слайд 18 При 1-й степени риска осложнения беременности минимальны в форме
преждевременных родов и ПТБ не более 20 %, беременность
редко — не более 20 % — ухудшает течение заболевания. Для ГБ это первая стадия, кризы редки, стенокардия. Обычно ПТБ в 20 % и преждевременные роды у 12 %. Беременность допустима.При 2-й степени риска — выраженной — частота осложнений достигает 20—50 %, значительна — более 20 % — частота поздних самопроизвольных выкидышей, перинатальная смертность достигает 20 %. Для ГБ это IIA стадия. ПТБ наблюдается при этом в 50 %, преждевременные роды — 20 %, антенатальная гибель — 20 %. Частые гипертонические кризы, тяжелая коронарная недостаточность, прогрессирующий ПТБ, высокое стабильное АД — показания для прерывания беременности.
При 3-й степени риска осложнения беременности составляют более 50 %, перинатальная смертность более 20 %, беременность редко заканчивается вынашиванием, необходимо прерывание ее. Это IIБ, III стадия ГБ. Опасность уремии, нарушения мозгового кровообращения, коронарной недостаточности, отслойки плаценты и пр. Велика опасность для жизни матери и высока перинатальная смертность, что требует немедленного прерывания беременности.
Слайд 19 При разрешенной вынашиваемой беременности следует наблюдаться не реже
1 раза в неделю у акушера-гинеколога и терапевта.
Госпитализировать: до
12 недель для решения вопроса о возможности вынашивания, при повышении АД более 149/90 в течение недели, гипертонических кризах, начальных формах ПТБ, стенокардии или сердечной астме, симптомах неблагополучного плода и за 3—4 недели до родов.
Слайд 20
Лечение
Режим труда и отдыха; ограничение соли до 5
граммов в сутки; гипотензивные препараты.
Из 9 групп гипотензивных препаратов
во время беременности с наименьшим влиянием на плод можно применять только 5:спазмолитики: дибазол, папаверин, но-шпа, эуфиллин и лучше парентерально и для купирования криза, а не для длительного курса лечения;
салуретики, обладающие гипотензивным и мочегонным действием, короткими курсами в 1—2 дня через 1—2—3 недели: гипотиазид 25—50—100 мг, фурасемид и урегит непригодны для длительного лечения, их применяют во время кризов из-за кратковременного действия. Салуретики применять с калием и симпатолитиками и препаратами метилдофы (альдонат, допегит), которые потенцируют действие салуретиков и задерживают калий и воду. Натрийуретики также можно (альдоктон, верошпирон), но их гипотензивное действие во время беременности низкое;
Слайд 21 симпатолитики (октадин, изобарин, комелин, салотензин) дают слабый терапевтический
эффект и опасны ортостатическим коллапсом, поэтому их можно применять
только в условиях стационара и в комбинации (например, с салуретиками). Их нельзя применять за 2 недели до кесарева сечения — опасность коллапса во время операции;препараты метилдофы (альдомет, допегит) регулируют центральный и периферические отделы сосудистого тонуса, не задерживают натрий и воду, можно с салуретиками;
Слайд 22 производные клофелина (кленидин, гемитен) —можно применять центральный механизм
снижения АД, урежение сердцебиения;
препараты рауфальфии (резерпин, рауседил, раунатин) —
гипотензивное и седативное действие. Побочное действие — ринит, аритмии, брадикардия, задержка натрия и воды. У новорожденных нарушение глотания и сосания, заложенность носа, брадикардия, депрессия, поэтому нельзя в последние недели беременности и после родов. Применять при кризах на протяжении 2 дней;Слайд 23 ганглиоблокаторы (пентамин, арфонад, бензогексоний) — тормозят проведение импульса в
симпатических и парасимпатических ганглиях и поэтому снижают тонус не
только артерий, но и вен, что приводит к снижению притока крови к сердцу и уменьшению сердечного выброса — ортостатический коллапс, особенно при варикозном расширении вен. Может быть головокружение, атония мочевого пузыря и кишечника у женщины. У плода повышена секреция бронхиальных желез — опасно, и может быть атония мочевого пузыря и кишечная непроходимость.Ганглиоблокаторы можно только в экстренных случаях и для кратковременного и быстрого снижения АД в родах;
Слайд 24 бета-адреноблокаторы (фенталамин, тропафен) эффективны при повышенном выбросе катехоламинов,
но во время беременности при ГБ это редко, поэтому
и лечебный эффект их низок. Тропафен можно при кризах;бета-адреноблокаторы (производные пропрамедона — обзидан, индерал, тразикор и др.) уменьшают сердечный выброс и секрецию ренина и тем снижают АД. Вызывают усиление сокращения матки — опасность прерывания беременности, в родах из-за снижения сердечного выброса тоже не следует использовать, при длительном применении тормозит сердечную деятельность плода.
Слайд 25 В лечении ГБ у беременных широкое применение должна
получить физиотерапия. При эмоциональной недостаточности показана гальванизация зоны «воротника»
и эндоназально. Для улучшения почечного кровотока, особенно при ПТБ, микроволновая терапия сантиметрового и дециметрового диапазона на область почек. С этой же целью применяют ультразвук в импульсном режиме.Электроаналгезия способствует регуляции нарушенных корково-подкорковых взаимосвязей, нормализует функцию высших вегетативных центров, в том числе сосудодвигательного. Показана электроаналгезия в начальных стадиях ГБ и для профилактики ПТБ. В родах гипотензивная терапия должна быть усилена, вводить через 2—3 часа парентерально дибазол, папаверин, эуфиллин, при недостаточном эффекте мелкие ганглиоблокаторы: пентамин, арфонад при контроле за АД.
Слайд 27 Среди экстрагенитальной патологии у беременных заболевания почек и
мочевыводящих путей занимают второе место после болезней сердечно-сосудистой системы
и представляют опасность как для матери, так и для плода.Слайд 28 Пиелонефрит является наиболее частой клинической формой (10-12%) среди
патологических процессов в почках, наблюдаемых у беременных и родильниц.
Пиелонефрит
– это неспецифическое инфекционно – воспалительное заболевание почек с преимущественным поражением интерстециальной ткани и чашечно – лоханочной системы.
Слайд 29
Гестационный пиелонефрит
Пиелонефрит, возникший впервые во время беременности ,
родов или раннем послеродовом периоде
Слайд 30
Физиологические изменения
понижение тонуса (гипотония) и моторики (дискинезия, гипокинезия)
лоханок и мочеточников под воздействием эстрадиола, других эстрогенов и
прогестерона, концентрация которых значительно возрастает;гемодинамические нарушения в почке, чашечно-лоханочной системе и мочеточниках (гипоксия), связанные с гормональными сдвигами и вышеуказанными уродинамическими нарушениями;
Слайд 31 механическое сдавливание во второй половине беременности мочеточников увеличенной
и ротированной вправо маткой, а также расширенными яичниковыми венами
(в основном, справа); понижение тонуса, увеличение объема мочевого пузыря вследствие нейрогормональных влияний.ослабление в конце беременности сфинктера уретры (способствует восходящему распространению инфекции
Слайд 32
Клиника пиелонефрита
Чаще всего пиелонефрит возникает на 22-28-й неделе
беременности.
Характеризуется внезапным началом, высокой температурой тела, ознобами, выраженной интоксикацией
с наличием характерных локальных симптомов: болей в поясничной области, соответствующих стороне поражения, иррадиирующих в верхнюю часть живота, паховую область, половую губу, бедро.
Слайд 33
Диагностика
ОАК: Лейкоцитоз, СОЭ
ОАМ: бактериурия
Анализ мочи по Нечипоренко:
лейкоциты >
4000 в 1 мл
эритроциты > 2000 в 1
мл цилиндры гиалиновые > 1-3 в 1 мл
Анализ мочи по Зимницкому:
от 1,005 до 1,028 или в утренней порции мочи её плотность высока, то функциональная недостаточность почек исключается.
Слайд 34
УЗИ почек:
За счёт отёка паранефральной клетчатки
поражённая почка контурируется отчётливее окружающих тканей. Отсутствует подвижность почки.
При нарушении пассажа мочи выявляется расширение чашечно-лоханочной системы.
Слайд 35
Осложнения
Невынашивание беременности
Внутриутробная гипоксия
Задержка роста плода
Внутриутробное инфицирование плода
Гестоз
Слайд 36
Показания к госпитализации
Обострение пиелонефрита
Снижение функции почек
Присоединение гестоза
Угрожающий выкидыш
или угрожающие преждевременные роды
Начальные признаки гипотрофии плода
Бессимптомная бактериурия или
лейкоцитурия ,не поддающаяся терапии.
Слайд 37
Лечение
комплексное, длительное(4-8 недель), индивидуальное
1) В острой стадии заболевания
режим постельный - 4-6 дней. По окончании лихорадочного периода
рекомендуется активный режим для улучшения оттока мочи.2) Позиционная терапия: 2-3 раза в день – коленно-локтевое положение продолжительностью 4-5 минут; сон на боку, противоположном больной почке
Слайд 38
3) Дезинтоксикационная и десенсебилизирующая терапия
4)При отсутствии отёков –
обильное питьё (до 2 л в день).
5)Полноценная витаминизированная
диета + клюква (клюквенный морс, почечный чай, петрушка, полевой хвощ, брусничник).
Слайд 39
6)Антибактериальная терапия:
В 1-ом триместре беременности применяются природные и
полусинтетические пенициллины,
которые не обладают
эмбриотоксическим
действием.Во 2-3 триместре беременности спектр антибактериальных препаратов расширяется, т.к. начинает выполнять свою защитную функцию плацента.
Слайд 40 В первом триместре беременности используют полусинтетические пенициллины —
ампициллин, оксациллин, метициллин, во втором триместре — в зависимости
от чувствительности и вида возбудителей назначаются полимиксин, эритромицин, ристомицин, канамицин, препараты группы цефалоспориновСлайд 41 Кроме того, используются сульфаниламидные препараты, производные нитрофурана, оксихинолина,
налидиксовой кислоты
Канефрон – растительный препарат (антисептическое, противовоспалительное, спазмолитическое, антибактериальное,
диуретическое д-я)Слайд 43 Гестационный сахарный диабет– это сахарный диабет, развивающийся у
женщины в период беременности.
Чаще всего это заболевание развивается после
15-16 недели беременности. Если оно выявлено на более ранних сроках, то можно подозревать то, что у женщины еще до беременности развился обычный сахарный диабет 1-го или 2-го типа.Развивается он у 4-6% беременных женщин.
После родов чаще всего гестационный диабет проходит, но в некоторых случаях может сразу же переходить в сахарный диабет 1-го или 2-го типов. Часто у женщин, перенесших гестационный диабет, через несколько лет развивается обычный сахарный диабет.
Слайд 44
Факторы способствующие развитию
Полностью причины развития гестационного диабета не
известны, но выделяют несколько факторов, которые способствуют развитию заболевания.
Во-первых,
это избыточная масса тела и ожирение. Риск развития диабета напрямую зависит от того, насколько выражено ожирение – чем больше вес, тем больше риск развития диабета.Слайд 45 Во-вторых, наличие наследственности по сахарному диабету. Если у
кого-то из родственников были случаи заболевания сахарным диабетом, то
у женщины повышенный риск возникновения гестационного диабета.Повышается риск при возникновении беременности у женщин старше 33-35 лет.
Надо брать во внимание прошлые неудачные беременности (выкидыши, мертворождение).
Есть вероятность возникновения гестационного диабета и в случаях развития многоводия в прошлые беременности, при рождении детей весом от 4-х кг, рождение в прошлом детей с тяжелыми пороками развития, периодические подъемы сахара в прошлые беременности.
Слайд 46
Признаки и выявление СД
Для гестационного диабета характерно медленное
развитие, без ярко выраженных симптомов.
Может появиться небольшая жажда, сильная
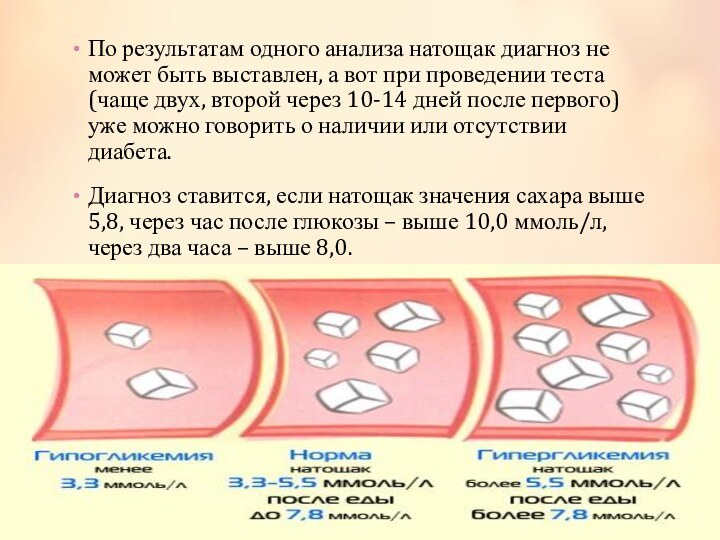
утомляемость, увеличение аппетита, но при этом потеря веса, частые позывы в туалет. Часто женщины не обращают на это внимания, списывая все на беременность.Но о любых неприятных ощущениях следует сообщать врачу, который назначит обследование. В течение беременности женщина должна не один раз сдавать кровь и мочу на сахар. При повышенных результатах может быть назначен тест с нагрузкой – то есть берется сахар натощак, а потом через час после принятия 50г глюкозы. Этот тест дает более широкую картину.
Слайд 47 По результатам одного анализа натощак диагноз не может
быть выставлен, а вот при проведении теста (чаще двух,
второй через 10-14 дней после первого) уже можно говорить о наличии или отсутствии диабета.Диагноз ставится, если натощак значения сахара выше 5,8, через час после глюкозы – выше 10,0 ммоль/л, через два часа – выше 8,0.
Слайд 48
Осложнения
При некомпенсированном сахарном диабете, в том числе
гестационном, высоки риски возникновения различных пороков развития плода, особенно
на ранних сроках развития.Слайд 49 Во втором триместре у плода развивается своя поджелудочная
железа, которая помимо утилизации глюкозы в организме ребенка, вынуждена
нормализовать уровень глюкозы в организме матери. Это вызывает выработку большого количества инсулина, развивается гиперинсулинемия. Развитие гиперинсулинемии грозит гипогликемическими состояниями новорожденных (так как поджелудочная железа привыкла работать за двоих), нарушениями дыхательных функций и развитием асфиксии.Слайд 50 Для плода опасен не только высокий сахар, а
также и низкий. Частые гипогликемии вызывают нарушения питания головного
мозга, что грозит замедлением психического развития ребенка.
Слайд 51
Чем опасен гестационный диабет для матери?
Некомпенсированный гестационный диабет
несет угрозу нормальному течению беременности. Высок риск развития гестоза
(осложнение, при котором нарушаются функции разных систем органов, особенно сосудистой системы). Это приводит к нарушению питания плода.Часто развивается многоводие.
Повышается риск возникновения замерших беременностей.
При постоянной гипергликемии часто развиваются инфекции половых путей, что вызывает инфицирование плода.
Слайд 52
Лечение
Очень часто для компенсации гестационного диабета достаточно соблюдения
диеты.
Нельзя резко снижать энергетическую ценность пищи.
Рекомендуются частые, но не
обильные приемы пищи (5-6 раз), то есть завтрак, обед, ужин и три перекуса.На время беременности следует исключить легкоусваеваемые углеводы (сахар, сдобная выпечка, сладости), так как они вызывают резкий подъем сахара в крови.
Следует ограничить потребление жиров (сливки, жирное мясо, масло сливочное), так как в условиях нехватки инсулина они являются источниками кетоновых тел, что вызывает отравление организма.
Слайд 53 Увеличить потребление продуктов, содержащих большое количество клетчатки (овощи,
зелень, фрукты). Из фруктов следует исключить бананы, виноград, дыню.
На
углеводы в суточном рационе следует отводить около 50%, на белки – около 20%, а на жиры – около 30%.В случаях, когда одной диеты для компенсации недостаточно (сахар держится повышенным), назначают инсулинотерапию.
После родов необходимость в инсулинотерапии отпадает.