Слайд 2
Возбудитель туляремии - Francisella tularensis род
Francisella - семейство Brucellacea
F. tularensis и F. Francisuola (у
животных).
был открыт в 1911 г. Мак-Коем и Чепиным в США в районе калифорнийского озера Туляре; позднее изучен Э.Френсисом – в честь его и название Франциселла, а туляремия - в честь местечка Туляре, где впервые обнаружено заболевание;
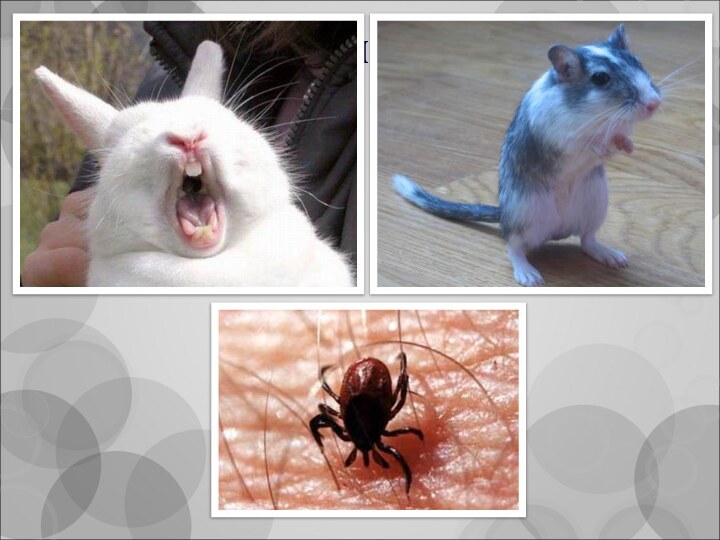
резервуар - многие виды преимущественно мелких диких позвоночных животных (мышевидных, заячьих, беличьих и тушканчиковых);
на территории России основными носителями являются мышевидные грызуны - водяные крысы, ондатры, различные виды полевок;
переносчики – кровососущие членистоногие (клещи, блохи, слепни, комары)
Слайд 3
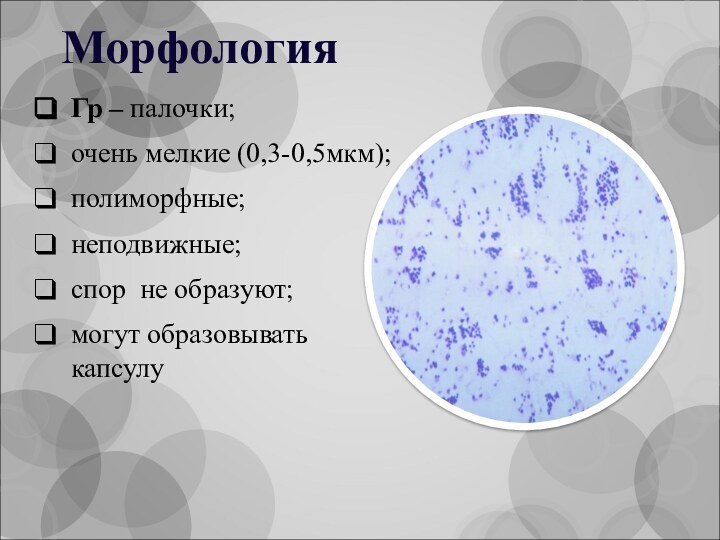
Морфология
Гр – палочки;
очень мелкие (0,3-0,5мкм);
полиморфные;
неподвижные;
спор не образуют;
могут образовывать
капсулу
Слайд 4
Культуральные свойства
факультативный аэроб;
Т опт. = 370С;
pH опт. =
6,8 - 7,4;
на ППС не растет;
культивируется на
желточных средах
(среда Мак-Коя или Чепина);
на средах с добавлением крови и цистеина (среда Френсиса)- рост медленный
Слайд 5
Культуральные свойства
на жидких средах – рост в виде
пленки;
на плотных средах - образует мелкие молочно-белые колонии «капельки
росы», круглые с ровным краем, выпуклые, блестящие, с голубоватым отливом;
хорошо культивируется в желточном мешке куриного эмбриона;
в ферментативном отношении не активны;
б/х активность низкая:
слабо ферментируют до кислоты без газа некоторые углеводы (глюкозу, мальтозу, левулёзу, маннозу), образуют сероводород
Слайд 6
Антигенная структура
О – Аг - глюцидопептидный комплекс (сходен
с О-Аг бруцелл);
Vi – Аг - (капсульный) на
поверхности (2 агента с протективными свойствами);
диссоциация S ? R приводит к утрате капсулы, вирулентности и иммуногенности;
Различают 3 подвида: Американская разновидность, Европейская и Среднеазиатская
Слайд 7
Вирулентность обусловлена:
капсулой (угнетающей фагоцитоз);
нейраминидазой (способствующей адгезии);
эндотоксином (интоксикация);
аллергенными свойствами
клеточной стенки;
способностью размножаться в фагоцитах и подавлять их киллерный
эффект;
наличием рецепторов к Fc- фрагменту IgG;
способностью подавлять активность систем комплемента и макрофагов
Слайд 8
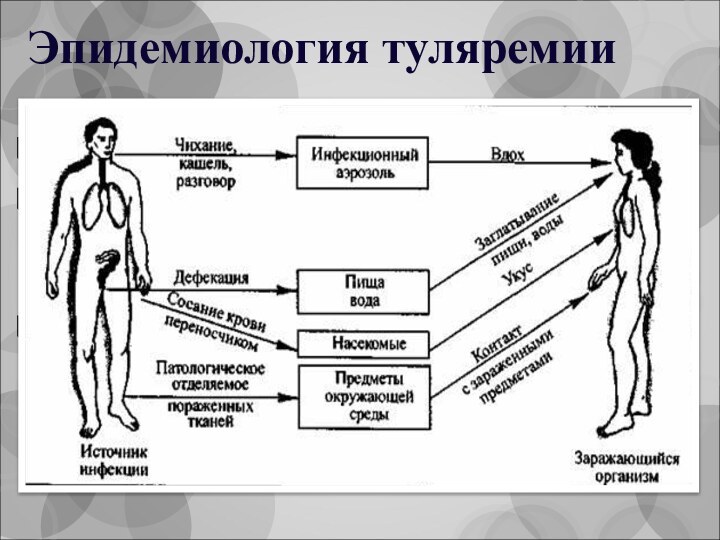
Эпидемиология туляремии
природно-очаговое заболевание;
источник - чаще всего мелкие грызуны
(полевые мыши, водяные крысы, ондатры, хомяки) и зайцы;
передача возбудителя
через кровососущих членистоногих: иксодовые клещи, комары, в меньшей степени блохи, слепни и гамазовые клещи.
минимальная инфицирующая доза - одна микробная клетка;
Лухский, Пестяковский р-ны Ивановской обл. эндемичны по туляремии
Слайд 10
Туляремия - зоонозная болезнь;
пути передачи - трансмиссивный, аспирационный
(аэрозольный), контактно-бытовой и алиментарный (пищевой);
отсутствие передачи инфекции от человека
к человеку - биологический тупик !
Эпидемиология туляремии
Слайд 11
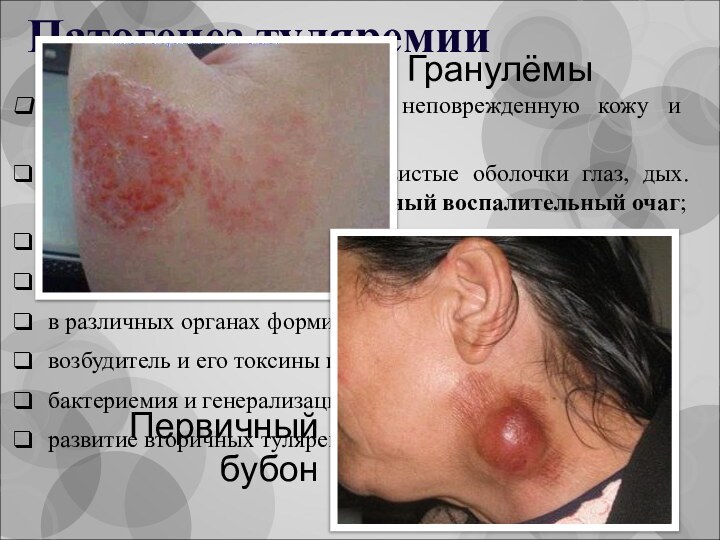
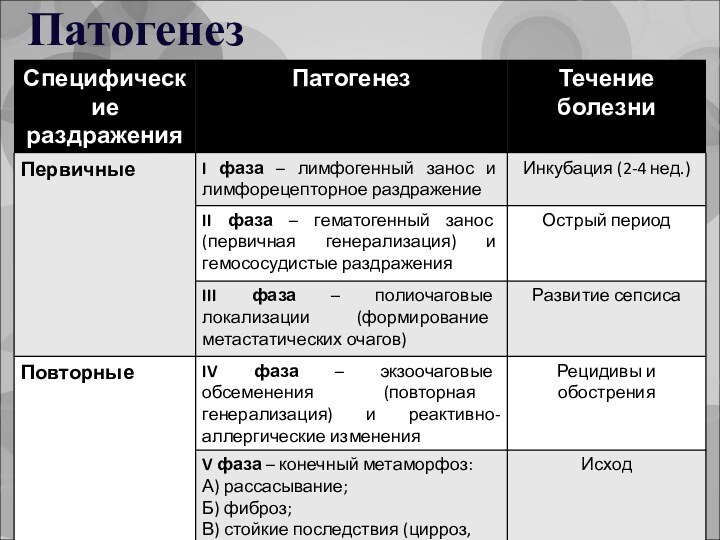
Патогенез туляремии
F. tularensis проникают через неповрежденную кожу и
слизистые;
на месте внедрения (кожа, слизистые оболочки глаз, дых. путей,
ЖКТ) развивается первичный воспалительный очаг;
возбудитель распространяется по л.сосудам и узлам;
образуются первичные бубоны;
в различных органах формируются гранулемы;
возбудитель и его токсины проникают в кровь;
бактериемия и генерализация процесса;
развитие вторичных туляремийных бубонов
Гранулёмы
Первичный
бубон
Слайд 12
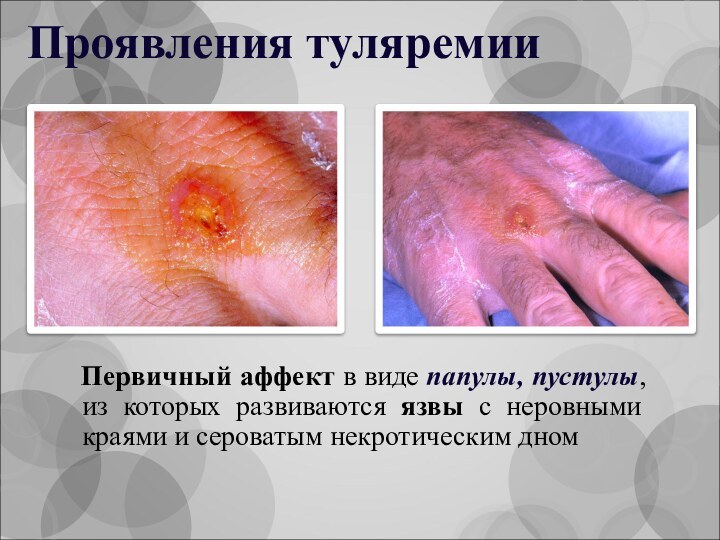
Проявления туляремии
Первичный аффект в виде папулы,
пустулы, из которых развиваются язвы с неровными краями и
сероватым некротическим дном
Слайд 13
Клиника туляремии
болезнь начинается внезапно, без продромального периода;
периодическое познабливание
→ подъём температуры тела до 38-40°С (от 5 –
7 до 30 дней);
упорная головная боль, головокружение, мышечные боли, слабость, отсутствие аппетита;
лицо у больных гиперемировано, отёчно;
Слайд 15
Клиника туляремии
раннее увеличение печени (со 2-го дня), позже
увеличивается селезенка (на 5-8-й день);
различают бубонную, язвенно-бубонную, глазо-бубонную, ангинозно-бубонную,
абдоминальную (кишечную), лёгочную ц генерализованную (первично-септическую) клинические формы;
чаще встречается воспаление регионарных лимфатических узлов (бубон) – малоболезненен;
летальность до 5%
Слайд 16
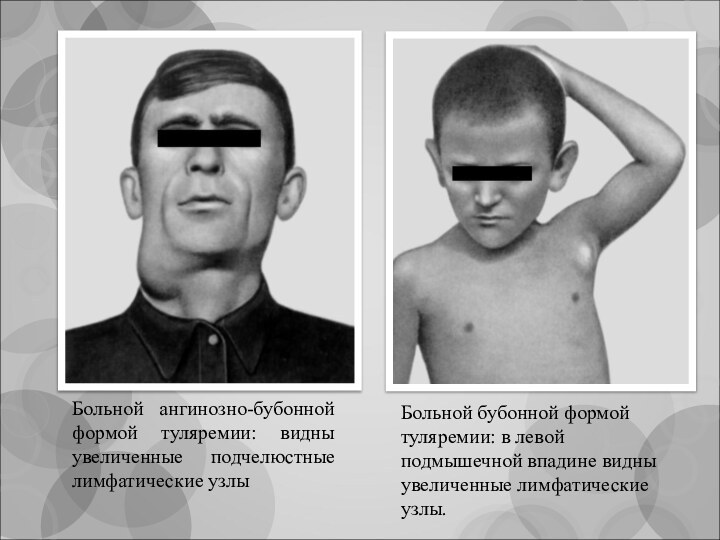
Больной ангинозно-бубонной формой туляремии: видны увеличенные подчелюстные лимфатические
узлы
Больной бубонной формой туляремии: в левой подмышечной впадине видны
увеличенные лимфатические узлы.
Слайд 17
Микробиологическая диагностика
материал для исследования: кровь, пунктат из
бубона, соскоб из язвы, отделяемое конъюнктивы, налет из зева,
мокрота и др.;
основной метод – биологический (т.к. возбудитель растет медленно – 14 дней);
на первый план выступает аллергическая проба (с 3-5 дня заболевания) и серодиагностика;
Чистую культуру выделяют после накопления ее на восприимчивых лабораторных животных, из внутренних органов при посеве на желточную среду или заражая куриные эмбрионы в желточный мешок.
Слайд 18
Микробиологическая диагностика
Культуру идентифицируют по совокупности следующих признаков:
а) морфология
клеток и Гр- окраска;
б) рост на желточной среде и
специальных средах и отсутствие роста - на ППС;
в) специфическое свечение в реакции иммунофлюоресценции;
г) агглютинация культуры туляремийной сывороткой;
д) способность вызывать гибель белых мышей и морских свинок с характерными патологоанатомическими изменениями в органах и выделением чистой культуры;
Слайд 19
Микробиологическая диагностика
бактериологические методы диагностики носят дополнительное значение и
не всегда эффективны, что объясняется малой концентрацией возбудителя в
организме;
как метод выявления туляремийного микроба используется МФА, реакция нейтрализация антител - РНАТ, в качестве дополнительного – ПЦР;
бактериологические методы и биопробы могут выполняться только специализированными лабораториями
Слайд 20
Микробиологическая диагностика
Серодиагностика:
развернутая реакция агглютинации (р-я Видаля,
р-я
Райта);
РПГА;
РСК на холоду;
РИФ;
ИФА
Обязательное исследование парных сывороток крови.
Слайд 21
Микробиологическая диагностика
Аллергодиагностика: проба с тулярином - для оценки
естественного и вакцинального иммунитета.
ГЗТ развивается на первой неделе
болезни, а также после вакцинации и сохраняется несколько лет (иммунитет не более 5 лет);
у больных туляриновые пробы не рекомендуются в связи с возможностью ухудшения состояния больного;
применяют аллергодиагностику in vitro - реакция лейкоцитолиза;
на 10 день заболевания ставят кровяно-капельную пробу (капля из пальца + капля тулярина, как диагностикум);
если реакция (+) в первые 3-5 сек, значит титр антител 1:100 т.е.диагностический, тогда ставят развернутую РА и РГА
Слайд 22
Профилактика и лечение
в неблагополучных по
туляремии территориях
применяют живую
туляремийную
вакцину;
она обеспечивает прочный
иммунитет (проверяется с помощью пробы с тулярином);
с
помощью этой пробы отбирают контингенты на вакцинацию и ревакцинацию;
по эпид. показаниям, и лицам, из группы риска (охотники, с/х работники и др.) применяют вакцину Гайского-Эльберта – накожно;
лечение – антибиотики стептомицинового и тетрациклинового ряда
Слайд 23
Бруцеллёз
Инфекционное заболевание, характеризующееся длительным течением, лихорадкой, поражением опорно-двигательного
аппарата, нервной и др. систем
Слайд 24
Возбудители бруцеллёза
род Brucella; 6 видов:
B. melitensis (козье-овечий), B. abortus (коровий), B. suis
(свиной), B. neotomae (кустарниковых крыс), B. ovis (бараний), B. canis (собачий);
обнаружены англ. бактериологом Дэвидом Брюсом в 1886 г. из селезёнки умершего человека;
старые названия болезни: болезнь Банга, болезнь Траума, лихорадка Кипра, мальтийская лихорадка, средиземноморская лихорадка, свиной бруцеллёз;
Слайд 25
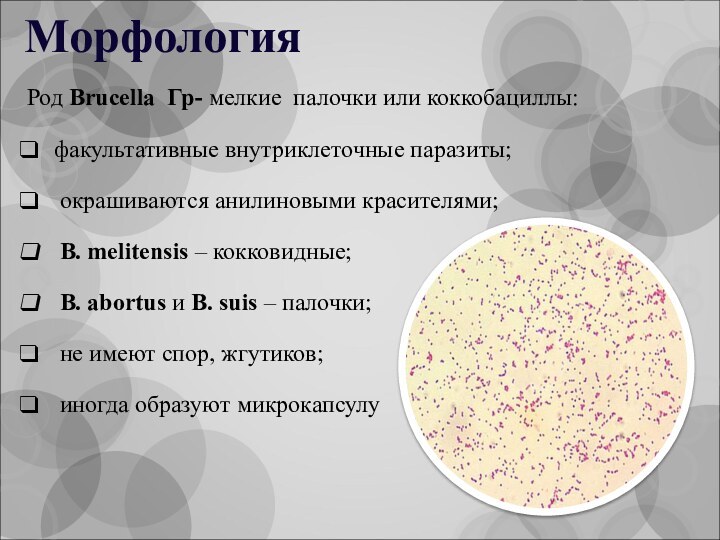
Морфология
Род Brucella Гр- мелкие палочки или коккобациллы:
факультативные внутриклеточные
паразиты;
окрашиваются анилиновыми красителями;
В. melitensis – кокковидные;
В. abortus и В. suis – палочки;
не имеют спор, жгутиков;
иногда образуют микрокапсулу
Слайд 26
Культуральные и б/х свойства
аэробы, Т опт.
= 370С; pH опт. = 7,4;
плохо
растут на питательных средах, даже на обогащенных средах (печеночных или с 5% крови или сыворотки, глюкозы, глицерина);
в S-форме - колонии бесцветные, мелкие, выпуклые, гладкие, с перламутровым оттенком, в R-форме - шероховатые колонии;
на жидких средах – равномерное помутнение;
ферментируют глюкозу и арабинозу до кислоты;
выделяют Н2S, чувствительны к фуксину;
образуют уреазу, каталазу, фосфатазу;
окисляют аминокислоты
Медленный точечный рост с образованием бесцветных гладких колоний с перламутровым оттенком
Слайд 27
Антигенная структура
Общий соматический О-АГ – родоспецифический;
видовые –
поверхностные М- и А-антигены:
А-АГ – преобладает у B.
Abortus,
М-АГ – у В. Melitensis;
L-антиген - поверхностный – термолабильный (сходен с Vi – Аг сальмонелл);
R-антиген у шероховатых форм
Слайд 28
Факторы патогенности
белки наружной мембраны (адгезивность);
эндотоксин (высокая инвазивная
активность);
гиалуронидаза;
фибринолизин;
капсула – защита от переваривания;
низкомолекулярные продукты (за счёт них подавляется фагоцитоз);
аллергизирующие субстанции
Слайд 29
Эпидемиология
Бруцеллёз – зооноз преимущественно с/х и домашних
животных;
путь заражения – алиментарный, контактный, аэрогенный;
основной контингент больных –
работники животноводства;
источник - крупный и мелкий рогатый скот, свиньи, реже олени, лошади и др.;
больные люди не являются источником заражения;
иммунитет – не напряженный, не продолжительный (6-9 мес.)
Слайд 30
Резистентность Brucella
Хорошо сохраняются при низких температурах;
сохраняются
в воде и почве – до 5мес.;
при Т
= 60 0С погибают через 30 минут; при кипячении погибают;
быстро теряют жизнеспособность под воздействием прямых лучей и дезрастворов
Слайд 31
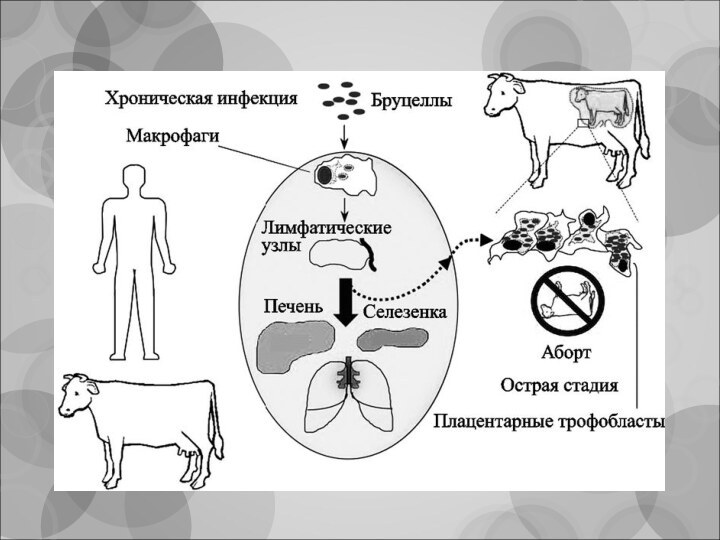
Патогенез
проникают через слизистые оболочки или поврежденную кожу;
по
лимфатическим путям попадают в регионарные лимфоузлы;
размножаются в макрофагах
в первые 5-10 суток;
переживают внутри фагоцитов, выделяя низкомолекулярные факторы, ингибирующие слияние фагосом с лизосомами;
из разрушенных макрофагов попадают в кровоток;
в крови не размножаются
Слайд 34
Клиническая картина
Инкубационный период – 2-4 недели
Клинические формы выражаются:
длительной
лихорадкой, ознобом, потливостью, гепатолиенальным синдромом
вовлекаются ССС, мочеполовая, опорно-двигательная и
др. системы
может переходить в хроническую форму;
летальность 2%
Слайд 35
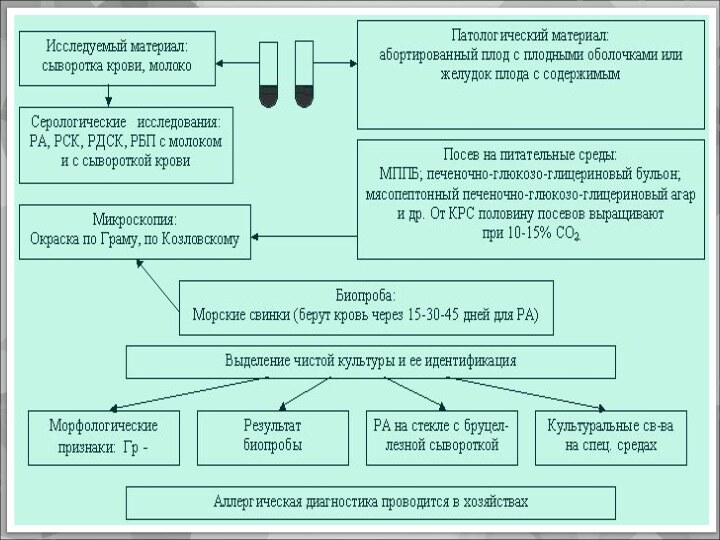
Микробиологическая диагностика
На исследование берут кровь, мочу, костный
мозг, грудное молоко (у кормящих), околосуставную жидкость
основной метод
– бактериологический;
чаще выделяют гемо - и миелокультуры;
виды бруцелл дифференцируют:
- по потребности в CO2;
- по образованию Н2S;
- росту на средах в присутствии фуксина и тионина
Слайд 36
Серодиагностика
основной метод - развернутая реакция агглютинации Райта и
ускоренные микрометоды на стекле – реакция агглютинации Хеддельсона;
реакция латекс
– агглютинации;
реакция Кумбса - для выявления неполных антител с применением антиглобулиновой сыворотки;
РНИФ, РПГА с антигенным эритроцитарным диагностикумом;
ИФА
Микробиологическая диагностика
Слайд 38
Микробиологическая диагностика
при отрицательных результатах серодиагностики применяют аллергическую кожную
пробу Бюрне с бруцеллином (белковый экстракт культуры);
реакция положительна
у 85% к концу 1 мес. заболевания и вакцинированных;
для выделения бруцелл из объектов внешней среды и от животных используют биопробу, для серодиагностики у животных - РСК
Слайд 39
Профилактика
Специфическая. В очагах бруцеллеза применяют:
живую бруцеллезную вакцину
ЖБВ (шт.19);
химические вакцины, с низкой реактогенностью
Лечение
Антибиотикотерапия.
Наиболее эффективны левомицетин, тетрациклин, стрептомицин. В тяжелых случаях применяют полусинтетический антибиотик рифампицин (рифадин)
Слайд 40
Трагическая судьба актрисы Екатерины Савиновой
28 работ в 27
проектах
Слайд 41
Ещё во время съёмок фильма «Приходите завтра» у
Екатерины начались серьёзные проблемы со здоровьем, из-за чего съёмки
были прерваны на год.
У Екатерины это стала центральная нервная система.
Инфекцию же актриса подхватила в Крыму, когда снималась в фильме "Сельский врач" у Герасимова.
Она постоянно покупала на рынке парное молоко, которое очень любила. Врачи долго не могли поставить правильный диагноз.
Как позднее выяснилось, перед съёмками фильма Екатерина подхватила бруцеллёз - инфекцию, которая «выбирает» самые уязвимые места и может поразить любой орган.
Слайд 42
Андрей Ташков
Актер
100 работ в 99 проектах
Слайд 44
Санитарно-гигиенические мероприятия