ЖОСПАРЫ:
Кіріспе
Негізгі бөлім:
І. Гастроэзофагальді рефлюкс ауруы
Этиологиясы,
клиникалық көріністері
Жіктелуі, асқынулары
Диагнозы, ажырату диагнозы
Емдеу принциптері
ІІ. Кардия ахалазиясы
Этиопатогенезі
Клиникасы
Диагностикасы
Емі
Қорытынды
Пайдаланған әдебиеттер
Слайд 3
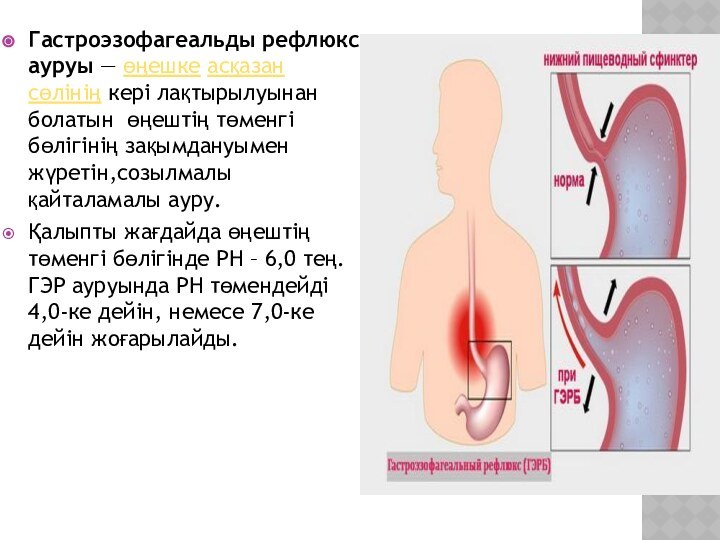
Гастроэзофагеальды рефлюкс ауруы — өңешке асқазан сөлінің кері лақтырылуынан болатын өңештің төменгі
бөлігінің зақымдануымен жүретін,созылмалы қайталамалы ауру.
Қалыпты жағдайда өңештің төменгі бөлігінде
РН – 6,0 тең. ГЭР ауруында РН төмендейді 4,0-ке дейін, немесе 7,0-ке дейін жоғарылайды.
Слайд 4
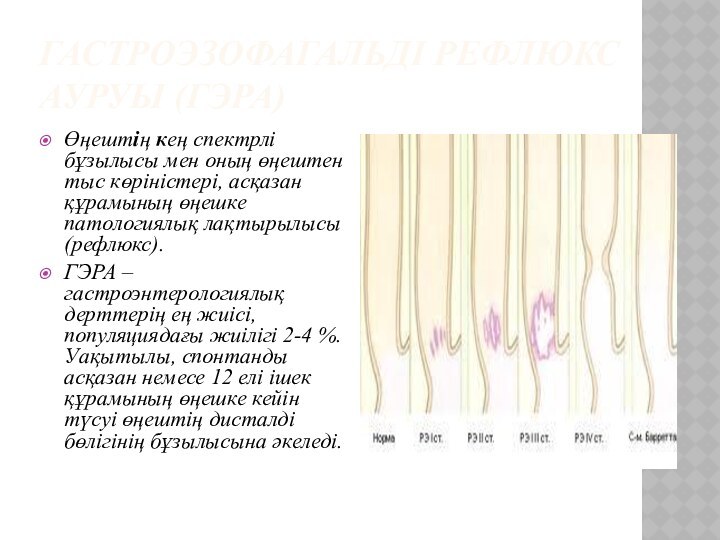
ГАСТРОЭЗОФАГАЛЬДІ РЕФЛЮКС АУРУЫ (ГЭРА)
Өңештің кең спектрлі бұзылысы мен
оның өңештен тыс көріністері, асқазан құрамының өңешке патологиялық лақтырылысы
(рефлюкс).
ГЭРА – гастроэнтерологиялық дерттерің ең жиісі, популяциядағы жиілігі 2-4 %. Уақытылы, спонтанды асқазан немесе 12 елі ішек құрамының өңешке кейін түсуі өңештің дисталді бөлігінің бұзылысына әкеледі.
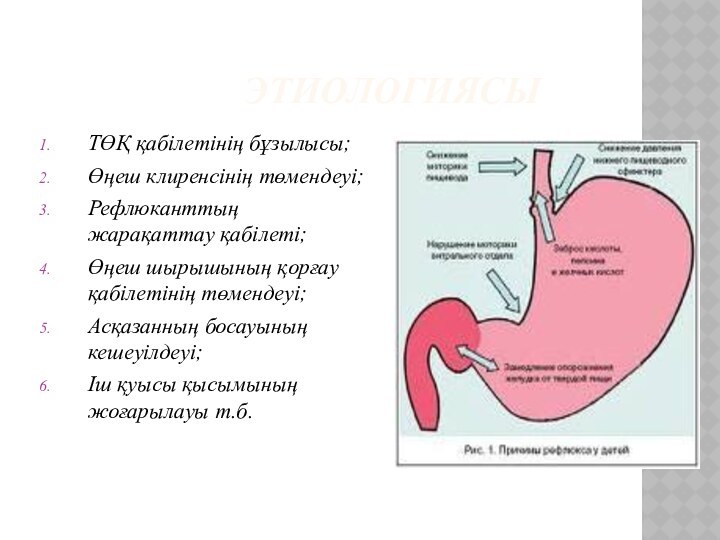
ЭТИОЛОГИЯСЫ
Өңештің төменгі сфинктерінің (бұзылысы) гипотолиясы
кофе, шай, кока-коланы
көп ішу
жалбыз шөбінен жасалған сұйықтықтарды ішу.
папаверин, но-шпа, кальций антагонистері, баралгин, теофиллин, анальгетиктер.
темекі шегу (никотин)
қант диабетіндегі вагустық нейропатия.
алкоголь
жүктілік
Өңештің төменгі тесігінің бірден босаңсуына әкелетін себептер:
өңеш перистальтикасының бұзылуы;
жүйелі склеродермия;
диафрагма ойығы;
тамақты асығып, көптен жеу
метеоризм;
жара ауруы (асқазан, 12-елі ішек)
дуоденостоз
майлы тамақты, ұн тамақтарын, ащы, қуырылған тамақтарды жеу. [1]
ЭТИОЛОГИЯСЫ
ТӨҚ қабілетінің бұзылысы;
Өңеш клиренсінің төмендеуі;
Рефлюканттың жарақаттау қабілеті;
Өңеш шырышының
қорғау қабілетінің төмендеуі;
Асқазанның босауының кешеуілдеуі;
Іш қуысы қысымының жоғарылауы т.б.
Слайд 7
КЛИНИКАЛЫҚ КӨРІНІСТЕРІ (ӨҢЕШТІК)
Лоқсулар
Кекіру
Қыжыл
Одинофагия
Кеуде артының ауруы.
Слайд 8
ӨҢЕШТЕН ТЫС КӨРІНІСТЕРІ
Апноэ
Ларингоспазм
Бронхоспазм
Пневмония
Фарингит
Отит
Ларингит
КЛИНИКАСЫ
Ауру сезімі. Төстің төменгі бөлігінде тамақ ішкен соң бірден
«қыру, күйік» сезімінің болуы. Ауру сезімі өте күшті болса, бала тамақ ішуден бас тартады.
Қыжыл (ретростернальдық және мойындық қыжыл). Әдетте ашқарынға, тамақ ішкен соң, ауыр физикалық жүктемеден соң байқалады. Сәбилер бұл сезімді жеткізе алмайды.
Басқа диспепсиялық бұзылыстар- жүрек айнуы, дыбысты кекірік, құсу, ықылық ату, дисфагия.
ГЭРА-мен ауыратын балалардың 40-80%-да бронх демікпесінің симптомдары білінеді.
Слайд 11
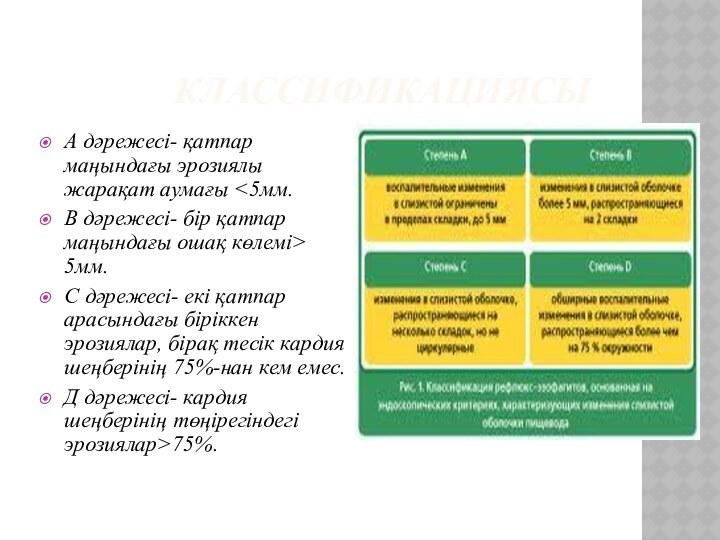
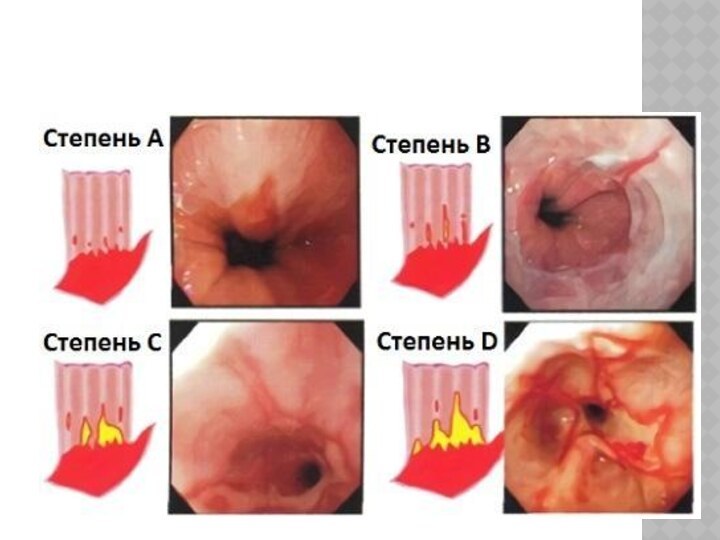
КЛАССИФИКАЦИЯСЫ
А
дәрежесі- қатпар маңындағы эрозиялы жарақат аумағы
қатпар маңындағы ошақ көлемі> 5мм.
С дәрежесі- екі қатпар арасындағы біріккен эрозиялар, бірақ тесік кардия шеңберінің 75%-нан кем емес.
Д дәрежесі- кардия шеңберінің төңірегіндегі эрозиялар>75%.
ДИАГНОЗЫ
Анамнезінде асқорыту жолының жоғарғы бөлігінің дерті: созылмалы
гастрит, гастродуоденит, асқазан мен 12-елі ішектің ойық жара ауруы;
рН-метрия тексерісінде өңеш құрамының қышқылдануы 4,0 немесе одан төмен;
Бернштейн тесті оң(+);
Өңеш құрамының рН-на тәулік бойы мониторинг жүргізгенде: тәулік бойында рефлюкс эпизодтарының жалпы саны 50-ден аса немесе өңеш ортасының рН шамасының 4,0-тен кем болмауы 1сағ аса;
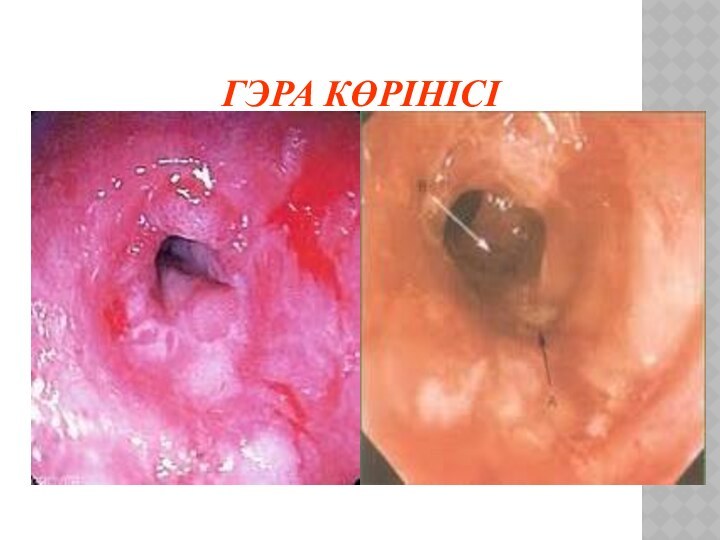
Эзофагоскопияда- өңеш шырышының қабыну белгілері, кардиалды қысқыш жетіспеушілігі, асқазан құрамының өңешке лақтырылысы.
Слайд 15
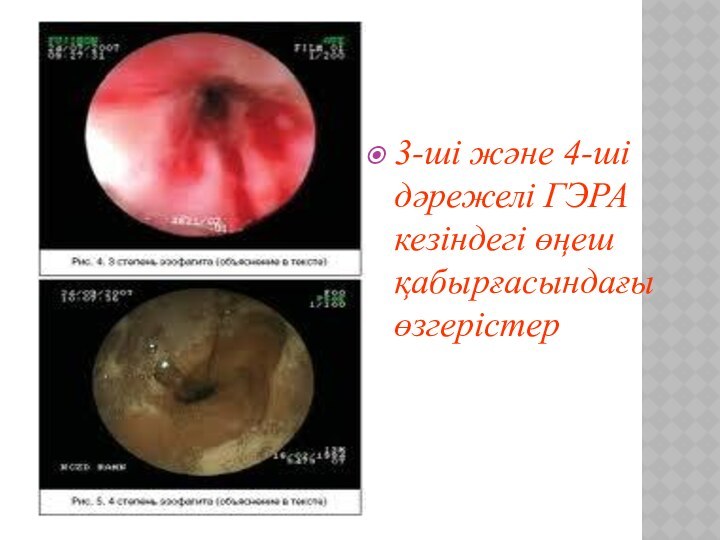
3-ші және 4-ші дәрежелі ГЭРА кезіндегі өңеш қабырғасындағы
өзгерістер
АСҚЫНУЛАРЫ
Өңеш шырышының ауыр бұзылысында:
Пептикалық жара- өңештің іш бөлігінде
орналасып, кеуде артындағы ауру сезімімен, одинофагиямен байқалады, кейде қан аралас құсу немесе жасырын қан кетулер болып, ТТА дамуы мүмкін.
Өңеш стриктурасы (стеноз) ауруға тұрақты симптомдар береді: дисфагия, регургитация, кахексия.
Баррет өңеші ГЭРА-мен науқас балалардың 7-13%-да кездеседі.
Слайд 18
ӨҢЕШ ҚҰРАМЫНЫҢ РН-НА ТӘУЛІК БОЙҒЫ МОНИТОРИНГ
Слайд 19
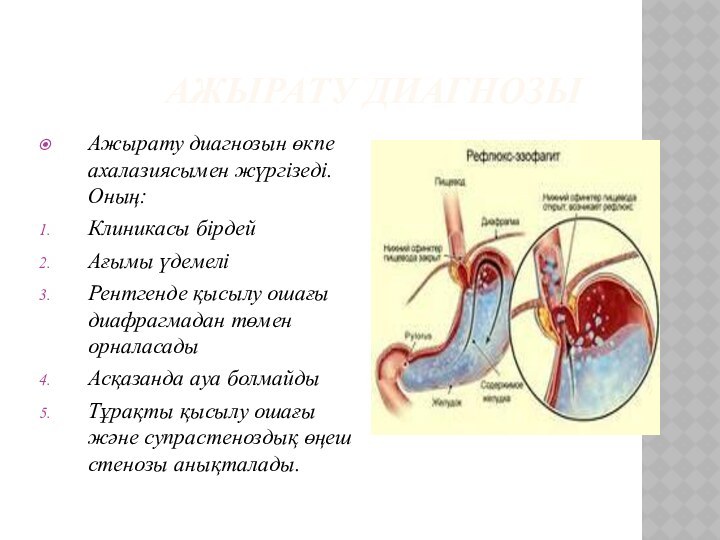
АЖЫРАТУ ДИАГНОЗЫ
Ажырату
диагнозын өкпе ахалазиясымен жүргізеді. Оның:
Клиникасы бірдей
Ағымы үдемелі
Рентгенде қысылу ошағы
диафрагмадан төмен орналасады
Асқазанда ауа болмайды
Тұрақты қысылу ошағы және супрастеноздық өңеш стенозы анықталады.
ЕМІ
Емдік тамақтану және күн тәртібін
ұйымдастыру.
ГЭРА-мен науқас жиі (күніне5-6 рет), аз мөлшерде тамақтануы тиіс.
Клапанның тонусын төмендететін тағамдар: мал майы, кофе, шоколад, цитрустар, томат және оның шырыны берілмеуі керек.
Рефлюксте аз-аздан тамақтанып, соңынан серуендеуі жөн. Тамақтан соң иіліп, бүгілмей, 2-2,5сағ дейін, әсіресе кешкісін жатпау керек. Кешкі тамақты ұйықтардан 3 сағат бұрын ішкен дұрыс, ұйқы алдында жарты стакан айран пайдалы.
Емшектегі балаға даяр қоспалар беріледі: «Фрисовом», «нутрилон», «Сэмпер», әсері 10-14 күннен соң байқалады.
ДӘРІЛІК ЕМІ
ГЭРА-емінде дәрілердің 3 тобы қолданылады:
Асқазан секрециясын төмендететін
дәрілер (антацидтер, альгинаттар, гистаминнің Н2-рецепторларын тежегіштер).
Асқазан жолдарының моторлы-эвакуаторлық қабілетін қалпына келтіретін дәрілер немесе прокинетиктер.
Өңеш шырышының протекторлары.
ДӘРІЛІК ЕМ
Антацидтер кешенді дәрілер түрінде шығарылады,негізін алюминий, магний
гидрототығы құрайды (алмагель, фосфалюгель, маалокс т.б). Дәрі тамақтан соң 1,5-2 сағ соң беріледі.
ГЭРА-ның ІІ-ІІІ дәрежесінде гистаминнің Н2 рецепторларының блокаторлары (ранитидин, фамотидин) қолданылады. Әдетте кешкі астан соң 1 рет беріледі.
Прокинетиктер (мотилиум, метоклопрамид)- 0,25 мг/кг есебінен күніне 3-4 рет, ересек балаларға 2-4 ретке тәуліктік мөлшері 15-40 мг.
Протекторлардан ең тиімдісі- сукральфат. Таблетканы ұсақтап, жылы сумен араластырып, күніне 3 рет ас алдында, ең соңғы мөлшерін түнде береді. Курсы 4-6 апта.
Слайд 23
ХИРУРГИЯЛЫҚ ЕМ КӨРСЕТКІШТЕРІ
Консервативті емнің әсері болмаса
немесе ГЭРА асқынуы болса, хирургиялық ем жүргізіледі:
ГЭРА-ның айқын белгілері
және өңештің ауыр эрозивті- жаралы бұзылысының 12 ай бойы дәрілік емге бой бермеуі.
ГЭРА асқынулары: Баррет өңеші, қан кетулер, стриктуралар.
ГЭРА-ның диафрагманың өңештік тесігінің жарығымен қабаттасуы.
Слайд 25
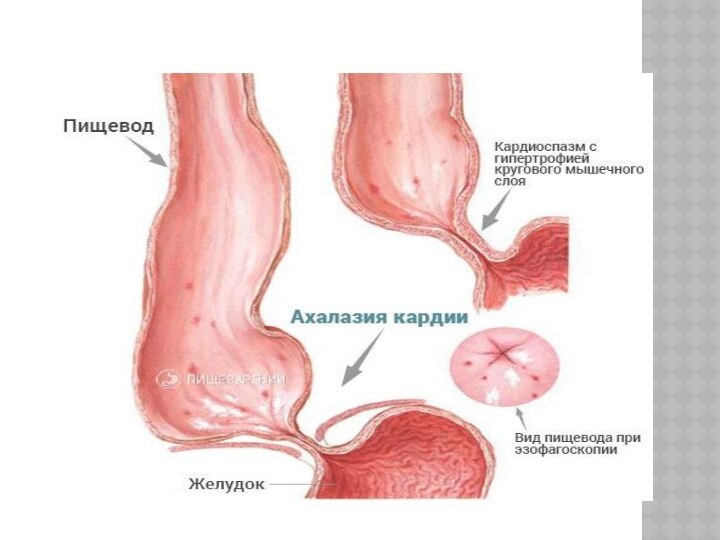
Кардия ахалазиясы.Бұл ауру өңештің кардиалдық бөлімінің босаң-суы тұрақты бұзылуымен
қатар, оның координа-циялық (үйлескен) I перистальтика-сының да сол уақытта
бұзылуымен сипатталады. Тоmas Vills 20-40 жастағы әйелдерде жиі кездеседі (28-сурет).
Кардиоспазм дамуы негізінде өңештің парасимпатикалық иннервациясының бұзылуы жатады.
Слайд 27
Этиологиясы.
Кардия ахалазиясының этиологиясы толық анықталмаған:
1.Механикалық жарақат;
2.
Өңештің туа біткен аномалиялары;
3. Инфекциялар, вирустар;
4. Өңештің
қабынуы;
5. Өңеш пен асқазан арасындағы қыспақтың тарылып, әлде түйіліп қалуы (кардиоспазм) жүйке жүйесі қозғыш адамдарда жиі кездеседі.
Слайд 29
КЛАССИФИКАЦИЯСЫ
Т.А.Суворова өзінің классификациясын ұсынды:
1-типте өңештің төменгі бөлігінің
тарылуы, бұл жерде дистрофия және гипертрофия қатар жүреді;
2-типте
өңештің төменгі бөлігі қатты тарылған бұлшық еттері атрофияға ұшыраған. 1969 ж. А.Л.Гребнев классификацияны толықтырып, үш кезеңге бөлді:
1-кезең – субкомпенсация (дисфагия, науқастың жалпы жағдайы бұзылмаған);
2-кезең – декомпенсация (өңеш бойымен тамақтың кідіріп өтуі, дене салмағының төмендеуі);
3-кезең – тез декомпенсация (тағамның нашар өтуі, кахексия, дистрофия, ағзасының өзгеруі, дегидратация, авитаминоз) 23-суретте фиброгастроскоппен кардия тұсының қабынуы және тарылуы көрсетілген.
Слайд 30
Клиникалық белгісі – дисфагия (жұтынғанда тамақтың өтпей қалуы) мен
регургитация (өңешке өткен тағамның кері қайта шығуы). Регургитация әрбір
тамақ ішкен сайын өрши береді, өңештің төменгі кеуде сегменті кеңейеді. Бұған қарама-қарсы анатомия болған тұстан төменгі сегменттің тұрақты спазмасы дамиды да, тағамның өңеш бойымен жүруін қиындатады. Аурудың бұл кезеңі төстің ішкі беті ауырғанымен сипатталады, ауыздан қолайсыз иіс әрі сасық кекірік шығады. Кейде ауру ұйықтап жатқанда іркілген заттың өңештен кері шыққаны байқалады – «жастықтың сулануы симптомы», сол себепті науқас отырып ұйықтауды ұнатады. Аурудың үдей түсуі оның жүдеуіне және психикасының ауытқуына әкеп соғады.
Слайд 31
Аэрофагия симптомы – ауаны өңеште қосымша қысым беріп тағамды
жылжытуға әрекеттенуінен.
Гидрофагия симптомы – өңештен асты тез өту үшін сұйықтықпен
жылжытуға тырысуынан туындайды. Науқас астың ары өтуіне қолайлы болсын деп, кейде өзіне тән тұрысы, яғни қолымен өңешін, кеудесін басуы, не қаздарша мойынын созуы, т.б. қозғалыстар жасап әрекеттенеді. Ауру жиі бронхит, пневмония, эзофагокардиальды тұста рак ауруының пайда болуымен асқынады.
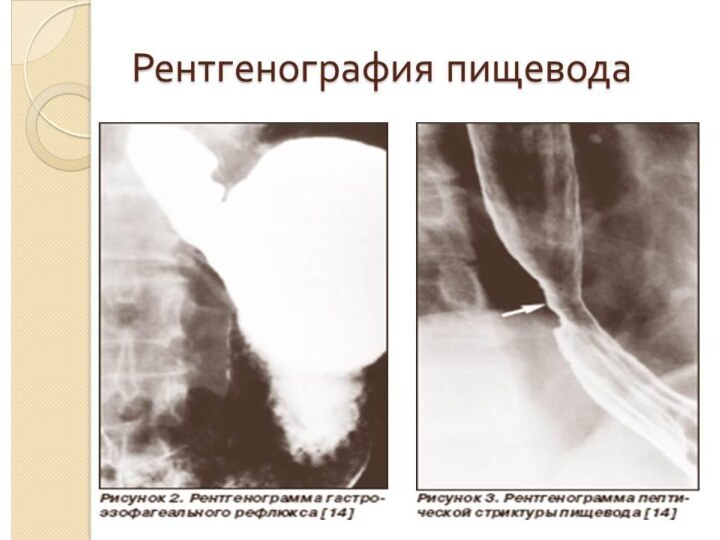
Аурудың диагнозы контрасты заттарды пайдалана отырып, рентгенологиялық зерттеу жүргізгенде алғашқы сатысында кардия диаметрі өзгермейді, тамақтың түйірінің пассажы бұзылғаны барийдің өте алмауынан байқалады, шырышты қабатының өзгермегені анықталады.
Слайд 32
Екінші сатысы осы зерттеуде барий кардии тұсынан ұзақ өте
алмауы, кардиидің кеңігені, контраст өңеште бірнеше сағат тоқтап қалуы
анықталады.
Үшінші сатысында – кардиорганикалық жіңішкеріп «тышқан құйрығы симптомын» береді, өңештің перестальтикасы ретсіз, шырышты қабатында ойықтар кездеседі. Кардия ашылған кезде тағам аз ғана бөлікпен өте алатындығынан өңеште ұзақ уақыт қалдық тағам қалып, қолайсыз иіс тудырады. Төртінші сатысында "8" тәрізді түрге, яғни өңеш ұзарған, өсінен айналған, шырышты қабаты қалыңдаған (30-сурет).Асқазанда осы сатыға тән – ауаның үлкен көпіршігінің жоқтығы.
Слайд 33
Эзофагоскопия, эзофагоманометрия өңештің перистальтикасын, қабырғасының функциональдық жағдайын анықтауға
қолданады.
Ацетилхолиннен 0,1-0,15 г немесе карбохолиннен 0,1%-1-5 мл ертінділерімен сынама өткізіледі. Онда өңештің б.е.
қатты қозғала бастағанының клиникасынан және рентгенмен, эзофагомано-метриялық тексерумен көруге болады. Бұл сынама өңештің рак ауруымен салыстырмалы диагноз қоюға да көмегін тигізеді.
Слайд 34
Кардия ахалазиясын емдеу күрделі болып табылады. Ертерек сатысында
консервативтік емдеу – спазмолитиктер, антигистаминдік және ганглиоблокадалық дәрі-дәрмектер, новокаин
тосқауылы және өңешті күн сайын жуу, терапия және емдік дене шынықтыру болып табылады.
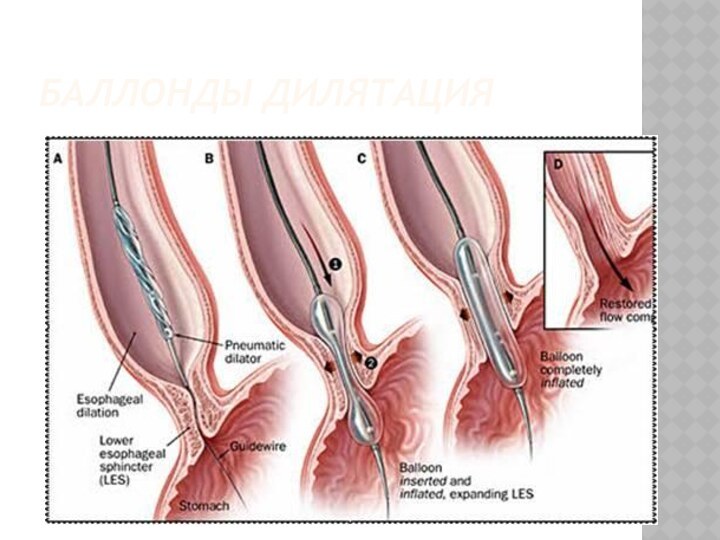
Кардиодилататорды қолдану үшін – өңешті мұқият жуғаннан соң, промедолдың 1%-1,0 мл, атропиннен 0,1%-1 мл т/а, 1%-дикаиннен 10 кг /1,0 м ертіндімен тілдің түбі және көмекейді майлап, рентгенмен көре отырып өңешке кардиодилататорды (3,0-5,0 см) дұрыстап тарылған тұсына қояды.
Слайд 36
лдымен, 180-200 мм с.б. 1-1,5 мин. экспозициядан соң
40-50 мм с.б. қоса отырып қысымды 320-340 мм с.б.
жеткізеді. Кеңіту уақыты 10-25 минут. Егер Штарка дилататоры қолданылса, бранштарын қатты ашып, ал гидропневмокардиодилататор болса, қысыммен су немесе ауаны жібереді. 2-4 тәуліктен соң сеансты қайталайды. Барлық сеанс саны 2-7-ден аспайды. 1-2 жылда қайта кардиоспазм 20-30% ауруларда қайталанады. Консервативтік емдер нәтиже бермеген жағдайда хирургиялық операциялар жасалады екі операция әдісі бар:
бірі – Петровскийдің эзофагокардиомио-томиямен жасалған өңеш дефектісін диафрагмадан ойып алынған бұлшық ет қиығымен жамау (пластика жасау).
Екіншісі-өңештің кеңіген жеріндегі бұлшық етін ойып алып, оның орнын асқазанның түбімен жамау.
Слайд 37
Кардиопластика диафрагмальным лоскутом по Б.В. Петровскому (Федорова О.Д., 1973):
а — будущие разрезы для иссечения мышечной оболочки пищевода,
кардии и выкраивания лоскута из диафрагмы;
б — начало подшивания лоскута к мышечным краям пищевода;
в — лоскут полностью подшит, отверстие в диафрагме ушито
Слайд 39
Геллер әдісін жетілдіре отырып, жоғары орталықты кесіп, асқазанға ендіріп,
бауырдың сол жақ ұшбұрышты бауын кесіп, сол бөлікті ығыстырады.
4-5 см аралықта диафрагманың төменгі артериясын, байлағаннан соң өңешті кеңіген жамауда көрсетілгендей етіп ұстағышқа алып барады.
Слайд 40
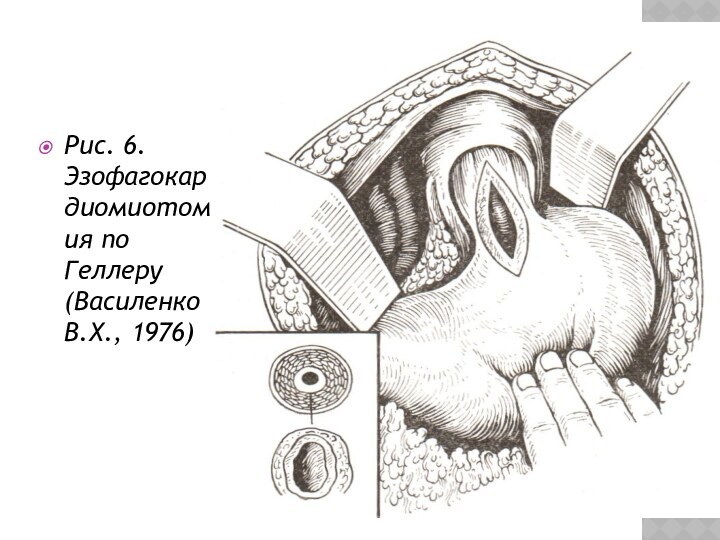
Рис. 6. Эзофагокардиомиотомия по Геллеру (Василенко В.Х., 1976)
Слайд 41
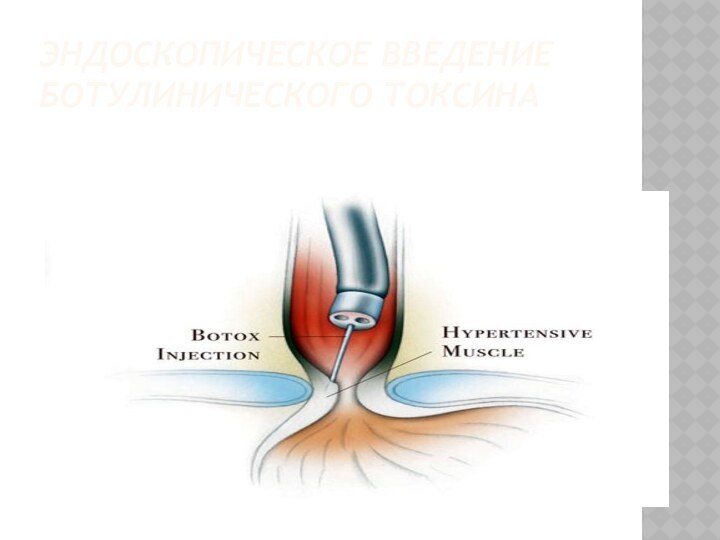
ЭНДОСКОПИЧЕСКОЕ ВВЕДЕНИЕ БОТУЛИНИЧЕСКОГО ТОКСИНА
Слайд 42
Операция Гелеровского.
Хирургиялық емі.
Операция Геллера (эзофагомиотомия).