- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Хвороби надниркових залоз і гіпофіза. Єтіологія, Патогенез
Содержание
- 2. План лекціїАкромегаліяХвороба Іценко-КушингаГіперпролактинеміяНадниркова недостатністьХвороба АддісонаВторинна недостатність надниркових залоз
- 3. Захворювання гіпоталамо-гіпофізарної системи:Акромегалія і гігантизмХвороба Іценко-КушингаПролактиномаГіперпролактинеміяЦукровий
- 5. Акромегалія (от грецьк. ἄκρος — кінцівка и
- 6. Причини виникнення і механізми розвиткув основі -
- 7. Клінічний перебігХворіють однаково часто і чоловіки і
- 8. Клінічний перебігШкіра утворює складки на обличчі.Голос грубий
- 9. Діагностика Додаткові
- 10. Методи лікуванняхірургічний,медикаментозний,променевий,комбінований.
- 11. Хірургічний метод лікуванняполягає у видаленні пухлини гіпофіза в спеціалізованому нейрохірургічному відділенні.найбільш поширений і ефективний метод лікування
- 12. Медикаментозний метод лікуваннялікарські препарати, які гальмують вироблення
- 13. Хвороба Іценко-Кушинга
- 14. Хвороба Іценко-Кушинга - важке багатосимптомнезахворювання гіпоталамо-гипофизарного генезу,перебігає
- 15. КЛАСИФІКАЦІЯ:I. За ступенем тяжкості:1) Легка форма2) Середня форма3) Важка формаII. Від швидкості наростання:1) Швидкопрогресуюча2) Торпідна
- 16. Найчастіше зустрічається у жінокРідко діагностується в дитячому
- 17. Автономна секреція АКТГГіперфункція кори надниркових залозПідвищення функціональної активності всіх трьох зон кори надниркових залоз.Патогенез
- 18. Клінічна картинаЛице стає круглим («Місяцеподібне») Щоки багряно-червоногокольору («матронізм»)
- 19. Трофічні зміни шкіришкірні покриви стоншені, сухі зі
- 20. Характер стрій – «мінус тканина»
- 21. Збільшення маси тіла характеризується нерівномірним перерозподілом підшкірно-жирової клітковини («кушингоїдний» тип ожиріння).
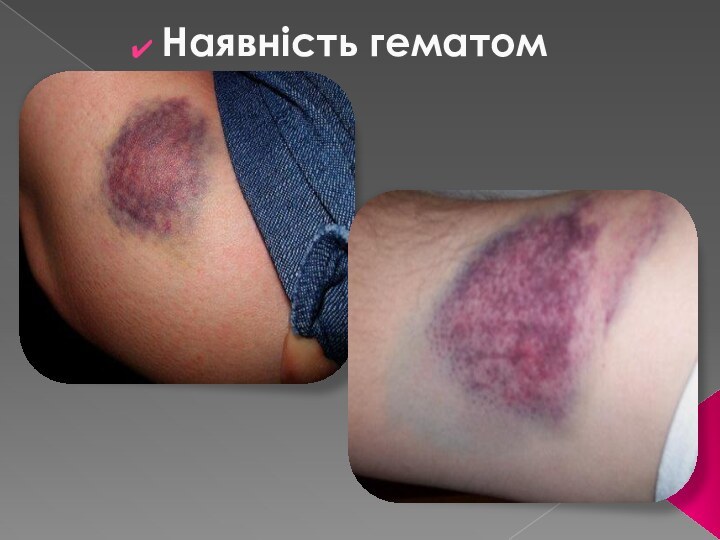
- 22. Наявність гематом
- 23. Гіперпігментація шкірних покривів в місцях тертя (шия,
- 24. Ураження серцево-судинної системиПорушення електролітного обмінуЕнцефалопатіяСистемний остеопороз
- 27. Вторинний імунодефіцит: гнійничкові захворювання (акне), грибкові ураження шкіри і нігтьових пластин, трофічні виразки гомілок
- 30. Збір анамнезу Клінічний оглядМРТ, КТЛабораторна діагностикаДіагноз
- 31. Лікування:-Направлено на пригнічення основних клінічних симптомів.- Нормалізація
- 32. Фармакологічні препарати:Похідні аминоглютетимиду (Мамоміт 250 мг.,Ориметен 250 мг.)
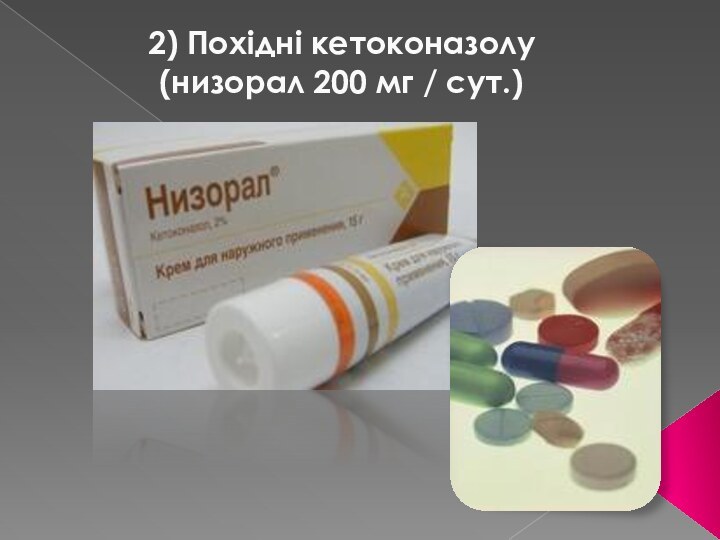
- 33. 2) Похідні кетоконазолу (низорал 200 мг / сут.)
- 34. 3) Похідні пара хлорфенілу (Хлодитан, лізодрен, мітотан)4) Інгібуючі дію АКТГ(Бромокриптин, Парлодел)
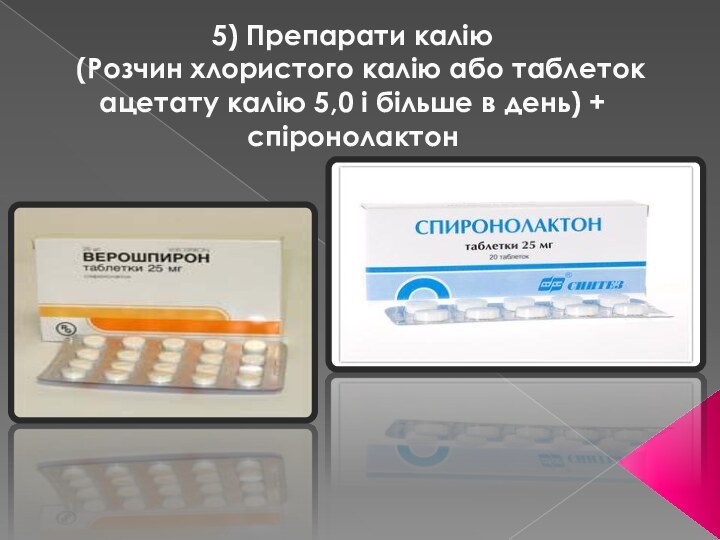
- 35. 5) Препарати калію (Розчин хлористого калію або
- 36. Надниркова недостатність
- 37. Наднирники - парні органи, розташовані на верхівках
- 38. В результаті порушення діяльності надниркових залоз виникає або дефіцит або надлишок різних гормонів
- 39. Надниркова недостатністьоб'єднує хвороби, викликані гіпофункцією кори надниркових
- 40. Етіологія і класифікаціяПервинна надниркова недостатність (хвороба Аддісона)
- 41. Надниркова недостатністьГостра: швидке руйнування кори надниркових залоз
- 42. Клінічна картинастомлюваність, слабкість, гіпоглікемія, втрата ваги і
- 43. Клінічна картинагіперпігментація шкіри і слизових навколо губ
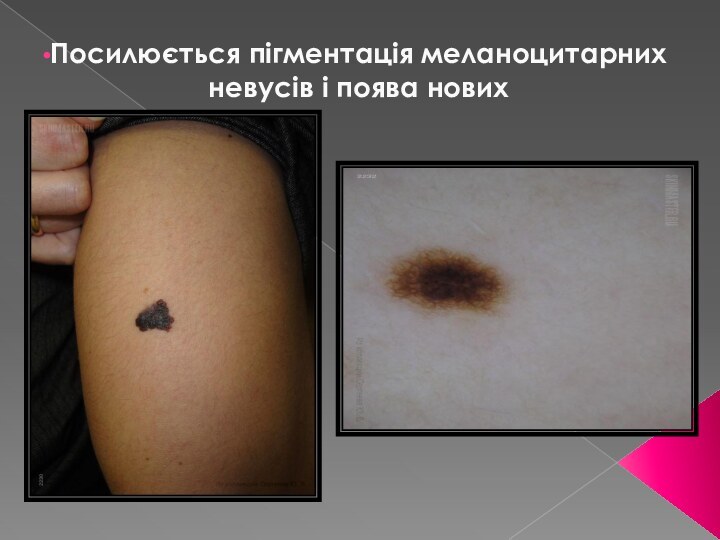
- 44. Посилюється пігментація меланоцитарних невусів і поява нових
- 45. Лікування хвороби Аддісона.ДієтаЗамісна терапія гормонами наднирників:
- 46. Скачать презентацию
- 47. Похожие презентации
План лекціїАкромегаліяХвороба Іценко-КушингаГіперпролактинеміяНадниркова недостатністьХвороба АддісонаВторинна недостатність надниркових залоз



























Слайд 2
План лекції
Акромегалія
Хвороба Іценко-Кушинга
Гіперпролактинемія
Надниркова недостатність
Хвороба Аддісона
Вторинна недостатність надниркових залоз
Слайд 3
Захворювання
гіпоталамо-гіпофізарної системи:
Акромегалія і гігантизм
Хвороба Іценко-Кушинга
Пролактинома
Гіперпролактинемія
Цукровий діабет
надниркових залоз
гіперальдостеро-нізм
Слайд 5
Акромегалія
(от грецьк. ἄκρος — кінцівка и
греч. μέγας — великий)
захворювання, пов'язане з порушенням функції
передньої долі гіпофіза (аденогіпофіз); супроводжується збільшенням (розширенням і потовщенням) кистей, стоп, черепа, особливо його лицьової частини.
Слайд 6
Причини виникнення і механізми розвитку
в основі - підвищення
синтезу соматотропного гормону
причини:
травми або запалення в даній зоні
головного мозку;пухлина гіпофіза (еозинофільна гранульома).
Під дією цього гормону змінюється і ендокринна система:
- Цукровий діабет через виснаження острівкового апарату підшлункової залози - клітин, що виробляють інсулін;
- Безпліддя і т.д.
Слайд 7
Клінічний перебіг
Хворіють однаково часто і чоловіки і жінки,
віком 20-40 років
Скарги на слабкість, болі в суглобах, оніміння
кінцівок, порушення сну, підвищену пітливість, посилений ріст волосся на тілі.У жінок - розлад менструальної функції.
У чоловіків знижується потенція і статевий потяг.
Зовнішні ознаки:
збільшення надбрівних дуг,
виличні кісток, підборіддя,
носа, губ, вух.
Слайд 8
Клінічний перебіг
Шкіра утворює складки на обличчі.
Голос грубий (потовщення
голосових зв'язок).
Зростання кісток і стоп у ширину.
Грудна клітка збільшується,
Хребет
деформується.Після нетривалого зростання
фізичної сили,
обумовленої підвищенням
м'язової маси
настає м'язова слабкість,
адинамія.
Слайд 9
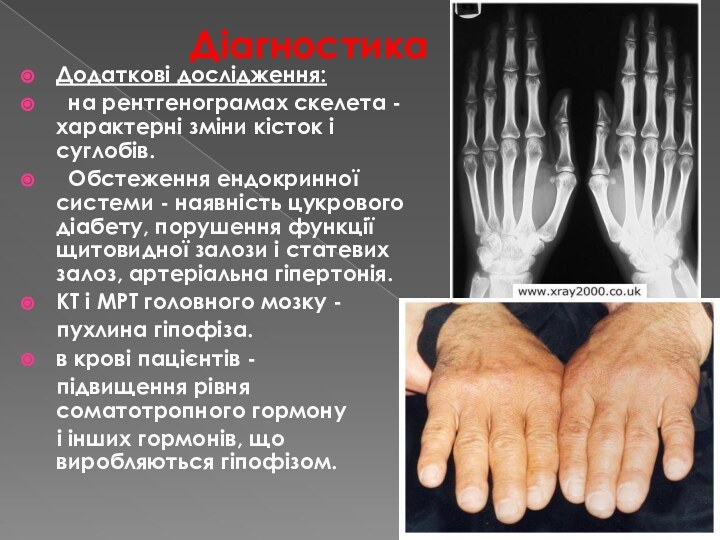
Діагностика
Додаткові дослідження:
на рентгенограмах скелета - характерні зміни кісток і суглобів.
Обстеження ендокринної системи - наявність цукрового діабету, порушення функції щитовидної залози і статевих залоз, артеріальна гіпертонія.КТ і МРТ головного мозку -
пухлина гіпофіза.
в крові пацієнтів -
підвищення рівня соматотропного гормону
і інших гормонів, що виробляються гіпофізом.
Слайд 11
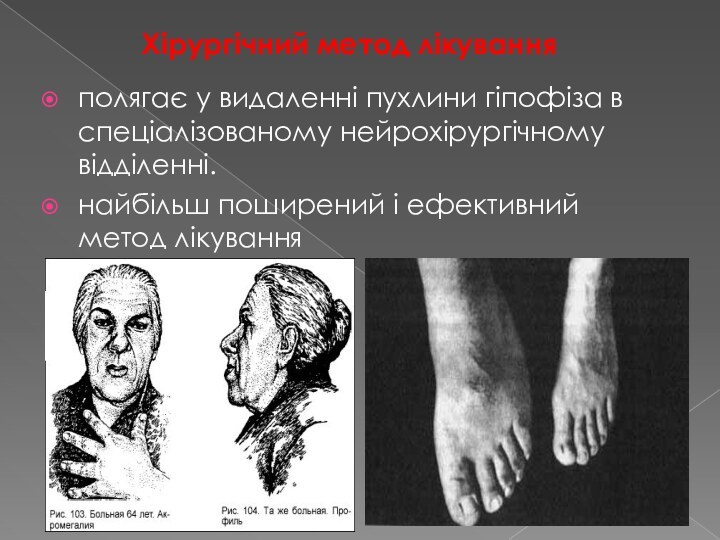
Хірургічний метод лікування
полягає у видаленні пухлини гіпофіза в
спеціалізованому нейрохірургічному відділенні.
найбільш поширений і ефективний метод лікування
Слайд 12
Медикаментозний метод лікування
лікарські препарати, які гальмують вироблення гормону
росту і ІРФ I.
Основні групи медикаментозні препаратів:
аналоги соматостатину
агоністи дофаміну
Слайд 14
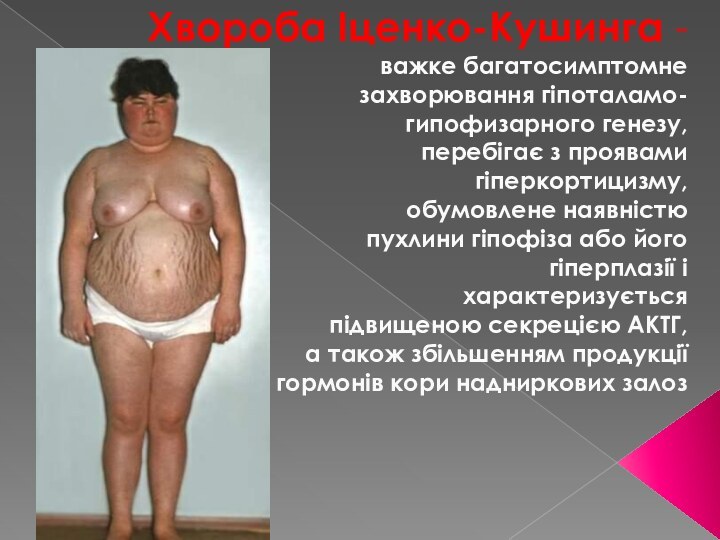
Хвороба Іценко-Кушинга -
важке багатосимптомне
захворювання гіпоталамо-
гипофизарного генезу,
перебігає з
проявами
гіперкортицизму,
обумовлене наявністю
пухлини гіпофіза або його
гіперплазії і
характеризується
підвищеною секрецією
АКТГ,а також збільшенням продукції
гормонів кори надниркових залоз
Слайд 15
КЛАСИФІКАЦІЯ:
I. За ступенем тяжкості:
1) Легка форма
2) Середня форма
3)
Важка форма
II. Від швидкості наростання:
1) Швидкопрогресуюча
2) Торпідна
Слайд 16
Найчастіше зустрічається у жінок
Рідко діагностується в дитячому віці.
Пік
захворювання - 20-40 років
Залежність від вагітності і пологів, травм
головного мозку та нейроінфекціїЕтіологія
Слайд 17
Автономна секреція АКТГ
Гіперфункція кори надниркових залоз
Підвищення функціональної активності
всіх трьох зон кори надниркових залоз.
Патогенез
Слайд 18
Клінічна картина
Лице стає круглим
(«Місяцеподібне»)
Щоки багряно-червоного
кольору («матронізм»)
Слайд 19
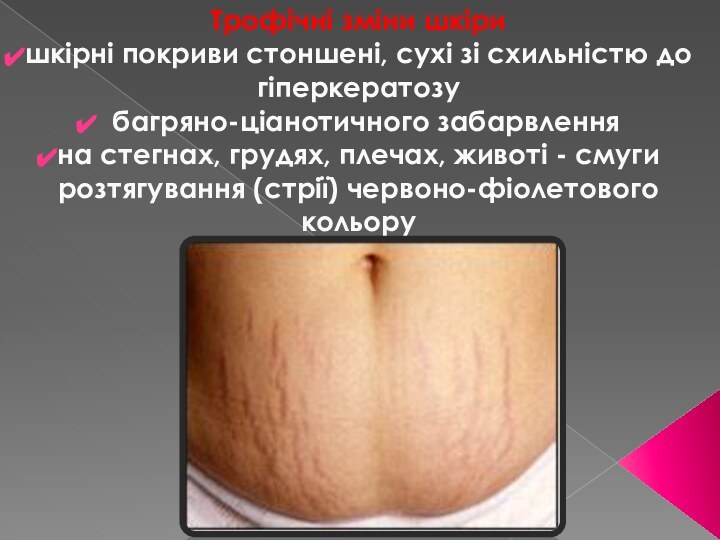
Трофічні зміни шкіри
шкірні покриви стоншені, сухі зі схильністю
до гіперкератозу
багряно-ціанотичного забарвлення
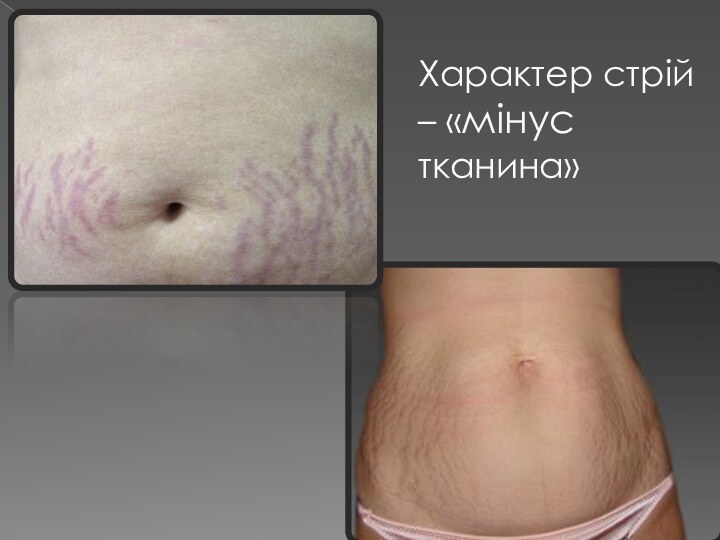
на стегнах, грудях, плечах, животі -
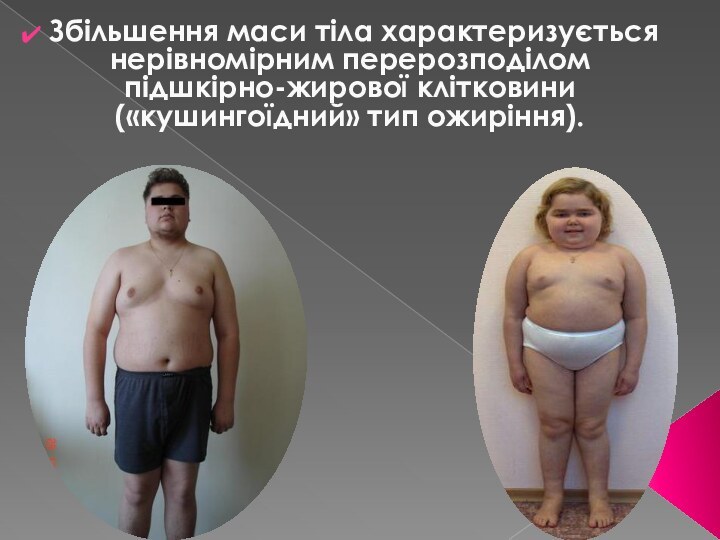
смуги розтягування (стрії) червоно-фіолетового кольоруСлайд 21 Збільшення маси тіла характеризується нерівномірним перерозподілом підшкірно-жирової
клітковини («кушингоїдний» тип ожиріння).
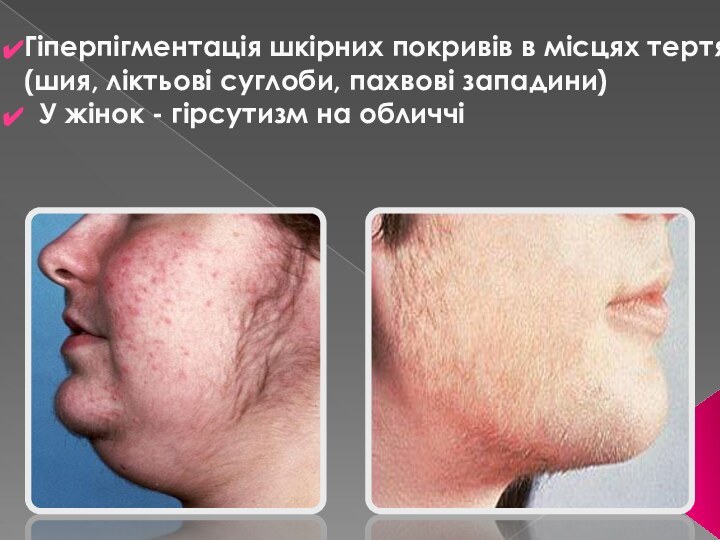
Слайд 23 Гіперпігментація шкірних покривів в місцях тертя (шия, ліктьові
суглоби, пахвові западини)
У жінок - гірсутизм на обличчі
Слайд 24
Ураження серцево-судинної системи
Порушення електролітного обміну
Енцефалопатія
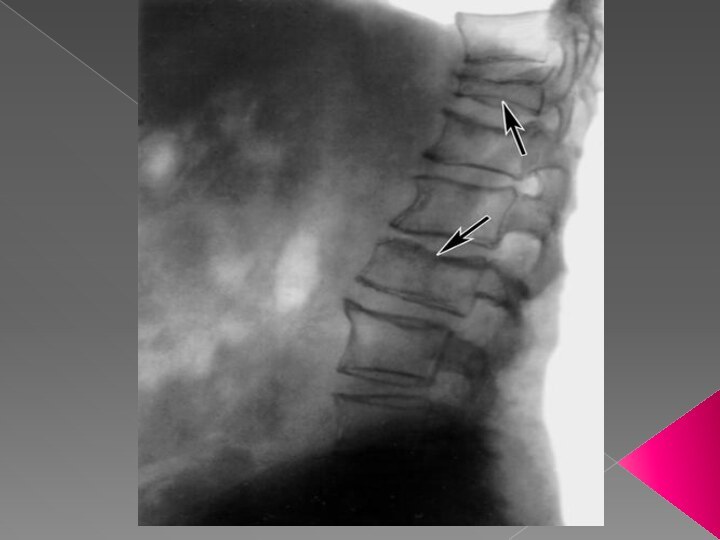
Системний остеопороз
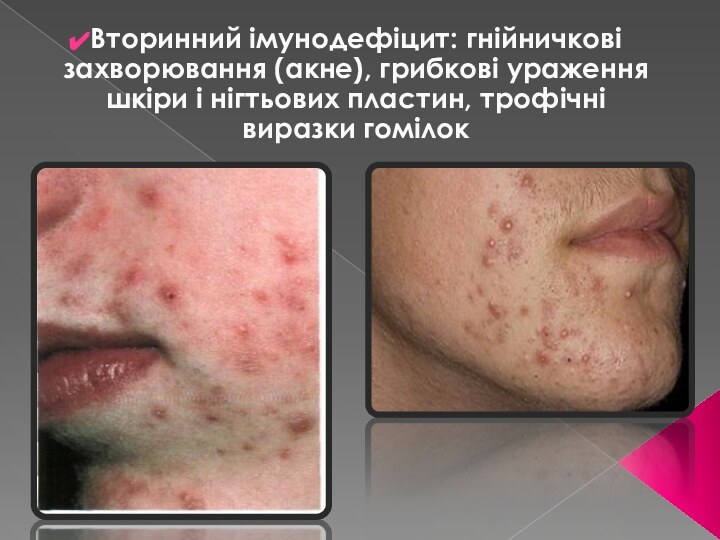
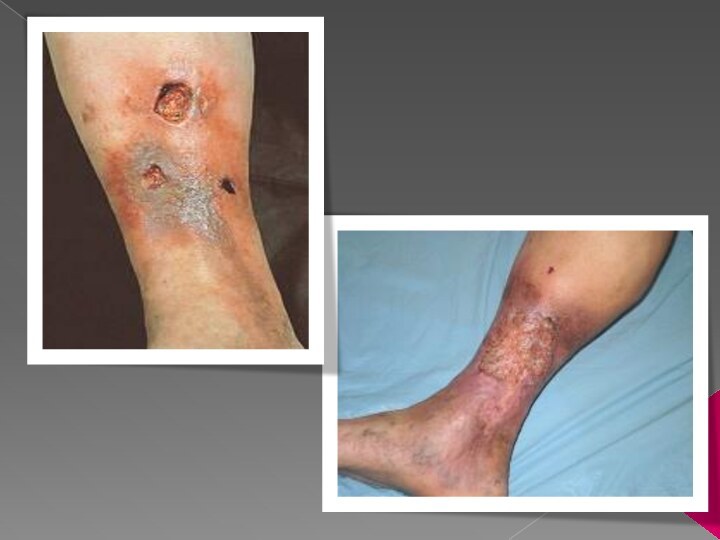
Слайд 27 Вторинний імунодефіцит: гнійничкові захворювання (акне), грибкові ураження шкіри
і нігтьових пластин, трофічні виразки гомілок
Слайд 31
Лікування:
-Направлено на пригнічення основних клінічних симптомів.
- Нормалізація рівня
АКТГ і рівня кортизолу
Методи лікування:
1) Нейрохірургічний
(Трансфеноїдальна аденомектомія)
2) Променевий
3) Комбінований
(променева + одно- або двустороння адреналектомія)4) Медикаментозне лікування
Слайд 34
3) Похідні пара хлорфенілу
(Хлодитан, лізодрен, мітотан)
4) Інгібуючі
дію АКТГ
(Бромокриптин, Парлодел)
Слайд 35
5) Препарати калію
(Розчин хлористого калію або таблеток
ацетату калію 5,0 і більше в день) + спіронолактон
Слайд 37
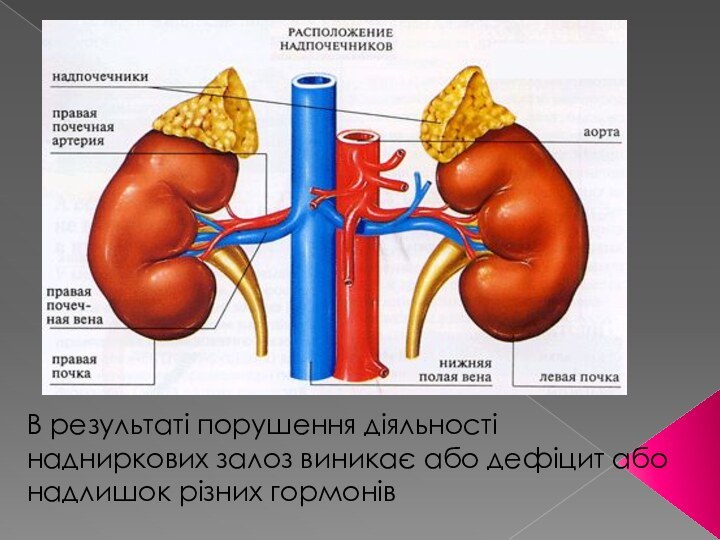
Наднирники - парні органи, розташовані на верхівках нирок.
Функції
гормонів наднирників:
Підтримка водно-сольового балансу в крові і рівня
артеріального тискуУчасть в реакції вегетативної нервової системи на збудження або стрес
Регуляція нормального обміну речовин
Становлення репродуктивної функції
Слайд 38 В результаті порушення діяльності надниркових залоз виникає або
дефіцит або надлишок різних гормонів
Слайд 39
Надниркова недостатність
об'єднує хвороби, викликані гіпофункцією кори надниркових залоз.
Клінічні
прояви надниркової недостатності обумовлені дефіцитом глюкокортикоїдів і (рідше) дефіцитом
мінералокортикоїдів
Слайд 40
Етіологія і класифікація
Первинна надниркова недостатність (хвороба Аддісона) -
наслідок первинного захворювання наднирників, при якому руйнується більше 90%
клітин коркової речовини, які секретують кортикостероїдиВторинна надниркова недостатність обумовлена захворюваннями гіпоталамуса або гіпофіза, що призводять до дефіциту кортиколиберина або АКТГ
Ятрогенна надниркова недостатність - тривале лікування глюкокортикоїдами пригнічує гіпоталамо-гіпофізарно-надниркову систему
Слайд 41
Надниркова недостатність
Гостра: швидке руйнування кори надниркових залоз (наприклад,
при двосторонньому крововиливі в наднирники), пошкодження наднирників при травмі
або хірургічному втручанніХронічна:
1) первинна
- Аутоімунне ураження кори надниркових залоз (приблизно 80% випадків). Може супроводжуватися іншими аутоімунними ендокринними захворюваннями, наприклад - інсулінозалежний цукровий діабет і гіпотиреоз;
- Туберкульоз (10-20% випадків)
2) вторинна
Слайд 42
Клінічна картина
стомлюваність, слабкість, гіпоглікемія, втрата ваги і шлунково-кишкові
розлади (дефіцит глюкокортикоїдів)
втрата натрію, підвищене споживання солі, гіповолемія, артеріальна
гіпотонія, гіперкаліємія, легкий метаболічний ацидоз (ураження клітин клубочкової зони кори надниркових залоз, які секретують мінералокортикоїди, що призводить до гіпоальдостеронізму)
Слайд 43
Клінічна картина
гіперпігментація шкіри і слизових навколо губ і
на слизовій щік, а також на відкритих або на
тих, що піддаються тертю частинах тіла (гіпофіз не пошкоджується, дефіцит кортизолу викликає компенсаторне підвищення секреції АКТГ і МСГ)зменшення пахвового і лобкового оволосіння (зниження секреції андрогенів)
Слайд 45
Лікування хвороби Аддісона.
Дієта
Замісна терапія гормонами наднирників: гідрокортизон
і флудрокортизон.
Гідрокортизон по 10 мг вранці і 5 мг
всередину щодня після обіду (дорослим до 20-30 мг / добу).Флудрокортизон по 0,1-0,2 мг всередину 1 раз в день.