Слайд 2
Миллиарный туберкулёз
История
Клиническая форма - милиарный туберкулез
существовала ранее в классификации туберкулеза, в то же время,
в последующем ввиду его редкости и близости патогенеза к диссеминированному туберкулезу - она была включена в эту форму под названием
"острый диссеминированный туберкулез".
Однако,отрицательный патоморфоз туберкулеза и более частое появление его тяжелого остропрогрессирующего течения привели к необходимости восстановления данной формы в классификации / в России в 1994 г., в Беларуси - в 1996 г. - приказ N 266 МЗ РБ/.
Милиарный туберкулез был описан еще Лаэннеком. Клиническое и морфологическое описание этой формы было сделано также Н. И. Пироговым.
Патанатомия
Признаки:
мелкие до 2 мм однотипные очаги (просовидные)
расположены в интерстиции периваскулярно
преобладает продуктивная реакция
очаги не сливаются
локализованы симметрично
диффузная эмфизема
Изредка встречаются и генерализованные процессы с экссудативно-казеозными очагами в различных органах с клинической картиной септического состояния.
Слайд 4
Патогенез
ранняя генерализация - прогрессирование первичной туберкулезной инфекции с
распространением и развитием бактериемии. Источник - казеозно измененные внутригрудные
лимфатические узлы.
поздняя генерализация - активация остаточных изменений во внутригрудных лимфоузлах, кальцинатах происходит через различные сроки / нередко годы и десятилетия/ после их заживления.
Механизм – реверсия L-форм МБТ в патогенные, рост и размножение, гематогенная (90%) диссеминация, реже – лимфогематогенная
Способствующие факторы:
суперинфекция
иммунодефицит
ослабление противотуберкулезного иммунитета (гиперинсоляция, переохлаждение, голодание, гиповитаминоз, стрессовые состояния, лечение гормонами, физиотерапия, интоксикации, эндокринные расстройства, аллергии, нарушения обмена веществ…)
Слайд 5
Условия возникновения диссеминированного туберкулеза
Бактериемия – поступление МБТ из
обострившегося очага в прилежащую ткань с вовлечением в воспалительный
процесс стенок мелких сосудов
Гиперсенсибилизация капилляров и периваскулярной ткани – приводит к повышению проницаемости сосудистой стенки
Нарушения микроциркуляции крови - приводит к замедлению кровотока, облегчая проникновение МБТ в ткани
Слайд 6
Клиническая картина
Начало острое (3-5 дней)
Различают 3 формы миллиарного
туберкулеза
тифоидная
легочная менингиальная
Повышается температура до 39 - 40°С, резко выражены симптомы интоксикации - слабость, потеря аппетита, выраженная потливость, недомогание, диспепсические расстройства. При высокой температуре – иногда бред, функциональные расстройства ЦНС. Характер лихорадки может быть ремиттирующим или гектическим.
Характерна одышка, тахикардия, цианоз. В легких может выслушиваться небольшое количество сухих хрипов или жесткое дыхание.
Преобладающим симптомом является выраженные одышка асфиксического типа,тахикардия, цианоз, сухой кашель, увеличение печени.
Сопровождается развитием менингита. Появляются сильные головные боли, нарушение сознания, менингеальный синдром, изменения в спиномозговой жидкости.
Слайд 7
Диагностика
Анамнез (сведения о вакцинации БЦЖ, контакт, перенесенный туберкулез,
отягощающие и провоцирующие факторы)
Проба Манту – отрицательная анергия или
сомнительная, на фоне лечения становится нормергической
Обнаружение МБТ в мокроте – крайне редко ввиду отсутствия деструкции
Обнаружение МБТ в крови – 15-18% случаев
ОАК -небольшой лейкоцитоз, лимфопения, повышение СОЭ, сдвиг лейкоцитарной формулы влево
ФБС – нередко множественные бугорки на слизистой бронхов
ФВД – нарушения рестриктивного характера
Слайд 8
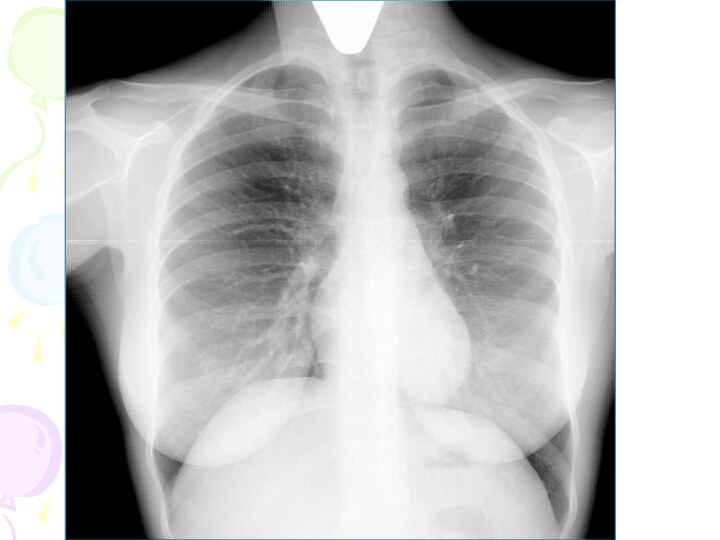
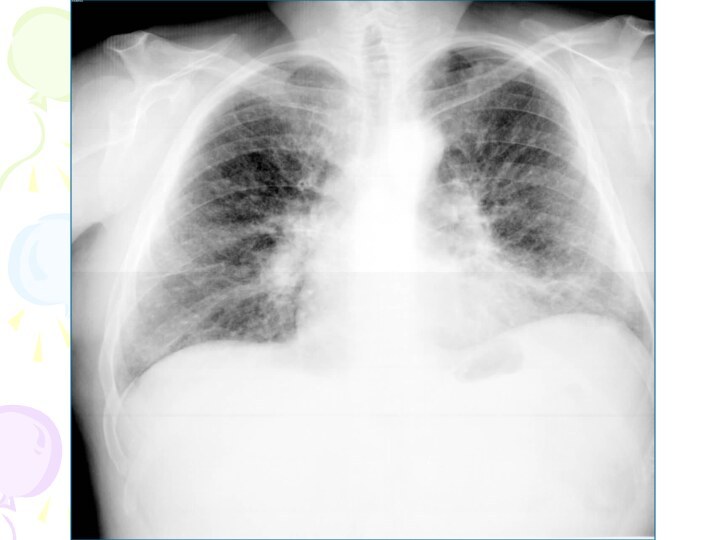
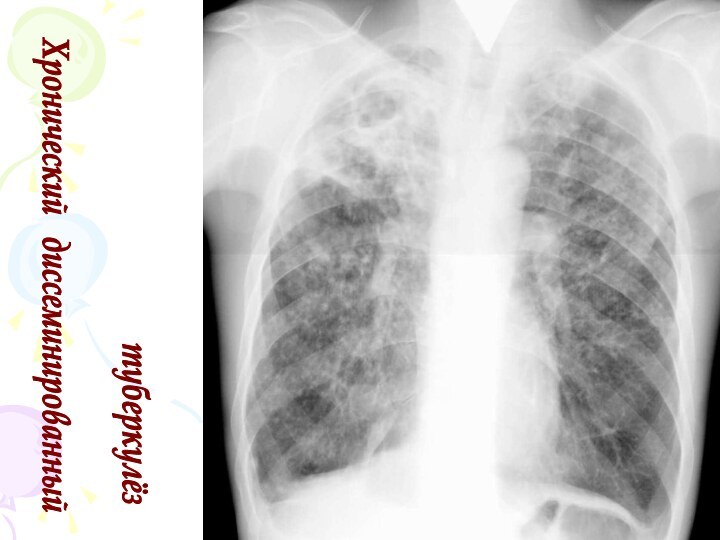
Рентгенологическая картина
Спустя 10-14 дней болезни появляются
множественные мелкие
/ до 2 мм/ однотипные очаги
на всем протяжении легких, создается впечатление о более массивной диссеминации в средних отделах.
Очаги округлой формы, малой интенсивности, контуры нечеткие, часто расположены в виде цепочки вдоль сосудов.
Сосудистый рисунок обеднен
Слайд 15
Исход
Без лечения быстро прогрессирует, присоединяются осложнения. Развивается тубменингит
или казеозная пневмония. Смерть наступает от нарастающей интоксикации и
дыхательной недостаточности в течение 2 месяцев.
При своевременно начатой терапии может почти полностью рассасываться.
Эмфизема исчезает, эластичность легкого восстанавливается.
Слайд 16
Диссеминированный туберкулез легких
Удельный вес его среди других клинических
форм туберкулеза органов дыхания составляет 7 - 12%, став
более частым в последние годы
Патогенез в значительной степени сходен с таковым при милиарном туберкулезе
- лимфогематогенный и лимфогенный путь
- процесс может быть не только двусторонним, но и односторонним
- в старческом возрасте может наблюдаться лимфо-бронхогенная диссеминация (старческий туберкулез)
Два клинико-морфологических варианта:
подострый и хронический
Слайд 17
Подострый диссеминированный туберкулез легких
более или менее равномерная и
симметричная диссеминация в обоих легких /хотя, может быть и
односторонний процесс лимфогенного генеза/
очаги крупнее (5-10 мм), чаще, но не всегда, имеют однотипный характер, находятся в большем числе в верхних отделах легких, субплеврально, преимущественно продуктивный характер
очаги имеют тенденцию к слиянию
Могут возникать полости распада с тонкими стенками и без инфильтративного вала, т. н. " штампованные" каверны. Нередко они располагаются симметрично в верхних отделах обоих легких - "очковые" каверны или "симптом очков«
развиваются также лимфангиты, периваскулиты, перибронхиты, эмфизема
патоморфология
Слайд 18
Клиническая картина
Развивается постепенно, в течение нескольких недель
Клиника «вялая»,
не соответствует множественному поражению легких, самочувствие может не изменяться
Наиболее
частыми симптомами являются:
слабость, утомляемость, раздражительность, потливость, снижение аппетита и массы тела, субфебрилитет, небольшая одышка и продуктивный кашель, тахикардия, ВСД, психо-эмоциональная лабильность, эйфория
Изредка отмечается кровохарканье
Боль в боку при вовлечении плевры
Осиплость голоса, першение и боль в горле при глотании при развитии туберкулеза гортани
Слайд 19
Диагностика
Анамнез ( контакт, перенесенный туберкулез, отягощающие и провоцирующие
факторы)
Проба Манту –чаще нормергическая, при осложненом течении – отрицательная
анергия
Обнаружение МБТ в мокроте – возможно при прогрессировании и возникновении деструкции (50% всех случаев), желательно люминесцентным или культуральным методом
ОАК -небольшой лейкоцитоз, лимфопения, снижение эритроцитов, повышение СОЭ, сдвиг лейкоцитарной формулы влево
ФБС – БАС - преобладание лимфоцитов – косвенный признак туберкулеза
ФВД – нарушения рестриктивного характера
Слайд 20
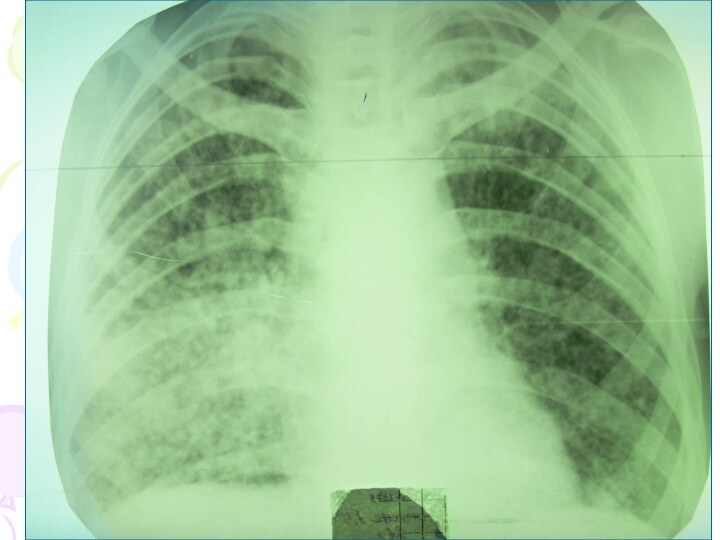
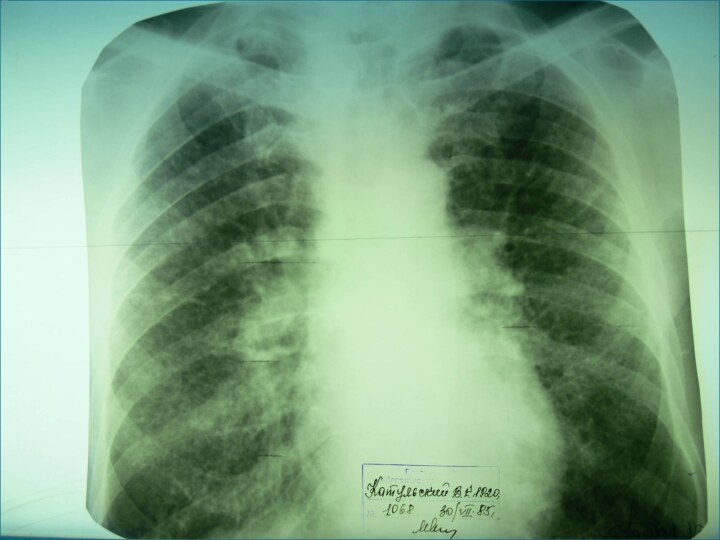
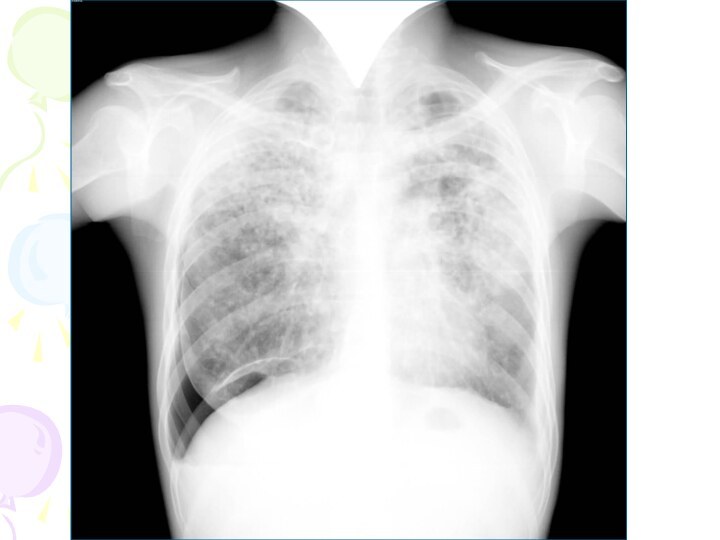
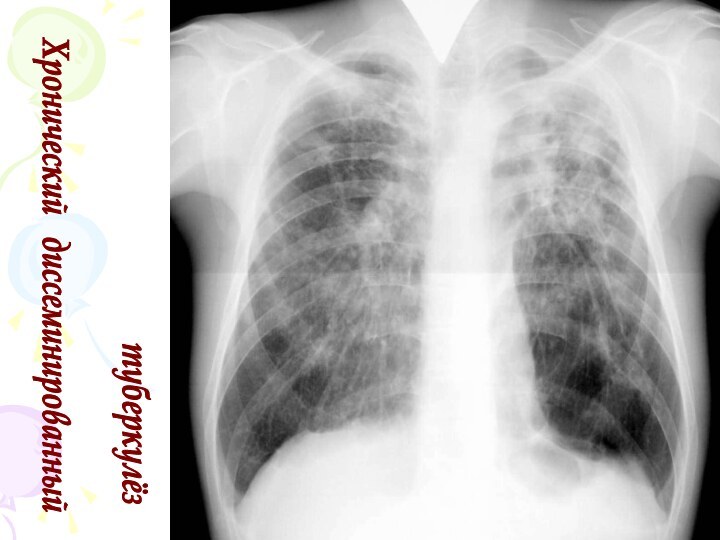
Рентгенологическая картина
множественные крупные / до 10 мм/ однотипные
очаги преимущественно в верхних и средних отделах легких
Очаги
округлой формы, малой и средней интенсивности, контуры нечеткие, часто расположены в виде цепочки вдоль продольных сосудов
Сливаясь, очаги образуют фокусы затемнения с участками просветления (распад)
При распаде в нескольких отдельных очагах формируются кольцевидные тени – штампованные каверны
При лимфогенной диссеминации очаговые тени с одной стороны, в средних и нижних отделах на фоне лимфангита, в корне кальцинаты
Слайд 21
Подострый диссеминированный
туберкулез
Слайд 25
Исход
Без лечения постепенно прогрессирует, вовлекаются другие органы, чаще
верхние дыхательные пути, гортань. Переходит в хроническую форму. Может
развиться казеозная пневмония с летальным исходом.
При своевременно начатой терапии:
Полностью очаги не рассасываются.
Эмфизема носит необратимый характер.
Эластичность легких снижается ввиду фиброзно-атрофических изменений в межальвеолярных перегородках.
Слайд 26
Хронический диссеминированный туберкулез
патоморфология
Связан с повторными лимфогематогенными диссеминациями. Новые
волны обострений приводят к новым свежим высыпаниям на фоне
уже имеющихся изменений. Как правило процесс спускается сверху-вниз.
Часты поражения плевры, а также других органов в результате повторных волн гематогенной диссеминации (гортань, почки, кости и суставы, гениталии…)
Гипертензия малого круга кровообращения приводит к гипертрофии правого желудочка и легочному сердцу.
Слайд 27
Клиническая картина
Клиническая картина вне обострения стертая, иногда он протекает
скрыто. Характерно снижение аппетита и массы тела. Нарастает
одышка (причина - пневмофиброз, эмфизема).
Характерны проявления дисфункции центральной и вегетативной нервной системы, эндокринной системы, иногда проявления гипер- или гипотиреоза.
Наиболее характерными жалобами при обострении является слабость / до адинамии/, потливость, раздражительность, нарушения сна. Отмечается неправильная субфебрильная температура, тахикардия. Кашель сухой или с небольшим к-вом мокроты.
Могут наблюдаться "маски" туберкулеза, например, полиартриты /"ревматическая" маска/, изредка лейкемоидные реакции, псевдолейкозы /кроветворная маска/, а также плевриты или полисерозиты.
Ввиду развивающейся дыхательной, а затем и легочно-сердечной недостаточности характерны постепенно нарастающая одышка; акроцианоз, увеличение печени, пастозность нижних конечностей.
Слайд 28
Физикальные и лабораторные данные
Западение над- и подключичных пространств.
Перкуторно
укорочение над верхушками (фиброз), тимпанит над нижними.
Аускультативно сухие хрипы
над верхушками, над нижними отделами – ослабленное дыхание (эмфизема)
«Немые» каверны.
ОАК (при обострении) -небольшой лейкоцитоз, лимфопения, снижение эритроцитов, повышение СОЭ, сдвиг лейкоцитарной формулы влево. При стабилизации процесса – близки к норме.
ИФА – значительное повышение титра антител к МБТ.
ФВД – нарушения рестриктивного и обструктивного характера (сопутствующий хр.бронхит).
ЭКГ – признаки хронического легочного сердца.
Слайд 29
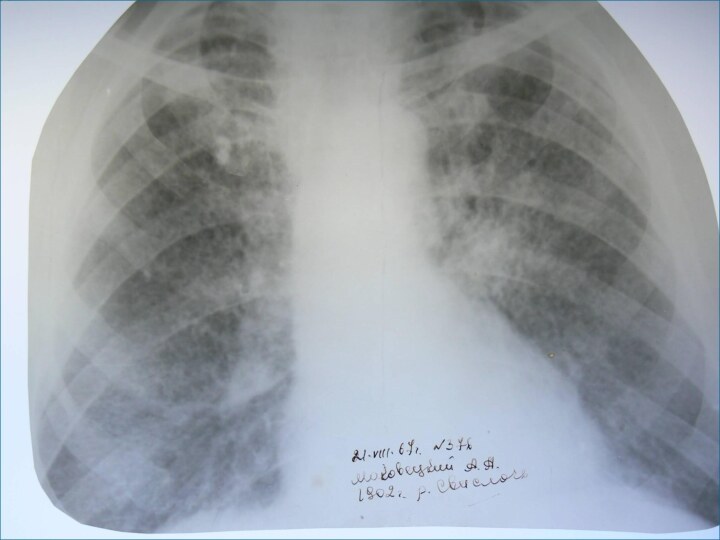
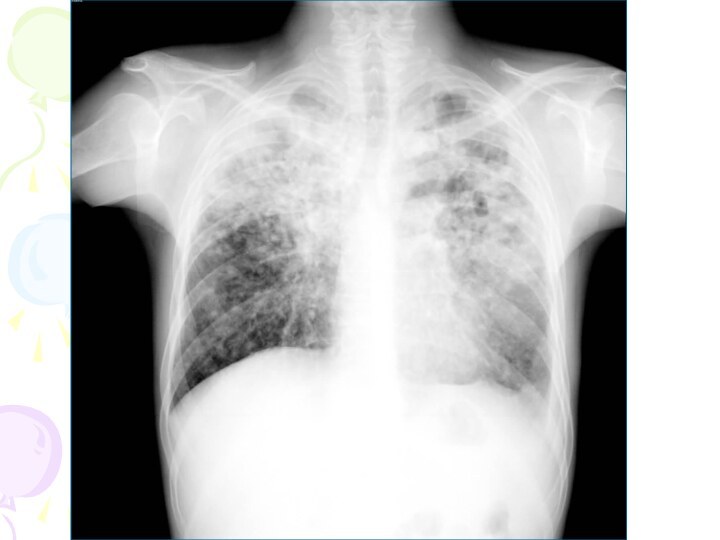
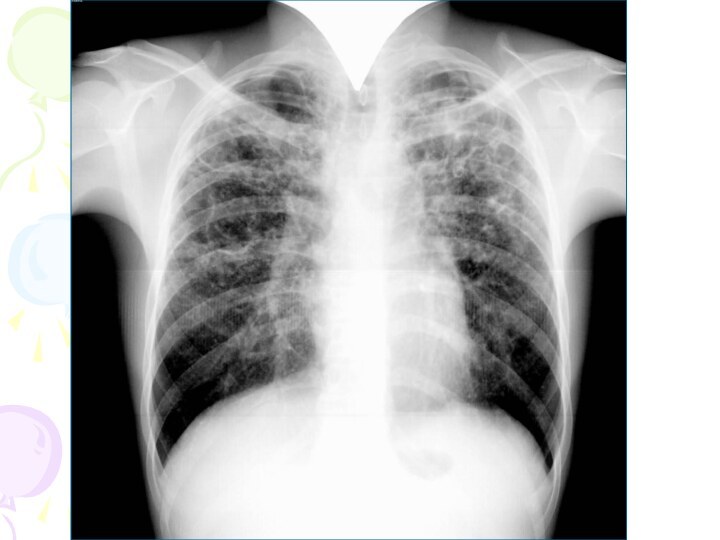
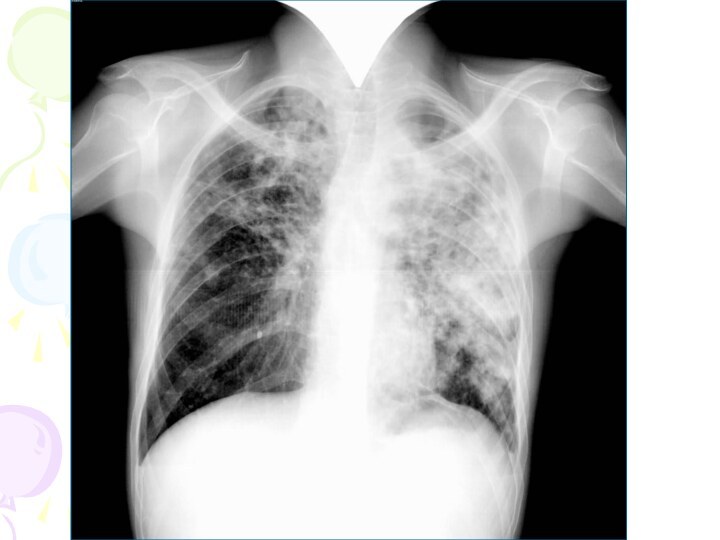
Рентгенологическая картина
Наблюдается полиморфная картина: очаги различной величины, формы
и интенситвности, свежие и старые на фоне фиброзных изменений,
больше в верхних отделах
Тенденции к слиянию очагов нет
Нарушается симметричность поражения
Могут наблюдаться как тонко- так и толстостенные каверны
Верхушки - интерстициальный фиброз, уменьшение объема, плевральные наложения, в нижних отделах - викарная эмфизема. С-м плакучей ивы.
Тень сердца сужена, имеет срединное положение (капельное сердце)
Фиброз и эмфизема обуславливают деформацию бронхиального дерева, что способствует развитию бронхоэктазов
Слайд 30
Хронический диссеминированный
туберкулёз
Слайд 31
Хронический диссеминированный
туберкулёз
Слайд 35
Исход
Без лечения постепенно прогрессирует, вовлекаются другие органы. Переходит
в фиброзно-кавернозный. Может развиться казеозная пневмония с летальным исходом.
При
этиотропной терапии:
частичное рассасывание очагов, уплотнение, инкапсуляция.
Эмфизема носит необратимый характер.
Диффузные фиброзные изменения прогрессируют.
Слайд 36
Дифференциальная диагностика
милиарного и диссеминированного туберкулеза
Проводится
с многочисленными легочными диссеминациями /до 20 нозологических групп и
более 100 нозологических единиц и синдромов/. Наиболее важные из них:
мелкоочаговая двусторонняя пневмония
канцероматоз
саркоидоз легких
пневмокониозы, в частности, силикоз
неспецифический пневмосклероз
застойные изменения в легких при сердечной недостаточности, особенно, при сочетании их с гипостатической пневмонией
легочные изменения при коллагенозах: СКВ, узелковый периартерит, идиопатический фиброзирующий альвеолит / синдром Хаммена - Рича/, синдром Гудпасчера и др.
Слайд 37
Туберкулёзный плеврит
Туберкулезный плеврит- воспаление плевры, которое может возникнуть
как самостоятельно, так и как осложнение любой формы туберкулеза.
Может
протекать остро, подостро, хронически или принимать рецидивирующее течение.
Чаще возникает у лиц молодого возраста
Считается, что 50% всех экссудативных плевритов имеет туберкулезную этиологию.
Этиология плевритов:
Туберкулезные
Парапневмонические
Параканкрозные
Реактивные
Слайд 38
Классификация
плеврит
аллергический
перифокальный
туберкулез плевры
фибринозный
экссудативный
эмпиема плевры
паракостальный
парамедиастинальный
междолевой
хилёзный
серозный
серозно-фибринозный
геморрагический
косто-диафрагмальный
верхушечный
Слайд 39
Аллергический плеврит
Развивается как гиперергическая экссудативная реакция плевры на
туберкулезную инфекцию.
Чаще развивается как осложнение первичного туберкулеза в результате
гиперсенсибилизации организма.
Экссудат чаще серозный или серозно-фибринозный, могут формироваться плевральные наложения.
Экссудат лимфоцитарного или эозинофильного характера.
Специфические изменения на плевре не выявляются
Слайд 40
Аллергический плеврит
клиника
Начало острое
Боль в груди, одышка, повышение температуры
тела
В анализе крови – эозинофилия, увеличение СОЭ
МБТ в плевральной
жидкости не обнаруживаются
Противотуберкулезные препараты и десенсибилизирующая терапия дприводят к улучшению состояния и выздоровлению без грубых остаточных изменений в плевральной полости
Слайд 41
Перифокальный плеврит
Осложняет легочные формы туберкулеза.
Возникает в результате контактного
проникновения микобактерий из субплевральных участков туберкулезного воспаления:
- ПТК
- очаговый
- инфильтративный
- диссеминированный
- кавернозный
Вначале носит локальный характер (фибринозное воспаление), затем присоединяется экссудативный компонент (серозный или серозно-фибринозный).
Слайд 42
Перифокальный плеврит
клиника
Начало постепенное.
Боль в груди, усиливающаяся при кашле
и наклоне в противоположную сторону. Иногда иррадиирует в плечо,
спину, живот. Сухой кашель, слабость, непостоянный субфебрилитет.
Обычно имеет место провоцирующий фактор.
Ограничение экскурсии легкого на пораженной стороне и шум трения плевры, исчезающий через несколько дней.
Экссудат лимфоцитарного характера.
На рентгенограммах определяются поражения легких, утолщение и сращение плевральных листков.
Течение длительное, рецидивирующее.
Слайд 43
Туберкулез плевры
Может развиваться самостоятельно.
При лимфо-гематогенном пути проникновения инфекции
на плевре образуются множественные бугорковые высыпания, в плеврвльной полости
– серозно-фибринозный, а при изъязвлении бугорков- геморрагический экссудат. В исходе – частичная или полная облитерация полости плевры.
При контактном пути – либо местная воспалительная реакция с бугорковыми высыпаниями и небольшим выпотом, либо, при прорыве субплевральной каверны, казеозные массы попадают в плевральную полость и формируется эмпиема плевры. Может формироваться бронхоплевральный свищ.
При излечении – массивные наложения (шварты), облитерация плевральной полости, плевро-пневмоцирроз.
Слайд 44
Туберкулез плевры
клиника
Разная степень тяжести.
Интоксикационный синдром с фебрильной лихорадкой.
Нарастает
одышка, возникает постоянная давящая боль в боку.
В ранних стадиях
– шум трения плевры, сухие и влажные мелкопузырчатые хрипы
При накоплении жидкости - отставание при дыхании половины грудной клетки, сглаживаются межреберные промежутки. Тупой легочный перкуторный звук, ослабление голосового дрожания и дыхательных шумов.
При рассасывании экссудата – вновь появляется шум трения плевры.
Осложняется прорывом гнойного экссудата в бронх или через межреберный промежуток.
Слайд 45
Рентгенологическая картина
Типично – интенсивное, однородное затемнение нижних отделов
легочного поля с косой верхней границей, идущей сверху снаружи-вниз
и внутрь.
При наличии воздуха в плевральной полости – горизонтальный уровень жидкости.
Смещение органов средостения в противоположную сторону.
При рентгеноскопии во время движения больного можно видеть колебания уровня жидкости.
При латерографии уровень жидкости смещается.
При плевральных сращениях формируются осумкованные плевриты – форма тени при смене положения тела не меняется.
Слайд 46
Верификация
Анамнез
Туберкулинодиагностика, ИФА ( титр антител в экссудате)
Обнаружение МБТ
в плевральном выпоте (только 5-15%)
Признаки туберкулеза легких при рентгенографии
после пункции
Данные КТ
Серозный характер экссудата с преобладанием лимфоцитов, эозинофилов (до 10%), мезотелия. Низкий уровень глюкозы (менее 3.33 ммоль/л), при эмпиеме – отсутствует.
Видеоторакоскопическая биопсия плевры (МБТ, туберкулезные гранулемы), открытая биопсия плевры и легкого.
Определение в экссудате ДНК микобактерий методом ПЦР
Слайд 47
Дифференциальная диагностика
проводится с плевритами другой этиологии: пневмоническими, опухолевыми
( метастатическими и при мезотелиоме), при микозах, системных заболеваниях
соединительной ткани, панкреатите, поддиафрагмальном абсцессе, эхинококкозе.
с ателектазом, циррозом легкого.
Важно уметь отличать экссудат от транссудата, т. е. плеврит от невоспалительного гидроторакса при сердечной недостаточности, инфаркте миокарда (синдром Дресслера).
Слайд 48
Туберкулезный менингит
Туберкулезный менингит – воспаление мягких мозговых оболочек
головного и спинного мозга.
Болеют лица всех возрастов.
Может развиваться самостоятельно.
Чаще
осложняет течение других форм туберкулеза:
- у детей – ПТК или туберкулеза ВГЛУ
- у взрослых – диссеминированного туберкулеза.
Слайд 49
Туберкулезный менингит
патогенез
При общей и местной сенсибилизации в результате
бактериемии создаются условия для проникновения МБТ через гематоэнцефалический барьер.
МБТ
проникают в сосуды мягкой мозговой оболочки гематогенным путем
При базилярной форме в мягкой мозговой оболочке основания мозга обнаруживаются васкулит, нарушение капиллярного кровообращения,гиперемия, отек (серозно-фибринозный экссудат),клеточная инфильтрация, бугорковые высыпания с казеозным некрозом. Казеозные массы могут прорываться в цереброспинальную жидкость, вещество мозга. В результате тромбоза мелких кровеносных сосудов формируются инфаркты. Повреждаются черепные нервы и нарушается циркуляция ликвора.
При менингоэнцефалите – вовлекается вещество мозга, а при спинальной форме менингита поражается промежуточный мозг, вегетативные центры, оболочки, вещество и нервные корешки спинного мозга.
Слайд 50
Туберкулезный менингит
клиника
Развивается постепенно.
Недомогание, вялость, раздражительность, светобоязнь, нарушение сна,
задержка стула, температура постепенно повышается до 38-390С, возникает нарастающая
головная боль, рвота, менингиальные симптомы. При отсутствии лечения – адинамия, спутанность сознания, сопор, кома и смерть на 20-21 день.
Слайд 51
Туберкулезный менингит
клиника
менингит
Менингиаль-
ный
синдром
Параличи и
парезы
черепных
нервов
Симптомы
поражения
вещества
мозга
Головная
боль
Гидроцефалия
Контрактуры
мышц
регидность затылочных мышц
(невозможно
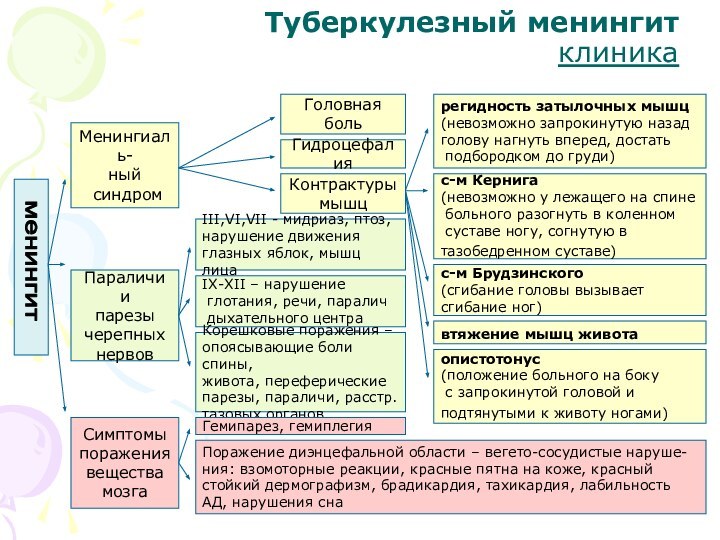
запрокинутую назад
голову нагнуть вперед, достать
подбородком до груди)
с-м Кернига
(невозможно у лежащего на спине
больного разогнуть в коленном
суставе ногу, согнутую в
тазобедренном суставе)
с-м Брудзинского
(сгибание головы вызывает
сгибание ног)
втяжение мышц живота
опистотонус
(положение больного на боку
с запрокинутой головой и
подтянутыми к животу ногами)
III,VI,VII - мидриаз, птоз,
нарушение движения
глазных яблок, мышц лица
IX-XII – нарушение
глотания, речи, паралич
дыхательного центра
Корешковые поражения –
опоясывающие боли спины,
живота, переферические
парезы, параличи, расстр.
тазовых органов
Гемипарез, гемиплегия
Поражение диэнцефальной области – вегето-сосудистые наруше-
ния: взомоторные реакции, красные пятна на коже, красный
стойкий дермографизм, брадикардия, тахикардия, лабильность
АД, нарушения сна
Слайд 52
Туберкулезный менингит
диагностика
Для диагностики важное значение имеет исследование спиномозговой
жидкости. При пункции она прозрачная, вытекает частыми каплями, повышено
давление, повышен цитоз (100-400 в 1 мм3 при норме 1-5) с преобладанием лимфоцитов, увеличен белок (6-10г/л при норме 0,3-3), положительны пробы Панди, Нонне-Апельта, снижение глюкозы и хлоридов, через сутки выпадает нежная пленка фибрина в виде сетки.
МБТ обнаруживают в 10% случаев, при имуноферментном анализе у 90% обнаруживают противотуберкулезные антитела.
Реакция на туберкулин снижена, а при прогрессировании становится отрицательной(отрицательная анергия). На фоне лечения чувствительность восстанавливается.
При исследовании глазного дна – бугорковые высыпания, застойные диски (отек головного мозга), неврит зрительного нерва.
При КТ или МРТ – признаки гидроцефалии.