- Главная
- Разное
- Бизнес и предпринимательство
- Образование
- Развлечения
- Государство
- Спорт
- Графика
- Культурология
- Еда и кулинария
- Лингвистика
- Религиоведение
- Черчение
- Физкультура
- ИЗО
- Психология
- Социология
- Английский язык
- Астрономия
- Алгебра
- Биология
- География
- Геометрия
- Детские презентации
- Информатика
- История
- Литература
- Маркетинг
- Математика
- Медицина
- Менеджмент
- Музыка
- МХК
- Немецкий язык
- ОБЖ
- Обществознание
- Окружающий мир
- Педагогика
- Русский язык
- Технология
- Физика
- Философия
- Химия
- Шаблоны, картинки для презентаций
- Экология
- Экономика
- Юриспруденция
Что такое findslide.org?
FindSlide.org - это сайт презентаций, докладов, шаблонов в формате PowerPoint.
Обратная связь
Email: Нажмите что бы посмотреть
Презентация на тему Методы выявления. Диагностика туберкулеза
Содержание
- 2. ДИАГНОСТИКА ТУБЕРКУЛЕЗАДиагностика туберкулеза – это
- 3. ДИАГНОСТИКА ТУБЕРКУЛЕЗАЭтапы диагностики туберкулезаДиагностика туберкулеза проводится на
- 4. ДИАГНОСТИКА ТУБЕРКУЛЕЗАТретий шаг диагностики туберкулеза проводится в случае
- 5. ДИАГНОСТИКА ТУБЕРКУЛЕЗАПравила сбора мокротыОпределение КУМ в мокроте
- 6. ДИАГНОСТИКА ТУБЕРКУЛЕЗАРентгенологическая диагностика туберкулезаРентгенологическое исследование легких в
- 7. ДИАГНОСТИКА ТУБЕРКУЛЕЗА
- 8. ДИАГНОСТИКА ТУБЕРКУЛЕЗАПроба мантуПроба манту также используется для
- 9. Ускоренные методывыявления возбудителяМолекулярно-генетическиеКультуральныеКультивирование на жидкихпитательных средахс автоматической
- 10. Алгоритм диагностики туберкулеза в лабораториях с комплексом
- 11. ДИАГНОСТИКА ТУБЕРКУЛЕЗАПолимеразная цепная реакция Присутствие ДНК МБТ
- 12. ДИАГНОСТИКА ТУБЕРКУЛЕЗА Среди общелабораторных методов исследования определенное значение для диагностики
- 13. Скачать презентацию
- 14. Похожие презентации
ДИАГНОСТИКА ТУБЕРКУЛЕЗАДиагностика туберкулеза – это процесс, который осложняется многообразием клинических проявлений и форм туберкулеза. В тоже время своевременная диагностика туберкулеза является крайне важным фактором для осуществления адекватного лечения и спасения жизни больного. Диагностика туберкулеза состоит











Слайд 3
ДИАГНОСТИКА ТУБЕРКУЛЕЗА
Этапы диагностики туберкулеза
Диагностика туберкулеза проводится на разных
этапах медицинского обслуживания. Обычно в первую очередь больные с
туберкулезом обращаются к семейному или участковому врачу, задачей которого является осуществить первый шаг диагностики туберкулеза, и при возникновении подозрения на туберкулез, направить больного в специализированное медицинское учреждение, занимающееся диагностикой туберкулеза и его лечением.Первый шаг диагностики туберкулеза состоит в выявлении основных симптомов болезни: длительный кашель, кровохарканье, длительное повышение температуры, ночные поты и пр. Также на этом этапе врач выясняет характеристики эволюции болезни и факт контакта пациента с больным туберкулезом.
Второй шаг диагностики туберкулеза заключается в клиническом осмотре больного. При осмотре больного врач обращает внимание на похудание, наличие увеличенных лимфатических узлов, нарушение движения грудной клетки во время дыхания.
Первые два шага диагностики туберкулеза, конечно, являются малоинформативными и абсолютно недостаточными для установления или опровержения диагноза туберкулеза, однако уже на этом этапе врач может предположить, о какой именно болезни идет речь, и направить больного на дальнейшее обследование для уточнения диагноза.
Слайд 4
ДИАГНОСТИКА ТУБЕРКУЛЕЗА
Третий шаг диагностики туберкулеза проводится в случае сохранения
подозрения на туберкулез после первых двух шагов диагностики. В
таком случае больного направляют в специализированное медицинское учреждение, занимающееся диагностикой туберкулеза и его лечением. Для подтверждения диагноза туберкулеза проводят микроскопическое исследование мокроты (мазки) на наличие Кислотоустойчивых Микобактерий (КУМ) – которые и являются возбудителями туберкулеза (необходимо исследовать минимум три мазка). Также проводится рентгенологическое обследование грудной клетки. В случае если оба метода исследования дают положительный результат (то есть в мокроте определяются возбудители туберкулеза, а рентгенологическое исследование легких показывает наличие очагов воспаления), больного направляют на повторное обследование, суть которого состоит в окончательном подтверждении диагноза туберкулеза, определении специфических особенностей болезни (формы туберкулеза, чувствительность туберкулезных палочек по отношению к антибиотикам и пр.), после чего больному назначают лечения.
Слайд 5
ДИАГНОСТИКА ТУБЕРКУЛЕЗА
Правила сбора мокроты
Определение КУМ в мокроте в
ходе диагностики туберкулеза является прямым и наиболее важным признаком
туберкулеза. При этом качество результатов анализа во многом определяется правильностью проведения сбора мокроты. Вот несколько основных рекомендаций, как в ходе диагностики туберкулеза нужно правильно собирать мокроту для анализа на туберкулез:Мокрота собирается в специальный контейнер, который выдает врач, назначивший анализ.
Согласно рекомендациям ВОЗ, для диагностики ТБЛ необходимо иметь 3 образца мокроты. У амбулаторных больных это лучше всего делать в два приема: • 1-ю порцию мокроты больной сдает при обращении к врачу; • 2-ю порцию – собирает самостоятельно утром на второй день; • 3-ю порцию – в тот же день при сдаче утренней порции в лабораторию.
Оценку результатов исследования мокроты проводят следующим образом: • если 2 или 3 образца мокроты положительные, то пациентов относят к МБТ(+); • если 1 образец положительный, а 1 отрицательный – необходимо исследовать еще один мазок; • если 1 образец мокроты положительный, а 2 отрицательных – пациента относят к МБТ(+) при наличии клинических проявлений ТБ и/или соответствующих рентгенологических изменений.
Слайд 6
ДИАГНОСТИКА ТУБЕРКУЛЕЗА
Рентгенологическая диагностика туберкулеза
Рентгенологическое исследование легких в ходе
диагностики туберкулеза не может ни подтвердить, ни опровергнуть диагноз,
однако наличие определенных изменений на рентгеновских снимках легких больного позволяет врачам предположить туберкулез с большой степенью точности.Наиболее часто применяемые рентгенологические методы обследования:
1. Рентгеноскопия:
1. наиболее дешёвый метод
2. полезен для выявления экссудата в плевральной полости
3. выявляет патологические образования, скрывающиеся за тенью средостения, диафрагмы, позвоночника
4. применяется для уточнения локализации процесса
2. Рентгенография:
1. Позволяет проводить динамическое наблюдение за течением болезни
2. Более полно отображает детали патологического процесса
3. Широкая доступность метода и лёгкость проведения исследования
4. Относительно низкая стоимость исследования
3. Флюорография:
Применяется в основном для массового профилактического рентгенологического обследования населения
Требует меньших затрат чем рентгенография
Создаёт относительно меньшую лучевую нагрузку
Менее информативна
4. Компьютерная томография
Это получение послойных снимков при помощи специальных приспособлений к рентгеновскому аппарату.
Дает возможность получения снимков без наложения отображений органов друг на друга.
Применяется для уточнения характера процесса, его топографии и изучения деталей в очаге поражения — глубинный распад, более четко выявляемые границы и объем поражения.
Слайд 8
ДИАГНОСТИКА ТУБЕРКУЛЕЗА
Проба манту
Проба манту также используется для диагностики
туберкулеза. Проба манту часто используется для диагностики туберкулеза у
детей. Суть пробы состоит во введении в кожу больного антигенов возбудителя туберкулеза, что в свою очередь вызывает определенную реакцию со стороны организма. Характер это реакции, (диаметр и структура) воспаления позволяют судить о состоянии противотуберкулезного иммунитета. Если человек болен, то выраженность реакции манту в ходе диагностики туберкулеза увеличивается (пятно больших размеров).Результаты пробы Манту с 2 ТЕ (туберкулиновыми единицами) оценивают через 48-72 ч после внутрикожного введения туберкулина. Они дают возможность получить информацию об инфицировании МБТ, а также о состоянии противотуберкулезного иммунитета.
Отрицательный и сомнительный результаты пробы (при размере папулы меньше 5 мм) могут свидетельствовать об отсутствии инфицирования МБТ или в пользу тяжелого угнетения иммунитета больного при наличии или отсутствии ТБ. Гиперергическая реакция на туберкулин (при размере папулы 21 мм и более у взрослых, 17 мм и более у детей, а также при любом размере папулы наличие везикулы, некроза, регионарного лимфангита) и выраженная положительная реакция (папула более 14 мм) характерны для больных ТБ.
У ребенка, вакцинированного БЦЖ, размеры папулы после постановки пробы Манту с 2 ТЕ в пределах 10-14 мм могут свидетельствовать как о поствакцинальной аллергии к туберкулину, так и об инфекционной, связанной с латентной туберкулезной инфекцией в организме. Если размеры папулы составляют 15 мм и больше, то более вероятно наличие в организме туберкулезной инфекции. Вираж туберкулиновой пробы – конверсия туберкулинового теста из негативного в позитивный с папулой 10 мм и более – свидетельствует об инфицировании организма МБТ.
Слайд 9
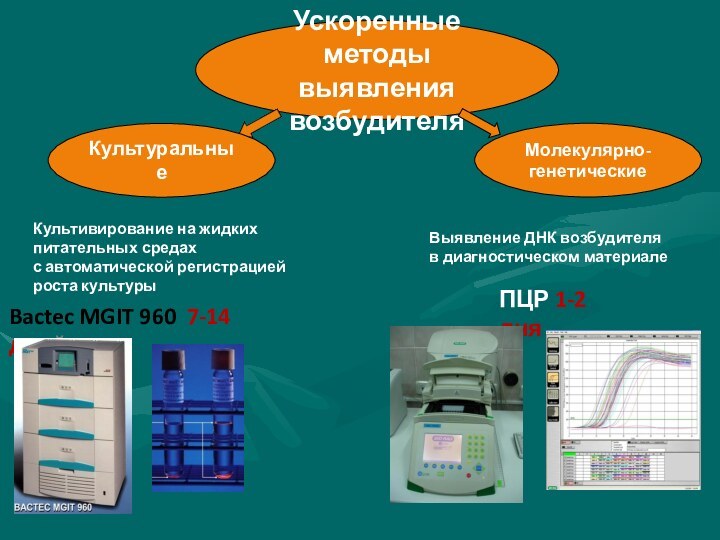
Ускоренные методы
выявления возбудителя
Молекулярно-
генетические
Культуральные
Культивирование на жидких
питательных средах
с автоматической регистрацией
роста
культуры
Выявление ДНК возбудителя
в диагностическом материале
Bactec MGIT 960 7-14 дней
ПЦР
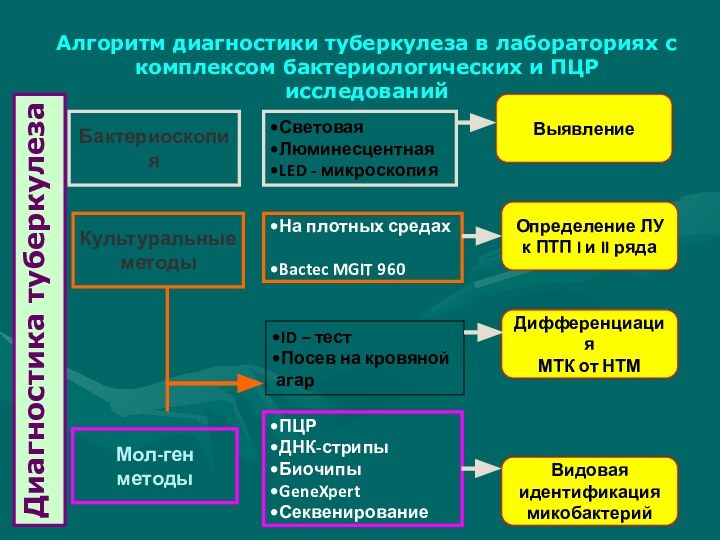
1-2 дняСлайд 10 Алгоритм диагностики туберкулеза в лабораториях с комплексом бактериологических
и ПЦР исследований
Диагностика туберкулеза
Бактериоскопия
Культуральные
методы
Мол-ген
методы
Световая
Люминесцентная
LED - микроскопия
На плотных средах
Bactec MGIT
960ID – тест
Посев на кровяной
агар
ПЦР
ДНК-стрипы
Биочипы
GeneXpert
Секвенирование
Выявление
Определение ЛУ
к ПТП I и II ряда
Дифференциация
МТК от НТМ
Видовая
идентификация
микобактерий
Слайд 11
ДИАГНОСТИКА ТУБЕРКУЛЕЗА
Полимеразная цепная реакция
Присутствие ДНК МБТ можно установить
в исследуемом материале с помощью полимеразной цепной реакции (ПЦР),
которая в последние годы стала доступной и используется все шире. Метод обладает высокой чувствительностью – он позволяет обнаруживать возбудитель при содержании всего нескольких сотен микроорганизмов в 1 мл исследуемого материала (мокроты, крови, плеврального выпота и т.д.). Результат исследования можно получить в течение 5–6 ч. Однако существует ряд причин, препятствующих широкому использованию ПЦР для достоверной верификации диагноза туберкулеза. Предлагаемые отечественные и зарубежные модификации тест-систем для постановки ПЦР значительно различаются по чувствительности и специфичности, что не позволяет получать стандартизированный результат. Этот высокочувствительный метод в ряде случаев может давать ложноположительные результаты, что ограничивает достоверность исследования. ПЦР целесообразно применять в комплексе с традиционными методами лабораторной диагностики туберкулеза. При получении положительного ответа ПЦР, противоречащего результатам других исследований, желательно повторить постановку реакции.Определение антител к МБТ Определение противотуберкулезных антител с помощью иммуноферментного анализа (ИФА) не имеет самостоятельного диагностического значения, что обусловлено недостаточной чувствительностью и специфичностью метода. В то же время значительное повышение уровня антител к МБТ в крови, определяемое количественным методом, является аргументом в пользу туберкулезной этиологии процесса при анализе результатов комплексного обследования.
Слайд 12
ДИАГНОСТИКА ТУБЕРКУЛЕЗА
Среди общелабораторных методов исследования определенное значение для диагностики ТБЛ
имеет гемограмма. Ее изменения у больных ТБЛ обычно отражают наличие
активного воспалительного процесса (лейкоцитоз, палочкоядерный сдвиг влево, лимфопения, моноцитоз, увеличение уровня СОЭ) у больных с достаточно распространенными формами ТБЛ.Диагноз туберкулеза нужно формулировать в соответствии с официальной клинической классификацией. Сначала указывают клиническую форму туберкулеза, локализацию процесса, фазу и результаты исследования мокроты: БК (+) или БК (-), по данным микроскопического исследования, уточненного результатами посева материала на питательные среды. Правильная и своевременная диагностика туберкулеза органов дыхания позволяет выявить больных на ранних этапах развития заболевания, а химиотерапия, начатая вовремя, позволит предотвратить развитие у них распространенных, прогрессирующих форм с выделением микобактерий.





























